Головокружение приводит к тому, что у человека возникают сложности в определении положения тела в пространстве. Такой симптом чаще всего указывает на легко устранимые патологии, но иногда является признаком развития серьезных заболеваний.
Причины
- Резкий подъем из положения сидя или лежа
- Голод, стресс, высокая температура
- Заболевания зрительного аппарата
- Некоторые лекарства, алкоголь
- Резкое поднятие на большую высоту (в самолете), т.к. на больших высотах содержание кислорода в воздухе меньше, чем на земле.
- Морская болезнь
Головокружение может быть признаком более серьезных заболеваний:
- Головокружение: причины у мужчин …
- Диагностика и принципы терапии …
- Доброкачественное пароксизмальное …
- Головокружения. Системное и несистемное …
- Головокружение: причины, виды, симптомы …
- Анемия
- Гипогликемия (пониженное содержание сахара в крови)
- Заболевания сердца
- Временная частичная блокада кровотока в артериях, кровоснабжающих головной мозг
- Тяжелый удар по голове
- Субдуральное кровоизлияние (кровотечение в пространстве между оболочками, покрывающими головной мозг)
- Опухоль головного мозга
Формы головокружений
Головокружения классифицируют на системные и несистемные. Такое разделение позволяет провести более точную диагностику, а значит, назначит эффективное лечение.
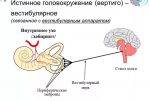
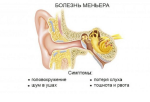
Системное головокружение, которое в соответствии с медицинской терминологией называют вертиго, указывает на развитие серьезных патологий и связано с поражением вестибулярного анализатора. Это орган равновесия в человеческом организме. Благодаря ему человек определяет положение своего тела в пространстве и правильно реагирует на любые изменения. Системное головокружение – опасный признак. Оно характеризуется выраженной клинической картиной, которая часто сопровождается другими признаками поражения нервной системы
Несистемное головокружение относится к физиологическим факторам и не связано с нарушением функционирования вестибулярного аппарата. Наиболее часто оно возникает на фоне синдрома укачивания или после длительного вращения. Также спровоцировать его могут психогенные расстройства, к примеру, стресс, сильное переутомление, голод и пр. Несистемное головокружение, как правило, временное явление и не представляет опасности для здоровья человека.
Основные причины появления фобий
Специалисты выделяют следующие причины возникновения необъяснимого страха — биологические, генетические, психологические, социальные.
Биологические и наследственные факторы
Недостаток определенной кислоты в организме (гамма-аминомасляной), имеющей успокоительное действие, приводит к увеличению страха и тревожности, что в свою очередь способствует риску появления фобий. Причинами уменьшения количества этой кислоты могут быть травмы головного мозга, длительное применение лекарств и психотропных препаратов, стресс и депрессия.
Кроме этого, причиной возникновения фобий может быть генетический фактор. Если один из родителей страдает фобическим расстройством, то риск появления фобии и у ребенка очень велик. Однако, что именно повлияло на это, наследственная предрасположенность или определенное поведение родственника, трудно сказать.
Социальные причины
Чаще всего возникновению фобий способствует влияние внешних факторов, особенно различные события шокирующего характера, произошедшие в детстве. Именно психологические травмы детского возраста: укусы насекомого или животного, потеря близких или продолжительное расставание, негативный опыт плавания или закрытого помещения и тому подобное вырастают обычно в непредсказуемые страхи.
- Головокружение
- Кружится голова при беременности …
- Хроническое головокружение: причины …
- Головокружения. Системное и несистемное …
- Что вызывает головокружение?
Психологические факторы
У некоторых фобических расстройств и панических атак не прослеживается связи с какими-то травмами или событиями, в этом случае причины часто скрываются в подсознании. Неправильное объяснение каких-либо слов или действий, неверный взгляд на происходящие и будущие события, ущемление характерных черт и другие психологические проблемы также могут повлиять на возникновение фобий.
Определенные страхи появились в процессе эволюции, например, боязнь открытого пространства имеет свои корни в далеком прошлом, когда в незащищенном месте существовала опасность нападения диких животных.
Социальные причины
Появлению социофобий может способствовать чрезмерно строгое воспитание или критика родителей, неадекватная оценка взрослыми происходящих с ребенком событий, неудачный опыт общения со сверстниками или противоположным полом.
Таким образом, травмирующие ситуации, воздействуя на неокрепшую психику или наследственную предрасположенность, а также социальное и материальное положение способствуют возникновению и развитию различных фобий.
Неврологические расстройства при заболеваниях внутренних органов
Поскольку нервная система пронизывает все тело человека, многие заболевания внутренних органов способствуют возникновению нарушенйи нервной системы.
Неврологические расстройства при заболеваниях сердца и сосудов
- нарушение сердечного ритма (аритмии) могут проявляться обморочными состояниями и привести к инсульту;
- атеросклероз сосудов головного мозга приводит к развитию дисциркуляторной энцефалопатии, инсультов;
- артериальная гипертензия – в 60% основная причина инсультов. Острая гипертоническая энцефалопатия – состояние, связанное с резким повышением артериального давления, при котором возникает головная боль, тошнота, рвота, нарушение сознания, могут быть эпилептические припадки.
Неврологические расстройства при болезнях органов желудочно-кишечного тракта:
- у пациентов с циррозом печение возникает печеночная энцефалопатия, для которой характерны симптомы: нарушение памяти, внимания, неадекватность суждений и поведения, эмоциональные и умственные нарушения, нарушение сознания;
- у пациентов с хроническими заболеваниями печени возможно развитие хронической приобретенной гепатоцеребральной дегенерации. Заболевание прогрессирует с различной скоростью и проявляется: нарушениями памяти, внимания, замедлением психической деятельности вплоть до деменции, нарушениями поведения (агрессия, психозы); возможен тремор (дрожание) рук, головы, ног, нарушение координации движений;
- при хронических болезнях печение также возможно поражение периферических нервов, чаще поражаются нервы верхних конечностей, возникает боль и онемение, неприятные ощущения, слабость в руке (чаще в правой),
- при хронических болезнях органов ЖКТ (желудок, двенадцатиперстная кишка, кишечник) возможны боль в пояснично-крестцовой области, в нижнее грудном отделе позвоночника, поражение периферических нервов преимущественно нижних конечностей: появляется онемение, похолодание, боль в ногах, неустойчивость при ходьбе.
Неврологические расстройства при заболеваниях почек
- при хроническом пиелонефрите, гломерулонефрите, мочекаменной болезни, поликистозе почек возможно поражение периферических нервов нижних конечностей: боль, слабость, онемение в ногах, неустойчивость при ходьбе;
- при почечной недостаточности развивается почечная или уремическая энцефалопатия. Характерно медленное развитие, повышенная тревожность, замедление психической деятельности, утомляемость, апатия, неадекватность поведения, эпилептические припадки, галлюцинации;
- Неврологические расстройства при эндокринных заболеваниях
При сахарном диабете:
- поражается периферическая нервная система. Появляется онемение, жжение, боль, слабость сначала в ногах (начинается со стоп), затем в руках; характерна болезненность кожи, которая усиливается ночью, из-за боли возникают нарушения сна;
- иногда поражаются черепные нервы – появляется острая, интенсивная боль в области глазницы, ограничение движений глаз, расширение зрачка;
- возможно поражение лицевого нерва – возникает слабость мимических мышц половины лица (пациент не может поднять бровь, зажмурить глаз, надуть щеку), становится невнятной речь, нарушается жевание; восстанавливается медленно.
При заболеваниях щитовидной железы поражается центральная и периферическая нервная система.
Поражение центральной нервной системы
- при гипертиреозе (избыток гормонов щитовидной железы):
— психические расстройства: тревожность, раздражительность, депрессия, астения, эмоциональная лабильность; нарушение внимания, головная боль, нарушения сна;
— ощущение распирания в глазном яблоке, светобоязнь, нечеткость зрения, слезотечение, экзофтальм;
- при гипотиреозе (недостаток гормонов щитовидной железы):
— даже в легких случаях развиваются нарушения внимания, памяти, замедленность мышления и речи, общая заторможенность, головная боль, утомляемость, сонливость, нарушения слуха, опущение века (из-за отека тканей), возможны галлюцинации, нарушения сна.
Поражение периферической нервной системы
- при гипертиреозе
— дисфония (меняется голос) из-за паралича голосовых связок,
— мышечные подергивания (лицо, язык, мышцы конечностей и туловища),
— слабость и онемение в конечностях (полиневропатия),
— поражение мышц – слабость в конечностях, мышечные спазмы.
- при гипотиреозе:
— невропатия зрительного нерва – снижение зрения,
— невропатия лицевого нерва – парез мимических мышц на одной половине лица,
— изменение голоса из-за изменений в голосовых связках и увеличения языка (отек),
— полиневропатия – нарушение чувствительности и слабость в конечностях,
— поражение мышц конечностей – слабость, уплотнение и болезненность, болезненные спазмы мышц, быстрая утомляемость при нагрузке.
Необходима консультация терапевта, невролога, при необходимости других специалистов (гастроэнтеролог, нефролог, эндокринолог, кардиолог).
Лечение:
- лечение основного заболевания,
- коррекция неврологических нарушений: медикаментозная, физиотерапия, механотерапия, массаж.
Удаление парамедиальной грыжи
Если в течение 2-3 месяцев консервативное лечение не дало желаемого результата, проводят хирургическое вмешательство. Показаниями к операции являются и:
- Болевой синдром, который не купируется даже сильнодействующими обезболивающими препаратами.
- Тазовые нарушения, приводящие к ограниченности в движениях.
- Нарушение работы внутренних органов.
- Угроза развития паралича.
Виды оперативных вмешательств
Сегодня парамедианная грыжа удаляется несколькими способами:
- Головокружение: симптомы, лечение, причины
- Головокружения. Системное и несистемное …
- Головокружение: виды, причины и лечение …
- Головокружения. Системное и несистемное …
- Головокружение: виды, причины и лечение …
- Дискэктомия. Открытая операция, направленная на удаление межпозвонкового диска, его частей и позвоночных отростков, задевающих артерии и спинной мозг. Длительное время она являлась приоритетным методом оперативного лечения, но из-за необходимости общего наркоза и большой травматичности используется редко.
- Эндоскопическая дискэктомия. Суть операции схожа с дискэктомией, но для её реализации привлекается эндоскопическое оборудование, которое вводится через небольшой надрез.
- Лазерная вапоризация. При помощи лазера врач удаляет пульпозную ткань межпозвонкового диска.
- Холодноплазменная нуклеопластика. Холодная плазма воздействует на деформированные позвонки и патологические участки, в результате чего они уменьшаются в размере и перестают давить на нервные окончания.
Реабилитация после операции
В реабилитационный период нужно заниматься плаванием и носить корсет
Для закрепления результата, полученного после операции, больному потребуется пройти послеоперационную реабилитацию. Она включает прием медикаментов (направлены на купирование боли), ношение специальных корсетов (поддержка позвоночника в правильном положении, снижение нагрузки) и ЛФК. Также в течение первого месяца в вертикальном положении можно находиться не больше 1,5 часа.