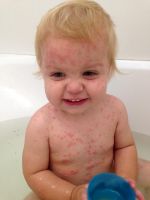
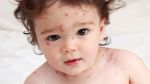
Ветряная оспа — острое инфекционное заболевание, возбудителем которого является вирус ветряной оспы — опоясывающего лишая.
Как диагностировать заболевание
Чтобы поставить верный диагноз, доктор проводит осмотр пациента. Особое внимание уделяется наличию и характеру кашля, температуре тела. В ходе аускультации легких при описываемом заболевании врач слышит хрипы. На основе одного этого симптома уже может быть поставлен соответствующий диагноз. Но нужно проверить, нет ли у больного пневмонии. С этой целью его просят:
- Сдать общий анализ крови. Основной показатель, которому уделяют внимание — СОЭ. Если она повышена, значит, имеется сильное воспаление в организме. Также терапевт смотрит на уровень лейкоцитов. Если он превышает установленную норму, можно говорить о патологической активности иммунной системы.
- Пройти рентгенографию грудной клетки. По полученным снимкам можно оценить, если ли воспалительный очаг, если да, то каков его размер и локализация. Именно рентген дает возможность понять, нет ли пневмонии.
- Сдать анализ мокроты (если она отделяется). Эта диагностическая методика направлена на выделение возбудителя заболевания (бактерии, вирусы, грибы) и определение типа лекарства, которое поможет его быстро уничтожить.
- Пройти бронхоскопию. Диагностический метод применяют только в запущенных случаях, когда данные предыдущих исследований являются противоречивыми. Во время бронхоскопии врач-диагност исследует состояние тканей бронхов, оценивает их содержимое и степень проходимости. Процедура предусматривает введение тонкой трубочки бронхофиброскопа через нос или рот непосредственно в бронхи. Она проходит под местной анестезией, поэтому боли человек не ощущает. Если нужно, прямо во время сеанса доктор может взять образец измененных тканей для дальнейшего исследования.
- Пройти спирографию. Тест, направленный на различение бронхита и бронхиальной астмы. Дает возможность опередить объем вдыхаемого/выдыхаемого человеком воздуха. Диагностическая процедура осуществляется утром натощак. Никакая специальная подготовка к ее проведению не нужна.
- Кашель при ветрянке: чем лечить …
- Профилактика ветряной оспы – СПБ ГБУЗ …
- Кашель при ветрянке у ребенка — как лечить
- Кашель при ветрянке: чем лечить …
Комплексная диагностика обеспечивает беспроблемную постановку правильного диагноза. Это, в свою очередь, гарантирует верный подбор лекарственных препаратов и физиопроцедур для больного.
Терапия
В зависимости от причины трахеита лечение острого заболевания у детей проводится либо амбулаторно, либо в специализированных отделениях – детском, инфекционном, реанимационном. Хроническую форму болезни лечат преимущественно амбулаторно детский врач и ЛОР-врач.
Совет врачаХорошо себя зарекоменндовало растирание грудки, спинки и пяточек теплой скипидарной мазью пере сном. За 20 минут до предполагаемого сна мазь нужно согреть на водяной бане до теплого, чуть горячеватого состояния, натереть ребенка (не втирать, а просто намазать поглаживающими движениями руки), сверху накрыть фланелевой или иной мягкой тканью, затем теплым платком, на ножки надеть носочки. После пробуждения кашель смягчится, состояние улучшится. Проводить такое физиолечение можно при нормальном температуре ДружикинаНевролог, Терапевт
На период острой стадии рекомендуется лечебно-охранительный режим, отказ от прогулок в прохладную погоду, исключение пассивного курения ребенка.
При вирусном трахеите назначают противовирусные препараты прямого действия – «Виферон», «Эргоферон», «Тамифлю» (при гриппе).
Эффективность противовирусной терапии напрямую зависит от срока ее начала – для наилучшего результата должно пройти не более 48 часов от первых симптомов заболевания.
Дополнительно можно использовать препараты непрямого противовирусного действия – «Ингавирин», «Арбидол». Они усиливают иммунную защиту ребенка и способствуют скорейшему выведению возбудителя из организма.
При подозрении на бактериальную природу заболевания в ход идут антибиотики. При легком и среднетяжелом течении болезни их назначают в виде суспензий или таблеток, тяжелое течение – это показание для внутримышечного или внутривенного введения препарата. Выбор антибиотика зависит от предполагаемой патогенной микрофлоры, поэтому самолечение может быть неэффективным или вредным.
Аллергический трахеит поддается лечению антигистаминными препаратами «Зодак», «Зиртек», «Супрастин»). В тяжелых случаях подключают глюкокортикоидные препараты в виде таблеток или инъекций на 3-10 дней с постепенным снижением дозы. Обязательным условием для полного излечения является разобщение ребенка с аллергеном.
Для местного лечения используют ингаляции крупнодисперсного аэрозоля противовоспалительных, антисептических и заживляющих средств.
Наиболее подходящим для этих целей являются паровые и ультразвуковые ингаляторы. При их отсутствии ингаляции можно проводить над парящей кастрюлей с горячим раствором, укрывшись одеялом. Небулайзер показан при распространении воспалительного процесса на бронхи с развитием трахеобронхита.
В качестве растворов для ингаляций показаны хлоргексидин, раствор йодной настойки (если нет аллергии), отвар листьев эвкалипта, экалиптовое, анисовое масла. Ингаляции проводят по 3-10 минут 2-3 раза в сутки.
Масла для небулайзеров не используют из-за опасности образования липкой пленки на поверхности бронхов.
Изнуряющий сухой кашель при трахеите устраняют противокашлевые средства центрального действия – Либексин, Кодеин. Они снижают активность кашлевого центра, поэтому их нельзя использовать при появлении мокроты. В этих случаях показаны средства, разжижающие мокроту и облегчающие ее выведение – сироп алтея, термопсис, ингаляции с раствором соды.
Для лечения хронического трахеита дополнительно назначают физиотерапию:
- УВЧ на область гортани;
- УВЧ-индуктотермию на область гортани, трахеи и верхней половины грудной клетки;
- электрофорез на область гортани и трахеи с кальция хлоридом при большом количестве мокроты, с калия йодидом – при сухом кашле.
Возможно ли заразиться ветряной оспой от прививки против ветряной оспы?
Нет. При производстве вакцины используется ослабленный вирус.
- Ветрянка (ветряная оспа): лечение …
- Доктор Комаровский о ветрянке у детей
- Кашель при ветрянке: чем лечить …
- Почему возникает кашель при ветрянке у …
Небольшой риск развития поствакцинальной инфекции существует у людей с тяжелым иммунодефицитом (онкогематология и т.п.), но в любом случае вакцинация этих людей против ветряной оспы в развитых странах проводится как стандартная процедура профилактики тяжелого течения ветряной оспы.
Если кто-то в семье заболел ветрянкой: каковы меры профилактики?
Большинство не тяжелых пациентов лечатся дома.
- Достаточно изолировать больного в отдельной комнате, где регулярно проводить проветривание.
- Ухаживающий за пациентом член семьи должен соблюдать обычные санитарно-гигиенические правила. Разумеется, он должен иметь иммунитет, то есть ранее переболеть ветрянкой.
- Дезинфицировать помещение и предметов, используемых пациентом, без надобности, поскольку вирус летучий, но вне организма не живучий.
- Когда все пузырьки покрылись корочками, примерно на 6-е сутки после появления последнего пузырька пациент уже не заразен.