Системную красную волчанку лечит ревматолог. На фоне терапии антималярийными (гидроксихлорохин, хлорохин) препаратами необходимо наблюдение офтальмолога. При подозрении на развитие плоскоклеточного рака кожи на фоне дискоидной формы красной волчанки необходима консультация онколога.
Формы и осложнения
Кожные проявления красной волчанки включают три группы, в каждую входят специфические кожные проявления:
- острая кожная красная волчанка (локализованная, генерализованная и подобная токсическому эпидермальному некролизу);
- подострая кожная красная волчанка (кольцевидная, папулосквамозная, лекарственно индуцированная, эритродермическая, пойкилодермическая, везиклобулезная, синдром Роуэлл);
- хроническая кожная красная волчанка (дискоидная, отечная, панникулит, перниоподобная, лихеноидная).
Выделение этих форм обусловлено не только продолжительностью течения кожного заболевания, но также отражает связь с системной красной волчанкой.
- Что такое «Эритема»? Симптомы …
- Эритема — Википедия
- Причины, симптомы и лечение эритемы …
- Причины, симптомы и лечение эритемы …
Чаще всего проявлением системного заболевания являются острые формы, тогда как дискоидная форма наблюдается только в 5-15% всех случаев. Чем дольше кожные проявления существуют изолированно, тем меньше риск формирования системной формы заболевания. Риск системного заболевания при наличии кожных проявлений выше у женщин и детей.
Высыпания красной волчанки могут возникать у детей (антитела передаются плоду) от матерей с системной красной волчанкой. Такая форма называется неонатальной волчанкой, возникает в течение первых двух месяцев жизни ребенка и может быть первым признаком системной красной волчанки у мамы.
В комплекс системной красной волчанки могут входить и другие, неспецифичные исключительно для этого заболевания, изменения кожи и ее придатков.
Лечение склерита
Этиологией (причинами), локализацией, выраженностью, особенностями протекания заболеваний определяется терапевтическая стратегия. Так, вирусная инфекция купируется посредством иммуностимуляции и иммуномодуляции, бактериальная – антибиотическими средствами, аллергическое воспаление – антигистаминными.
Широко применяют глюкокортикоидные препараты, кортикостероидные капли и мази местно, иногда внутрь нестероидные противовоспалительные препараты. На этапе выздоровления практически всегда назначаются физиотерапевтические процедуры.
В наиболее серьезных случаях, например, при абсцессах и/или риске прободения склеры, показано офтальмохирургическое вмешательство, в т.ч. по пересадке склеральной ткани.
Признаки и симптомы узловой эритемы
Данная болезнь может проявляться в разных формах:
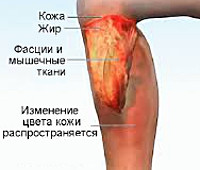
- Острой, которая характеризуется ухудшением общего состояния здоровья человека, высокой температурой, потерей аппетита, появлением специфических узлов, имеющих красный оттенок. Эти узлы отличаются болезненностью при пальпации. Со временем они становятся фиолетовыми, а затем буровато-желтыми. Узлы могут возникать на коже нижних конечностей, а именно – голенях, коленях, бедрах, ягодицах, реже – на шее и лице. Узловатая эритема в острой форме в некоторых случаях сопровождается воспалением суставов. Часто такая форма заболевания проходит самостоятельно спустя 6-7 недель.
- Хронической, при которой внешние проявления патологии иногда исчезают на некоторое время, а затем снова появляются. При ней эритемные узлы часто сливаются, образуя обширные поражения кожи. Узловатая эритема на ногах в этой форме характеризуется появлением очагов поражения эпидермиса на новых местах после того, как старые уже прошли. При этом наблюдается так называемая «миграция» узлов эритемы. Эта форма патологии может длиться месяцами. Ее часто сопровождает артропатия без деформации сосудов.
Основные симптомы заболевания:
- Плотные узелки в тканях дермы и подкожной клетчатки, размером в 1-5 см. Они имеют нечеткие очертания и при этом немного возвышаются над эпидермисом. Ткани вокруг них отекают, а кожа уплотняется. Она имеет красноватую гладкую поверхность.
- Узлы появляются симметрично на передней поверхности голеней. В некоторых случаях отмечаются односторонние высыпания. Они растут быстро, но в определенный момент останавливают рост.
- Эритемы не зудят, но болят при прощупывании или спонтанно.
- Отечность мелких суставов стоп и кистей.
- Уплотнение узлов на 4-5 день заболевания.
- Изменение цвета кожи на эритеме подобно гематоме.
Спустя 2-3 недели с начала заболевания ее симптомы идут на убыль. Без лечения болезнь может принимать хронический характер с рецидивами. В этом случае при повторных вспышках эритемы бывают единичными. Они отличаются своей плотностью и синюшным оттенком.
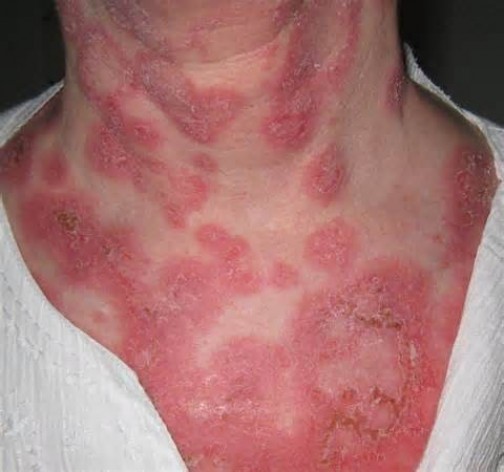
Эритема
Эритема – аномальное покраснение кожного покрова, которое развивается в том случае, если кровь в избыточном количестве приливает к капиллярам. В некоторых случаях такое состояние может быть абсолютно нормальным и обусловленным явлением, симптомы которого исчезают на протяжении краткого промежутка длительное покраснение кожи может свидетельствовать о наличии патологического процесса в организме человека. Причиной его прогрессирования чаще всего является воспаление, инфекционные агенты (бактерии, вирусы и прочее).
Этиология
Прогрессирование эритемы может быть спровоцировано несколькими причинами. Отдельно среди них стоит выделить инфекционные недуги, болезни кожи (дерматиты). Нередко эритема может возникнуть как следствие нарушения кровообращения в кожном покрове, из-за аллергических реакций, а также после проведения физиотерапевтических процедур, в ходе которых используется электрический кожи также часто возникает вследствие химических или солнечных ожогов (солнечная эритема), интенсивного трения кожи, а также прочих действий, которые могли спровоцировать расширение капилляров.
Классификация
В медицине существует довольно большое количество клинических форм эритемы кожи, но отдельно стоит выделить такие:
- узловатая (нодозная) эритема кожи;
- кольцевидная эритема или центробежная эритема Дарье;
- мигрирующая;
- солнечная эритема;
- инфекционная (вирусная);
- токсическая или эритема у новорождённых;
- мультиформная эритема или полиморфная эритема;
- экссудативная эритема;
- пальмарная эритема или эритема ладоней.
Симптоматика
Симптомы патологии довольно разнообразны. Стоит отметить, что для каждой формы патологии характерны свои симптомы.
Узловатая форма
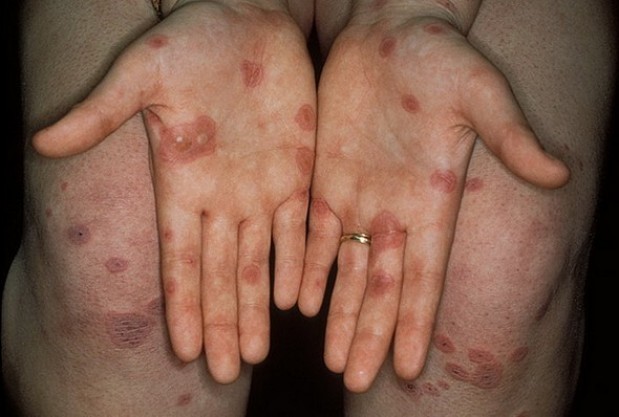
Кольцевидная форма
Патология начинает прогрессировать из-за инфекционных недугов, отравления организма, аллергической реакции. В этом случае на коже человека возникают пятна округлой формы, которые имеют тенденцию к слиянию. Они могут несколько выступать над кожным покровом. Периферия кольца окрашена в красный цвет. Центральная часть образования нормального цвета. Размер – от 2 до 8 см в диаметре.
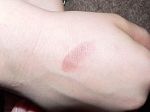
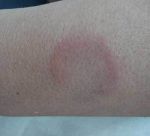
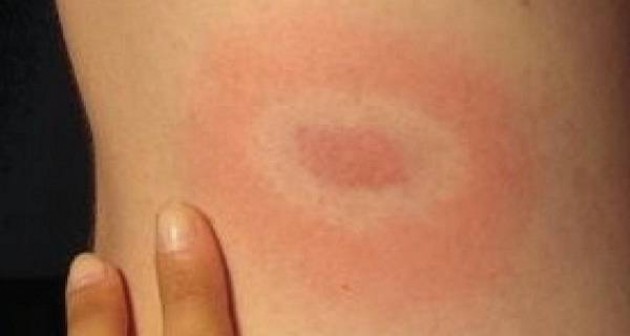
Мигрирующая форма
Это недуг хронического характера. Обычно он развивается после укуса лесного клеща. Внешне проявляется сначала в виде красного пятнышка, которое начинает стремительно расти по мере прогрессирования патологии. Шелушения не наблюдается. Симптомы патологии могут самостоятельно пропасть через пару месяцев. Но также возможно и развитие осложнений (поражение ЦНС).
Солнечная форма
Солнечная эритема – патология, которая развивается вследствие длительного воздействия на кожу ультрафиолета. Стоит отметить, что для жизни пациента никакой опасности недуг не несет. Симптомы солнечной эритемы:
- кожа краснеет после длительного пребывания под прямыми лучами солнца;
- поражённые места начинают чесаться;
- в месте локализации эритемы формируются пузыри, которые могут самопроизвольно вскрываться с выделением экссудата;
- через несколько дней поражённые места начинают шелушиться.
Инфекционная эритема
Причинами её прогрессирования являются патогенные :
- повышение температуры;
- озноб;
- признаки интоксикации организма;
- на теле формируются патологические пятна, которые имеют тенденцию к слиянию (возможно образование больших очагов).
Токсическая форма
Данную форму также именуют эритемой новорождённых, так как она проявляется именно у малышей в первые несколько дней их жизни. На кожном покрове ребёнка появляются высыпания, которые самопроизвольно исчезают, поэтому никакого специфического лечения не требуется. При эритеме новорождённых возможно незначительное повышение у детей в первые дни жизни – это своеобразный симптом адаптации их организма к внешнему миру. На теле формируются красные пятна, которые имеют более плотную структуру, чем остальные ткани. Иногда на них могут возникать мелкие пузырьки, внутри наполненные серозным экссудатом. Обычно образования локализуются на голове, на сгибах ножек и ручек, на ягодицах.
Многоформная эритема
Полиморфная экссудативная эритема может поражать одновременно и слизистые, и кожу. Ей более подвержены молодые люди мужского пола. Эта форма патологии протекает намного тяжелее остальных – симптомы выражены очень ярко:
- повышение температуры тела;
- боль в мышцах и суставах;
- сначала образуются патологические пятна, которые позже перерождаются в пузыри, наполненные серозной или геморрагической жидкостью;
- высыпания болезненные и чешутся;
- возможно развитие кератита или конъюнктивита.
Стоит отметить, что если патология протекает в тяжёлой форме, то возможен даже летальный исход.
Экссудативная форма
- стрептококк;
- стафилококк;
- вирус герпеса и прочие микроорганизмы.
Фиксированная эритема
Фиксированная эритема – это своеобразная реакция организма на введение в организм определённого препарата. К таким веществам относят антибактериальные препараты, НПВП, снотворные лекарства, пероральные контрацептивы, тартразин и прочее.
Пальмарная форма
Пальмарная эритема – патология, при которой наблюдается симметричное покраснение ладоней. Чаще всего это наблюдается при хронических недугах печени, беременности, ревматическом артрите, лейкозе и прочее. Стоит отметить, что пальмарная эритема может возникнуть на теле даже у здоровых людей.
Лечение
Лечение эритемы должно быть только комплексным. Первый этап – это выявить и устранить истинную причину, которая спровоцировала прогрессирование патологии. К примеру, вылечить инфекционные болезни, отказаться от процедур, которые могут раздражать кожный покров и этап – медикаментозное лечение. Назначают принимать антибиотики, кортикостероиды, ангиопротекторы и прочее. Иногда врачи назначают препараты, содержащие вещества, укрепляющие стенки кровеносных по лечению:
- постельный режим;
- выполнять физические упражнения;
- соблюдению диеты;
- отказ от аллергенов – алкоголя, шоколада, цитрусовых, кофе и прочее.