Хирург, проктолог, сосудистый хирург
От издателя
В книге "Некротизирующий фасциит" представлены сведения о заболевании, которое в силу исключительно тяжелого клинического течения, высокой летальности, достигающей 74%, без оперативного вмешательства — 100%, является уникальной моделью экстремального состояния, ставящего организм на грань функциональной дезинтеграции. Осведомленность о некротизирующем фасциите среди практикующих врачей крайне низка по причине редких публикаций, что служит основной причиной запоздалой диагностики и поздних сроков оперативного лечения, которое должно быть экстренным. Для хирургов, анастезиологов-реаниматологов, травматологов, комбустиологов, сепсисологов, патоморфологов, иммунологов, патофизиологов, микробиологов.
- Некротизирующий фасциит — причины …
- Некротический фасциит. Симптомы …
- Некротический фасциит. Симптомы …
- Некротический фасциит: причины и …
- Некротизирующий фасциит — причины …
- Некротический фасциит и его последствия …
Информационные сведения
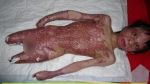
Подобное отклонение считается разновидностью некротического процесса, затрагивающего мягкие ткани, когда у пациентов наблюдается омертвение верхних полостей фасций, подкожной жировой клетчатки без захвата рядом расположенного мышечного отдела. Заболевание выделяется стремительным прогрессированием, тяжестью течения, большим числом осложнений и повышенным уровнем смертельного исхода.
В медицинской литературе первое упоминание поражения принадлежит Гиппократу. Но большая часть ученых считают, что первым симптоматика нарушения составил американский хирург Джозеф Джонс в конце XVIII века. Он назвал болезнь «госпитальная гангрена». Термин «некротизирующий фасциит» используется медиками с 1952 года. Согласно статистической информации частота заболеваемости во взрослом возрасте составляет 0,4, а в детском – 0,08 случаев на 100 тысяч населения. Ученые говорят, что за последнее время диагностирование отклонения увеличивалось в 5 раз.
Почему образуется пяточная шпора?
Подошвенный фасциит — это микротравма фасции с последующим воспалением. В молодом возрасте постоянная ударная нагрузка на пятку компенсируется нормальной работой скелетных мышц, отвечающих за амортизацию.
Внутренние причины фасциита
Внутренние причины воздействуют на нейромышечную амортизацию, вызывая несогласованную работу мышц:
| Болезнь или состояние | Что происходит? | Последствия |
| Межпозвоночная грыжа или остеохондроз | Защемляются нервные окончания, проводящие импульс к скелетным мышцам. |
|
| Большая нагрузка на почки | Из-за того, что почки не справляются своевременно с фильтрацией, нарушается водно-солевой и минеральный баланс. | Снижается работоспособность мышц. |
|
Воспалительные процессы в суставах стоп. | Оказывается разрушительное действие на костные и соединительные ткани (фасцию). |
| Отсутствие физической нагрузки | Ведет к мышечной гипотрофии. | Ослабленные мышцы перестают в полной мере выполнять свою амортизационную функцию. В результате фасция постоянно получает травмы. |
| Пожилой возраст | Возрастные изменения мышц спины и голени. | Ослабление и гипотрофия мышц. |
Не менее вредной считается и чрезмерная нагрузка на мышцы во время занятий спортом, особенно бегом и прыжками. Еще одна причина — нарушение кровообращения и лимфатического оттока в ногах при атеросклерозе или сахарном диабете.
Пяточная шпора не образуется одномоментно. Это долгий процесс, которому предшествует воспаление в тканях фасции. Большой ошибкой является нежелание обращаться за медицинской помощью при появлении боли в пятке.
- Некротический фасциит. Симптомы …
- Diagnosis and management of necrotizing …
- Некротический фасциит. Симптомы …
- Некротизирующий фасциит. Причины и …
- Некротический фасциит и его последствия …
- Фасциит в практике интерниста Акад Г И …
Стремление перетерпеть или полечиться самостоятельно домашними способами только усугубляет ситуацию.
Внешние причины
По внешним причинам от фасциита чаще страдают женщины после 40 лет и мужчины после 50. Виной тому:
- высокий каблук и неудобная тесная обувь;
- физиологическое нарушение строения стопы — высокий свод или плоскостопие;
- травма;
- ожирение;
- неправильная походка (когда стопа подворачивается внутрь)
К образованию костного нароста в виде шпоры приводит длительное хроническое воспаление фасции.
Лечение некроза
Рассматриваемое заболевание успешно поддается лечению, но только в том случае, если оно проводится в медицинском учреждении и при постоянном контроле со стороны врачей. Общие принципы терапии:
- Некроз зубов, челюсти или десны диагностируется достаточно быстро, потому что сопровождается сильными болями и крайне неприятным запахом из ротовой полости. Пациенты, как правило, сразу обращаются за врачебной помощью и поэтому лечение заключается в назначениях медикаментов – антибактериальных препаратов, дезинфицирующих средств. В некоторых случаях стоматологам приходится хирургическим путем удалять уже некротизированные участки мягких тканей.
- Омертвение тканей внутренних органов нередко диагностируется уже на крайних стадиях. Например, симптомы некроза поджелудочной железы часто «смазаны». Даже при обращении к врачу больному нередко ставится неверный диагноз, что чревато гибелью большого количества клеток внутреннего органа. Обычно некроз поджелудочной железы лечится оперативным путем, но прогнозы в этом случае могут быть самые разные – от благоприятных (полное восстановление) до скорого летального исхода.
- Омертвение костной ткани практически всегда требует хирургического вмешательства. Операция при некрозе тазобедренного сустава, например, заключается в удалении проблемного участка и использовании эндопротеза. При своевременной диагностике такое лечение всегда имеет благоприятные прогнозы.
- Стадии некроза печени – основной фактор выбора метода его лечения. Если на начальной стадии вполне допустима медикаментозная терапия, то при средней и тяжелой стадии рассматривается только операция.
Консультацию по поводу того, как лечат некроз кишечника и каковы первые симптомы патологии, можно получить только у квалифицированного врача. А записаться на прием можно на нашем сайте
Методы диагностики
Почему болят суставы – сможет ответить только врач. Артралгия является частым поводом для обращения к специалистам разных профилей (ортопед, терапевт, хирург, ревматолог, травматолог). Чтобы установить, из-за чего появилась ломота в суставах, используются следующие диагностические методы:
- лабораторные исследования (общий и биохимический анализы крови, ПЦР на инфекции, бактериологический посев, иммунограмма и т. д.);
- ультразвуковое обследование суставных частей и прилежащих мягких тканей, доплерография сосудов;
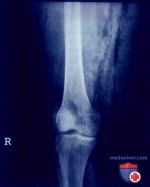
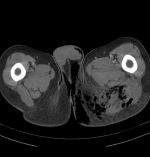
- рентгенологические методики (рентгенография, контрастная артрография, денситометрия, миелография, флебография, КТ);
- МРТ;
- инвазивные диагностические методики (пункция суставной полости с изучением внутрисуставной жидкости, артроскопия с биопсией хрящевой ткани и последующим гистологическим анализом);
- термография коленной области, локтевой зоны и т.д.;
- электронейромиография;
- сцинтиграфия с технецием.
- Некротический фасциит. Симптомы …
- STREPTOCOCCAL NECROTIZING SOFT TISSUE …
- Некротический фасциит или как я покушал …
- Некротический фасциит. Симптомы …
- Некротизирующий фасциит: ранняя …
- Некротизирующий фасциит: оптимизация …
Когда артралгия не связана с суставной патологией, комплекс диагностических мероприятий дополняется другими методами (рентген ОГК, УЗИ внутренних органов и т. д.). Если ломота в суставах имеет инфекционную природу, показана консультация инфекциониста. При проблемах с кровообращением, пациента направляют к флебологу, при наличии злокачественной опухоли – к онкологу и т.д.
Некротический фасциит причины и симптомы
Они могут поражать фасции, проникнув в них через открытые порезы или раны. Болезнь называют по-разному: гемолитическая стрептококковая, больничная или острая кожная гангрена, гнойный фасциит.
Международная классификация (МКБ-10) обозначает его как М72.6.
Классификация и причины
Это заболевание очень быстро прогрессирует, вследствие чего возникает вторичный некроз подкожных тканей. Оно может возникнуть в результате хирургической процедуры или из-за непригодных медицинских условий. На сегодняшний день известны 3 формы фасциита:
- первый тип (полимикробный);
- второй тип (стрептококковый);
- третий тип (мионекроз).
Первую разновидность еще называют «соленый» некротизирующий фасциит. Такое название он получил из-за того, что недуг появляется при контакте с грязной соленой водой, в которой находятся бактерии. Основные группы риска:
- наркоманы;
- люди старше 50 лет;
- пациенты, страдающие ожирением;
- ВИЧ-инфицированные;
- люди, страдающие сахарным диабетом;
- пациенты с осложнениями после операции;
- хронические алкоголики;
- больные с поражением периферических сосудов.
Чаще всего болезнь встречается в возрасте от 38 до 44 лет. Такая болезнь у детей диагностируется крайне редко и только в странах, где гигиена на низком уровне. Если же возникает детская разновидность, протекает она не менее тяжело, чем у взрослого.
Болезнь некротический фасциит имеет острый, тяжелый характер, требует консультации хирурга, ведь у детей все симптомы будут ощущаться более ярко. Но в любом случае и у ребенка, и у взрослого нужно проводить санацию раны.
Больничную гангрену могут спровоцировать много факторов: грибок или инфекция. Бывает, что даже укус насекомого может дать начало развития инфекции, а 20–45% больных фасциитом параллельно страдают диабетом, который и дал толчок болезни. Также в группе риска находятся алкоголики, люди, болеющие раком, циррозом.
Раньше это заболевание встречалось крайне редко. Диагностировать его затруднительно, так как перед началом недуга у пациента обязательно присутствует травма или проводится операция. Все начинается просто и заурядно: царапина, ссадина, рана, укус, инъекционный прокол. Но спустя некоторое время ситуация усугубляется, место начинает болеть и печь. Значит, раны некротизированы.
Клиническая картина
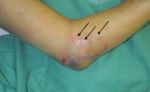
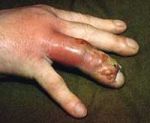
Боль сильная, интенсивная, мышца становится чувствительной, а ощущения напоминают растяжение или разрыв. Эти симптомы сопровождает повышенная температура, лихорадка, вялость, озноб. Боль становится все сильней и невыносимей, пока пациент не начинает чувствовать онемение поврежденного места.
Процесс развития заболевания у каждого протекает индивидуально. Прогрессируя, рана увеличивается, темнеет, а затем чернеет. Если не лечить данное явление, инфекция поражает мышцы глубже, после чего может начаться мионекроз. Основные признаки некроза: потемнение кожи, острая боль на участке, гнилые выделения, он отличается гангренозными участками с воспалительным процессом.
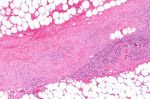
Чтобы диагностировать заболевание, кроме внешнего визуального осмотра, нужно сдать лабораторные анализы: развернутый анализ крови, показатели уровня газов в артериальной крови, анализ мочи и анализ крови и тканей. Так как они не могут дать точного результата, нужно обязательно взять образцы зараженной ткани. Хирургическое вмешательство неминуемо.
Исходя из анализов и визуального осмотра, врач обязан незамедлительно начать лечение. Санация омертвевших тканей происходит до тех пор, пока они окончательно не будут убраны. После хирургического вмешательства шансы пациента на выживание увеличиваются.
При манипуляциях надрезы делаются глубоко, чтобы удалить участки некроза и место вокруг него. Во время этой процедуры врач должен соблюдать такие условия:
- постоянная обработка и перевязка раны;
- вся некротическая ткань убирается;
- рану оставляют открытой, поддерживая гомеостаз;
- ежедневная обработка и анализ течения заболевания.