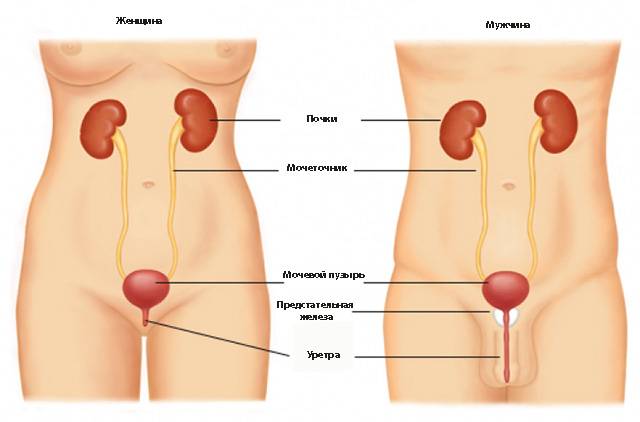
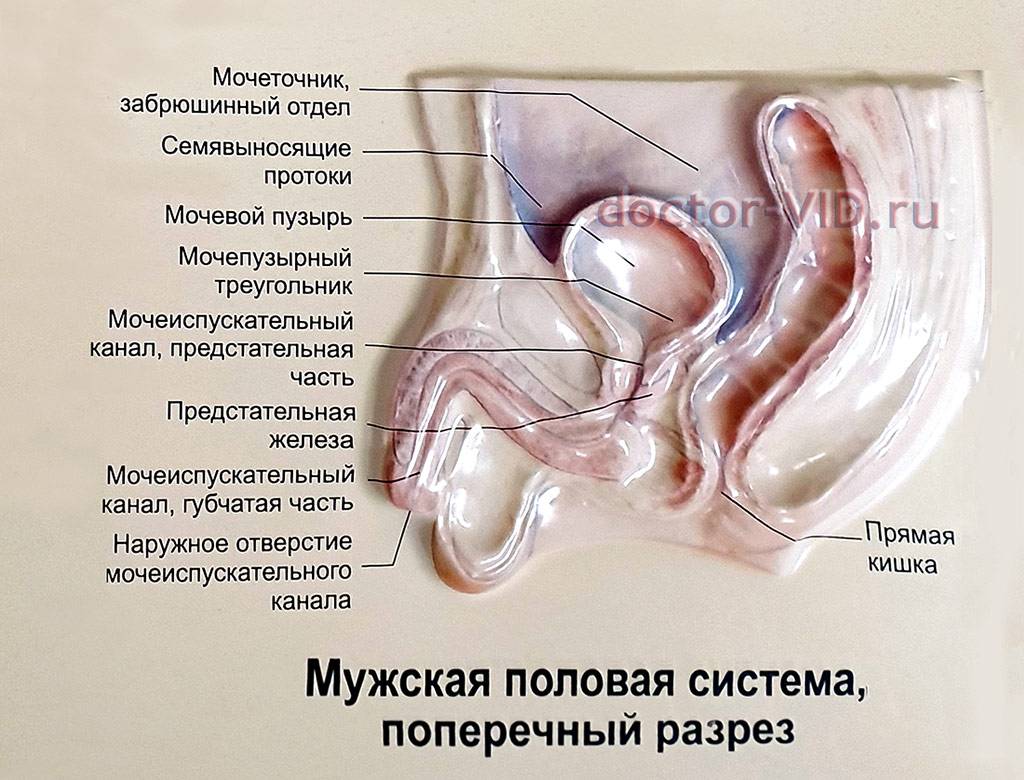
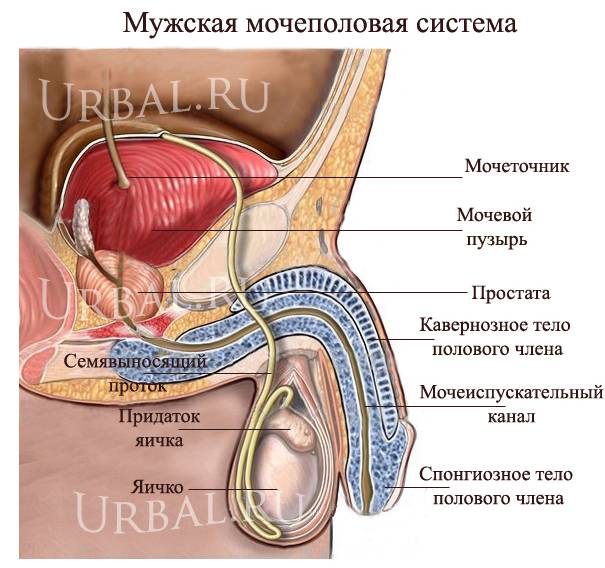
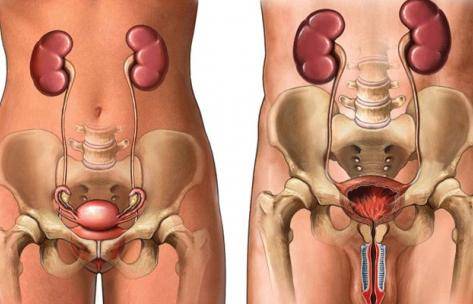
Профилактика мочеполовых инфекций у мужчин
Любые лечебные мероприятия следует выполнять только по назначению врача-специалиста.
А вот профилактика заражения в большинстве случаев входит в зону ответственности самого пациента.
Первичная профилактика является методом превенции заражений с максимально высоким уровнем доказательности.
К мерам предупреждения заражения инфекциями мочеполовой системы относят:
- наличие одного постоянного партнера (моногамия)
- использование презервативов (исключая инфекции с контактно-бытовым, вертикальным и трансмиссивным путями передачи)
- рациональное выполнение правил личной и интимной гигиены: ежедневный душ, обмывание полового члена, сдвигая крайнюю плоть, ограниченное применение спермицидов, ношение свободного нижнего белья из натуральных тканей с ежедневной сменой белья, своевременное гигиеническое мытье рук после контакта с гениталиями)
- избегание чрезмерных физических и психоэмоциональных нагрузок
- поддержание здорового образа жизни, закаливание
- достаточная информированность о природе ИППП, путях передачи, методах диагностики, лечения и профилактики
В отдельных случаях профилактической мерой является мужское обрезание (ВПЧ, ВИЧ).
Правильное применение презерватива значительно снижает риск инфицирования ВИЧ, сифилисом, трихомониазом, гонореей, хламидиозом, частично ВПЧ.

Исключение составляют презервативы со смазкой ноноксинол-9, так как они, напротив, увеличивают риск заражения.
К факторам риска инфицирования ИППП относят:
- анальный секс
- жесткий секс с элементами насилия
- частая смена половых партнеров
- случайные незащищенные половые контакты
- бисексуальные отношения
- участие в коммерческом сексе в качестве продавца или покупателя
- наличие одного или нескольких клинических проявлений ИППП у вас или полового партнера
- перенесенная тяжелая болезнь или травма
- использование антибиотиков, цитостатиков, гормональных препаратов, химиотерапии и лучевой терапии в течение последних трех месяцев
- венерические болезни и прочие инфекции МПС в анамнезе
- сахарный диабет
- ВИЧ
- отказ от презерватива
- употребление инъекционных наркотиков
- пирсинг и татуировки
- инвазивные медицинские процедуры в последние три месяца (катетеризация уретры, бужирование, урография и так далее)
Своевременное лечение инфекционных и соматических болезней, отказ от рискованного поведения также являются методами профилактики мочеполовых инфекций.
При выявлении у одного из членов семьи мочеполовой инфекции:
- своевременное лабораторное обследование всех половых партнеров
- половой покой на время лечения
- выделение пациенту отдельного постельного белья
- вакцинация (вирусный гепатит, ВПЧ)
Должно исключаться совместное пользование одним постельным или нижним бельем, полотенцами с другими людьми, причем в особенности это правило касается детей.
Достаточный эффект дают скрининговые обследования групп риска на наличие сифилиса, трихомонад, хламидий, ВИЧ-инфекции, вирусных гепатитов В и С.
Снижает риск заражения ребенка профилактическое лечение беременной и родоразрешение методом кесарева сечения.
При подозрении на мочеполовые инфекции обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
2 Неинфекционные патологии
Кроме инфекций, заболевания в органах мочевыделительной и половой систем могут развиваться и по другим причинам. Выделяют следующие патологии:
|
Название болезни |
Характеристика |
|
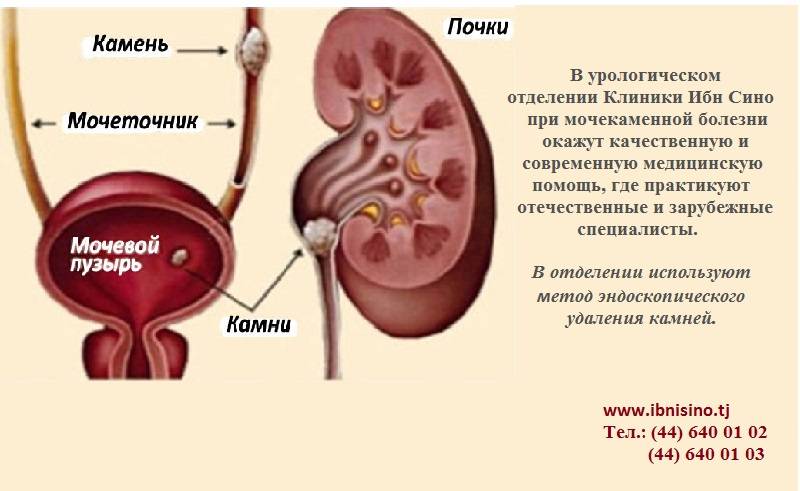
Мочекаменная болезнь |
Течение заболевания вялое, медленное. Симптомы не проявляются, пока камни не начинают двигаться и не перекрывают протоки. Причиной образования конкрементов являются неправильный рацион, алкоголизм, нарушения метаболизма. Симптомы: резкая боль и спазмы при прохождении конкрементов по мочевым путям. Камни перекрывают их проходы и блокируют выход мочи |
|
Амилоидоз |
Это заболевание, при котором аккумулируется амилоида (белковое соединение), препятствующее нормальной работе почек. Обычно развивается параллельно с другими патологиями мочевыводящей системы. Количество белка в моче сильно превышает норму, появляются отеки, резко «скачет» кровяное давление |
|
Гидронефроз |
При такой патологии полностью нарушен отток мочи. Почка постепенно разрушается. Причиной могут быть травмы, медикаменты, опухоли. При данном заболевании чувствуется боль под ребрами со стороны пораженного органа, в моче видны сгустки крови, меняется кровяное давление. На поздних стадиях развиваются гнойные процессы |
|
Нефропатия |
Бывает дисметаболическая и диабетическая нефропатия. В первом случае нарушаются фильтрационные функции почек. Из-за этого в моче можно обнаружить протеин, соли, кровь. Вторая форма – это последствие сахарного диабета. Заболевание развивается также из-за интоксикации, аномалий органов |
|
Кисты и опухоли |
Они могут быть как доброкачественными, так и злокачественными. Первые внутри наполнены жидкостью. Причины не установлены, но в группу риска входят женщины при беременности, инфекционных заболеваниях, ожирении |
|
Нефроптоз |
Это состояние, при котором положение почки внутри брюшной полости изменено. Аномалия вызвана травмой либо спадом тонуса мышц. Также влияют и другие патологии почек |
Если не заниматься лечением всех перечисленных заболеваний, то ситуация приведет к почечной недостаточности в острой либо хронической форме.
Аднексит у женщин
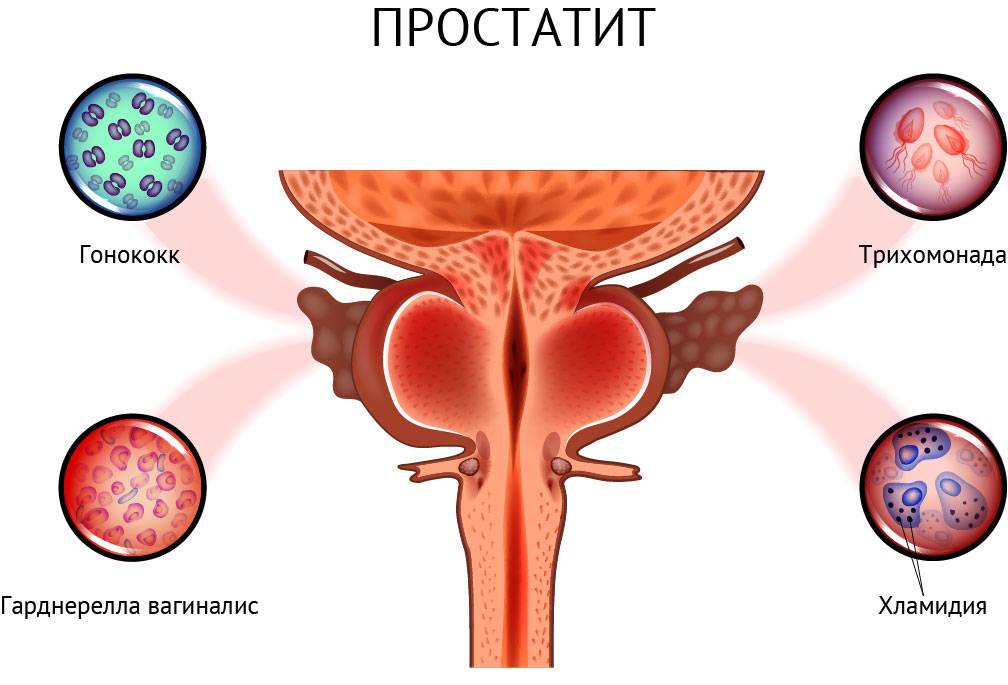
Аднексит — одностороннее или двухстороннее воспаление придатков, маточных труб и яичников. Возбудители заболевания: стафилококки, гонококки, грибки, вирусы, хламидии, туберкулезная и кишечная палочки.
Патогенные агенты внедряются в слизистые оболочки, поражают мышечные и серозные слои, затем инфекционный процесс переходит на эпителий яичников и тазовую брюшину. Аднексит приводит к спаиванию яичника с маточной трубой, образуется множество спаек, которые закупоривают проход в маточных трубах.
Патогенные микроорганизмы проникают в половые органы вместе с кровью или лимфой, нисходящим либо восходящим путем. Для установления возбудителя исследуется мазок, проводится бакпосев, УЗИ, гистеросальпингография (ГСГ).
Как всякое воспаление, аднексит имеет 2 формы болезни: острую и хроническую. Острое течение воспаления сопровождается высокой температурой, ломотой, ознобом, головной болью, тошнотой. Также присутствует болевой синдром в нижних отделах живота, отдающий в спину и задний проход. Хроническая форма аднексита характеризуется постоянной тупой болью, нарушенным менструальным циклом.
Острый аднексит необходимо лечить в стационаре в условиях постельного режима и полного покоя. Для устранения воспаления применяют антибиотики различных групп. После исчезновения острого воспаления проводятся физиотерапевтические процедуры.
Виды заболеваний
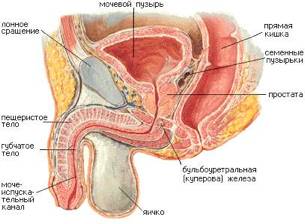
Мочеполовая система мужчин в корне отличается от строения женской. Особенное отличие – это длинный мочеиспускательный канал, который не дает пробраться различным бактериям и микроорганизмам внутрь организма, поэтому воспаление возникает реже.
Часто диагностируют следующие виды заболеваний мочеполового характера:
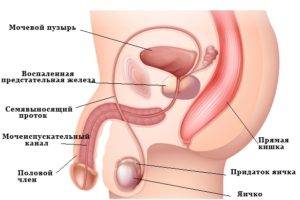
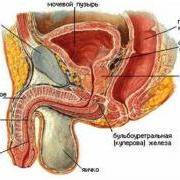
- ДГПЖ или доброкачественная гиперплазия предстательной железы. В народе её называют просто аденомой простаты. Такому заболеванию подвержены мужчины после 50 лет. Статистика показывает, что именно они чаще обращаются за помощью с особыми симптомами. Мужчина ощущает слабую, без давления струю мочи, частые позывы в туалет и не полное освобождение мочевого пузыря, иногда и затруднения во время похода в туалет. Если вовремя не диагностировать болезнь, то могут возникнуть серьезные осложнения: почечная недостаточность, различные внутренние инфекционные заболевания, наличие крови в жидкости при выведении. Таким воспалением обязательно следует заниматься и лечить его, иначе спустя время может быть и недержание мочи.
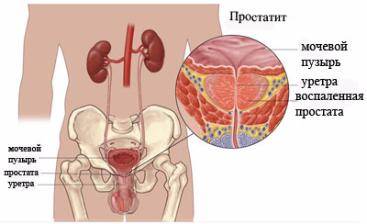
- Простатит. Данное воспаление намного моложе аденомы простаты – мужчины за помощью обращаются после 30 лет. Простатит может быть в двух формах – острой и хронической. С предстательной железой не шутят. На ранних стадиях повышается температура, а болевой синдром затрагивает полностью нижнюю часть живота и поясницы.
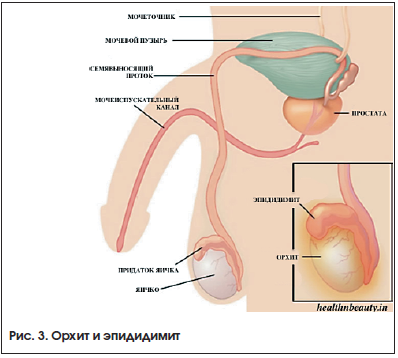
- Эпидидимит – это воспаление, которое затрагивает яички или семенники мужской половой системы. Также бывает в острой и хронической формах. Основными симптомами считаются болевой синдром в нижней части живота, в промежности и отек или опухоль придатка. На фоне этого, так как организм борется с воспалениями повышается температура тела, появляется усталость и слабость.
- Орхит – это воспалительный процесс яичка и его структур и частей.
- Везикулит. Данное заболевание не так часто встречается в медицине, но есть пациенты, которые все-таки обращаются за медицинской помощью. Иногда последствия непредсказуемы, ведь происходит нарушение работы семенных пузырьков.
- Мочекаменная болезнь – это образование камней в мочеточниках и их движение по мочеиспускательному каналу. Является одним из самых распространенных заболеваний. Пациент при этом ощущает острую боль, рези, боли бывают даже приступообразного характера.
- Баланит и баланопостит – это воспалительные процессы, которые затрагивают головку и крайнюю плоть полового члена. На фоне этого развивается зуд, появляются покраснения, снижается основная функция полового члена.
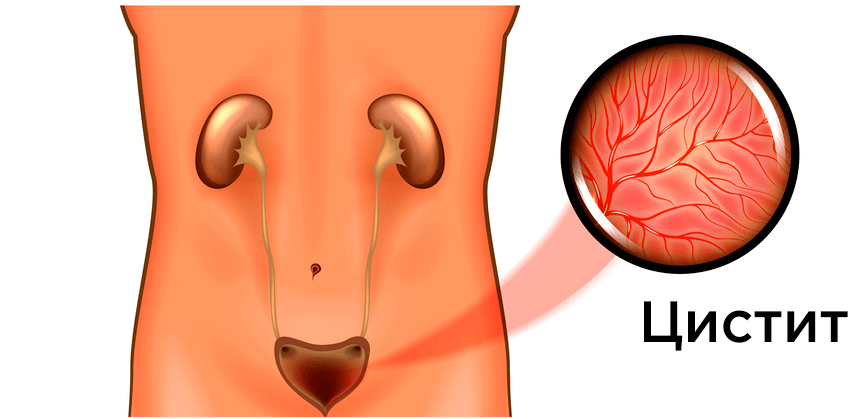
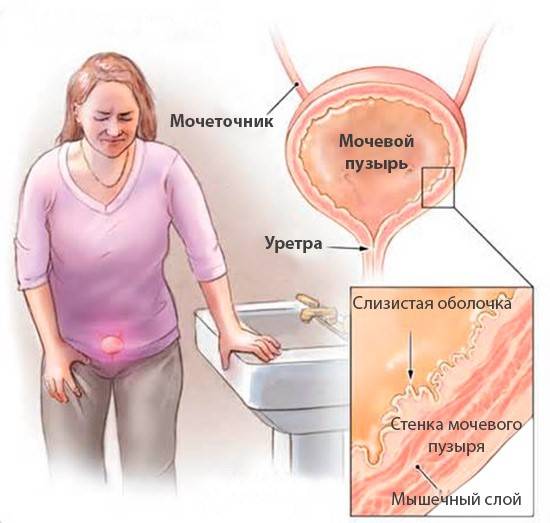
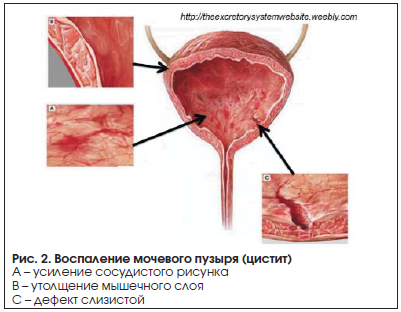
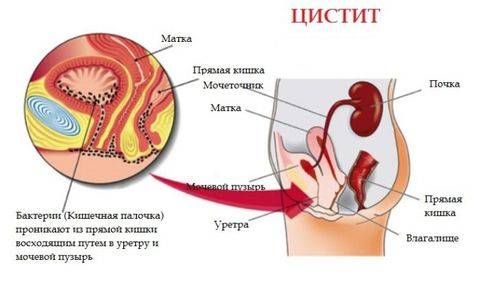
- Цистит. Пусть статистика и показывает, что женщина намного чаще обращаются с таким заболеванием к врачу, мужчин эта болезнь не обходит стороной. Затрудняется мочеиспускание, болит нижняя часть живота, в моче обнаруживаются кровяные сгустки – это основные симптомы, которые требуют незамедлительного лечения.
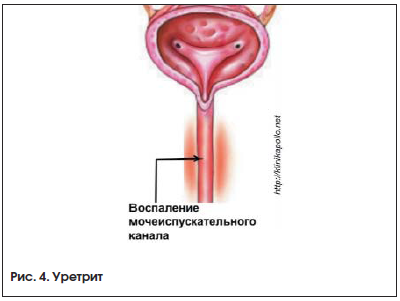
- Уретрит. Болезнь очень похожа на цистит, но иногда происходят выделения из уретры.
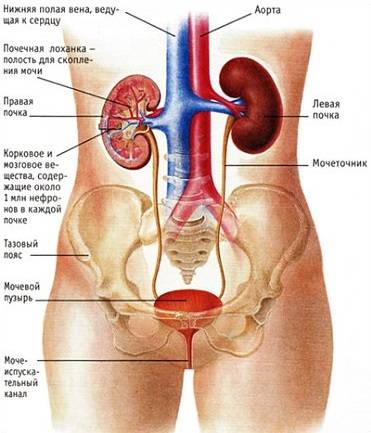
Пиелонефрит. Долгое время может не давать о себе знать, а просто протекать в организме. Врач может поставить диагноз, проведя необходимые исследования. - Гломерулонефрит. Серьезное заболевание, которое затрагивает громерулы. Часто осложнением является хроническая почечная недостаточность.
Различные виды новообразований и опухолей. Если на первых и начальных стадиях от них можно избавиться, то, как правило, на последних стадиях лечение мочеполовой системы у мужчин в этом случае почти невозможно.
Встречаются ли такие заболевания у детей?
Инфекционные заболевания мочевыводящих путей у детей тоже встречаются. Дети подвержены риску заражения мочевыводящих органов еще с пеленок. В большинстве случаев возбудителем воспалительных процессов является кишечная палочка.
Наиболее распространенные пути развития болезни у детей:
- восходящий (мочевыводящие пути поражаются постепенно, инфекция «продвигается» от нижних органов к верхним);
- перенесение бактерий из кишечника, особенно характерно для детей от 1-го до 3-х лет, у которых часто наблюдается диарея.
Симптомы, указывающие на наличие инфекции, перечислены выше.
У грудничков выявить недуг непросто, так как возникают трудности с забором мочи средней порции.
Симптомы патологического состояния
Клинические признаки воспаления мочеполовой системы разнообразны. Симптомы зависят от локализации инфекционного процесса, степени повреждения клеточных структур и типа возбудителя. Заболевание может протекать остро. В этом случае проявления заболевания будут ярко выражены. При вялотекущем процессе мужчины не обращают внимания на симптомы. Поэтому патология постепенно приобретает хронический характер.
Воспалительный процесс чаще всего имеет восходящий путь поражения органов. Инфекция проникает через уретру или наружные половые органы в малый таз и почки. Можно назвать следующие основные клинические признаки:
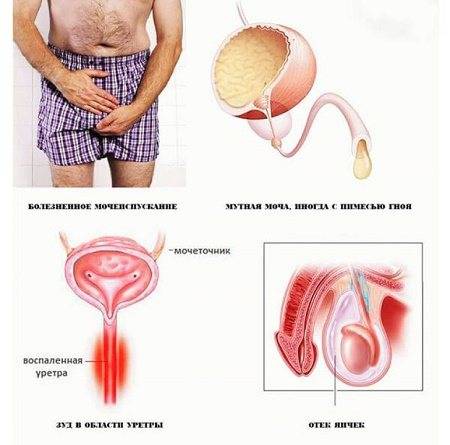
- Болевой синдром. При локализации процесса в уретре и наружных половых путях дискомфорт появляется в процессе мочеиспускания. Отмечаются неприятные ощущения при половых контактах. Поражение органов, расположенных выше, характеризуется появлением болей ноющего характера в паху. Если инфекция достигла почек — беспокоит болезненность в области поясницы.
- Частые позывы на мочеиспускание. Признак цистита. При этом отмечается выделение мочи в небольшом количестве или каплями на фоне выраженного дискомфорта.
- Необычные выделения. Появление белей, в утренние часы подозрительного характера свидетельствует о наличии воспаления, вызванного специфическими видами возбудителей. В большинстве случаев они передаются половым путем и приводят к формированию патологии, которая тяжело поддается стандартной терапии.
- Повышение температуры тела. Высокие цифры характерны для острого процесса. Появление симптома, который сопровождается болями в пояснице, говорит о воспалении в почках. Субфебрильные значения чаще сопровождают поражения внутренних половых органов и мочевого пузыря. По мере формирования хронического течения заболевания температура перестает повышаться или сохраняется на граничном уровне, не вызывая особого беспокойства у мужчин.
- Зуд в области наружных половых органов. Чаще всего является признаком грибковой инфекции. Усиливается при гормональных скачках, при ношении тесного или синтетического белья. В некоторых случаях причиной жжения может быть выделение с мочой солевых включений, которые раздражают слизистые оболочки.
- Тошнота и рвота. Может возникать при воспалении почек в сочетании с высокой температурой тела и болью в пояснице.
Возможные симптомы
Перед тем как приступить к изучению симптомов отдельных болезней мочевого пузыря у мужчин, которые встречаются наиболее часто, нужно выяснить общие признаки, характеризующие все заболевания подобной группы. Следующие нарушения работы этого органа являются поводом для немедленного обращения к специалисту:
- наличие болезненности внизу живота и области паха;
- снижение объема мочи, выделяемого пациентом в сутки (при отсутствии изменений в питьевом режиме);
- возникновение дискомфорта при мочеиспускании;
- появление болезненного мочеиспускания, чувства рези или жжения в момент выхода урины;
- нарушение качества мочевыделения, прерывание струи или ее вялость, если подобный признак определяется во время опорожнения наполненного пузыря;
- увеличение количества позывов в сутки, при котором наблюдается выделение мочи малыми порциями;
- ощущение неполного опорожнения мочевого пузыря;
- появление крови в моче, а также других примесей (гноя, осадка, хлопьев);
- изменение характера мочи, ее цвета и состава.
В случае возникновения подобной симптоматики, уролог назначит больному полное лабораторное обследование мочеполового тракта. Любое нарушение процесса выхода мочи является серьезным аргументом для исключения или подтверждения врачом следующих диагнозов: гиперактивный синдром, мочекаменная болезнь, цистит, доброкачественное или злокачественное новообразование. Данные заболевания мочевого пузыря часто встречаются у мужчин разного возраста. Признаки таких нарушений нередко бывают похожими друг на друга, хотя и имеют множество отличий, которые помогают специалисту при проведении дифференцированной диагностики.
Болезни мужской простаты
Есть три наиболее частых заболевания мужской предстательной железы.
Одна из этих патологий встречается в молодом возрасте.
Ещё две болезни развиваются в основном после 60 лет.
1. Простатит
Воспаление простаты бывает острым и хроническим.
Острое встречается редко.
Но оно наиболее опасно.
Возбудителем становится кишечная палочка, реже – другая грамотрицательная флора.
Симптомы этого мужского заболевания появляются внезапно.
Мужчину беспокоят боли в промежности, лихорадка, общее ухудшение состояния здоровья.
Возможны осложнения, самые опасные из которых:
- острая задержка мочи
- абсцесс простаты
Патология лечится в хирургическом или урологическом стационаре.
При задержке мочи делают катетеризацию мочевого пузыря.
В случае развития абсцесса приходится проводить хирургическое вмешательство.
Но большинство пациентов лечатся консервативно.
Применяются антибиотики для эрадикации бактерий.
Хронические простатиты могут иметь разное происхождение.
Чаще всего они инфекционные или конгестивные (застойные).
Воспаление предстательной железы протекает с минимальными симптомами.
Оно может быть вызвано недиагностированной вовремя половой инфекцией, неспецифическими бактериями, а также застойными явлениями в простате.
Нарушение оттока лимфы и венозной крови приводит к отеку.
Оно может быть спровоцировать ожирением, низкой двигательной активностью, сидячим образом жизни, нерегулярной половой жизнью.
2. Доброкачественная гиперплазия простаты
Развивается в той или иной степени у всех мужчин пожилого возраста.
Борьба с этим заболеванием, однажды начавшись, продолжается непрерывно.
Закончить её можно только хирургической операцией.
Суть патологии состоит в том, что под влиянием гормона дигидротестостерона происходит постепенное разрастание простаты.
Она увеличивается в объеме.
Со временем это приводит к нарушению уродинамики.
Простата может сдавливать уретру, мочеточники, а иногда и прямую кишку.
Большинство летальных исходов при аденоме простаты связаны с компрессией мочеточников, что приводит к развитию почечной недостаточности.
На начальном этапе болезнь лечится консервативно.
Для замедления роста простаты используют блокаторы фермента, который превращает тестостерон в дигидротестостерон.
Для снижения симптоматики применяют альфа-адреноблокаторы.
Эти лекарства принимаются постоянно.
Все прочие средства могут использоваться по желанию врача и пациента: многие из препаратов, которые вы видите в рекламе по телевизору, не имеют клинически доказанной эффективности.
Но они благоприятно сказываются на психоэмоциональном состоянии пациента и в большинстве случаев не причиняют вреда организму.
На определенном этапе, когда простата становится слишком большой, приходится уменьшать её тем или иным способом.
Используются малоинвазивные процедуры, в ходе которых лишние ткани разрушаются различными энергиями (электрическим током, лазером и т.д.).
Проводятся операции, наиболее популярная из которых – трансуретральная резекция простаты.
При размере железы более 90 кубических сантиметров показана либо открытая операция, либо лазерная гольмиевая энуклеация.
Последнее вмешательство более щадящее, но и более дорогостоящее.
Оно требует специального оборудования и проводится далеко не в каждой клинике.
3. Рак простаты
Занимает четвертое место в России по частоте обнаружения среди всех онкологических болезней.
Среди мужских опухолей она занимает второе место, после рака лёгкого.
Этот вид рака является одним из самых благоприятных, если можно так выразиться в отношении злокачественного новообразования.
В лечении болезни достигнуты значительные успехи.
К тому же, опухоль сама по себе в большинстве случаев не слишком агрессивная, растет медленно.
После установления диагноза даже без лечения большинство мужчин проживут больше 10 лет.
Поэтому при выявлении новообразования у пациентов пожилого возраста часто применяется тактика наблюдения.
Только если болезнь начинает прогрессировать, принимаются меры по её лечению.
Для борьбы с этой болезнью применяются радикальные операции по удалению простаты.
Используется химиотерапия, гормональная и лучевая терапия.
На последней стадии используются радионуклидные методы.
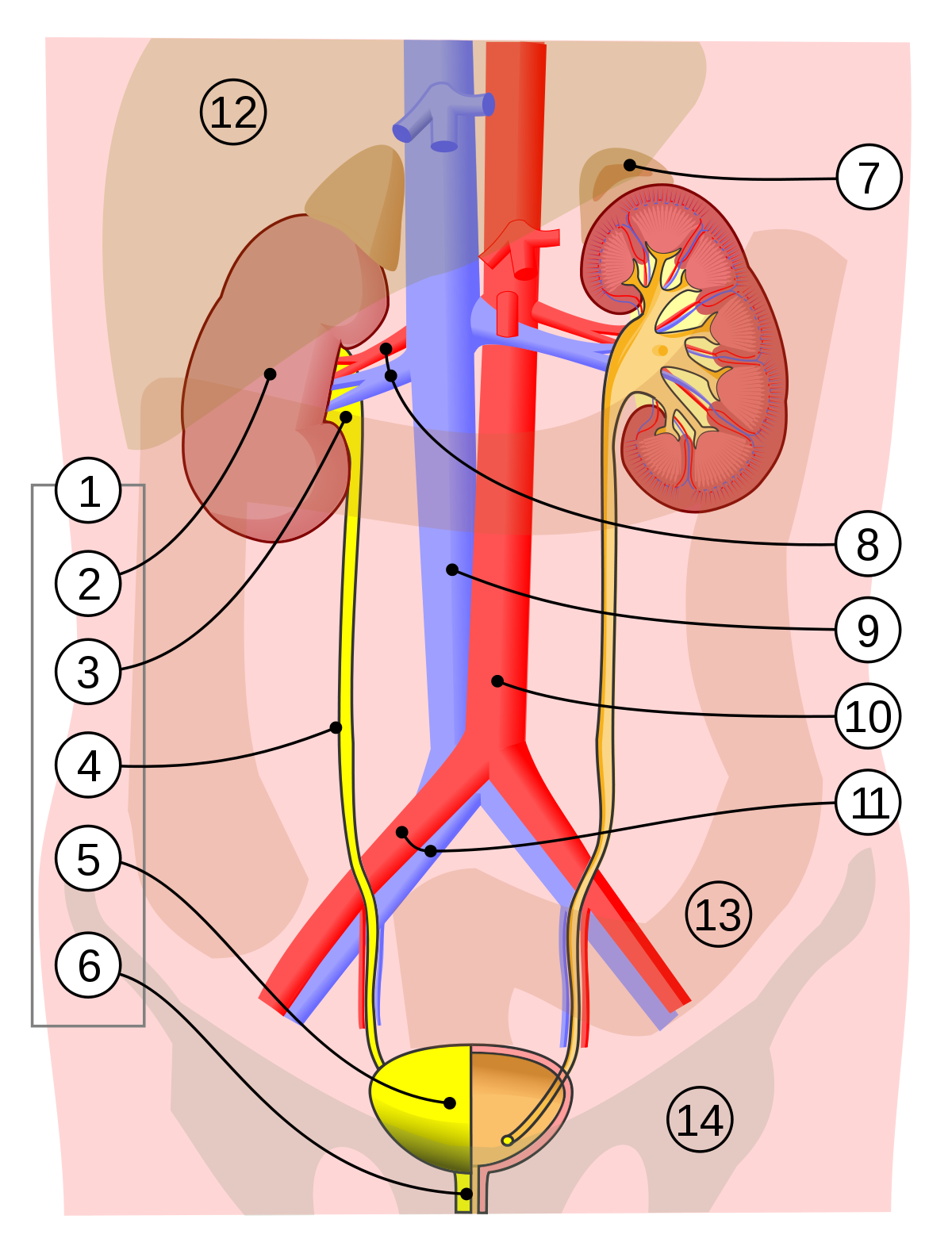
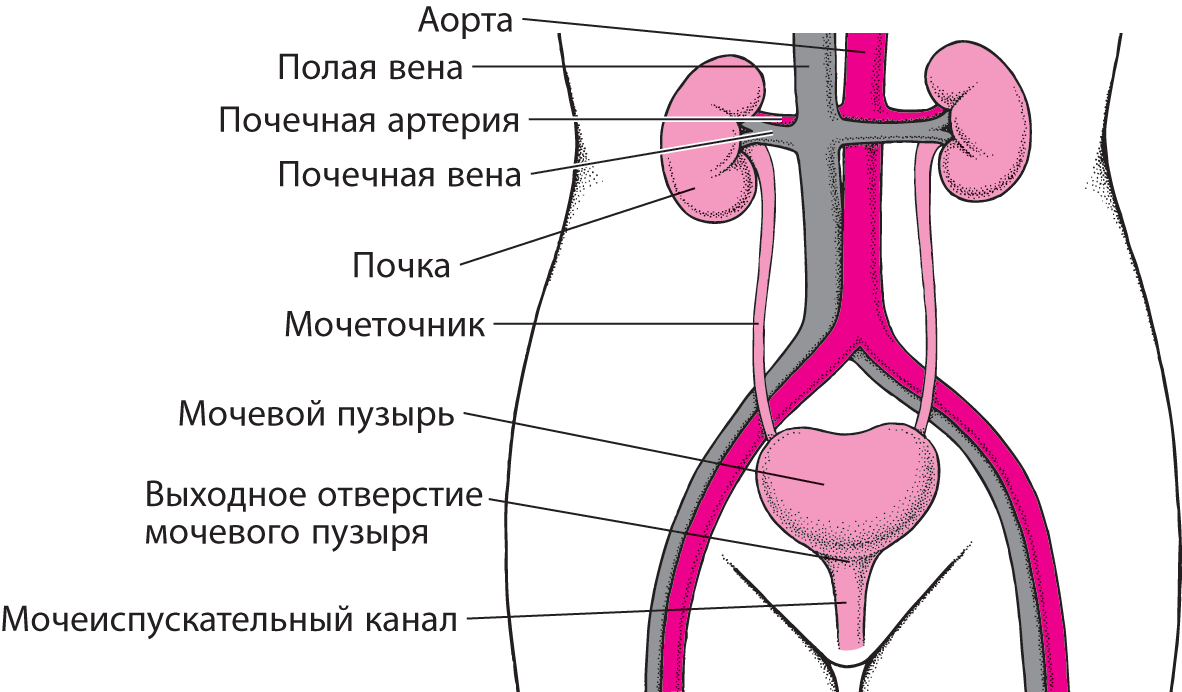
Диагностика инфекций мочеполовой системы
Для эффективного лечения мочеполовых инфекций требуется предварительная и контрольная лабораторная диагностика.
Клиническая картина при поражениях различными возбудителями может быть весьма похожей.
Подбор лекарственных препаратов проводится исключительно в соответствии с этиологией заболевания.
Выявить бессимптомно протекающие инфекции возможно лишь при помощи лабораторных исследований.
К тому же штаммы возбудителей одного и того же вида мутируют.
Соответственно, клиническая картина и способы лечения меняются даже в зависимости от региона проживания (заражения) заболевшего.
Так, заразившись во время отдыха в другой стране, лечиться придется несколько иначе, чем пациенты, инфицированные «домашними» штаммами одного и того же возбудителя.
Нельзя забывать и о роли микст-инфекций, что тоже меняет схему терапии.
Решающее значение имеет правильная лабораторная диагностика.
Существует ряд ведомственных приказов, регламентирующих работу любой лаборатории, что повышает достоверность поставленного диагноза.
Выполняются мазки из мочеиспускательного канала, ануса, поверхности кожных дефектов, берутся пробы мочи, спермы и секрета простаты.
Наиболее точным является культурологический метод, когда проводится посев материала на питательные среды.
Параллельно выполняется посев на чувствительность к лекарственным препаратам, по результатам которого корректируется назначение терапии.
Очевидным недостатком метода является его длительность – около двух недель.
Высокой точностью обладает молекулярно-биологический метод – ПЦР (полимеразная цепная реакция), позволяющий определить ДНК возбудителя или его фрагменты.
Для быстрой диагностики используют микроскопию нативных, то есть живых или окрашенных препаратов.
Также пациенты сдают кровь для проведения серологических тестов.
Они позволяют обнаружить иммунный ответ организма на определенный возбудитель и оценить стадию инфекционного процесса.
К сожалению, появление серорезистентных штаммов приводит в ряде случаев к ложным результатам.
По завершении лечения, спустя две-четыре недели, выполняют контрольные анализы.
Затем лабораторные тесты повторяют еще несколько раз в течение периода диспансерного наблюдения.
Только такой лабораторный контроль обеспечивает эффективность излечения в тех случаях, когда это в принципе возможно.
При выборе медицинской организации особое внимание следует обращать на оснащенность и сертифицированность лаборатории
Важно, как правильно собирается материал (это делает врач-венеролог, уролог, гинеколог или акушерка, забор крови выполняет процедурная медсестра)
Важно, как правильно собирается материал (это делает врач-венеролог, уролог, гинеколог или акушерка, забор крови выполняет процедурная медсестра). Важно, не приходится ли организации экономить на приобретении сертифицированных диагностикумов, что обычно отражается на цене процедуры.
Важно, не приходится ли организации экономить на приобретении сертифицированных диагностикумов, что обычно отражается на цене процедуры.
Важно, соблюдены ли условия транспортировки лабораторного материала. От этого и, разумеется, от квалификации специалистов зависит точность лабораторного диагноза
От этого и, разумеется, от квалификации специалистов зависит точность лабораторного диагноза.
Самые распространенные болезни у мужчин
Болезни мужской мочеполовой системы имеют разные причины. Некоторые являются сугубо местными, затрагивают один орган, а более серьезные способны поразить весь комплекс.
Уязвимость органов связана со строением, усугубляется наследственностью, общим состоянием здоровья и внешними причинами. Ухудшает ситуацию замалчивание мужчинами интимных проблем: многие стыдятся половой дисфункции, до последнего не обращаются за квалифицированной помощью, теряя время.
Первое место по распространенности среди мужских болезней занимает воспаление простаты. Простатит может быть бактериальным и не бактериальным, вызванным естественными причинами и внешними факторами. Когда кровоток в железе нарушается, жидкость внутри также движется с перебоями, скапливается в извилистых протоках.
Сидячий образ жизни, избыточный вес, узкое белье и одежда, стрессы, нерегулярные половые контакты, пагубные привычки, возрастные изменения приводят к развитию патологии.
Из-за увеличения предстательной железы в размерах, она начинает давить на соседние органы. Наиболее выраженные симптомы – проблема при мочеиспускании, боль во время полового акта, ломота в паху, затяжные эрекции и в то же время – снижение потенции.
Похожее заболевание – аденома простаты или доброкачественное новообразование предстательной железы.
Орган разрастается, сдавливает мочеиспускательный проток, препятствует нормальному семяизвержению. Основные признаки болезни – частые позывы в туалет, болезненное опорожнение пузыря, эректильная дисфункция. В запущенной стадии требует оперативного вмешательства.
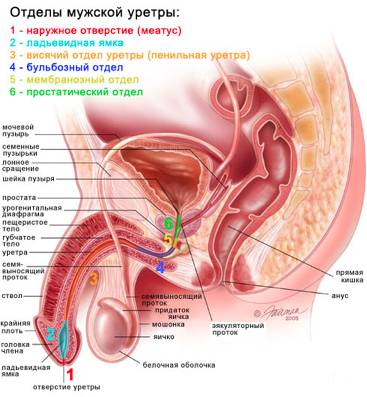
Уретрит – инфекционное заболевание мочеиспускательного канала.
При воспалении длинная и узкая уретра увеличивается в размерах, просвет для тока мочи становится меньше, что вызывает боли при мочеиспускании. Инфекция может попасть в организм во время коитуса, при халатном отношении к интимной гигиене. Также болезнь вызывают сильные стрессы, нездоровый образ жизни, переохлаждение.
На фоне заболеваний, при которых затруднен ток мочи, развиваются сопутствующие диагнозы.
Любая инфекция, попавшая в проводящие пути, легко распространяется с мочой:
- Цистит – воспаление мочевого пузыря инфекционной или не инфекционной природы при простуде. Инфекция может проникнуть и выше, до почек, особенно у пожилых.
- Пиелонефрит – воспаление почечных лоханок. К типичным симптомам, связанным с болью при испускании мочи и во время половых актов, добавляется болевой синдром в пояснице.
- Мочекаменная болезнь – заболевание почек не бактериальной этиологии. В мочевых каналах, в лоханке образуется сначала песок, потом камни. При тяжелом течении болезни человек сталкивается с серьезными болями, вплоть до приступов.
Целый ряд недугов связан с поражением яичка и придатков:
- Эпидидимит – инфекционное воспаление придатков. Острый местный болевой синдром сопровождается покраснением и опуханием мошонки, резким увеличением температуры (вплоть до 40 градусов). Самое тяжелое последствие – бесплодие, поскольку сперма не может пройти по семенным протокам.
- Орхоэпидидимит – инфекционное воспаление яичка. В основном поражается болезнью одно яичко, при тяжелом течении воспаляются оба. Болезненные ощущения в области мошонки, повышение температуры, нетипичное уплотнение структуры органа свидетельствуют о заболевании. Бывает в острой или хронической форме.
- Везикулит – воспаление семенных пузырьков, вызванное инфекцией, травмой, переохлаждением. Болевые ощущения в области мошонки распространяются на крестец и поясничный отдел. Усиливается синдром при половом акте, испускании мочи, а также при дефекации.
- Зудом, нездоровыми выделениями и налетом, покраснением, трещинами характеризуется баланопостит – раздражение крайней плоти и вокруг.
- Фимоз – патологическое сужение и неподвижность крайней плоти у половозрелых мужчин. До созревания фимоз является возрастным признаком. Во время полового акта мужчина испытывает боль. Фимоз может влиять на способность к зачатию. Другое проявление – преждевременное семяизвержение.