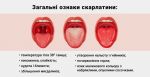
Скарлатина – детское инфекционное заболевание, у взрослых практически не встречается.
Сдавать тест на коронавирус перед вакцинацией не обязательно
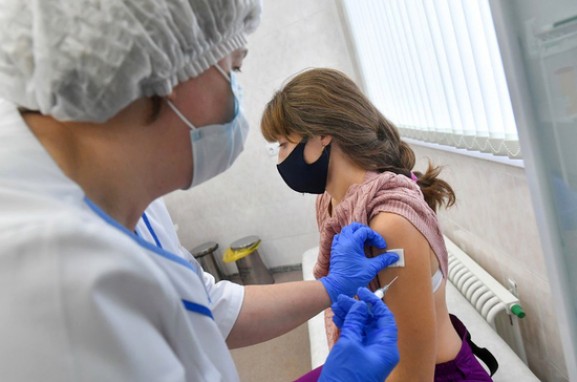
Прививка от коронавирусной инфекции положена всем здоровым взрослым россиянам при их добровольном согласии. Перед уколом врачи обязаны их осмотреть и рассказать о возможных осложнениях. Тесты на COVID-19 следует делать только тем, у кого есть симптомы этой болезни. Такие рекомендации дал Минздрав регионам в Стандартной операционной процедуре, которую он опубликовал 19 января. Документ разъясняет все нюансы прививания препаратом «Спутник V». Как должна выглядеть вакцина, кому Минздрав не позволит сделать прививки и что может случиться после укола, разбиралась «Парламентская газета».
Полмиллилитра бесцветной жидкости
Минздрав предписывает хранить препарат в замороженном виде при температуре не ниже минус 18 градусов. После размораживания вакцина должна быть бесцветной и слегка мутноватой, допустим желтоватый оттенок. Но когда медик будет набирать жидкость в шприц, в ампуле льда уже быть не должно. Объём одной инъекции — 0,5 миллилитра. Препарат вводят в плечо, после чего полчаса человек обязан оставаться под наблюдением врачей.
Так как вакцина двухкомпонентная, то всего должно быть два укола, второй делают через 21 день после первого.
Минздрав направил регионам правила вакцинации от коронавируса
Осмотр перед уколом
Прививать «Спутником V» разрешено всех совершеннолетних, у которых нет медицинских противопоказаний. Они должны дать добровольное согласие на прививку. Перед вакцинацией они должны заполнить анкету, после чего их осмотрит врач: измерит температуру, пульс, давление, сатурацию, прослушает работу сердца и лёгких, осмотрит горло.
Медики обязаны заранее рассказать о возможных осложнениях, в числе которых общее недомогание, озноб, небольшое повышение температуры, боли в суставах и мышцах, болезненность в месте укола, отёчность, головная боль. Такая реакция допустима в первые дни после укола. В редких случаях может возникнуть тошнота, дискомфорт в желудке, потеря аппетита.
Голикова рассказала о различиях российских вакцин против COVID-19
Кому нельзя делать прививку
В числе противопоказаний к прививке «Спутником» — гиперчувствительность к какому-либо компоненту препарата. Поэтому в вакцинации откажут тем, у кого ранее возникали тяжёлые аллергические реакции, правда, на что именно — в документе не уточняется.
Не прививают также людей при острых инфекционных и неинфекционных заболеваниях, а также при обострении хронической болезни. В этой ситуации пациента попросят прийти через две-четыре недели после выздоровления или ремиссии.
Если у человека лёгкое ОРВИ или острая желудочно-кишечная инфекция, то прививку ему не сделают только при повышенной температуре — как только она придёт в норму, тут же можно делать укол. Не положены прививки беременным и кормящим мамам. Детям прививки тоже не делают, так как пока нет данных об эффективности и безопасности вакцины для них, уточнил Минздрав.
В ВОЗ не рекомендуют вводить паспорта вакцинации от COVID-19
Напомним, вакцинация — это не лечение, а профилактика, поэтому тем, кто уже болен ковидом, такие уколы ни к чему. Те, кто уже переболел, имеют антитела, и тоже не должны делать прививки.
Если после первого укола у человека возникнут тяжёлые осложнения — анафилактический шок, тяжёлые аллергические реакции, судорожный синдром, температура выше 40 градусов — то второй компонент ему не введут.
Особые случаи
Есть ряд заболеваний, при которых Минздрав рекомендует проводить вакцинацию от коронавируса «с осторожностью»: итоговое решение о прививке должны принять врачи, точно оценив соотношение пользы и риска в каждом конкретном случае. Такие предписания относятся к людям с хроническими заболеваниями печени и почек, эпилепсией и другими заболеваниями ЦНС, а также некоторыми заболеваниями сердечно-сосудистой и эндокринной системы — сюда относятся сахарный диабет, миокардит, острый коронарный синдром и другие.
Также Минздрав предупредил, что вакцинация может представлять риск для пациентов с аутоиммунными заболеваниями и онкологией. Эта оговорка сделана из-за недостатка информации о влиянии препарата на таких пациентов, пояснило ведомство.
Врач назвал два лекарства, которые нельзя использовать при COVID-19
Нужно ли сдавать мазок перед прививкой
В письме Минздрав подчеркнул, что лабораторный анализ на наличие антител к коронавирусной инфекции перед вакцинацией делать не обязательно. Но если человек сам сделал такой тест, и он оказался положительным, то прививку ему делать уже не нужно.
А вот если пациент расскажет, что за последние две недели у него были «ковидные» симптомы, либо за это время он контактировал с больным коронавирусом, то медики обязаны взять у него мазок на COVID.
Как записаться на вакцинацию через Госуслуги
С 18 января, как это поручил президент Владимир Путин, в России началась массовая вакцинация от коронавируса. Записаться на укол можно с помощью регионального портала госуслуг, в некоторых регионах запись идёт также через МФЦ. На федеральном портале госуслуг форма для записи пока работает в тестовом режиме, но желающие могут испытать её уже сейчас. Там все просто — выбираете город, вводите свои данные, и затем выбираете место, где можно привиться. С 31 января эта услуга будет предоставляться на портале уже в полноценном режиме, пообещал 19 января вице-премьер Дмитрий Чернышенко. «Даже если вы ни разу не были на портале, вы легко сможете зарегистрироваться через мобильный телефон, не выходя из дома», — процитировало его РИА Новости.
102749
ПРИЗНАКИ СКАРЛАТИНЫ У РЕБЕНКА, СЫПЬ
Симптомы скарлатины у детей и клинические признаки зависят от формы ее проявления:
Общий характер симптоматики скарлатины у детей – это начало болезни в острой форме. Первые часы характеризуются стремительным подъемом температуры до 40 и выше. Одновременно появляются признаки действия на организм токсинов инфекции — тошнота, рвота, першения и боли в горле. Все это сопровождается:
- ухудшением состояния ребенка; мигренью и слабостью; тахикардией и болями в животе.
В начале болезни, высокая лихорадка может вызвать у ребенка чрезмерную возбудимость, подвижность, чувство эйфории, либо наоборот – вялость, сонливость и апатию. Буквально через некоторое время появляются первые высыпания на лице и шее, постепенно распространяясь по телу, рукам и ногам. В некоторых случаях сыпь может проявиться не сразу, а задержаться на пару суток.
Симптоматика инфекционной сыпи имеет свою особенность, проявляясь экзантемными мелкоточечными высыпаниями на гиперемированной коже. Она более выражена в нижней области живота, по бокам тела, сгибательных зонах рук и ног, кожных складках – ярко насыщенная. Может выглядеть мелкопятнистыми очагами или сливается в сплошные эритематозные пятна.
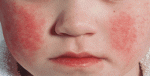
Очень наглядно это выражено на кожной поверхности щек – яркие красные слитые высыпания очень контрастно выглядят по сравнению со светлой кожей носогубного треугольника, так же покрытого мелкоточечной сыпью. Проведя пальцем (слегка нажимая на щечку) можно заметить белесый след в виде полоски, постепенно меняющей окраску на цвет первоначальной алой яркости (белый дермагрофизм – характерный симптом болезни).
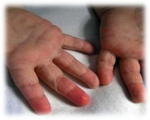
Сыпь при скарлатине у детей способна проявляться различными вариантами. Маленькими, мелкими беленькими бугорками с мутным содержимым внутри (милиарная сыпь), способны к слиянию и образованию крупных пузырей. Частая локализация – кисти рук.
- Скарлатина 【Симптомы, лечение …
- Скарлатина: кто в зоне риска, симптомы …
- Скарлатина — Википедия
- Скарлатина: фото, симптомы у детей и …
- Первые признаки, отличительные …
- Скарлатина
Папулезной сыпью, мелкопятнистой или геморрагической. При скрытой форме болезни (атипичной), высыпаний может и не быть. Все зависит от тяжести патологии и степени воздействия стрептококковых токсинов.
Через 5-7 дней самочувствие больного улучшается, начинается снижение температуры, высыпания бледнеют и исчезают. Начинается процесс мелкого шелушения в местах нежной кожи (на сгибах, шее, мочках ушей, паху), последовательно распространяясь на все тело.
На ладонях и стопах отшелушивание более интенсивное, отходит крупными слоями. У совсем маленьких детишек шелушение может полностью отсутствовать.
Почти всегда скарлатине сопутствует ангина, так как горло и лимфоидная ткань миндалин являются основными путями инфекции. Но даже, если инфекция поразила организм иным способом, развитие ангины гарантируется в 99% случаев. Особое отличие обусловлено ограниченным воспалительным процессом, не распространяющимся на слизистую оболочку твердого неба, и завершением процесса в недельный срок.
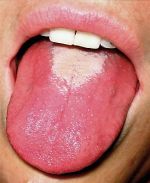
Развитие некротического тонзиллита сопровождается некротическими очагами серо-зеленого налета на участках миндалин. К концу 10-х суток состояние нормализуется, но еще долго сохраняется сухость слизистого покрова рта, вызывающая у ребенка постоянную жажду. При обследовании ротовой полости отмечается обложенность языка грязно-желтым налетом.
На третий день болезни налет смещается к центру и язык и приобретает насыщенную алую окраску с малиновыми отечными сосочками. Данная симптоматика сохраняется от 7 до 12 дней.
Периоральный дерматит: причины возникновения
Причины возникновения околоротового дерматита специалистами до конца не выявлены. Однако принято считать, что это комплексное, многофакторное заболевание, имеющее волновой характер (с этапами обострения и ремиссии соответственно).
Обычно принято связывать появление сыпи вокруг рта с гормональными изменениями, которые возникают:
- при приеме различных препаратов, в первую очередь при использовании мазей на основе кортикостероидов. Чаше всего кортикостероиды назначают как одно из основных средств для лечения акне, розацеа, угрей, экземы и др. Именно в случае использования кортикостероидной мази околоротовой дерматит может быть выявлен у мальчиков-подростков;
- при беременности: нередко дерматит этого вида диагностируется у женщин при беременности, что дает возможность предположить гормональное происхождение заболевания, так как беременность чаще всего влечет серьезную гормональную перестройку женского организма. По тем же причинам дерматит чаще всего обостряется перед началом менструального цикла. Гормональная перестройка нередко имеет место и у новорожденных, что вполне объясняет возможность возникновения дерматита у маленьких детей.
Помимо прочего, такой дерматит может возникать вследствие:
- злоупотребления косметическими средствами: чаще всего речь идет как о декоративной косметике (тональных кремах и пудре в первую очередь), так и об увлажняющих кремах, скрабах, тониках;
- использования содержащих фтор паст, которые способны раздражать кожу вокруг рта;
- сильного обветривания кожи, особенно на морозе, а также сильной ее инсоляции (поглощения большого количества солнечных лучей);
- инфекции: нередко в процессе диагностики обнаруживаются различные инфекционные агенты (стрептококк, стафилококк и др.), однако единый агент, способный вызвать развитие указанного типа дерматита, специалистам установить пока не удалось;
- сбоя иммунитета, который чаще всего происходит из-за недостатка витаминов в организме, особенно у подростков, в период активного роста испытывающих особую потребность в витаминах. В связи с этим к провоцирующим факторам дерматита принято также относить дисбаланс микрофлоры кишечника, возникающий при проблемах с органами пищеварения.
Околоротовой дерматит: последствия
Дерматит указанного типа является весьма неприятной дерматологической проблемой, который, в случае отсутствия своевременного профессионального вмешательства, может распространиться по коже лица дальше. К тому же обычно папулы разрушаются, а на их месте образуются корочки, преждевременное снятие которых может стать причиной появления гиперпигментации (более интенсивной окраски) отдельных участков кожи.
В случае больших поражений кожи, особенно на фоне ослабленного иммунитета, в том числе и у детей, на месте папул (прыщиков) могут образовываться гнойные мокнущие язвочки, доставляющие пациентам много неприятных ощущений.
К тому же иногда, в относительно редких случаях, пероральный дерматит может поражать не только область вокруг рта, но также обнаруживаться на коже около глаз, на нижних и верхних веках. При этом дерматит несет потенциальную опасность для зрения пациента (в первую очередь если диагностируется у маленьких детей), поэтому требует своевременной консультации специалиста-офтальмолога.
Симптомы
Болезнь развивается поэтапно, проявляя себя характерными симптомами на каждой стадии развития. Больной считается заразным от 1-го до 21-го дня заболевания, на это время его следует изолировать от других детей.
Инкубационный период
Инкубационный период длится 2-12 дней, в среднем 3-7 дней. В это время никаких признаков недомогания у ребёнка не наблюдается, но стрептококк активно размножается. Если известно, что ребёнок общался с больным скарлатиной, его следует изолировать на неделю.
Начальная стадия
Начальная стадия предшествует проявлению характерных симптомов заболевания. При скарлатине она длится до 3 дней, ребёнок находится в вялом состоянии, капризничает, беспокойно спит, ощущает общее недомогание, но указать на локализацию болезненных проявлений не может. Температура тела находится в пределах нормы.
Первые признаки
Само заболевание проявляется остро. Первые признаки:
- Температура тела повышается до 38-40 градусов.
- Появляется синдром интоксикации – он связан с токсинами, выделяемыми стрептококковой бактерией, появляются:
- головные боли;
- ломота в мышцах;
- тошнота, рвота;
- потеря аппетита;
- лихорадка (озноб).
- Сильная боль в горле – развивается ангина:
- увеличиваются миндалины, на них появляется налёт белого или жёлтого цвета;
- отекает мягкое нёбо;
- увеличиваются находящиеся поблизости лимфоузлы (подчелюстные, шейные, заушные);
- задняя стенка гортани приобретает красный оттенок.
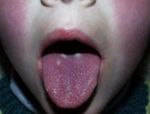
Сыпь при скарлатине
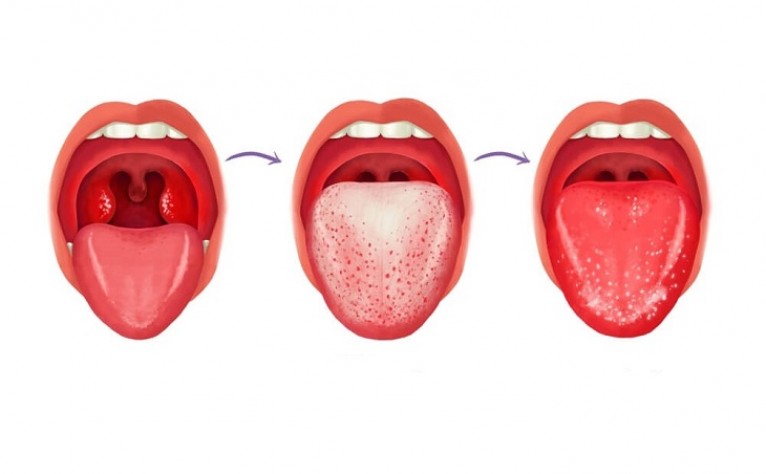
Через 12 часов у ребёнка проявляются специфические симптомы. Язык покрывается плотным белым налётом, через 2-3 дня самопроизвольно очищается и становится ярко-малиновым с выделяющимися вкусовыми сосочками. Появляется сыпь.
Высыпания похожи на скопления ярко-красных точек на розовом фоне. Сначала появляются на шее и лице, потом распространяются ниже. Обращает на себя внимание лицо больного – на фоне ярко-красных щёк, горящих от лихорадки глаз и отёчных губ носогубный треугольник кажется бледным (феномен Филатова).
На теле сыпь концентрируется подмышками, в локтевых и подколенных сгибах, в паху, между ягодицами. Через 3-5 дней от начала высыпания проходят, не оставляя следов на коже.
Если по скарлатинозной сыпи провести пальцем, остаётся белый след, через некоторое время возвращающий красный оттенок.
Признаки ангины при скарлатине сменяются сплошным белым налётом на языке, который через 2-3 дня становится красным с выделяющимися сосочками
Период выздоровления
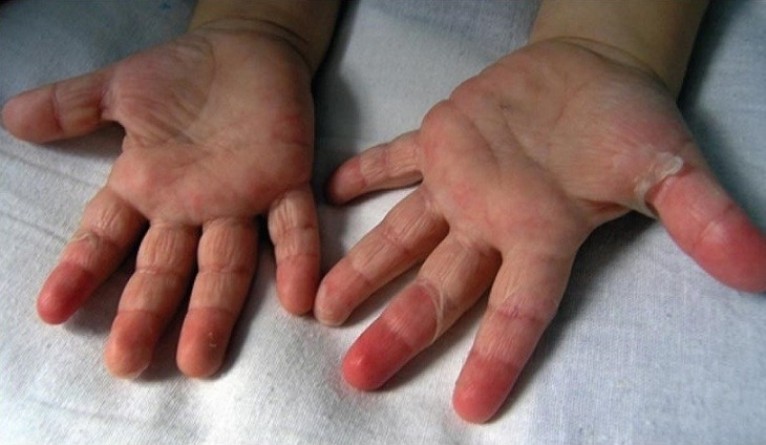
Начиная с 7-10 дня от первых симптомов все проявления угасают. Одновременно на коже лица и в складках начинается шелушение кожи. Особенно показательно шелушение кожи на кистях рук и стопах – она сходит пластами. Это важный диагностический признак, иногда единственный, который позволяет определить правильность поставленного диагноза и назначенного лечения.
Атипичные и редкие формы скарлатины
Встречаются стёртые формы скарлатины, когда сыпь слабо выражена, а такого типичного признака, как малиновый язык, нет совсем. Сохраняются проявления ангины, лечение которой и осуществляется. О перенесённой скарлатине свидетельствует только начавшееся через 1,5-2 недели шелушение и отслоение кожи на ладонях и стопах.
Иногда возникает экстрабуккальная форма болезни. Возбудитель при этом проникает через повреждения кожных покровов. Симптомы скарлатины могут быть, но признаки ангины отсутствуют. Наблюдаются воспаления на коже (на участке проникновения инфекции).
После перенесённой скарлатины кожа на ладонях отслаивается пластами