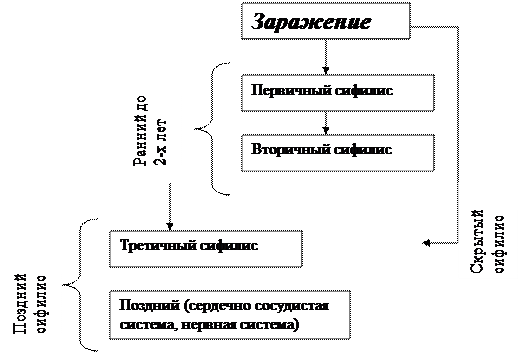
По клинической картине различают четыре формы бугоркового сифилида
сгруппированный, серлигинирующий, «площадкой» и карликовый. Сохраняя сходство в своих основных моментах развития, они отличаются друг от друга в деталях.
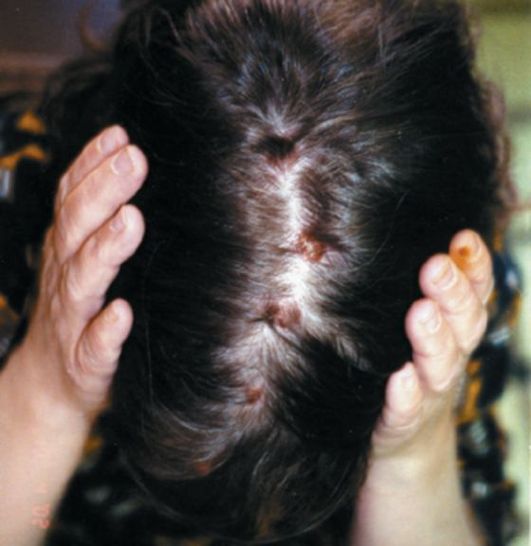
Рис. 69. Сифилис бугорковый сгруппированный.
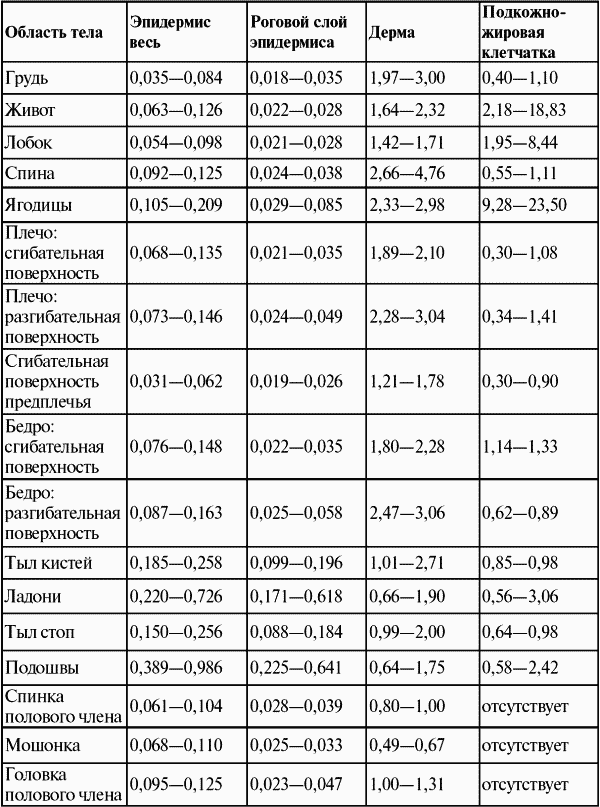
При сгруппированном бугорковом третичном сифилиде бугорки образуют группы, которые напоминают расположение следов дробинок после выстрела с близкого расстояния (рис. 69). Бугорки хотя и находятся вблизи друг от друга, однако не сливаются между собой, и между ними всегда имеются прослойки на вид здоровой кожи. Оставшиеся после обратного развития бугорков рубцевидные атрофии или рубцы также разделены между собой прослойками неизменённой кожи, что придает всему участку поражения очень своеобразный вид. Высыпания бугорков происходят не сразу, а периодически. Поэтому в одном и том же очаге поражения мы будем большей частью встречать бугорки, находящиеся на различных этапах развития. Количество бугорков в каждом очаге, как и число самих очагов, может значительно вариировать.
Серпигинирующий, или ползучий, бугорковый сифилид характеризуется тем, что бугорки приобретают склонность увеличиваться в размере, распространяться по периферии и сливаться друг с другом. Теперь сифилид приобретает вид гирлянд, причудливых узоров, дуг. Границы участка поражения фестончаты, вся поверхность инфильтрирована, плотновата, имеет вышеописанную, своеобразную окраску, блестит.
Чаще всего в процессе развития бугорки распадаются, и тогда перед нами бугорково-серпигинозно-язвенный сифилид. Однако обратное развитие бугорков может происходить и по сухому типу.
В то время как высыпавшие бугорки претерпевают те или иные этапы своего развития, появляются все новые и новые высыпания, главным образом на периферии очага поражения. Эти новые бугорки, увеличиваясь в размерах, сливаются с существующими уже очагами поражения, делая форму гирлянд и дуг еще более причудливой. При этом заживающие в одном месте очаги распада чередуются с изъязвившимися участками; местами еще имеются гирлянды, а кое-где и отдельные бугорки, находящиеся в стадии роста (рис. 70). Образовавшиеся язвы в точности повторяют фигуры расположения бугорков, и в соответствии с этим формирующиеся в дальнейшем рубцы в точности повторяют границы изъязвлений.
Сформировавшийся рубец отличается характерными особенностями. Прежде всего вид его будет мозаичным, о чем мы говорили несколько выше. Далее рубец бывает сплошным, и только по периферии очага поражения иногда можно увидеть отдельно сидящие рубчики, образовавшиеся на месте изолированных бугорков, разделенные участками здоровой кожи. Края рубца фестончаты, полицикличны. Вначале рубец розовато-красный с гиперпигментацией по периферии; через несколько недель
Рис. 70. Серпигинирующий бугорковый сифилид.
или месяцев он становится совершенно белым или слегка розоватым. Еще одна характерная особенность рубца состоит в том, что на нем никогда не бывает повторных проявлений сифилиса. Серпигинирующий сифилид без лечения может существовать очень долго, распространяясь все время по периферии, захватывать большие пространства кожного покрова. При этом в старых очагах поражения при наличии в центральных участках уже вполне сформировавшихся рубцов по периферии будут возникать новые бугорки.
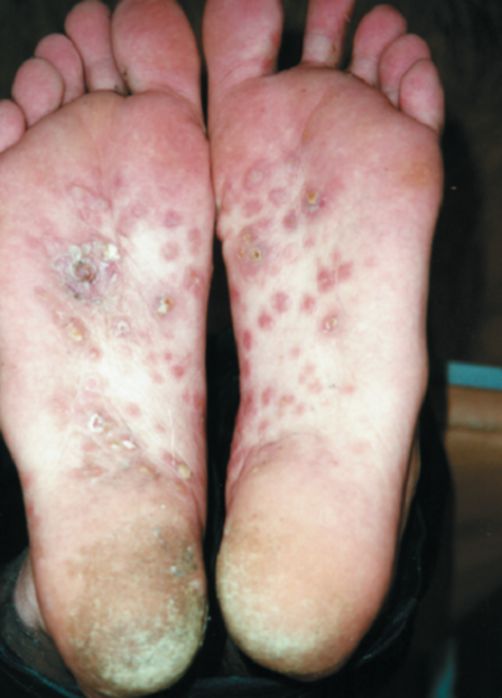
При бугорковом сифилиде «площадкой» отдельные бугорки не обнаруживаются: уже при своем возникновении они располагаются очень близко друг около друга быстро сливаются в одну инфильтративную бляшку плотноватой консистенции, слегка возвышающуюся над уровнем окружающей здоровой кожи и отдаленную от последней четко отграниченным медно-красным воспалительным венчиком. Локализоваться эта разновидность бугоркового сифилида может на любом участке кожного покрова, но чаще всего встречается на ладонях и подошвах. Если не наступает изъязвления очагов поражения, то обратное развитие этих сифилидов, особенно вследствие наличия толстой кожи на ладонях и подошвах, может закончиться без видимой рубцовой атрофии пораженных очагов.
При карликовом бугорковом сифилиде бугорки чрезвычайно малы — их размеры доходят до величины просяного зерна. Они лежат группами и после исчезновения обязательно оставляют или рубцовую атрофию, или рубцы. По клинической картине и по характеру развития бугорки карликового сифилида идентичны бугоркам при сгруппированном сифилиде. Встречается карликовый бугорковый сифилид сравнительно редко. Своевременное противосифилитическое лечение быстро приводит к его исчезновению.
Гуммозный сифилид
Гумма формируется в подкожной жировой клетчатке. Она больше по размерам, чем бугорок. Это подвижный узел средних размеров, безболезненный и подвижный при пальпации. Постепенно образование увеличивается до размеров грецкого ореха или куриного яйца, приподнимается над поверхностью кожи и спаивается с ней. Кожа над очагом сначала не изменена, по мере развития гуммы приобретает красноватый или синюшный цвет. Постепенно кожа над гуммой атрофируется, узел становится мягче. При вскрытии гуммы из нее выделяется небольшое количество тягучей клейкой жидкости с некротическими включениями. Постепенно к выделениям присоединяется кровь и гной.
Язва после вскрытия гуммы
После вскрытия гуммы формируется округлая язва. На дне язвы виднеется зеленовато-желтая корка – «гуммозный стержень», спаянный с окружающими тканями. Постепенно стержень замещается грануляциями, и язва заживает от периферии к центру. После разрешения процесса на месте гуммы остается плотный звездчатый рубец.
Лечение третичного сифилиса
Лечение скрытого позднего сифилиса
- На первом этапе лечение проводится бийохинолом. Препарат вводится внутримышечного по 2,0 мл. Общий объем вводимого препарата составляет 12 — 14 мл.
- На втором этапе лечение продолжается водорастворимым пенициллином. Препарат вводится внутримышечно каждые три часа по 400 тыс. ед. в течение 28 дней. Общая доза бийохинола доводится до 45 — 50 мл. Препарат можно заменить на бисмоверол, который вводится внутримышечно по 1,0 мл. или через один день или по 1,5 мл. два раза в неделю. Общий курс составляет 18,0 — 20,0 мл. препарата.
- Далее делается 30-дневный перерыв.
- После перерыва терапия начинается вновь. Пенициллин можно заменить препаратами бициллина, которые вводятся два раза в неделю 8 инъекций на курс. Разовая доза бициллина 1 составляет 1,2 млн. ед., бициллина 3 — 2,4 млн. ед., бициллина 5 — 1,5 млн. ед.
- В случае непереносимости висмутовых препаратов лечение рекомендуется проводить пенициллином. Препарат вводится в дозе 400 тыс. ед. каждые три часа 21 день. Всего 3 курса. Между курсами делается 2-х недельный перерыв. Перед началом лечения пенициллином проводится 10-и дневная подготовка такими антибиотиками, как эритромицин, тетрациклин или олететрин по 0,5 грамм 4 раза в день. Третий курс лечения можно проводить бициллином, 7 инъекций на курс.
- Лечение скрытого третичного сифилиса должно быть индивидуальным и комплексным. Необходимо широко применять неспецифические средства и физиотерапевтические процедуры.
Лечение третичного сифилиса
- проводится так же, как и скрытого сифилиса, но доза бийохинола более высокая — до 20,0 мл.
- При сифилитическом поражении печени, почек и мочевыводящих путей препараты висмута противопоказаны.
- При висцеральном сифилисе специфическое лечение должно проводиться под постоянным контролем функционального состояния пораженных органов и систем.
- У больных с локализацией гумм на коже лечение проводится так же, как и при скрытом третичном сифилисе.
О диагностике сифилиса читай статью «Лабораторные методы диагностики сифилиса»
ССЫЛКИ ПО ТЕМЕ
- Как можно заразиться сифилисом
- Фото угрей на лице
- Что такое микроспория
- Что такое трихофития
- Сыпь при сифилисе
Статьи раздела «Сифилис»
- Проявления и лечение третичного сифилиса
Самое популярное
- Все о грибке стопы: симптомы и эффективное лечение современными препаратами
- Грибок кожи головы: как распознать и лечить
- Симптомы и лечение грибка ногтей на руках (онихомикоза)
- Польза и вред кишечной палочки
- Как лечить дисбактериоз и восстановить микрофлору
Статьи раздела «Сифилис»
- Диагностика, лечение и профилактика сифилиса у беременных
О микробах и болезнях 2020
Методы лечения ладонно-подошвенного пустулеза
После проведения тщательного исследования, подтверждения предполагаемого диагноза, принимаются меры соответствующей терапии. Лечить пустулез можно только с учетом особенностей конкретного организма. Параллельно должны быть проведены меры по выявлению, терапии существующего недуга, на фоне которого развился
Аптечными препаратами
Медикаментозное лечение ладонно подошвенного пустулеза предполагает комплексное взаимодействие ряда препаратов, которые устраняют внешние проявления, оказывают общее терапевтическое действие.
Для пациентов назначают аптечные средства:
- Цитостатические средства – противоопухолевые препараты, которые используются для лечения псориазов. Данные медикаменты позволяют остановить разрастание чешуйчатых бляшек на эпидермисе ладоней и пораженных пустулезом подошв, что стимулирует процесс заживления. К таким средствам относится Метотрексат или его аналоги.
- Антибиотики – препараты для борьбы с бактериальными инфекциями. Подбираются в индивидуальном порядке для каждого пациента. Недопустим самопроизвольный прием лекарств данной группы в связи развитием антибиотикорезистентности бактерий.
- Иммуносупрессоры – лекарственные средства, основное назначение которых — угнетать иммунную реакцию организма. Препараты актуальны при наличии аллергической реакции на ладонях. Позволяют подавить иммунный ответ при пустулезе, остановить развитие существующих симптомов. Представители – Цироспорин, Азатиоприн, Симулект, т.д.
- Кортикостероиды – гормональные препараты, основная функция которых подавить аллергическую реакцию. Применяются в форме мазей, гелей, кремов для наружной обработки пораженных пустелезом ладоней и тканей подошв. Представители – Псоридерм, Дермовейт, Протопик.
- Антисептики – используют для наружной обработки пустул. Препятствуют занесению и размножению патологической микрофлоры. Применяют марганцовку, Фурацилин, Хлоргексидин, Бетадин.
- Кератолические лекарственные препараты. Предназначены для симптоматического лечения поврежденных участков кожи ладоней и воспаленных подошв. Смягчают, увлажняют, оказывают ранозаживляющее действие. Используются салициловая кислота, мочевина, т.п.
Любые аптечные препараты опасны для использования без предварительного назначения доктора, которое осуществляется только на основе диагностики.
Фототерапия
Фототерапия – современный эффективный метод терапии пустулеза, кожных заболеваний. Для лечения пустелеза вида ладонно-подошвенный, прибегают к двум процедурам – ультрафиолетовому воздействию и методике ПУВА.
Фототерапия, благодаря воздействию ультрафиолетовых волн, оказывает положительное влияние на состояние кожного покрова – противовоспалительное, ранозаживляющее действие, стимулирует регенерацию тканей. После проведения процедуры отмечается:
- положительная динамика у 85% пациентов;
- быстрое наступление желаемого результата на ладонях и поверхности подошв;
- продолжительная ремиссия пустулеза (от 6 месяцев до нескольких лет);
- отсутствие эффекта привыкания к процедуре.
Фототерапия подошв и пораженных ладоней практически не имеет противопоказаний при пустулезе, хорошо переносится большинством пациентов. Данный метод не может выступать как самостоятельный. Его используют в комплексе с другими эффективными мероприятиями по восстановлению здоровья.
Народные методы
Народное лечение в комплексе с традиционными методиками позволяет добиться эффективного результата.
Популярным средством для лечения пустулеза, проявляющегося на ладонях и коже подошв, считается рыбий жир. Им смазывают пораженные участки ежедневно перед сном.
Для обработки ладоней и стоп применяют масло облепихи. Им смазывают пустулы, чешуйки, сухую кожу. При соблюдении инструкции облепиховое масло можно принимать внутрь.
Снимают воспаление на подошвах, восстанавливают кожу ванночки с лекарственными растениями. Применяют ромашку, календулу, зверобой, солодку.
Народное лечение не является заменителем традиционного. Без посещения доктора и проведения актуальной терапии, самостоятельные попытки избавиться от пустулеза могут спровоцировать нежелательные последствия.
Причины возникновения
Причиной сифилиса является внедрение в организм бледной трепонемы. Этот микроорганизм передается от человека к человеку преимущественно во время половых контактов. Кроме того, большое количество возбудителя содержится в крови больных людей, поэтому сифилис может передаваться через кровь во время переливания, среди наркоманов при использовании общего шприца. Высок риск передачи возбудителя от матери к ребенку при кормлении грудью, также имеются подтвержденные случаи заражения трепонемой бытовым путем (через общие гигиенические принадлежности).
Третичный сифилис развивается после вторичного при неполноценности лечения или его отсутствии. При длительной циркуляции бледной трепонемы резко ослабевает иммунитет, что предрасполагает к развитию сифилитических гумм на коже и органах пациента (нейросифилис, сифилис сердца, почек). Болезнь протекает циклично с фазами обострения и ремиссии. Обострение процесса наблюдается при снижении иммунитета: травмах, инфекционных заболеваниях, гиповитаминозе, недостаточном питании, стрессах.
Причины и симптомы
Причины ладонно-подошвенного пустулеза неизвестны. Существует несколько научных мнений об этиологии заболевания:
- Распространенная теория об аллергическом происхождении патологии. Под действием аллергена развивается реакция замедленного типа. Обследованные больные имеют отягощенный анамнез (возникновение крапивницы, ангионевротического отека, наследственной бронхиальной астмы). При лечении десенсибилизирующими препаратами болезнь отступает, что подтверждает ее аллергическую природу.
- Бактериальная теория. При наличии очагов хронической инфекции (зубной кариес, тонзиллиты, заболевания пазух носа) микробы вызывают специфическое воспаление кожи. Подтверждение — пациенты имеют хронический очаг бактериальной инфекции. При лечении (санация полости рта, антибиотикотерапия) отмечается положительная динамика.
- Наследственная. Если в семье есть случаи заболевания, то увеличивается риск возникновения бактерида Эндрюса у потомков.
Совокупность вышеописанных факторов может вызвать пустулез.
Симптомы:
- симметричное высыпание на коже стоп и ладоней. Пустулы диаметром до 3 мм начинаются с центра свода стопы или ладони, могут первоначально страдать кончики пальцев. Вначале свежие высыпания стерильны, потом заполняются гноем. За две недели поражается вся ладонная и подошвенная поверхность. Кожа розового цвета с коричневыми корочками (подсохшие пустулы). Постоянно появляются новые высыпания между ними;
- отслаивание и деформация ногтей;
- зуд;
- боль на месте сыпи;
- общее недомогание;
Заболевание по клиническим проявлениям схоже с псориазом, экземой, везикулопустулезом, грибковым поражением кожи, эпидермофитией стоп, интертриго, эритразмой. Оно требует детальной диагностики и обследования.
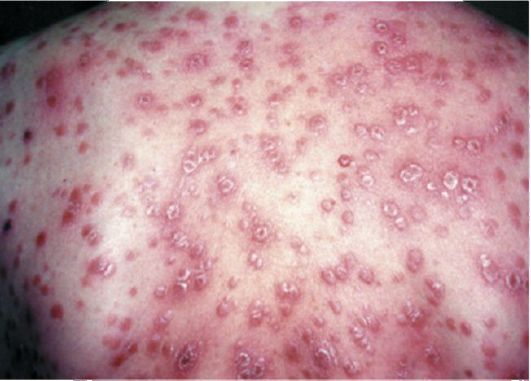
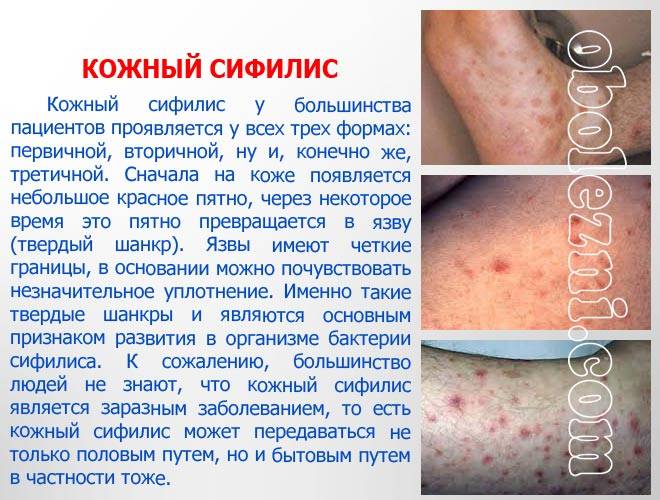
Бугорковый сифилид
Бугорковый сифилид является самым частым видом сыпи во время третичного периода. В начале процесса бугорок находится глубоко в слоях кожи и прощупывается в виде плотного узелка величиной с конопляное зерно. Узелок подвижный и безболезненный. По мере роста образования оно возвышается над кожей, приобретает красноватый цвет. С течением времени бугорок темнеет. На ощупь он плотный и гладкий. Высыпания появляются не одновременно, а постепенно. Их количество зависит от тяжести обострения и общего состояния организма.
Бугорковый сифилид и рубцовая атрофия
Через несколько месяцев бугорковые сифилиды подвергаются регрессу двумя путями: рассасываются («сухой» путь) или изъязвляются. При рассасывании бугорок становится мягче, бледнеет и постепенно уменьшается в размерах. На его места остается плотный атрофичный соединительнотканный рубец. При изъязвлении узелка происходит отделение некротических масс, на месте образования остается глубокий язвенный дефект овальной или округлой формы. Дно язвы покрывается кровянистой коркой, под которой формируется рубцовая ткань.
Выделяют несколько типов бугоркового сифилида:
- Сгруппированный – бугорки расположены группой, они не сливаются, разделяясь полосками здоровой кожи. Располагаются на конечностях, на пояснице и волосистой части головы, на лице.
- Серпингирующий, или ползучий – бугорки распространяются от центра к периферии, процесс захватывает большие по площади кожные покровы. Очаги сыпи сливаются между собой, образуя длинные валики вокруг центра. В центре такого сифилида располагается очаг рубцовой ткани, вокруг которого собираются бугорки разной степени зрелости.
- Сифилид «площадкой» — формируется большая плотная бляшка за счет слившихся вместе бугорков. Бляшка четко отделена от здоровой кожи, она плотная, темно-красная. Очаг поражения может захватывать различные площади: 5*6 см, 8*10 см и более.
- Карликовый сифилид редко встречается относительно других видов. Узелки при этом небольшие, группируются на спине, животе или свободных конечностях, не некротизируются.
Сифилис на губах
Врожденный сифилис
При раннем врожденном сифилисе вокруг губ и подбородка, иногда на волосистой части головы новорожденного отмечается диффузное уплотнение кожи (диффузная инфильтрация кожи Гохзингера). В основе развития патологии лежит поражение мелких сосудов. Заболевание начинается с развития гиперемии (покраснения). Далее участки кожных покровов уплотняются и сглаживаются. Губы отекают и приобретают желтую окраску. На голове и бровях выпадают волосы. Кожные покровы истончаются и разрываются. Образованные трещины вызывают сильную боль. Они кровоточат и покрываются корками. Процесс распространяется на красную кайму губ. В этот период ребенок крайне заразен для окружающих. Спустя 2 — 3 месяца наступает излечение. Вокруг губ образуются радиальные рубцы.
Рис. 14. Сифилис на лице новорожденного — диффузная инфильтрация кожи Гохзингера.
Рис. 15. Последствия врожденного сифилиса — рубцы Робинсона-Фурнье (радиальные рубцы вокруг губ).
Сифилис на губах в первичный период заболевания
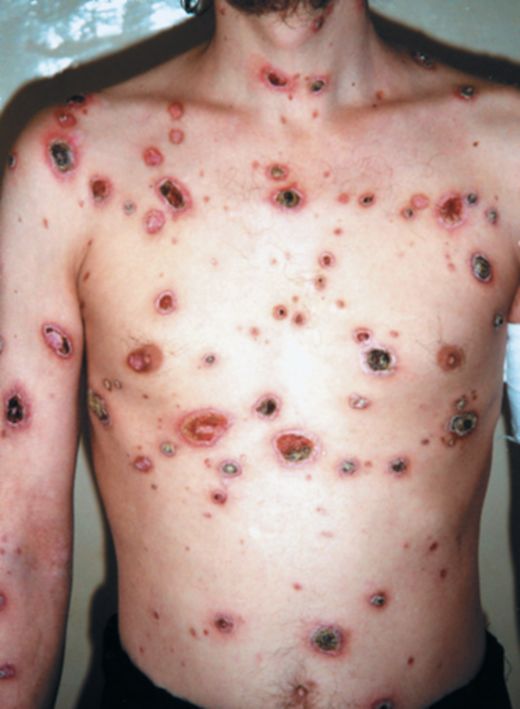
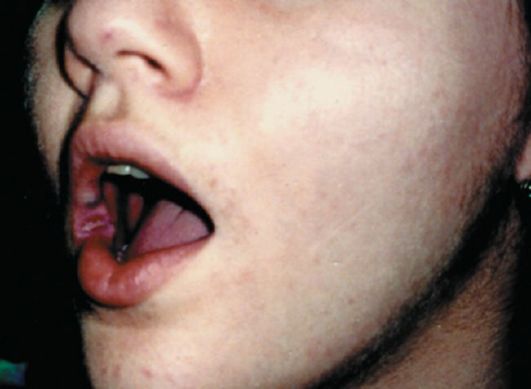
Причиной сифилиса на губах является передача инфекции при извращенном сексе. Твердый шанкр на губах появляется в местах проникновения бледных трепонем — чаще на красной кайме губ, всегда одиночный, расположен на плотном основании, проявляется в виде эрозивного или язвенного сифилида, покрывается плотной коркой или налетом серого цвета, при его гипертрофии возникают болезненные трещины. Твердый шанкр является крайне заразным.
При локализации твердого шанкра в уголках рта область поражение напоминает заеду. Первичная сифилома при этом хорошо просматривается при широко открытом рте.
Рис. 16. Сифилис на губе. Первичный период заболевания. Твердые шанкры расположены на слизистой оболочке губ. На фото справа язва покрыта налетом серого цвета. Реакция окружающих тканей отсутствует.
Рис. 17. Твердый шанкр на губах. Язвенный дефект располагается на красной кайме губ (фото слева) и слизистой оболочке губ (фото справа). Первичные сифилиды покрыты корочкой.
Рис. 18. Сифилис на губах. На фото хорошо просматривается валик уплотнения по периферии.
Сифилис на губах во вторичном периоде заболевания
Во вторичном периоде сифилиса на губах чаще появляется папулезный сифилид. Его основная локализация — линия смыкания зубов, мягкое и твердое небо. Иногда папулы располагаются в уголках рта. Они покрываются корками и часто трескаются. По внешнему виду напоминают заеды.
Рис. 19. Сифилис на губах. Папулезный сифилид в уголках рта.
Сифилис на губах в третичном периоде заболевания
Гуммы и бугорковые сифилиды в третичном периоде заболевания могут появляться на губах. Из-за выраженного отека губа значительно увеличивается в размерах, приобретает багряно-красную окраску. Процесс протекает без выраженного болевого синдрома. Язвенный инфильтрат довольно плотный, имеет красно-коричневую окраску. До момента изъязвления гумма часто напоминает рожистое воспаление, после появления язвы воспалительный процесс напоминает рак губы. Отличительной особенностью гуммозного поражения губы является отсутствие регионарного лимфаденита, отсутствие или обнаружение в отделяемом единичных бледных трепонем и быстрое (в течение месяца) излечение с образованием рубцов.
Рис. 20. Гуммозное поражение губы внешне напоминает твердый шанкр. На фото первичная сифилома до лечения (фото слева) и через 2 недели после специфического лечения.
Симптомы заболевания и его диагностика
Развитие заболевания начинается с образования на кожном покрове ладоней и подошв пустул небольшого размера и круглой формы. Высыпания заполнены гнойным экссудатом – желтоватой жидкостью. Визуально элементы сыпи выглядят вдавленными в кожный покров и практически не возвышаются над уровнем тканей.
Кожа вокруг новообразование приобретает красный оттенок, становится огрубелой, болезненной, присутствует кератоз. Наблюдается зуд, гипертермия пораженного очага, шелушение, образование чешуек. С развитием болезни пустулы на конечностях лопают. Наружу вытекает жидкость, а полость раны на ладонях покрывается желтой или коричневой корочкой. Одновременно с тем как подсыхают возникшие корки, новые высыпания продолжают образовываться.
Поражение происходит преимущественно в области ладоней, на поверхности подошв, но пустулез может распространить к пальцам конечностей, в межпальцевое пространство.
Больной ощущает дискомфорт. Любые прикосновения к пораженному участку болезненны. Симптомов общей интоксикации не наблюдается.
Для постановки верного диагноза необходимо тщательное обследование. Диагностика включает визуальный осмотр подошв, обсыпанных ладоней, проведение лабораторных анализов. Изучается структура тканей кожного покрова, содержимое пустул. Необходимо бактериологическое исследование на предмет инфекции. Если полученные данные не дают однозначного ответа, специалисты обращаются к дополнительным процедурам – биопсии тканей с последующим гистологическим исследованием.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
С учетом невыясненного происхождения ладонно-подошвенного острого пустулеза, важно оценивать общее состояние человека с подозрением на данное заболевание. По статистике, 9 из 10 пациентов с недугом имеют в организме какую-либо инфекцию, а 6 из 10 имеют обремененный аллергический анамнез
Лечение третичного сифилиса
Лечение проявлений третичного сифилиса осуществляется препаратами бензилпенициллина в сочетании со средствами, направленными на коррекцию нарушений функций органов и систем. При аллергических реакциях и индивидуальной непереносимости пенициллиновых антибиотиков осуществляется десенсибилизирующая терапия и замена их «резервными» антибиотиками, например, тетрациклинового ряда (Доксициклин), полсинтетическими пенициллинами (Амоксациллин, Амоксиклав), цефалоспоринами (Цефтриаксон) и др. При непереносимости всех антибиотиков рекомендовано использование макролидов (Азитромицин, Сумамед, Джозамицин, Кларитромицин). Используемая схема лечения третичного сифилисазависит от формы последнего.
В случае отсутствия сопутствующего поражения внутренних органов и систем применяется одна из 3-х методик:
- Введение водорастворимого пенициллина в суточной дозе 4 миллионов единиц, разделенной равнозначно на 4 введения. Курс лечения составляет 28 дней. После 14-дневного интервала повторяется 28-дневный курс терапии в тех же дозировках либо используется новокаиновая соль пенициллина (средняя длительность) в течение двух недель по 600 тысяч единиц дважды в сутки. Для повторного курса лечения вместо последнего препарата возможно использование прокаин-пенициллина по 1,2 миллиона единиц 1 раз в день в течение 10 дней.
- Новокаиновая соль пенициллина — вводится также, как в предыдущем варианте, но на протяжении 28 дней. После 2-х-недельного интервала курс лечения повторяется в течение 2-х недель в прежних дозировках.
- Прокаин-пенициллин — по 1,2 миллиона единиц 1 раз в день 20 дней, после 14-дневного перерыва — еще 10 дней.
При наличии сопутствующих поражений внутренних органов, а также при позднем висцеральном сифилисе лечение осуществляется врачом дерматовенрологом вместе с терапевтом, который рекомендует необходимое симптоматическое лечение. Специфическая терапия может проводиться по одной из следующих методик:
- В течение первых 14 дней осуществляется подготовительная терапия посредством Эритромицина или Тетрациклина в суточной дозе 2 гр, распределенной на 4 приема. После этого на протяжении 28 дней вводится Пенициллин в дозе по 400 тысяч единиц 8 раз в сутки. После 2-х недельного интервала повторяется курс пенициллинотерапии в тех же дозировках на протяжении 2-х недель.
- Та же подготовка Эритромицином или Тетрациклином, после которой применяется Пенициллина новокаиновая соль по 600 тысяч единиц 2 раза в день на протяжении 42 дней с повторным 2-х недельным курсом через 14 дней.
- Подготовительная терапия прежняя, после чего — Прокаин-пенициллин по 1,2 миллиона единиц 1 раз в день на протяжении 42 дней с повторным (через 2 недели) 2-х недельным курсом в тех же дозах.
Схемы лечения раннего нейросифилиса:
- Подготовительный и симптоматический курсы лечения применяются в результате совместного решения дерматовенеролога, невролога и окулиста.
- Натриевая соль бензилпенициллина по 10 миллионов единиц в 400.0 мл физраствора вводится в течение 1, 5 часов внутривенно капельно. Процедура проводится дважды в день на протяжении 2-х недель.
- Пенициллин от 2 до 4 миллионов единиц вводится в 10.0-20.0 мл физраствора шприцом струйно внутривенно 6 раз в течение суток.
Через полгода после курса терапии третичного сифилиса проводится лабораторное исследование ликвора (спинномозговой жидкости). Если она не очистилась, курс лечения проводят повторно.
Лечение позднего нейросифилиса осуществляется по той же схеме, что и при раннем нейросифилисе, но проводятся 2 курса терапии с исследованием ликвора через полгода после них и проведением (при необходимости) третьего курса антибиотикотерапии.
При наличии гуммозных узлов в головном или/и спинном мозге до начала антибиотикотерапии и вместе с антибиотиками на протяжении 2 недели назначается курс приема Преднизолона, что способствует большему эффекту воздействия антибиотиков и обратному развитию клинических признаков болезни. При спинной сухотке и прогрессивном параличе наилучшим результатом лечения считается прекращение прогрессирования болезни.
Розеола – наиболее частое проявление сифилиса
Пятнистый или розеолезный сифилид является часто диагностируемым кожным симптомом . Он появляется раньше других и указывает на приобретение заболеванием генерализованной формы.
Розеола при сифилисе представляет собой округлые бледно-розовые не выступающие над поверхностью кожи элементы, диаметр которых не превышает 6-10 мм. Они локализуются по всему телу, но большое их скопление можно наблюдать на коже туловища, рук и ног. Появляется сыпь постепенно, в количестве 10-12 элементов в сутки. Своего пика кожный синдром достигает приблизительно на седьмой день заболевания.
Кроме того, классическая розеолезная сыпь, развивающаяся при сифилисе, имеет следующие признаки:
- нечёткие границы и слегка размытые очертания;
- отсутствие тенденции к слиянию;
- гладкая поверхность;
- элементы сыпи не изменяются в диаметре (не увеличиваются, но и не уменьшаются);
- при надавливании пальцем розеола светлеет, но после прекращения механического давления быстро приобретает свой прежний цвет;
- высыпания не сопровождаются субъективными ощущениями (болью, зудом и другими);
- редко располагается на лице, ладонях, подошвах стоп.
При рецидивном сифилисе характер кожных высыпаний меняется. При каждом обострении количество элементов сыпи становится все меньше, однако они имеют больший диаметр (13-15 см). Пятна располагаются несимметрично, могут сливаться друг с другом с образованием крупных участков повреждения. Подобные розеолы бледно-розового цвета, располагаются преимущественно на коже и слизистых промежности, паха, половых органов, во рту. Ещё одна отличительная черта – способность образовывать кольцевидные, полукольцевидные образования.
Среди более редких форм пятнистого сифилида выделяют приподнимающиеся и шелушащиеся розеолезные элементы. Первые возвышаются над поверхностью кожи, что делает их похожими на ожоговые волдыри, а вторые – шелушатся по пластинчатому типу и имеют небольшое углубление в центре.
Сливной участок обычно встречается при рецидивной форме заболевания. Он характеризуется объединением многочисленных пятен в единый эритематозный рисунок. Крайне редко диагностируется фолликулярная (синоним – зернистая) розеола. При этом патологические кожные элементы представлены множеством точечных узелков красноватого или медного оттенка с зернистой структурой.
Следует отличать от розеолезной сыпи другие кожные симптомы. Так, папулезный сифилид характеризуется образованием множества плотных медно-красных папул диаметром до 3-5 мм. Как и шелушащиеся розеолы, эти элементы сыпи склонны появлению мелкопластинчатого шелушения, распространяющегося от центра к периферии. Ещё один характерный признак – наличие «воротничка Биетта» — кольцеобразного шелушения по границе папулы. Период разрешение более продолжителен, чем при розеоле, поскольку долгое время на коже больных сохраняются участки остаточной гиперпигментации.
Гораздо реже встречается пустулезный сифилид, отличающийся от розеолезного наличием гнойного экссудата, который вытекает с образованием жёлтых корок по всему телу. Кроме того, редкими формами кожных проявлений инфекции считаются лентикулярная (чечевицеобразная) и монетовидная разновидности пустулезного сифилида. Первая состоит из множества крупных папул в форме приплюснутой полусферы диаметром до 12 мм. Их цвет меняется от красновато-розового до ярко-алого. Размер монетовидных элементов сыпи составляет 18-25 мм. Имеет интенсивное темное окрашивание.
При вторичном рецидивирующем сифилисе нередко развивается лейкодерма – округлые белесоватые пятна, локализующиеся вокруг шеи.
Прогноз течения заболевания
Несмотря на неясное происхождение пустулеза с локализацией на ладонях или на подошвах, долгое лечение и необходимость соблюдения особых рекомендаций, врачи говорят об общем положительном прогнозе
Важно вовремя обратиться за квалифицированной помощью, четко следовать предписаниям специалиста. В большинстве случаев пустулез не дает осложнений
Не исключается вероятность поражения ногтевой пластины, флегмоны или сепсиса.
Время восстановления и стойкость полученного результата зависит от особенностей организма. Лечение может затянуться на годы или длиться несколько месяцев. Как правило, улучшение состояния наблюдается через небольшой промежуток времени.
Справиться с бактеридом Эндрюса можно, если своевременно обратиться за помощью к профильному специалисту. Чем раньше пациент посетит доктора, тем быстрее он избавится от проблемы пустулеза, локализованного на подошвах и коже ладоней.
Статья прошла проверку редакцией сайта