Нажимая на кнопку, Вы даете согласие на обработку персональных данных. Политика конфиденциальности
На десне появилась шишка: в чем может быть причина?
Шишка на десне, по большому счету, является уплотнением, которое вызвано поражением тканей пародонта в определенном участке. Причина поражения — это уже другой момент, от которого зависят план лечения и возможные осложнения в случае отсутствия своевременной медицинской помощи. В первую очередь врач определяет природу появления шишечки на десне, которая бывает двух видов.
- Инфекционная природа. Инфекция, вызванная деятельностью болезнетворных бактерией, является наиболее распространенным фактором появления шишек и уплотнений в районе десны.
- Неинфекционная природа. Сюда относятся травмы, механические, химические повреждения, а также прочие факторы, не связанные с активностью микроорганизмов.
- У ребенка мозоль на стопе: причины и …
- Мозоли в виде шишки на пятке или ступне …
- На ступне появилось уплотнение и больно …
- На ступне появилось уплотнение и больно …
- Мозоли и натоптыши у детей — что это …
Шишка на десне над зубом или под зубом (в случае с нижней челюстью) гораздо чаще появляется вследствие инфекций, однако схема лечения индивидуальна для каждого случая, зависит от конкретных симптомов и составляется после сбора анамнеза. Далее имеет смысл более подробно описать заболевания и патологии, которые провоцируют возникновение уплотнений на десне.
Основные причины возникновения трещин на пятках
Зачастую корень проблемы скрывается в заболеваниях, на первый взгляд не связанных с ногами.
К ним относятся:
-
Сахарный диабет. При диабете страдает кровообращение в мелких сосудах, кожа становится более грубой и теряет эластичность. Из-за чрезмерной сухости пяток на них возникают трещины.
-
Анемия. Дефицит железа в тканях организма – еще одна частая причина трещин на пятках.
-
Дефицит витаминов А и Е. Именно эти витамины в первую очередь питают нашу кожу и делают ее увлажненной.
-
Грибковые инфекции. В этом случае нужно обязательно пролечиться у специалиста, и лечение должно быть комплексным.
Кроме того, к причинам образования трещин на пятках относят стоячую работу, длительное ношение неподходящей обуви, несоблюдение личной гигиены.
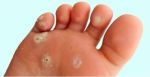
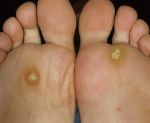
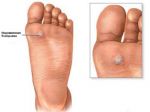
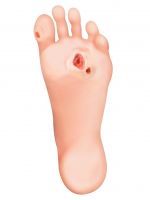
Разновидности мозолей и натоптышей
Чаще всего мозоли формируются при неправильном подборе обуви, когда она оказывается слишком узкой и кожа натирается о ее поверхность. Появлению мозолей также способствует частое хождение босиком, попадание на кожу инородных тел, грибковая инфекция, заражение вирусами.
К основным видам мозолей относятся:
- влажные — новообразования с жидкостью внутри. Обычно такие мозоли не требуют удаления;
- сухие — толстый слой ороговевший кожи. Могут вызывать сильную боль, а в сложных случаях требуют удаления.
- сухие стрежневые — имеет своеобразный стержень, который глубоко врастает в мягкие ткани и доставляет пациенту серьезный дискомфорт. Чаще всего именно такие мозоли требуют удаления врачом.
- нейрофиброзные — появляются в среднем отделе стопы. Возникают из-за ношения обуви на высоком каблуке.
- нейрососудистые — мозоли с капиллярами. В основном появляются на пальцах пальцы;
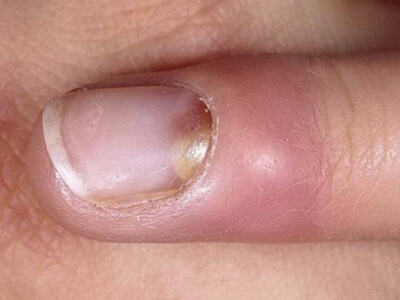
- ногтевые — появляются в пазухе ногтя и подногтевой зоне.
- Как лечить мозоли и натоптыши у детей …
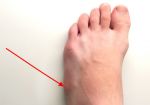
- Шишка на стопе: что это такое и …
- Как лечить мозоли и натоптыши у детей …
- Как убрать шишку на ногах — эффективное …
- На ступне появилось уплотнение и больно …
Помимо мозолей на ногах могут формироваться натоптыши. В отличие от мозолей, натоптыши появляются не из-за натирания кожи, а из-за неравномерного распределения нагрузки на стопу. Проявляются они в виде участков сухой кожи на поверхности стоп.
Если мозоль или натоптыш существуют в течение длительного времени, справиться с ними самостоятельно бывает очень сложно или вообще невозможно, и тогда без помощи врача не обойтись.
Цепочка запуска подагры
Причин развития болезни много (наследственная предрасположенность, нарушение обмена веществ, плохая работа мочевыделительных путей и др.). Чаще всего в ее возникновении виноваты мы сами:
-
Нарушаем питьевой режим.
-
Едим много острого, копченого, жирного.
-
Потребляем большее, чем надо, количество поваренной соли.
-
Не отказываем себе в алкоголе, как крепких спиртных напитках, так и пиве.
-
Чтобы обмен веществ был нормальным, нужно не только сбалансировать меню, но и больше двигаться, а мы об этом забываем.
-
Частые стрессы – тоже один из факторов риска, особенно если мы «заедаем» стресс чем-нибудь вкусненьким-калорийненьким.
-
Не обращаем внимания на значительное превышение нормы веса или пользуемся плохо изученными шарлатанскими диетами и таблетками, которые могут не только не помочь, но и навредить нам.
Достаточно долгое время кишечник и почки работают с перегрузкой, в режиме форс-мажора. В какой-то момент они перестают справляться с нагрузкой, обмен веществ в организме разбалансируется. Одним из проявлений этого становится отложение в суставах кристаллов мочевой кислоты (моноурата натрия) с образованием специфических узелков-тофусов. Как правило, вначале болезнь проявляется в мелких суставах ног, но нередко ураты откладываются и возле суставов пальцев рук.
Болезнь характеризуется мучительными приступами, с сильнейшими болями, лихорадочной температурой (от 38 до 40 градусов). Достаточно быстро острая стадия проходит, но болезнь никуда не девается, это ваш «друг» до конца жизни. В ваших силах и возможностях врачей сделать этого «друга» молчаливым и максимально редким гостем.
Какие лечебные мероприятия предлагают дерматологи при помфоликсе
Результаты клинических и лабораторных анализов помогают установить точный диагноз, который может включать еще и контактный или атопический дерматит, и дерматофитоз. А вот удаление родинок и бородавок не имеет к дисгидротической экземе никакого отношения: эти кожные патологии развиваются отдельно друг от друга.
После начала болезни вспышка происходит спустя 2-3 недели. В это время пациенту назначают местные смягчающие средства и антигистаминные, а также успокоительные на ночь. Если пузырьки достаточно крупные, показано дренирование, а если налицо вторичное инфицирование – антибиотикотерапия.
- Шишка на ноге: причины появления …
- Как лечить мозоли и натоптыши у детей …
- Болезни стопы. Самые популярные …
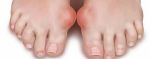
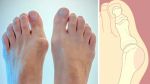
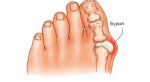
- Косточка на ноге: как лечить вальгусную …
- Шишка на стопе сверху на подъеме: что …
Сложнее всего справиться с дисгидротической экземой, перешедшей в хроническую стадию. В этом случае, помимо местных мазей и кератолитических средств, назначают лазерную терапию, УФ-облучение и другие аппаратные процедуры. Предотвратить рецидивы позволяет соблюдение диеты, внимательное обращение с бытовой химией, горячей водой и иными раздражающими факторами.
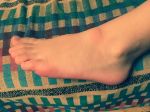
Лечение гематомы на ноге
Обычно гематома на ноге после ушиба лечится двумя методами: консервативным и хирургическим. К первой категории относят: холодные и теплые компрессы, давящие повязки, прием анальгетиков, нанесение мази, физиотерапевтические манипуляции.
Вторая группа предполагает проведение пункции – хирургического удаления накопившейся крови с места ушиба с наложением шва и асептической повязки.
Лечение серьезной гематомы на ноге должно обязательно проводиться под руководством врача, это ускорит процесс выздоровления и предотвратит неприятные последствия.
Наши клиники в Санкт-Петербурге Медицентр на Пионерской Аллея Поликарпова 6к2 Приморский район
- Пионерская
- Удельная
- Комендантский
Медицентр Юго-Запад Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Медицентр в Девяткино Охтинская аллея 18 Всеволожский район
- Девяткино
- Гражданский проспект
- Академическая
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25 Записаться на прием