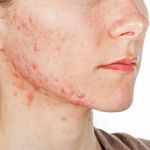
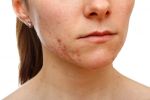
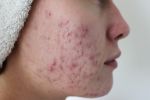
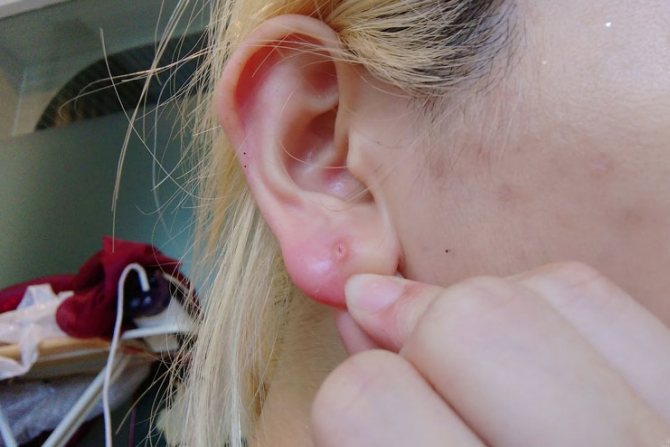
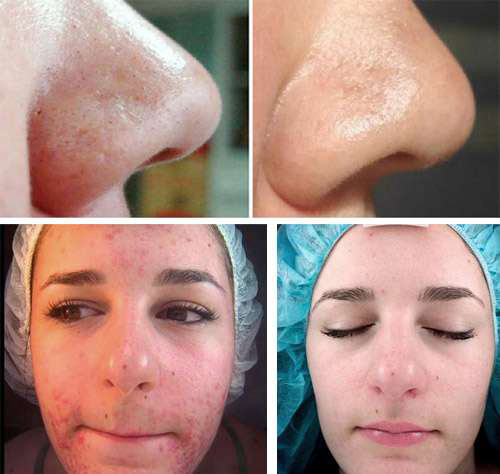
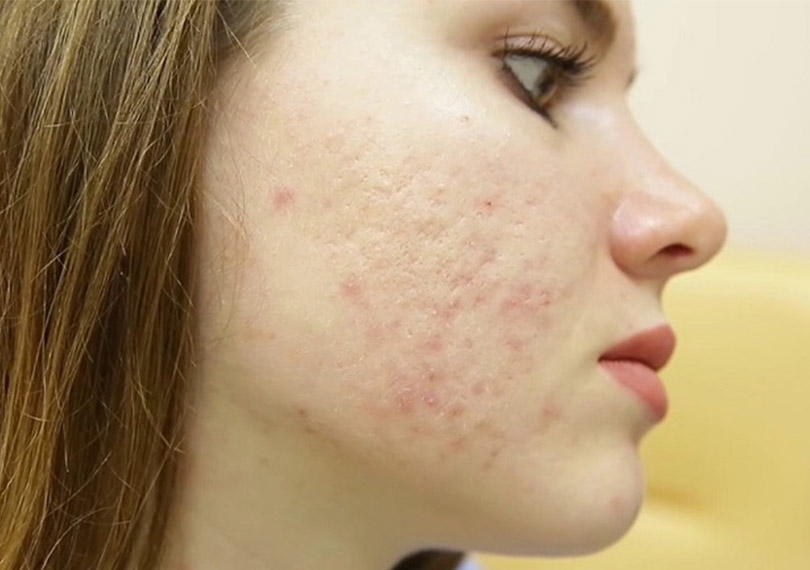
Прыщи на голове в волосах — это весьма распространенное явление. К сожалению, обычно ему не придают значения, поскольку высыпания скрыты за прядями. Как правило, пациент обращается к специалисту лишь тогда, когда проблема приобретает широкое распространение. Однако следует помнить, что лечение при этом оказывается значительно более сложным и длительным.
Почему на голове появляются прыщи?
Причины появления прыщей на голове могут быть следующими:
- нарушение деятельности сальных желез;
- неправильное питание;
- недостаточный или неправильный уход за волосами или кожей, а также неправильный выбор средств для ухода;
- гормональные нарушения или физиологические изменения (например, во время полового созревания);
- повышенное потоотделение;
- фолликулит (о его развитии могут свидетельствовать гнойные прыщи на голове);
- постоянное ношение головных уборов из синтетических материалов;
- аллергические реакции;
- частое расчесывание, травматическое воздействие;
- заболевания нервной системы;
- нарушения функционирования надпочечников;
- снижение иммунитета;
- аутоиммунные нарушения;
- наследственная предрасположенность;
- инфекционные заболевания;
- прием некоторых лекарственных препаратов (например, кортикостероидов).
- Прыщи на скулах у женщин
- Прыщи на скулах у женщин: возможные …
- Причины, провоцирующие появление прыщей …
- Почему появляются прыщи на щеках у …
- Почему появляются прыщи на щеках у …
Прыщи на голове у мужчин чаще всего обусловлены активностью гормонов, стрессами, воздействием химических веществ (например, во время производственной работы), а также реакцией кожи после бритья. Кроме того, высыпания могут быть результатом использования тупых лезвий триммера во время стрижки. Прыщи на голове у женщин иногда появляются при употреблении оральных контацептивов.
Также, помимо других причин, они могут сигнализировать о заболеваниях яичников, в частности, о поликистозе. Именно поэтому, если явление носит рецидивирующий характер, может потребоваться консультация гинеколога.
Симптомы
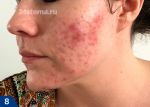
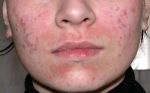
Высыпания акне на голове в зависимости от стадии развития могут иметь различный вид.
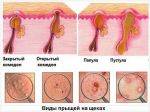
- Закрытые комедоны – бугорки белого цвета без выхода содержимого.
- Открытые комедоны – «черные точки».
- Папулы (узелки) – твердые бугорки на коже красного или фиолетового цвета.
- Пустулы – гнойные бугорки.
Мелкие пустулы подсыхают, не вызывая изменений кожи. Крупные – после заживления оставляют рубцы.
Угревая сыпь в волосистой зоне головы практически всегда сопровождается перхотью и очень часто – зудом. Прыщи бывают болезненными, мешают нормально ухаживать за волосами, создают не только эстетическую проблему, но и доставляют физический дискомфорт.
Оставьте свой номер, чтобы задать вопрос или записаться на консультацию, и мы вам перезвоним в ближайшее время.
Отправить Согласен на обработку моих персональных данных Сообщение отправлено!
Причины
Повышенное отделение сального секрета на голове может быть спровоцировано внутренними и внешними факторами.
Внутренние причины
- Половое созревание.
- Предменструальный синдром.
- Эндокринные, нервные нарушения.
- Гинекологические заболевания.
- Патологии органов ЖКТ.
Внешние причины
- Комедогенная косметика.
- Влажный субтропический климат.
- Передозировка ультрафиолета.
- Вредное химическое производство.
- Некоторые гормональные лекарственные препараты.
- Неудовлетворительная гигиена.
Лечение
Акне на коже головы требует достаточно длительной комплексной терапии.
Для глубокой диагностики пациент по назначению дерматолога сдает анализы, а также проходит обследование у специалистов.
Курсовое лечение ориентировано на решение нескольких задач.
- Локализация высыпаний – лечебный уход за кожей.
- Удаление прыщей – только специалистом, дерматологом или косметологом.
- Нормализация салоотделения – диета, лекарственная терапия.
- Купирование воспалительного процесса – лазерная терапия, криотерапия, дарсонвализация.
- Устранение постакне и укрепление волосяных фолликулов – мезотерапия, массаж, маски.
Лечение акне на голове бывает эффективным только при полном устранении причины заболевания.
Записаться на прием
Записаться на бесплатную консультацию трихолога по телефону:
+7 (495) 788-35-93
Задать вопрос
Вопросы пользователей
Болит кожа головы и лезут волосы — как лечить?В течение 10 лет лезут волосы и очень болит кожа головы в районе темечка, к каким только врачам ни обращалась, никто не может определить причину, лечение ,которое назначали не помогает. Помогите!!!Что можно сделать при диагнозе lichen planopilaris?По результатам гистологии кожи головы мне поставлен диагноз: lichen planopilaris . Волосы по линии пробора выпадают, покраснение у корней, особенно после мытья. Что можно сделать?
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Специалисты различают:
- Появились прыщи на щеках причины у …
- Прыщи на щеках у женщин: причины …
- Мой опыт борьбы с прыщами на скулах …
- Прыщи на лбу и висках: лечение, причины …
- Аллергия на лице: фото, чем лечить на …
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие — стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы подагры
Первым клиническим проявлениям патологии может предшествовать длительный бессимптомный период гиперурикемии, когда нарушения выявляются лишь при лабораторном исследовании крови.
Первые приступы боли возникают внезапно, преимущественно ранним утром или ночью, склонны нарастать в первый день и полностью проходят за несколько часов или в течение суток. Во время обострения подагры могут также присутствовать признаки интоксикации – повышение температуры тела, озноб, слабость. После стихания воспаления подагрический артрит возникает вновь, как правило, в срок от полугода до двух лет. По мере прогрессирования заболевания продолжительность периодов его бессимптомного течения сокращается, суставные боли возникают все чаще и переносятся тяжелее.
При переходе в хроническую форму подагрический артрит сопровождается деформацией и ограничением движений в суставах, боль разной интенсивности приобретает постоянный характер. В дальнейшем отложения кристаллов мочевой кислоты становятся видимыми. Под кожей, чаще в области суставов, появляются тофусы – узелки белого или желтого цвета с крошковидным, творожистым содержимым. Над ними возможно образование язв, гнойных ран.
Гиперурикемия сопровождается частыми обострениями сопутствующих заболеваний – ишемической болезни, сахарного диабета, артериальной гипертензии, атеросклероза. В случае развития осложнений подагры присоединяются свойственные им симптомы. Для мочекаменной болезни это тянущая боль в пояснице, периодическое появление крови в моче, учащенное мочеиспускание в ночное время. При продолжительном течении хронической тофусной подагры суставной хрящ разрушается, ограничение подвижности сустава сохраняется вне периодов обострения, возможно полное заращение суставной щели с формированием анкилоза (полной неподвижности сустава). Последствием постоянного болевого синдрома может быть также депрессия.
Классификация акне
При классификации по возрастной группе существует в основном два типа угрей:
-
У новорожденных и детей младшего возраста. Мнение, что акне поражает только подростков и взрослых ошибочно. Младенцы, дети дошкольного и раннего школьного возраста пусть и не часто, но также страдают от угрей. Новорожденных сталкиваются с этой проблемой, потому что их матери передают гормоны им незадолго до рождения. Угри также возникают, когда стресс родов заставляет организм ребенка выделять эти гормоны.
-
Подростки и взрослые люди. Угри поражают 80% людей в возрасте от 11 до 30 лет. Обычно возникают в период пубертатных изменений гормонального уровня. Повышенная выработка половых гормонов во время полового созревания делает сальные железы более активными.
Таблица – Классификация детских акне по возрасту
- Появились прыщи на щеках причины у …
- Лечение прыщей на лице у женщин и …
- О чем говорят прыщи на подбородке у …
- Прыщи на лице после 30: что делать …
- Лучшие средства от прыщей на лице в аптеке
| Форма | Возраст ребенка |
|---|---|
|
Неонатальные |
с рождения до 6 недель |
|
Инфантильные (раннего детского возраста) |
от 6 недель до 12 месяцев |
|
Среднего детского возраста |
от года до 7 лет |
|
Предадолесцентные |
от 7 до 12 лет (у девочек до менархе) |
Неонатальные акне развиваются в период гормональной перестройки. При всех формах угревой сыпи существенную роль играют дополнительные провоцирующие экзогенные факторы.
Диагностика вульгарных угрей
- Биохимический анализ крови.
- Исследование уровня гормонов (лютеинизирующий, фолликулостимулирующий, свободный тестостерон, 17-гидроксипрогестерон, прогестерон, кортизол, дегидроэпиандростерон-сульфат, дегидротестостерон; пролактин, эстрадиол, гормоны щитовидной железы).
- УЗИ органов малого таза.
- УЗИ надпочечников, яичек, предстательной железы.
- Краниография/МРТ головного мозга (турецкого седла), надпочечников (исключение опухоли гипофиза, надпочечников).
Дифференциальный диагноз:
- Розацеа.
- Демодекоз.
- Фолликулиты.
- Себорейный дерматит.
- Мелкоузелковый саркоидоз.
- Туберкулез кожи.
- Аденома сальных желез (туберозный склероз).
- Папулопустулезный сифилид.
Как лечить прыщи
Наиболее простой вариант, доступный в домашних условиях – это удаление прыщей с использованием лопаточки или пинцета. Действовать нужно так:
-
Промыть руки и обработать их спиртовым антисептиком.
-
Протереть лицо ватным диском, смоченным в растворе хлоргексидина.
-
Удалить угорь лопаточкой (нажать «петелькой»). Предварительно прыщ можно проколоть и выдавить содержимое (жидкость).
-
Обработать лицо диском, смоченным в спиртовом или другом антисептике.
-
В том же растворе провести и обработку инструментов.
Есть также и профессиональные методы лечения сыпи. Удалять прыщи можно такими способами:
- Прыщи на скулах. Особенности …
- О чем говорят прыщи на подбородке у …
- Лечение прыщей на лице у женщин и …
- Главная — имя сайта
- почему появляются прыщи на щеках у …
-
маски с глиной и антисептиками;
-
проведение чистки – например, механической или ультразвуковой;
-
химический пилинг (удаление верхнего слоя кожи);
-
дарсонваль – лечение электротоком;
-
дермабразия – аналог пилинга;
-
вакуумная чистка – глубокое очищение кожи.
В большинстве случаев угревая сыпь поддается лечению. Например, в домашних условиях можно использовать косметическую глину, маска с соком алоэ, медом и корицей. Применяются травяные отвары (петрушка, ромашка), а также антисептики (например, мазь «Левомеколь»). Однако если нужный эффект не достигнут за 3-4 недели, рекомендуется провести профессиональную чистку лица или других частей в салоне.
Как убрать скуловые мешки навсегда. Метод 2: Cheek lift
К сожалению, скуловая грыжа сама не рассасывается. Если не принять мер вовремя, проблема с возрастом усугубляется. Проявляются «слезные борозды», усиливаются носогубные складки, резко очерчиваются орбиты глазниц, а линия нижней челюсти, наоборот, теряет очертания. Тут уже мало просто убрать мешки на скулах – требуется работа со всей средней зоной лица. Изолированная контурная пластика скул в этом случае не поможет.
Для комплексного решения проблемы средней зоны лица в клиниках США и Европы. используется новейшая процедура Cheek lift. Это одновременная блефаропластика и эндоскопическая подтяжка скул и щек с помощью фиксаторов Эндотин (Endotine).
Эта процедура очень естественно омолаживает всю среднюю зону лица. Она позволяет приподнять щечно-скуловую область, убрать «слезные борозды», приподнять уголки губ. При этом ваше лицо не будет выглядеть прооперированным! Полученный результат будет выглядеть очень естественно — вернутся родные черты вашего молодого лица.
Эндоскопическая подтяжка лба + check lifting. Хирург — Искорнев Андрей.
Эта операция дает постоянный результат – малярные мешки возвращаются в то положение, из которого они переместились под воздействием силы тяжести, и обратно уже не смещаются.
Доступ к жировым мешкам осуществляется через естественную складку в крае нижних ресниц. Для того чтобы сделать рубец совсем незаметным, через месяц после операции проводится фракционная лазерная шлифовка кожи верхних и нижних век, после чего шов не будет заметен даже без макияжа!
Операция не требует общего наркоза, выполняется под внутривенной анестезией. Короткий реабилитационный период занимает всего от 10 до 14 дней.
Записаться на консультацию и получить дополнительную информацию вы можете по телефону
в Москве +7 495 989-21-16, +7 495 723-48-38,
в Казани +7 843 236-66-66.
Запишитесь на прием онлайн и получите 30% скидку на консультацию! Приняв решение устранять малярные мешки в «Платинентал», цена процедуры будет уменьшена на сумму консультации.
Наши специалисты:
Михаил Степанов
Андрей Искорнев
Максим Васильев