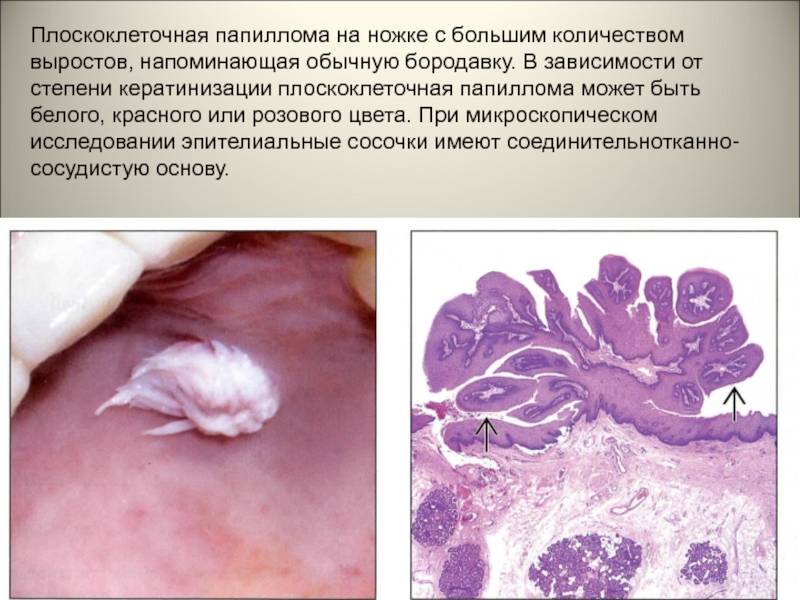
Плоскоклеточная папиллома как симптом ВПЧ
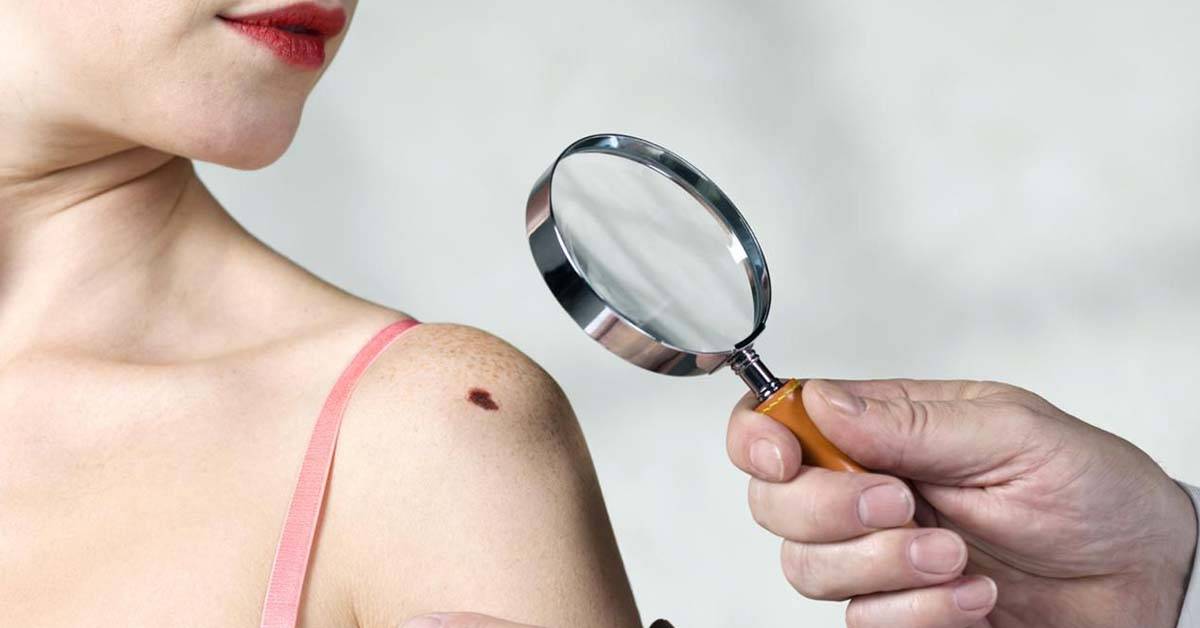
Плоскоклеточная папиллома — доброкачественное новообразование на коже и слизистых с высоким уровнем малигнизации клеток на уровне ДНК. Своё название папиллома взяла от патогенной активности в плоском эпителии.
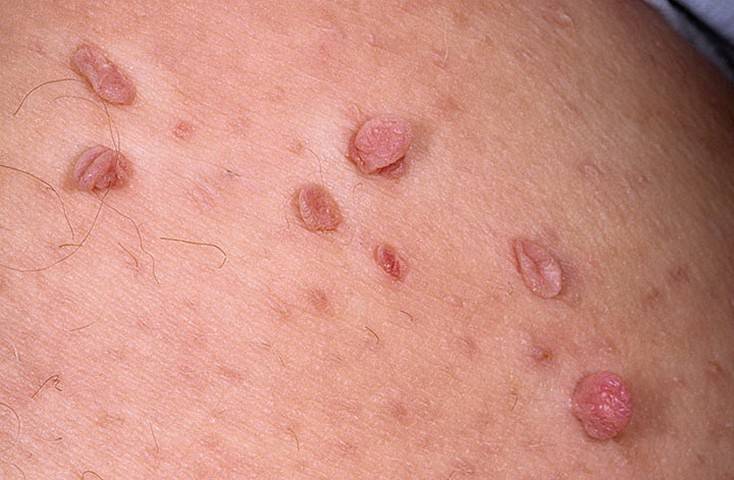
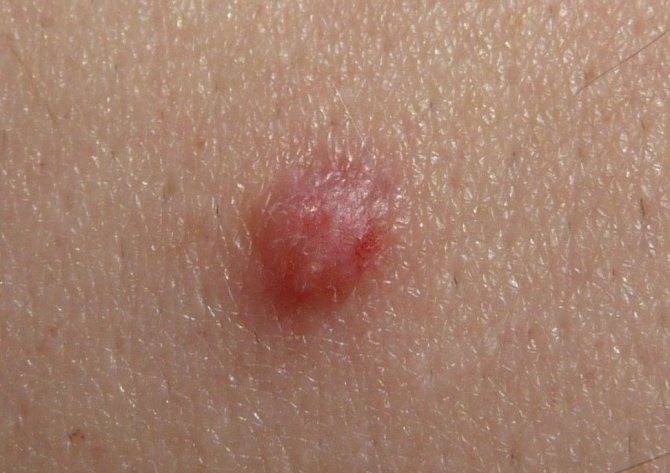
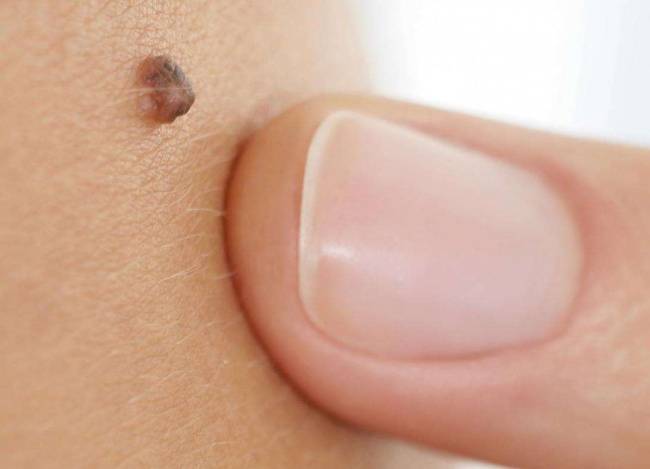
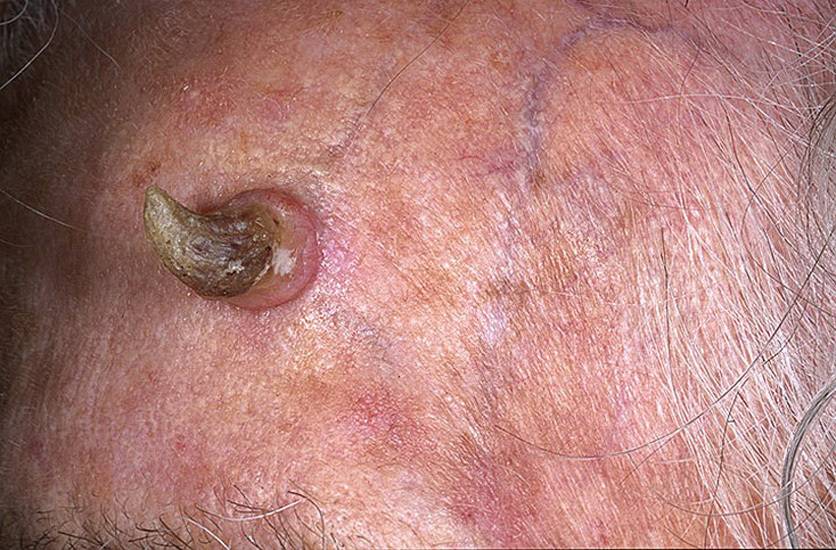
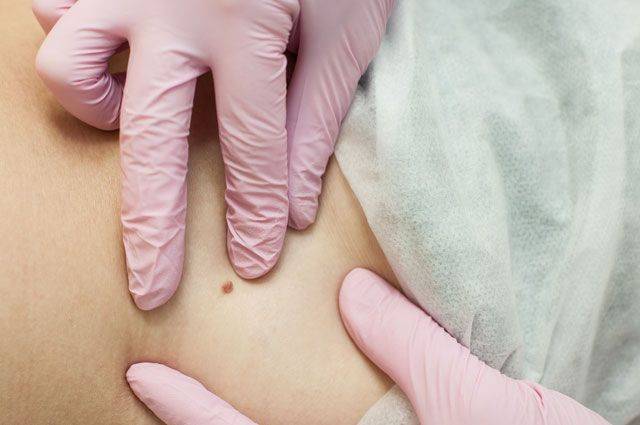
По внешнему виду новообразование напоминает небольшой сосок на ножке или опухолевидную шишку на широком основании. Оттенок нароста совпадает с основанием эпителиального слоя, однако при воспалении и других патологических процессах цвет может изменяться.
В зависимости от стадии роста меняется и структура плоскоклеточной папилломы. Сначала она мягкая, а спустя определённое время становится упругой, почти твёрдой. Одновременно с естественным старением кожи у пациентов старше 45-50 лет новообразование претерпевает изменения по типу гиперкератоза, становится коричневой или чёрной.
Типичная локализация наростов определяется следующим местоположением:
- кожа и слизистые оболочки;
- органы дыхания, чаще носовые ходы, гортань;
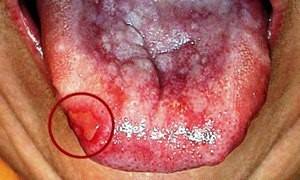
- пищеварительная система (зев, например, плоскоклеточная папиллома языка, пищевод, желудок, кишечный тракт);
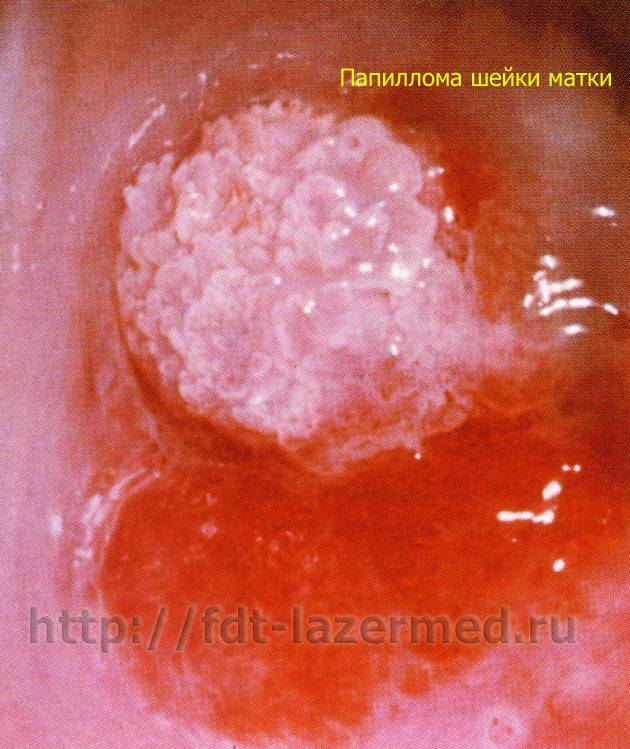
- мочеполовые пути (уретра, шейка матки).
Несмотря на частоту появления у пожилых людей, новообразования всё чаще регистрируется у лиц младше 30 лет.
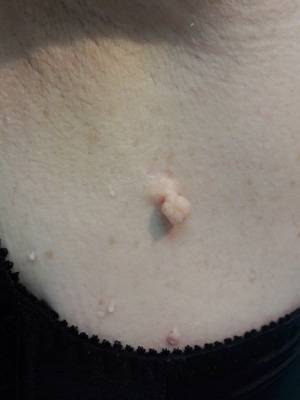
Плоскоклеточная папиллома на коже
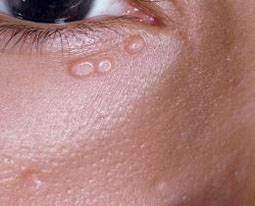
Плоскоклеточные папилломы локализуются на веках, декольте и груди, шее, другими словами там, где тонкая кожа (о причинах и лечении папиллом на шее и подмышках подробнее тут). Появление на верхнем веке приводит к серьёзным проблемам со зрением, воспалению конъюнктивы.
Рост новообразования на кожном эпителии происходит медленно, а сам нарост едва достигает 1,2 мм. При интенсивном росте папилломатозный очаг становится похож на обычную бородавку, по аналогу напоминает небольшую малину или ежевику. Оттенок нароста совпадает с физиологическим оттенком основания.
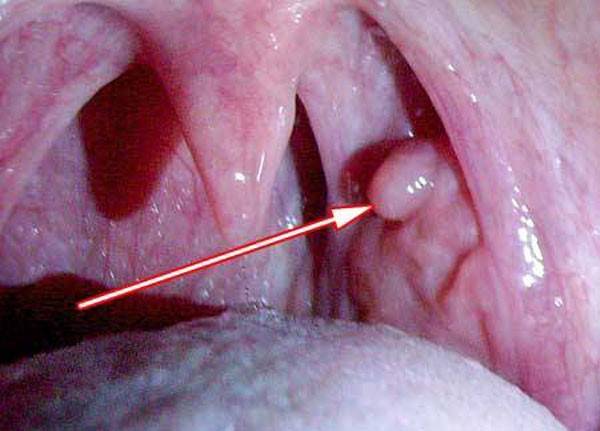
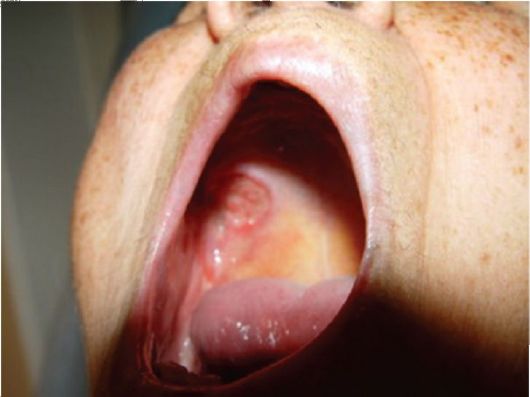
Папиллома гортани
Плоскоклеточные папилломы в гортани требуют адекватного лечения, особенно у детей раннего возраста (например, после инфицирования во время родов). Такие новообразования у детей на фоне абсолютного здоровья могут самоустраниться самостоятельно.
Патологические новообразования на слизистых оболочках имеют тенденцию к быстрому распространению, чему благоприятствует среда активности вирусных штаммов.
При длительном существовании нарушается процесс сглатывания и дыхания. Самоампутация новообразования в результате травмы может перекрыть дыхательные пути.
Без адекватного лечения наросты практически всегда переходят в злокачественные опухоли.
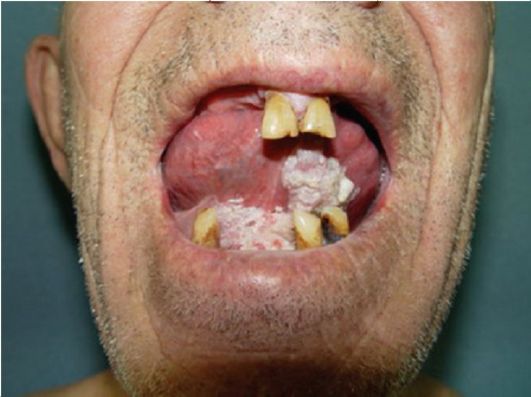
Плоскоклеточные папилломы пищевода и желудка
При локализации папилломатозных очагов внутри полости желудка имеет место развитие желудочного папиллита. Внутренняя структура нароста обильно снабжена капиллярами, кровеносными сосудами, основание папилломы выстлано соединительной тканью.
Плоскоклеточная папиллома желудка состоит из многослойной эпителиальной ткани, напоминает небольшие шишечки розоватого оттенка. Папиллит – всегда множественный процесс. Даже при диагностике одного разрастания обычно рядом уже зарождается новый патологический очаг.
Средний размер новообразования на стенках желудка может достигать 2,5-3 мм. Сама папиллома покрыта плоским и переходно-клеточным эпителием, а сверху выстилается переходным эпителиальным слоем.
Классификация папиллом на коже
Папилломы могут формироваться не только на коже, но и на слизистых оболочках.
Наиболее часто диагностируются следующие виды:
Плоские. Чаще всего выявляются у подростков и представляют собой небольшие выступы на поверхности кожного покрова. Формируются на лбу, щеках и шее.
Плоские папилломы на руке
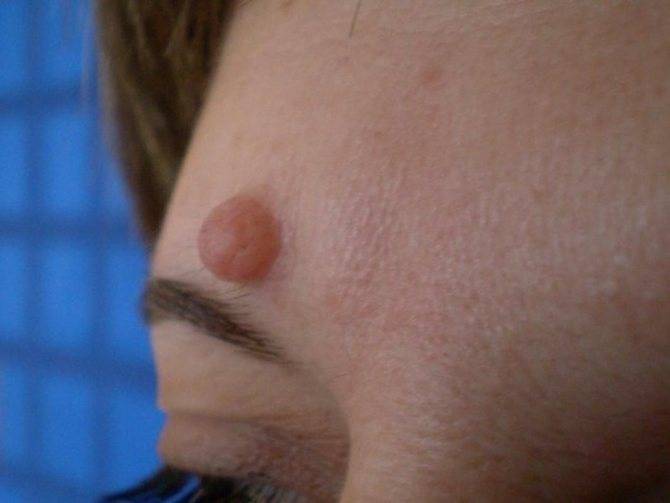
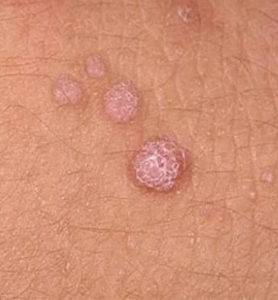
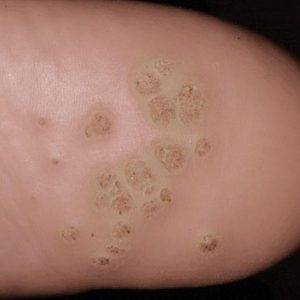
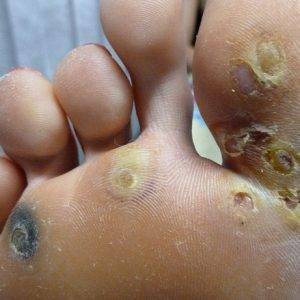
Вульгарные. Чаще всего образуются на стопах и пальцах, возвышаются над поверхностью, образуются целыми скоплениями и формируют шероховатую поверхность.
Вульгарная папиллома на лбу
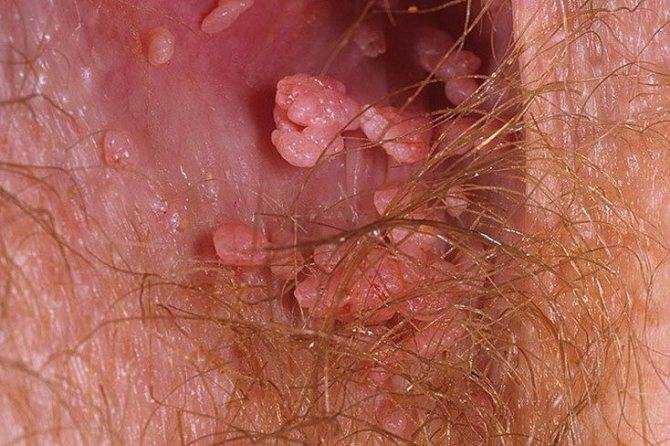
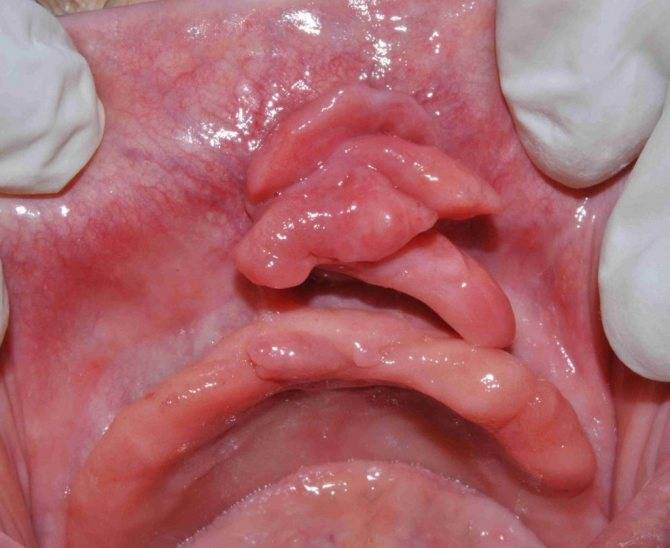
Перианальные остроконечные. Формируются на слизистых рта, анального отверстия и половых органах. По внешнему виду напоминают цветную капусту.
Перинальные остроконечные папилломы вокруг ануса
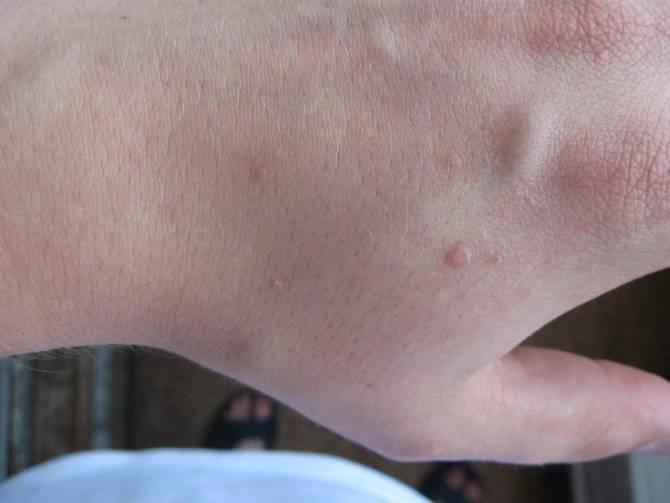
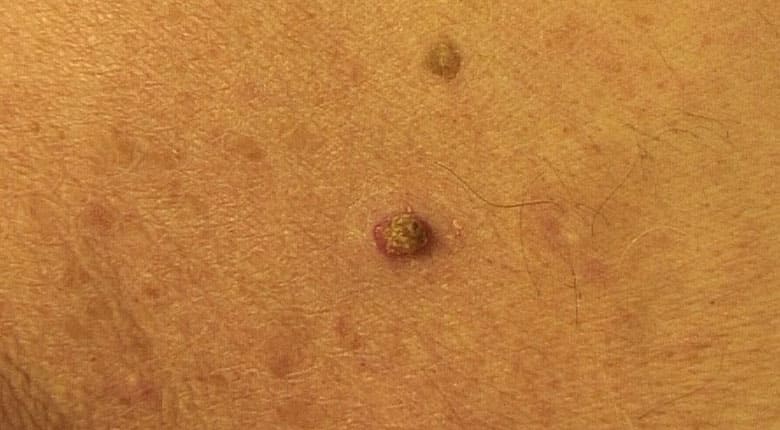
Плоскоклеточные. Из-за повышенной подвижности данный вид папиллом на коже приобретает опасность перерождения в злокачественную опухоль.
Плоскоклеточная папиллома на руке
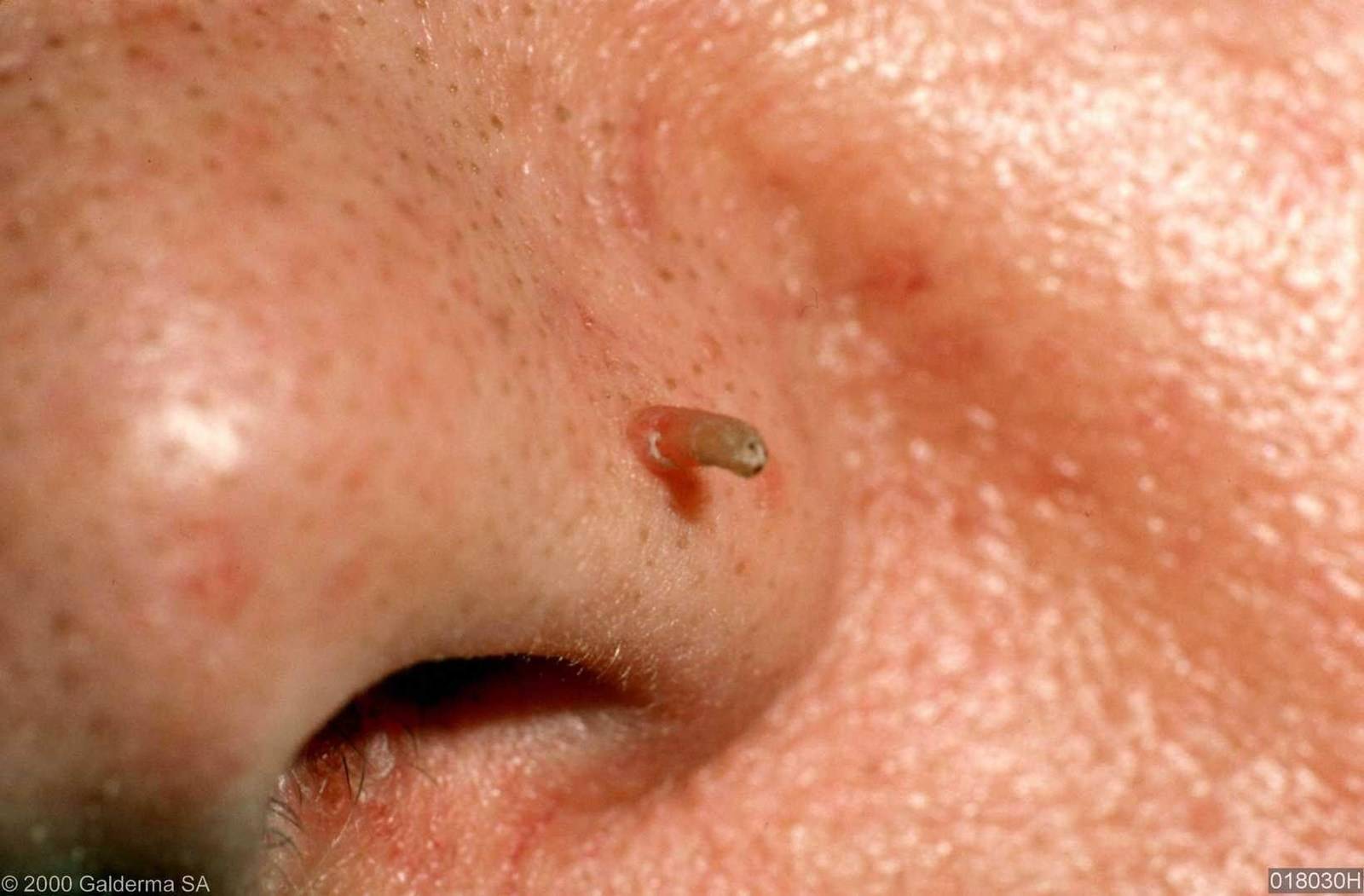
Нитевидные акрохорды. Чаще всего диагностируются у пациентов старше сорока лет и формируются на участках кожи, где локализуются железы внутренней секреции. Папилломы имеют удлиненную форму и подвижность.
Нитевидная акрохорда на пальце руки
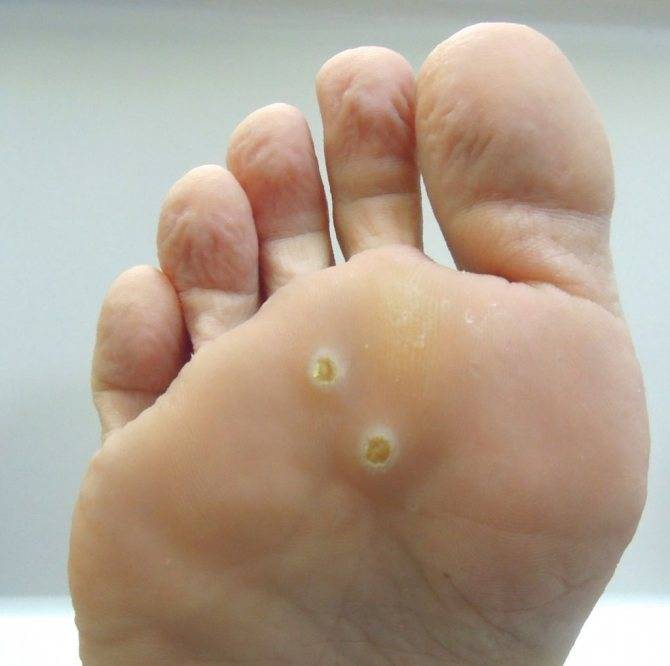
Подошвенные папилломы. Требуют проведения терапии только в случае дискомфортных ощущений. Локализуются на подошвах ног и выявляются по отличиям от здоровой кожи по оттенку.
Статья по теме:
Лечение бовеноидного папулеза
Подошвенные папилломы
Ангиопапилломы. Новообразования формируются из соединительной ткани, характеризуются повышенной вероятностью перерождения в онкологию.
Ангиопапиллома на коже
Фибропапилломы. Имеют грибообразную форму, характеризуются медленным прогрессированием и легкостью травмирования. Склонны к переходу в меланому.
Фибропапилломы
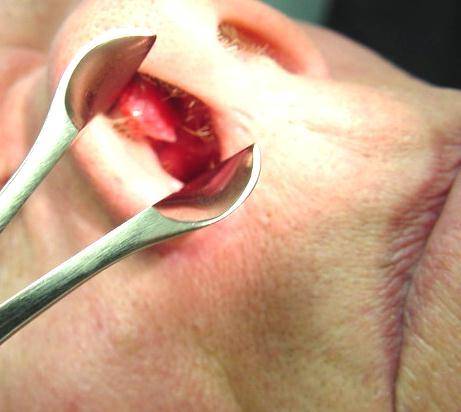
Инвертированные новообразования. Папилломы образуются и растут в придаточных пазухах носа, разрастаются в гайморовы и лобные пазухи.
Инвертированные новообразования в носу
Как диагностировать и лечить плоские папилломы
Плоскоклеточные папилломы сложно диагностировать, из-за того что нет внешних признаков, и практически отсутствуют какие-либо симптомы. Но если у врача есть подозрение о наличии в организме человека подобного заболевания, то для подтверждения диагноза используют следующие методы:
При помощи контрастного рентгена, можно определить где находиться опухоль, а также ее размеры и масштабы распространения. Этот метод диагностики позволяет определиться как скоро человеку нужно удалять плоские папилломы.
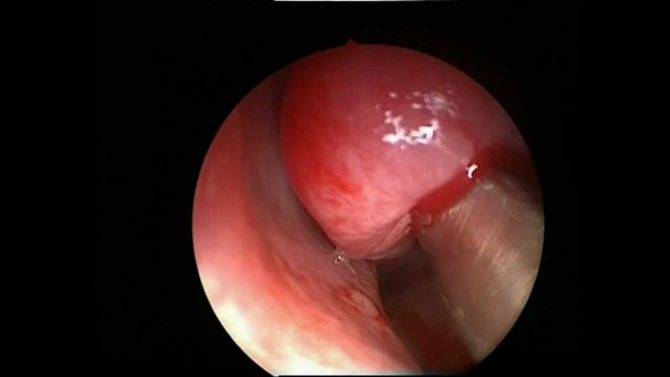
Эндоскопия
При помощи данного метода, получается детально рассмотреть опухоль, и исключить возможные варианты злокачественного образования.
Также врачи назначают сопутствующие анализы, для исключения других заболеваний, которые могут усложнить процесс лечения. При помощи МРТ, врач определяет необходимость того или иного лечения.
После того как человеку диагностировали плоскоклеточную папиллому, у него возникает вопрос, как избавиться от данного новообразования.
Эндоскопия позволяет качественно осмотреть новообразования
Противовирусные препараты
Консервативным методом лечения папиллом, считаются противовирусные препараты, а также витамины, способствующие укреплению иммунной системы человека
Такое лечение важно, так как при удалении папилломы хирургическим путем, есть вероятность повторного появления опухали. Если же у больного папиллома пищевода, лечение должно производится при помощи оперативного вмешательства
Дабы избежать появления таких опухолей в будущем, человеку рекомендуют отказаться от вредных привычек, вести здоровый образ жизни, и поддерживать иммунитет.
https://youtube.com/watch?v=QF7DuOTZSnU
Лечение
После диагностирования заболевания, врач назначает лечение, которое включает в себя несколько этапов. Пациенту понадобится медикаментозное лечение, хирургическое вмешательство, а также некоторые рассматривают народную медицину в качестве варианта лечения. Наиболее эффективным считается оперативное лечение, а народную медицину рекомендуют использовать как дополнительное воздействие на вирус.

Врач назначит медикаментозное и хирургическое лечение
Медикаментозное лечение
Главной целью курса лечения является снижение активности вируса и предупреждение рецидивов. Для этого используют такие противовирусные препараты, как Ацикловир, Виферон. Также назначаются лекарственные средства, которые помогают укрепить иммунитет, в частности это Амиксин и Интерферон. Чтобы закрепить полученный результат и повысить сопротивляемость организма к вирусам пациенту приписывают различные витамины. Но это не значит, что каждому пациенту придется принимать все перечисленные препараты. Количество медикаментов и длительность лечения во многом зависит от степени заболевания, а также от сопротивляемости организма вирусам.
Хирургическое вмешательство
Принцип подобного лечения понятен, человеку физически удаляют образовавшуюся папиллому. Медицина последние годы развивалась стремительно, поэтому существует несколько способов оперативного удаления новообразования.
Эндоскопическая хирургия предполагает получение доступа к новообразованиям через нос или рот. Использовать данный метод лечения принято для устранения небольших наростов. С помощью лапароскопического удаления врач получает доступ к папилломе через небольшой зарез, который не превышает 15 мм. Большой плюс данной процедуры в том, что практически отсутствует травматичность, а на коже не остаются рубцы.
Открытая эзофаготомия используется для удаления больших по площади опухолей. Резекция пищевода с пластикой используется как крайняя мера. Применяется такой метод хирургического вмешательства тогда, когда нужно убирать очень крупное новообразование. А также в тех случаях, когда возникают высокие риски, что опухоль станет злокачественной.
Народные методы
Лечение папилломы пищевода народными средствами не стоит рассматривать как панацею от этой болезни. Подобные меры чаще применяются во время реабилитации, чтобы повысить иммунитет, тем самым снизить риск возвращения заболевания. Для этого используют различные настойки или смеси.

Для устранения папилломы пищевода используют отвары растений
Для устранения папилломы пищевода лечение можно производить отваром из листьев растений. Возьмите крапиву, смородину, малину. Листочки этих растений берут в равном соотношении, заваривать как чай и пить по несколько раз в день. Ещё один вариант настойки предполагает делать её из корней девясила, аира и солодки. Эти ингредиенты берутся в равных частях, 25 г смеси коней необходимо залить 0,25 л кипятка. После того как корни настоятся, получившееся лекарство пьют по 50 мл три раза в день.
Кроме отваров используют и другие рецепты, некоторые из них довольно просты в приготовлении. Лечение осуществляют соком чистотела. Для этого необходимо взять отжатый сок чистотела и развести с водой в соотношении 1:1. Эта смесь должна настояться 2 недели, затем принимают по 15 капель, но не в чистом виде, а добавляют в чай. Длительность лечения составляет одну неделю. Один из самых простых рецептов заключается в использовании картофеля. Для этого в течение месяца нужно натощак пить сок картофеля.
Плоскоклеточная папиллома как симптом ВПЧ
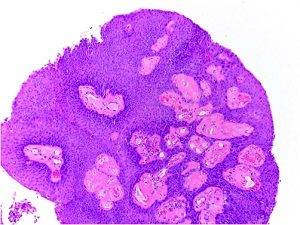
По внешнему виду новообразование напоминает небольшой сосок на ножке или опухолевидную шишку на широком основании. Оттенок нароста совпадает с основанием эпителиального слоя, однако при воспалении и других патологических процессах цвет может изменяться.
В зависимости от стадии роста меняется и структура плоскоклеточной папилломы. Сначала она мягкая, а спустя определённое время становится упругой, почти твёрдой. Одновременно с естественным старением кожи у пациентов старше 45-50 лет новообразование претерпевает изменения по типу гиперкератоза, становится коричневой или чёрной.
Типичная локализация наростов определяется следующим местоположением:
- кожа и слизистые оболочки;
- органы дыхания, чаще носовые ходы, гортань;
- пищеварительная система (зев, например, плоскоклеточная папиллома языка, пищевод, желудок, кишечный тракт);
- мочеполовые пути (уретра, шейка матки).
Несмотря на частоту появления у пожилых людей, новообразования всё чаще регистрируется у лиц младше 30 лет.
Плоскоклеточная папиллома на коже
Плоскоклеточные папилломы локализуются на веках, декольте и груди, шее, другими словами там, где тонкая кожа (о причинах и лечении папиллом на шее и подмышках подробнее тут). Появление на верхнем веке приводит к серьёзным проблемам со зрением, воспалению конъюнктивы.
Рост новообразования на кожном эпителии происходит медленно, а сам нарост едва достигает 1,2 мм. При интенсивном росте папилломатозный очаг становится похож на обычную бородавку, по аналогу напоминает небольшую малину или ежевику. Оттенок нароста совпадает с физиологическим оттенком основания.
Папиллома гортани
Плоскоклеточные папилломы в гортани требуют адекватного лечения, особенно у детей раннего возраста (например, после инфицирования во время родов). Такие новообразования у детей на фоне абсолютного здоровья могут самоустраниться самостоятельно.
Патологические новообразования на слизистых оболочках имеют тенденцию к быстрому распространению, чему благоприятствует среда активности вирусных штаммов.
При длительном существовании нарушается процесс сглатывания и дыхания. Самоампутация новообразования в результате травмы может перекрыть дыхательные пути.
Без адекватного лечения наросты практически всегда переходят в злокачественные опухоли.
Плоскоклеточные папилломы пищевода и желудка
При локализации папилломатозных очагов внутри полости желудка имеет место развитие желудочного папиллита. Внутренняя структура нароста обильно снабжена капиллярами, кровеносными сосудами, основание папилломы выстлано соединительной тканью.
Плоскоклеточная папиллома желудка состоит из многослойной эпителиальной ткани, напоминает небольшие шишечки розоватого оттенка. Папиллит – всегда множественный процесс. Даже при диагностике одного разрастания обычно рядом уже зарождается новый патологический очаг.
Средний размер новообразования на стенках желудка может достигать 2,5-3 мм. Сама папиллома покрыта плоским и переходно-клеточным эпителием, а сверху выстилается переходным эпителиальным слоем.
Виды папиллом на коже
Для успешной диагностики необходимо знать, какие виды папиллом на коже существуют. На самом деле, таких видов достаточно много, не менее сотни, но мы вкратце рассмотрим наиболее распространенные из них:
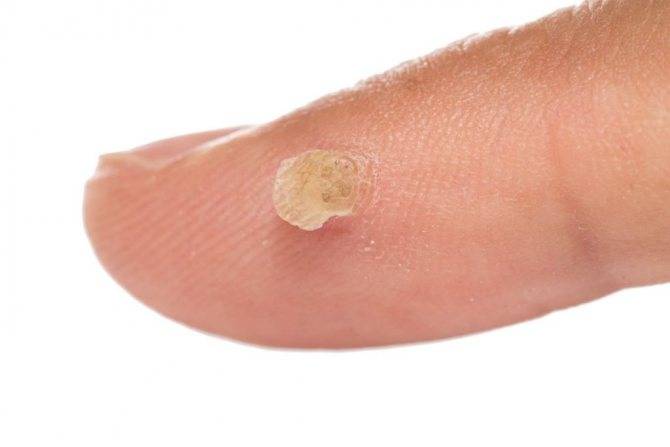
- вульгарная папиллома – обычно бывает формы небольшого шишковидного образования, плотная при ощупывании, размером 0,1 см и более. Наиболее частая локализация – наружная сторона кисти или колени. Течение такой папилломы может быть как длительное вялотекущее, так и стремительно-агрессивное;
- одиночная папиллома – чаще возникает незаметно и не беспокоит пациента. При травмировании или попытке самостоятельного удаления может разрастаться до больших размеров;
- подошвенная – такая папиллома обладает немалым сходством с подошвенной бородавкой, но имеет глянцевую поверхность. С развитием и распространением подошвенных узелков они приобретают вид стандартных папиллом. Могут смешиваться с мозаичной формой папилломы;
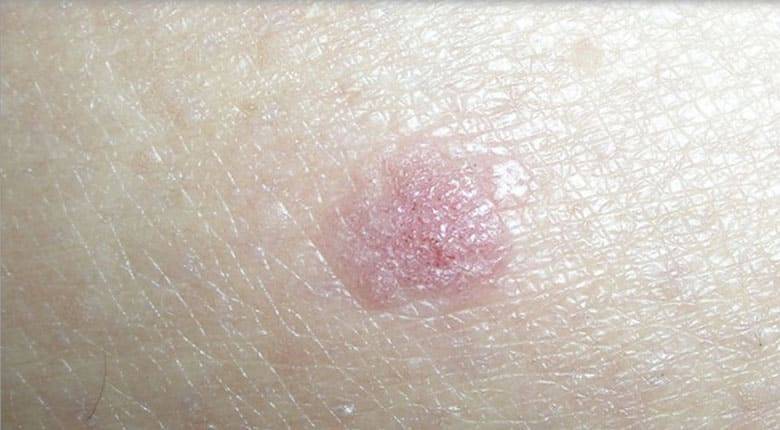
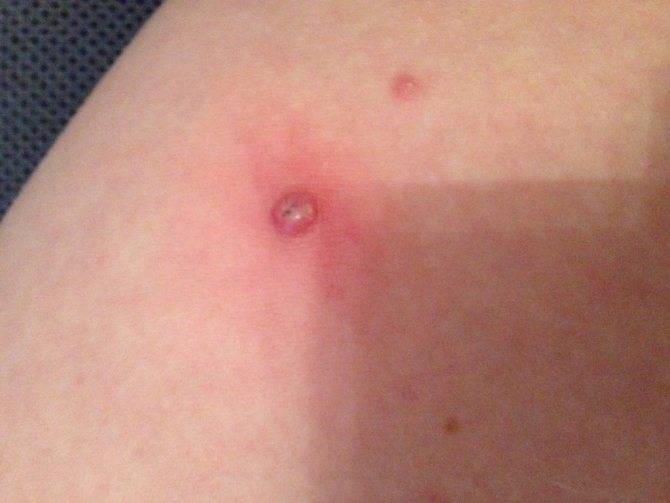
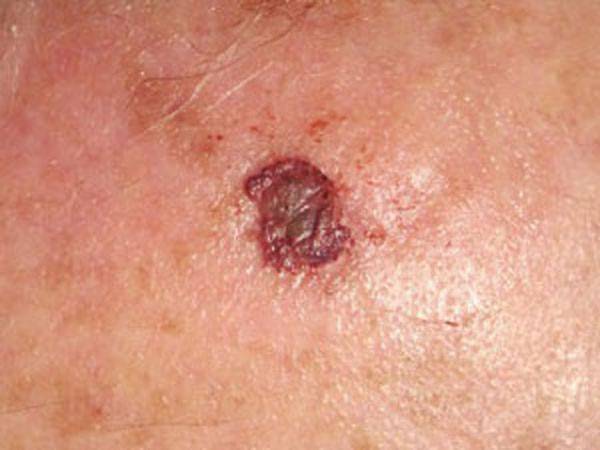
- плоскоклеточная папиллома кожи – имеет форму гладкого уплощенного узелка, напоминающего сферу или многоугольник. Цвет не отличается от обычного оттенка кожи. На позднем этапе заболевания может вызывать неприятные ощущения в виде зуда, болезненности, воспалительных явлений;
- нитевидная папиллома – встречается наиболее часто. Вначале появляется незначительное плотное образование с желтоватым оттенком. С развитием образование склонно к увеличению, оно становится грубым на ощупь и как бы вытянутым по форме;
- базальноклеточная папиллома кожи (кератопапиллома) – возникает чаще у стариков. Представляет собой плоское образование на коже желтовато-бурого оттенка, со временем изменяющего цвет до темного (коричневого). Размер образований – от 0,1 до 4 см в диаметре. Консистенция чаще плотная, форма – плоская или незначительно выпуклая.
В своей структуре имеет включения меланина.
Народные средства
Процедуру проводить трижды в день до полного исчезновения бородавок. Если бородавка только-только начала расти, попробуйте вывести ее белком куриного яйца. Вылейте яйцо, например, на сковородку, а белок, который остался на стенках скорлупы, нанесите на бородавку или папиллому.
Чтобы повысить иммунитет и избавиться от папилломы, народные лекари советуют пить специальный целебный настой от папилломы. Смешать в равных долях листья крапивы и подорожника, траву хвоща, мелиссы и корень одуванчика, предварительно все растения тщательно измельчив. Взять 3 столовые ложки сбора и залить 4 стаканами холодной воды, поставить на плиту и кипятить 7-10 минут.
Затем оставить на 2-3 часа, дав настояться. Пить настой по 3 столовых ложки 3 раза в день за 30 минут до еды. Курс лечения — 7 дней. Нужно взять 1 чайную ложку измельченного чеснока и смешать с 2 чайными ложками любого крема-основы. Это средство нанести на марлю и приложить к папилломе. Зафиксировать повязку можно пластырем.
Этот компресс следует оставить на 3-5 часов, потом вымыть это место теплой водой с мылом. Буквально в течение месяца папилломы исчезают. Свести папилломы поможет настой трав и мазь с чесноком. Настой. Листья крапивы и подорожника, траву хвоща, мелиссы и корень одуванчика измельчить и смешать в равных частях.
Мазь 1 ч.л. измельченного чеснока смешать с 2 ч.л. любого крема-основы, нанести на марлю и прибинтовать к образованию на коже или зафиксировать с помощью лейкопластыря. Держать 3-5 часов, потом все смыть теплой водой с мылом. И в течение месяца папилломы пропадут. Возьмите зеленые грецкие орехи молочной спелости, нарежьте их дольками и измельчите в мясорубке.
Этой кашицей заполните литровую банку примерно на 2/3. Остальной объем долейте очищенным керосином. Теперь следует закрыть состав плотной полиэтиленовой крышкой и, оставить на 21 день (обязательно в темном месте!). Через три недели получившееся средство следует процедить через 4 слоя марли, а остаток хорошенько отжать.
Полученную жидкость перелейте в бутылку темного стекла, плотно закройте и поставьте в темное, прохладное место. Собственно, этим средством нужно смазывать папилломы 1-2 раза в день, пока они не пройдут. Процесс выздоровления можно ускорить, если принимать внутрь свежевыжатый картофельный сок. Пить его нужно дважды в день за полчаса до еды. Курс лечения — 2 месяца.
И еще один момент: выведению папиллом способствует повышение иммунитета. Можно попить для этого настой шиповника или же всем известный «Иммунал», который, по сути, является спиртовой настойкой эхинацеи. Стеклянную банку неплотно заполняют на 1/3 зелеными ростками от клубней картофеля.
Молодую весеннюю траву чистотела (можно с корнем) промывают, слегка подсушивают на воздухе и кладут в ту же банку до 2/3 объема, еще примерно на 1/3 заполняют молодыми побегами туи. Заливают содержимое чистым спиртом так, чтобы уровень спирта был выше сбора, и настаивают 10-15 дней под крышкой в темном месте. Процеживать готовый продукт необязательно.
Цвет настойки получается темно-зеленый, почти черный. Бородавку или папиллому смазывают составом три раза в день, каждый раз по три раза. То есть, смазав бородавку один раз, дают высохнуть одну минуту, затем смазывают снова, и так — три раза утром, в обед и вечером. Курс лечения одной папилломы — 5-12 дней.
Но будьте осторожны, не допускайте попадания настойки в глаза и на слизистые оболочки. Лечение лучше начинать на убывающей Луне. Все компоненты — сильно ядовитые растения, поэтому храните их в месте, недоступном для детей. Смешивают 100 мл спирта, 2,5 г ацетилсалициловой кислоты (аспирин), 2 г борной кислоты и 2,5 мл 5%-ного йода.
После этого папиллома отвалится. Если прикладывать к папилломе на 3-5 минут трижды в день кубик льда из настоя череды, чаги и чистотела, то постепенно она отвалится сама собой. Папилломы — даже многочисленные — можно вывести яйцом. Взять скорлупу двух яиц, разложить ее на противне и поместить в разогретую до 250 °С духовку на 30 минут.
Затем, когда яичная скорлупа остыла, она измельчила ее в кофемолке до порошкообразного состояния. Пересыпать порошок в стеклянную емкость, плотно закрыть крышкой. Нарвать вату на мелкие кусочки.
Каждую папиллому обильно посыпать яичным порошком, сверху накрыть ватой и зафиксировать при помощи лейкопластыря. Носить такую повязку где-то 2-3 недели, меняя один раз в трое суток. Папилломы исчезнут после первого же курса лечения.
Диагностика
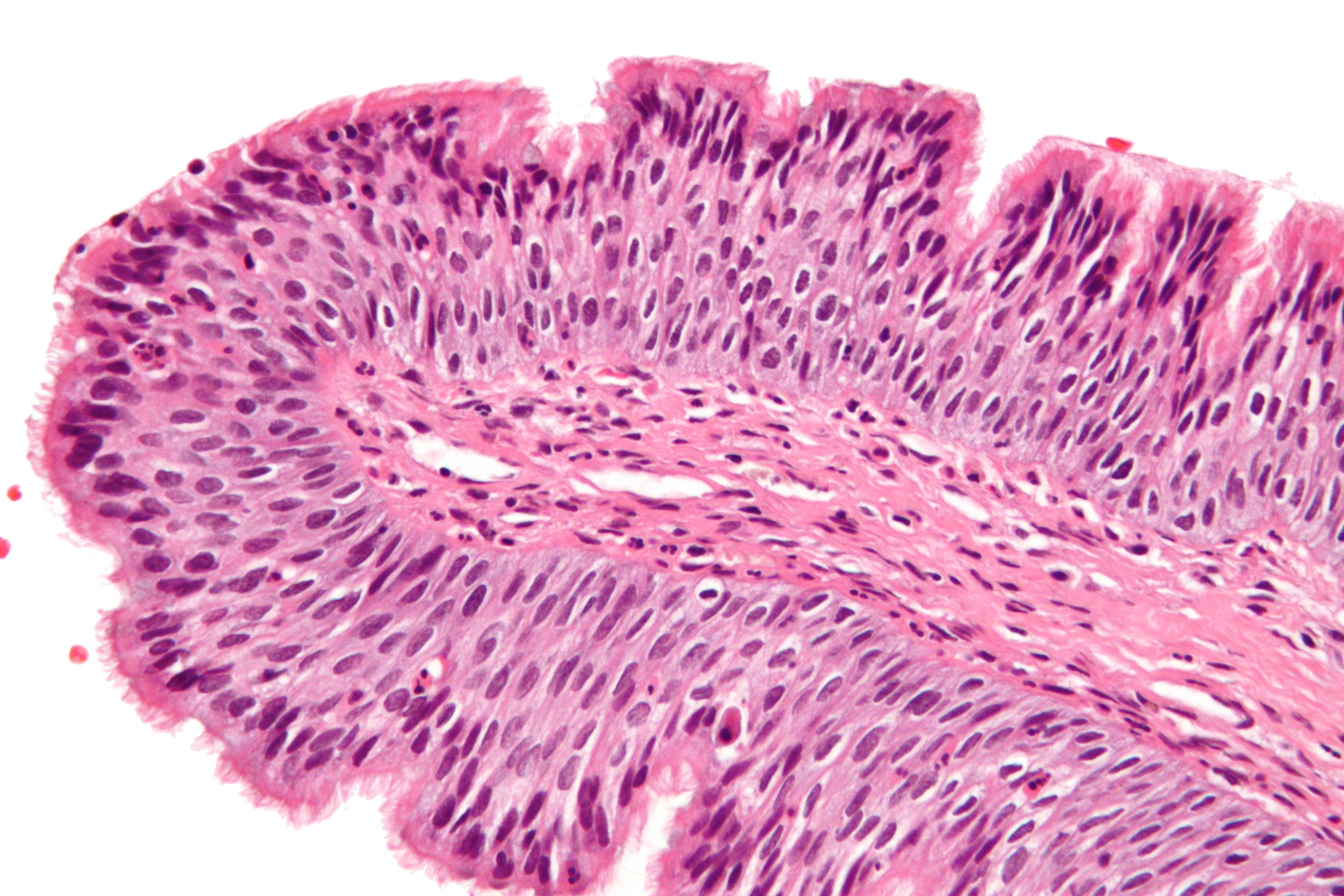
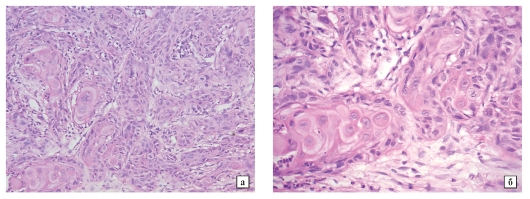
Диагностика заболевания начинается с осмотра врача и сбора анамнеза. Дальнейшие назначения на лабораторные и диагностические процедуры производятся в индивидуальном порядке. Обязательно проводится развернутый анализ крови, цитология (исследование соскоба с папилломы), ПЦР. Последний анализ помогает подтвердить или опровергнуть наличие папилломавируса (ВПЧ), идентифицировать клеточного паразита и исключить или подтвердить наличие риска онкологического заболевания.
Больному могут назначить биопсию тканей папилломы и последующее их гистологическое исследование. При обнаружении поражения внутренних органов проводятся консультации с профильными специалистами и расширяется список диагностических процедур.
Причины развития
Папилломы развиваются при заражении ВПЧ. Им заражено около 90% населения, многие из людей являются только носителями.
Важно: Заражение происходит контактно-бытовым, половым путем, а также при несоблюдении правил гигиены. Для возникновения новообразования требуются способствующие факторы, основным из которых является снижение общего иммунитета
Для возникновения новообразования требуются способствующие факторы, основным из которых является снижение общего иммунитета.
На этом фоне ВПЧ поражает клетки кожи и слизистую. Есть ряд состояний организма, которые могут провоцировать развитие плоскоклеточной папилломы:
- Хронические инфекционные заболевания, аллергия. Вызывают снижение иммунитета, нарушают обменные процессы.
- Болезни кожи. Являются повреждающим фактором, создающим условия к развитию папиллом.
- Физические и химические раздражители кожи. Это может быть длительное пребывание на солнце, в солярии, фотохимиотерапия, контакт с вредными веществами в быту и на производстве.
- Нарушение гормонального фона. Происходит при эндокринных заболеваниях, приеме гормональных контрацептивов, во время беременности.
- Пожилой возраст. Старики чаше подвержены развитию папиллом, вследствие снижения сопротивляемости организма.
- Нездоровый образ жизни. Вредные привычки, алкоголь, нарушение питания также снижают сопротивляемость и иммунитет.
- Переутомление и стрессы.
- Наследственность.
Как проводится диагностика?
Чтобы определить наличие именно данного вида папилломы и исключить злокачественную природу новообразования, проводится следующая диагностика:
- Взятие биопсии для исследования подозрительных участков.
- Проведение лабораторного диагностирования, которое позволяет выявить возбудителей инфекции (ПЦР).
- Гистологическое исследование.
- Эндоскопия.
- МРТ.
- Взятие крови на проведение ее общего анализа.
- Изучение соскоба, который берется с поверхности новообразования (цитологическое исследование).
Благодаря проведению правильной и своевременной диагностики подозрительного новообразования на поверхности кожи или слизистых, можно предотвратить его переход в злокачественную форму.
Диагностика данного заболевания зависит от месторасположения нароста. Первоначально больного должен осмотреть терапевт, а затем направить к узкому специалисту: дерматологу, гинекологу или гастроэнтерологу.
Это зависит от места поражения. Если образование находится на видимых участка тела, то дерматолог диагностирует по внешнему виду.
Если очаг заболевания скрыт от глаз, то, например, гастроэнтеролог определяет заболевание с помощью рентгеноскопии или других методов. В прямой кишке новообразование прощупывают путем пальпации, а на шейке матки его видно на кресле через стеклышко или на кольпоскопии.
Грамотный специалист также назначит следующие процедуры:
- общий анализ крови;
- биопсия;
- метод ПЦР, который позволит выявить вирус, подтверждающий природу образования;
- другие в зависимости от месторасположения.
Лечение
Существует два основных метода лечения: хирургический и медикаментозный. В отдельных случаях могут предложить выжидательную тактику с регулярным контролем не менее 2-3 раза в год. Выжидание требуется при невозможности проведения каких-либо методов лечения.
Медикаментозная терапия
Основными препаратами являются:
- Противовирусные препараты: Валацикловир, Ацикловир;
- Иммуномодулирующие средства для стимуляции местного и системного иммунитета: Виферон, Генферон, Интерферон;
- Местные средства для разрушения структуры папилломы: мази, растворы для прижигания, пластыри.
Медикаментозная терапия назначается и в период восстановления после хирургической манипуляции.
При воспалении рекомендуется обработка антисептическими растворами, приём антибиотиков, противоопухолевых препаратов.
Препараты для местного применения
Популярные местные средства для обработки внешних проявлений ВПЧ:
- Криофарма или Вартнер Крио. Результат от препарата напоминает традиционную криодеструкцию. Раствор постепенно замораживает папилломы, приводя к их самоампутации. Средство наносят 1 раз в пределах здоровых тканей. При необходимости процедуру повторяют. Метод не подходит при локализации плоских папиллом возле глаз, на слизистых оболочках.
- Суперчистотел. Агрессивный раствор на растительной основе, требующий аккуратного точечного нанесения. В составе экстракт чистотела. Мелкие папилломы можно удалить за 2-3 процедуры. Более крупные исчезают через неделю. Подробнее об удалении папиллом Суперчистотелом читайте здесь.
- Салициловая кислота. Локальные прижигания подходят при любых видах папиллом без признаков озлокачествления. Единственный недостаток — необходимость многократного нанесения.
Другими средствами для лечения плоских папиллом на поверхности кожи являются Папиллок, Веррукацид, Ферезол, специальные пластыри. Любые средства перед применением требуют обязательно врачебной консультации.
Хирургическое лечение
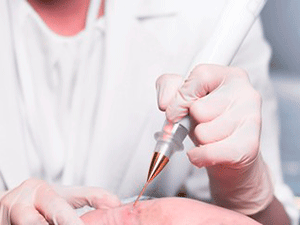
Сегодня используется несколько основных способов удаления папилломатозных очагов:
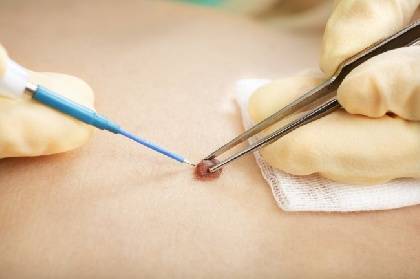
- Криодеструкция. Метод известен как прижигание жидким азотом или заморозка. Папиллома обрабатывается раствором с хладагентом, чернеет и после отпадает. На месте нароста образуется тонкая розовая корочка, которая по мере заживления практически не видна. Преимущества методы, а также средние цены удаления папиллом азотом прямо тут.
- Электрокоагуляция. Доступный и безопасный метод лечения. Удаление наростов происходит под воздействием электрического тока различной частоты. Единственный недостаток — риск рубцов или шрамов.
- Скальпельный метод. Радикальный метод лечения, который применяется при признаках злокачественного перерождения клеток опухоли. Изменённую поверхность кожи иссекают скальпелем в пределах здоровых тканей, а после стягивают эластичной повязкой. При крупных наростах и широком раневом ложе производят ушивание.
- Удаление химическим раствором. Во время манипуляции применяется средство Подофиллин. Раствор наносят на незначительное время локально, в пределах здоровых тканей, а после удаляют вместе с папилломой. Во время химического удаления сохраняется риск травмирования здоровой кожи.
Признаки заболевания
Плоские папилломы могут длительное время не проявлять себя никакими характерными признаками и совсем никак не беспокоить пациента. Основная опасность данной патологии заключается в том, что в запущенной форме и при длительном течении доброкачественные новообразования могут перерождаться в онкологические опухоли.
Для плоскоконечных папиллом характерны следующие симптомы:
- Появление кожного новообразования, преимущественно в районе слизистых оболочек размером от одного до трех миллиметров.
- Постепенное ороговение кожных покровов в местах поражения.
- Возможно образование незаживающих язвочек.
- Увеличение лимфатических узлов.
- Отечность и припухлость близлежащих кожных тканей.
- Периодические болезненные ощущения.
- Возможно появление зуда или жжения в области новообразования.
- Покраснение прилегающих участков кожи.
Остальные признаки отличаются в зависимости от места расположения папилломы. Так, папиллома плоскоклеточная гортани может сопровождаться такими симптомами:
- Сложности при глотании.
- Затруднение дыхания.
- Нарушение дикции и речи.
- Ощущение инородного предмета в горле.
Для плоскоклеточной папилломы пищевода характерны такие признаки:
- Тошнота.
- Повышенное слюноотделение.
- Чувство дискомфорта в области пищевода.
- Непродолжительные боли периодического характера.
- Отрыжка.
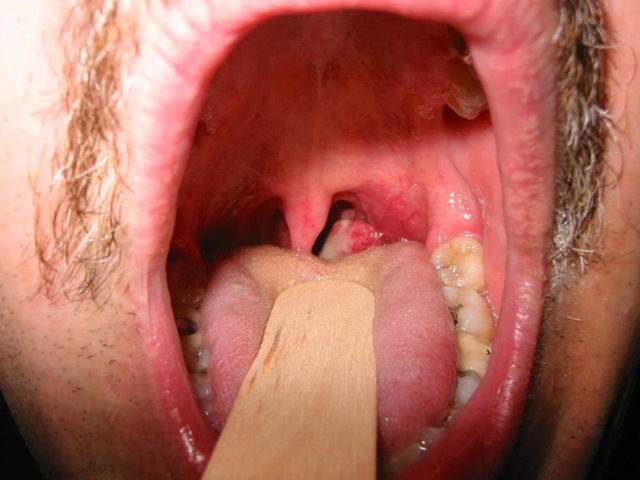
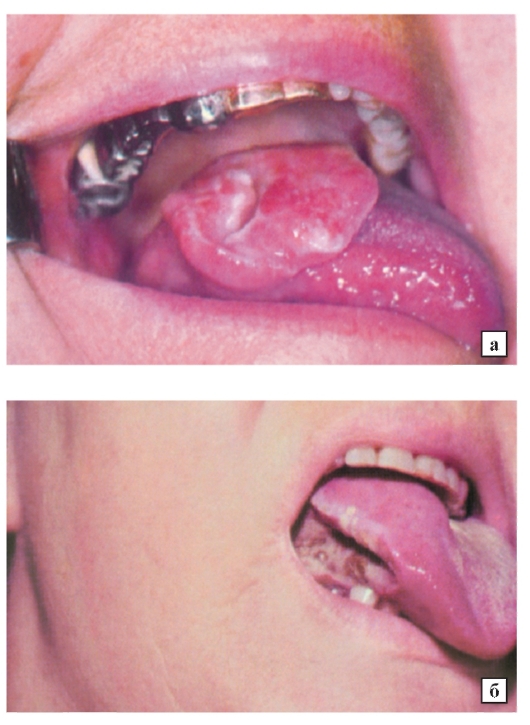
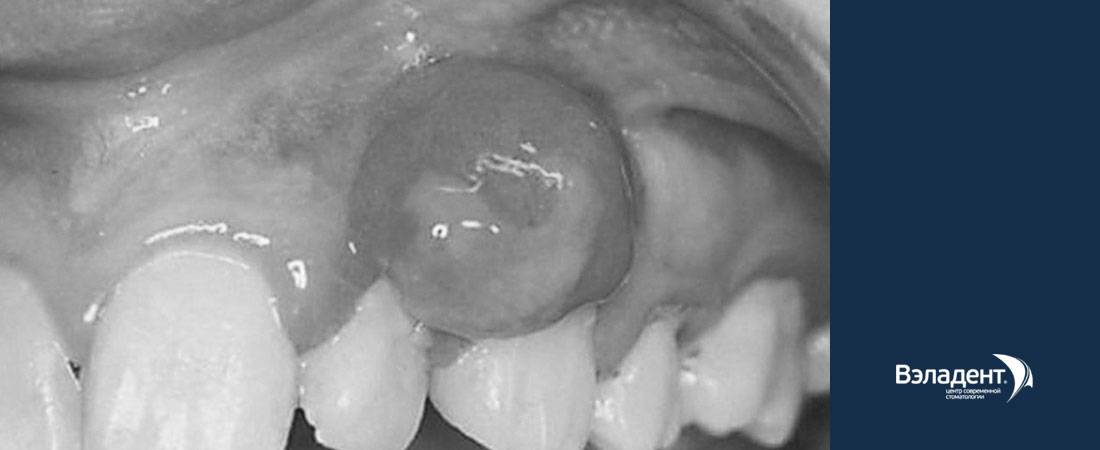
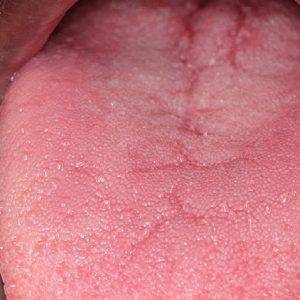
Плоскоклеточная папиллома языка может проявлять себя следующим образом:
- Припухлость языка.
- Появление неприятного запаха.
- В запущенной стадии возможно появление кровоточащих язвочек.
- Боли при жевании и проглатывании пищи.
- Ограничение двигательной активности языка.
Для плоскоклеточной папилломы губ характерны такие признаки:
- Постепенное увеличение опухолевого образования.
- Кровоточивость папилломы.
- Припухлость и отечность губы.
- Болезненные ощущения при нажатии на папиллому.
Папиллома плоскоклеточная слизистых оболочек матки обычно проявляет себя так:
- Боли в нижней части живота.
- Бели.
- Маточные кровотечения.
- Повышенная утомляемость.
При плоскоклеточной папилломе щеки возможны такие признаки, как:
- Отечность.
- Усиленное выделение слюны.
- Затруднения при жевании.
- Речевые нарушения.
При плоскоклеточных папилломах, образовавшихся в ротовой полости, могут наблюдаться следующие симптомы:
- Трудности при сглатывании.
- Болезненные ощущения при пережевывании пищи.
- Дикционные и речевые расстройства.
- Боли в области ротоглотки.
Диагностика плоскоклеточных папиллом
Диагностика плоскоклеточных папиллом осуществляется путем терапевтического медицинского осмотра. В большинстве случаев наличие проблемы выявляется во время планового визита к дерматологу, гастроэнтерологу или гинекологу (в зависимости от места расположения новообразования). Для постановки правильного диагноза врач изучает общую клиническую картину, симптоматику, а также применяет метод пальпации.
Выявить папиллому пищевода и органов желудочно-кишечного тракта часто помогает зондовое обследование
Кроме того, важно отличить плоскоклеточную папиллому от других видов опухолевых новообразований кожных покровов, а также исключить возможность наличия онкологического заболевания. Для этого пациенту назначаются следующие диагностические процедуры:
- Метод ПЦР, позволяющий выявить вирусные частицы, подтверждающие природу опухолевого образования.
- Биопсия подозрительных участков ткани.
- Гистологическое исследование.
- Общий анализ крови.
- Цитологический метод, представляющий собой тщательное исследование соскоба, взятого с поверхности папилломы.
Следует отметить, что своевременная и правильная диагностика плоскоклеточных папиллом играет важную роль, для того, чтобы не допустить перехода заболевания в запущенную форму, и самое главное, его перерождения в злокачественную раковую опухоль.
Принципы лечения патологии
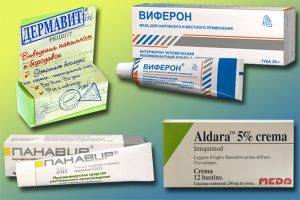
Вопрос, как вывести образования, может решаться консервативным и оперативным способом. Лечение плоских папиллом на лице и других заметных участках кожи часто обеспечивается медикаментозными средствами. Эффективно показали себя мази Алдара и Виферон, средство Панавир, гель Дермавит.
Лечить внутренние папилломы приходится инструментальными и хирургическими методами. Удаление наружных образований также чаще всего обеспечивается этими методами, т. к. они считаются безопасными и эффективными.
Наиболее радикальным признается удаление при помощи хирургической операции. Внутренние папилломы удаляются малоинвазивными методами. Наиболее часто применяются эндоскопическая и лапароскопическая технологии. При удалении папилломы в пищеводе эндоскопическое вмешательство производится с помощью специального устройства, которое вводится через нос или рот. Лапароскопическая операция обеспечивается через небольшой надрез мягких тканей размером не более 12–16 мм. Только при очень больших образованиях или повышенном риске озлокачествления производится открытая эзофаготомия, т. е. операция по резекции участка пищевода.
Лечение папиллом в домашних условиях с давних времен осуществляется народными методами. Наиболее известны такие нетрадиционные способы: обработка настойкой чистотела, прикладывание чесночных долек, употребление перед приемом пищи свежевыжатого картофельного сока (при папилломе органов пищеварения), смазывание касторовым или эфирным маслом.
Плоскоклеточная папиллома может появиться на любом участке тела или некоторых внутренних органах. Как правило, она не опасна для человеческого здоровья. Однако в ряде случаев она может вызвать серьезные осложнения, а потому следует обеспечить адекватное лечение и своевременно удалить образование.