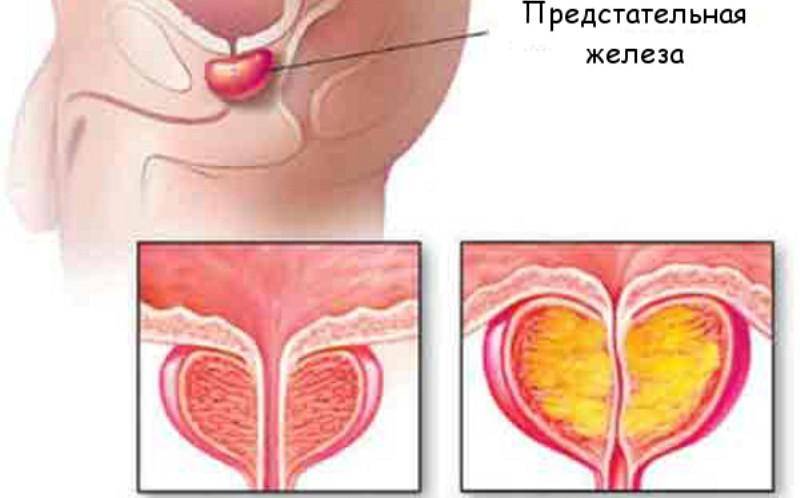
Лечение
Лечить пиоспермию начинают только после того, как установлены конкретный возбудитель воспаления, место локализации воспалительного процесса и точный диагноз. Только после этого врач может подобрать необходимые антибиотики (в таблетках или инъекциях), поскольку в большинстве случаев все-таки возникает потребность в применении именно антибактериальных препаратов. Если установлен «виновник» воспаления, предпочтительным считается назначение препарата направленного действия. Если истинный возбудитель, несмотря на обследование, остался неизвестным, врач рекомендует антибиотики широкого спектра действия.
Задача лечения — в снятии воспалительного процесса, в устранении первопричины. Только после этого можно будет говорить о процессе восстановления качества спермы. Лечение антибиотиками сочетается с приемом витаминных препаратов. А по окончании курса антибактериальной терапии назначаются лекарства, которые улучшают качество спермы, воздействуя на процессы сперматогенеза.
Учитывая, что с воспалительным процессом должен бороться и собственный иммунитет мужчины, назначают иммуностимулирующие препараты. Могут также дополнительно быть назначены противовоспалительные нестероидные средства.
Несмотря на видимую трудоемкость лечения, прогнозы благоприятные: после завершения терапии через некоторое время качество семенной жидкости восстанавливается, и мужчина с легкостью может стать счастливым отцом здоровых и крепких малышей.
Общее представление

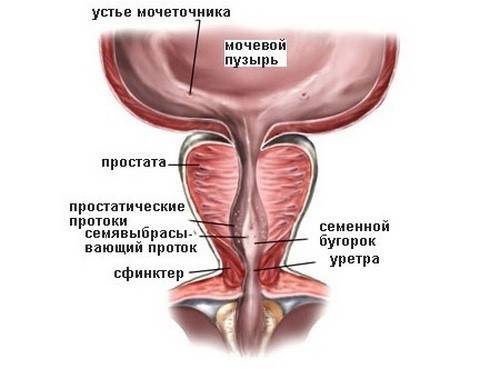
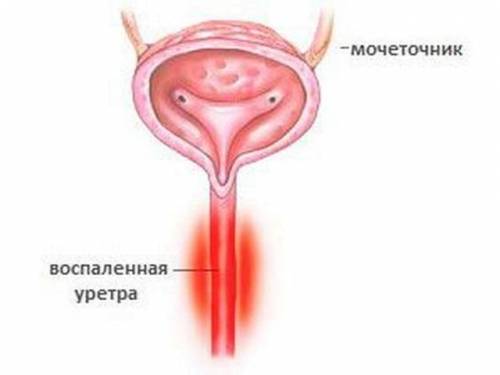
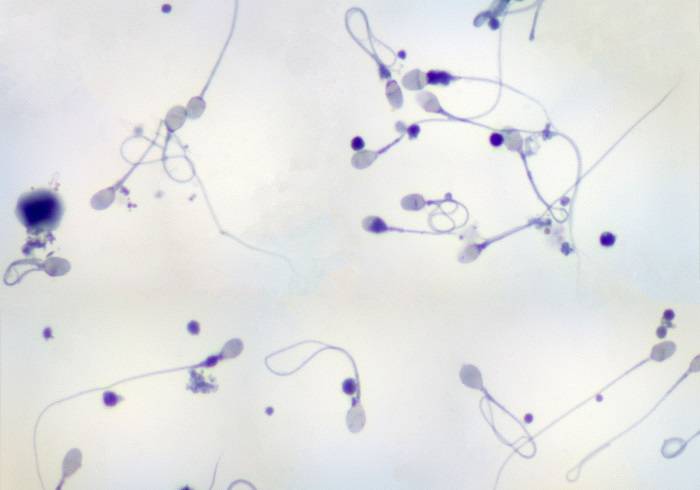
Патологией считается содержание более чем 1 миллиона (1х106) лейкоцитов в 1 мл эякулята. Такое состояние свидетельствует о воспалительном процессе в нижних отделах мочеполового тракта. Чаще всего это задний отдел уретры, предстательная железа, придатки яичек, семенные пузырьки.
Выделяют истинную и ложную пиоспермию:
- при истинной пиоспермии гной равномерно перемешан с эякулятом, который приобретает зеленовато-желтый цвет и неприятный запах.
- при ложной пиоспермии лейкоциты присоединяются к сперме во время прохождения ее через уретру, при этом часто внешний вид эякулята не меняется.
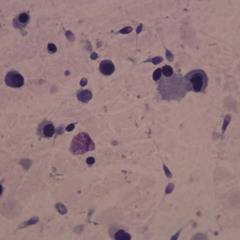
Во время микроскопии, помимо лейкоцитов, в эякуляте часто выявляются бактерии, слущенные клетки эпителия. Нередко пиоспермия сочетается с гемоспермией, астенотератозооспермией.
Лейкоциты и выделяющиеся при активном воспалении вещества нарушают функцию сперматозоидов. Часто обнаруживается отрицательный постокитальный тест — то есть спермии теряют способность выживать в шеечной слизи. Снижается и их подвижность. Все это вместе может привести к бесплодию. В среднем у 23% мужчин, проходящих обследование по поводу бесплодия, выявляется пиоспермия.
Это состояние может как сопровождаться признаками, характерными для воспалительного процесса: болезненностью при мочеиспускании, тазовыми болями, повышением температуры — так и протекать бессимптомно.
Механизм нарушения производства спермы
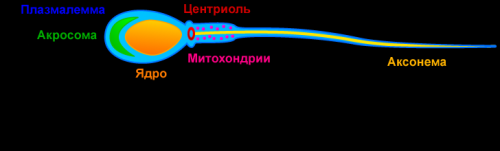
Для начала необходимо узнать, как в норме должно происходить производство семенной жидкости. Сперматогенез – это процесс образования и созревания сперматозоидов. Он начинается в подростковом периоде и может продолжаться до старости. Выработка сперматозоидов осуществляется в извитых семенных канальцах яичек. Механизм созревания мужских половых клеток включает в себя три этапа.
-
Пролиферация сперматогоний – стволовых клеток, которые находятся на мембране извилистых канальцев семенников. В толще одного яичка находятся около 1 миллиарда сперматогоний. Существует три вида сперматогониальных клеток:
- темные сперматогонии А;
- светлые сперматогонии А;
- сперматогонии В.
- Мейоз – сложный процесс превращения сперматогоний в клетки с гаплоидным набором хромосом (сперматиды).
- Спермиогенез – преобразование сперматидов в жизнеспособные сперматозоиды.
Для борьбы с инфекцией, лейкоциты выделяют так называемые реактивные формы кислорода (РФК) — перекиси и свободные радикалы, обладающие агрессивным цитотоксическим (убивающим клетки) действием. РФК повреждают клеточные мембраны сперматозоидов, которые состоят в основном из фосфолипидов и полиненасыщенных жирных кислот.
Возникает так называемый окислительный стресс: развиваются химические реакции перекисного окисления липидов (примерно те же реакции происходят при интенсивном воздействии радиации). Свойства фосфолипидов, составляющих клеточную стенку, меняются: мембрана клетки становится проницаемой для РФК. Проникнув внутрь клетки, реактивные формы кислорода повреждают митохондрии, которые вырабатывают энергию для клеток. Лишенный энергии, сперматозоид теряет подвижность, снижается и его жизнеспособность.
Лечение пиоспермии
Антибиотики – препараты первой линии для лечения пиоспермии, применяют антибактериальные препараты с учетом результатов чувствительности.
Перед началом лечения важно выяснить причину. При специфическом воспалении (хламидиоз, уреаплазмоз, трихомониаз, микоплазмоз, туберкулез, сифилис, гонорея и пр.) важно правильно выбрать антибактериальный препарат, так как эмпирически не всегда можно угадать с чувствительностью
Неправильный выбор приведет к дальнешей хронизации процесса и бесплодию. Поэтому при любых симптомах нездоровья не стоит заниматься самолечением без диагностики, разумнее обратиться к специалисту.
Для усиления эффекта от антибиотикотерапии применяют нестероидные противовоспалительные средства. Помимо всего, они уменьшают проявления болевого синдрома и снижают температуру.
Иммуномодуляторы и биостимуляторы
Для того чтобы усилить все звенья работы иммунной системы (в том числе, для поднятия местного иммунитета), применяют Иммунал, экстракт Алоэ, Лидазу. Курс Лидазы препятствует образованию спаек в семявыносящих протоках, что является хорошей профилактикой обструктивного бесплодия.
Прием поливитаминов с минеральными комплексами укрепляет общий тонус организма. Иногда назначаются растительные препараты для улучшения параметров спермограммы. Например, Спеман, Верона.
Физиотерапия и санаторно – курортное лечение
Физиотерапевтические мероприятия используются в качестве дополнительной меры. Применение магнитотерапии, лазеролечения, озонотерапии, массажа предстательной железы позволяют быстрее вылечить воспаление.
Эффективность грязелечения и бальнеотерапии при заболеваниях органов мужской половой сферы не оспаривается самыми ведущими урологами и андрологами. В острый период лучше воздержаться от посещения курортов, а после основной терапии противопоказаний к санаторно-курортному лечению нет.
Все мероприятия, проведенные вместе, помогут улучшить показатели спермограммы, избавят от воспаления и приведут к наступлению долгожданной беременности.
Как лечить
Лечение при пиоспермии включает в себя ряд лекарственных препаратов:
- Антибактериальные средства – перед их использованием уточняется причина развития воспалительного процесса и отношение возбудителя к антибиотикам. Верно подобранный медикамент поможет избежать перехода болезни в хронический тип и дальнейшего развития абсолютного бесплодия.
- Противовоспалительные нестероидного типа – используются для усиления проводимой антибиотикотерапии, снижения проявлений болевого синдрома и снижения показателей температуры тела.
- Иммуномодуляторы – вводятся для повышения функциональности аутоиммунной системы, улучшения местного иммунитета.
- Витаминотерапия – предназначается для достаточного поступления в организм витаминов и минеральных веществ, укрепления общего тонуса организма.
- БАДы для улучшения показателей спермограммы – назначаются при необходимости и сугубо индивидуально.
Кроме фармакологических препаратов, пациенту рекомендуется прохождение физиотерапевтических процедур:
- магнитотерапия;
- озонотерапия;
- лазеротерапия;
- массаж предстательной железы;
- бальнеотерапия;
- грязелечение.
Все указанные процедуры предназначены для подавления имеющегося воспалительного процесса и возвращения организма к стандартным показателям здоровья. При своевременно оказанной помощи, у заболевших отмечается улучшение показателей спермограммы, исчезновение воспаления, появление возможности к зачатию.
Причины пиоспермии
Вызвать ее появление может большое количество патогенетических факторов. При этом, попадать в организм они могут как из окружающей среды, так и переместиться из уже имеющегося внутреннего очага воспаления. Установление точной этиологии – это главный элемент успешного излечения, потому что выявление возбудителя дает возможность назначить прием лекарственных препаратов, которые оказывают максимальное губительное действие именно на него.
Все этиологические факторы делятся на четыре основные группы:
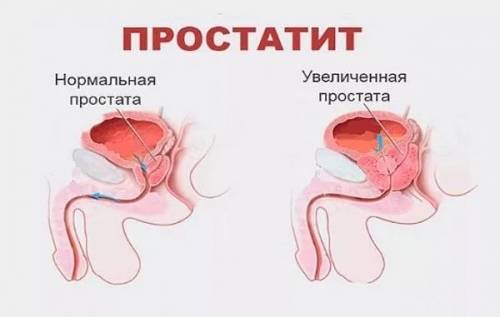
- Воспаление мужских половых органов – занимает ведущую роль и диагностируется у большинства пациентов. В большинстве случаев, причиной гноя в сперме являются простатит (в том числе и калькулезный), орхит (особенно на запущенной стадии), уретрит, эпидидимит, везикулит и прочие.
- Наличие развивающейся в теле болезни. Наибольшую частоту встречаемости и опасность имеет туберкулез простаты или яичка.
- Инфекции, передающиеся половым путем – их диагностирование значительно возросло в последние годы, что позволило им разделить первое место среди причин с воспалением мужских половых органов. В ЗППП, которые сопровождаются появлением в эякуляте гнойных примесей, относится хламидиоз, уреаплазмоз, гонорея и т.д.
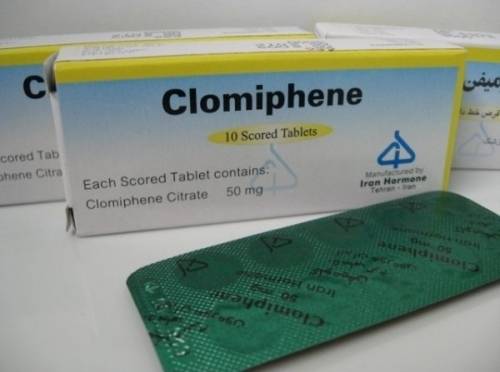
- Прочие – сюда включается прием некоторых лекарственных препаратов (особенно терапия кломифеном, нередко назначающимся при проблемном зачатии ребенка. Это проспермия, пиозооспермия, астенозооспермия, пиоспермия и т.п.) и токсическое воздействие табакокурением, злоупотреблением алкоголя, работа с токсинами, использование половой партнершей химических интравагинальных контрацептивов.
В случае, когда не удалось установить конкретного инфекционного возбудителя, принято говорить о субклинической инфекции.
Пиоспермия — что это и причины патологии
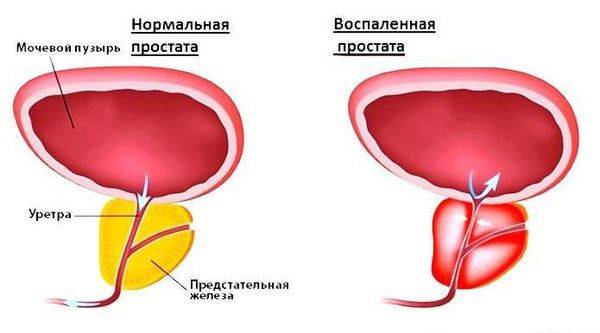
Пиоспермия — это не качественный состав семенной жидкости мужчины, характеризующийся присутствием в эякуляте гноя. Гнойные примеси в сперме появляются при течении патологических процессов в мочеполовой системе мужчины. Основным виновником гнойной спермы является воспалительное заболевание в организме.
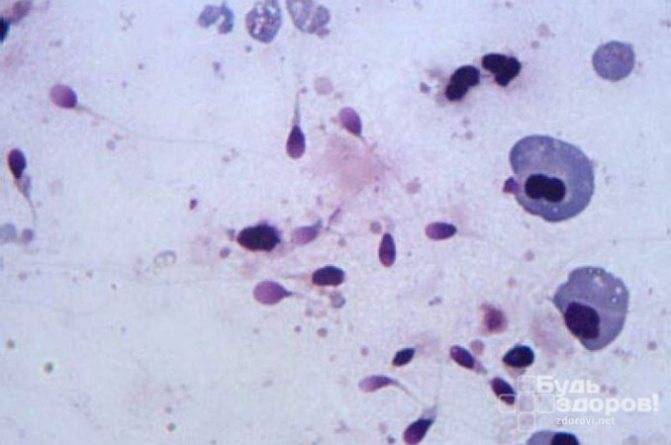
Состав спермы имеет большое количество лейкоцитов (основной показатель присутствия воспаления), клетки болезнетворной микрофлоры и погибшие сперматозоиды. Пиоспермия не возникает, как самостоятельное заболевание, а всегда служит последствием или осложненным фактором после недостаточного лечения либо его полным отсутствием.
Инфицирование органов мочеполовой системы, как правило, сопровождается неприятными симптомами самочувствия и измененным биохимическим составом крови, мочи, спермы. Очаги воспаления быстро распространяются на соседние с больным органом участки, поражаются сосуды, лимфатическая система, репродуктивные органы. Бактериальная и другие инфекции попадают в организм при сексуальном контакте от больного партнера к здоровому при заражении заболеваниями, передаваемые через половые пути — гонорея, уреаплазмоз, хламидиоз.
Вначале страдает мочеиспускательный канал, мошонка, затем инфекция переходит другие органы, в сперме присутствуют гнойные примеси — продукт жизнедеятельности инфекционных агентов. Гной в спермы может попасть в результате сперматогенеза и через воспаленные органы, двигаясь наружу в процессе семяизвержения. Инфекции в мочеполовой системе являются одной из основных причин появления пиоспермии. Необходимо на раннем этапе проявления патологической симптоматики выявить возбудитель и подобрать лечение, чтобы сохранить репродуктивную функцию мужчины.
Воспалительные заболевания в организме мужчины влияют на качество и количество вырабатываемой спермы. Может нарушаться количество активных сперматозоидов, необходимых для зачатия. При пиоспермии на фоне воспалительного процесса мужчину беспокоят боли в паховой области, уретральном канале, нарушение эректильной функции. Воспаление органов мочеполовой системы, участвующие в сперматогенезе, наиболее пагубно действуют на мужские сексуальные способности.
Спровоцировать пиоспермию может:
| уретрит | воспаление мочеиспускательного канала |
| везикулит | патология семенных пузырьков |
| орхит | воспаление яичек |
| эпидидимит | нарушение функционирования семенных придатков |
| простатит | воспаление предстательной железы |
Послужить источником пиоспермии могут также заболевания, приводящие к дисфункциям мочеполовых органов:
- Сахарный диабет. Поражает нервные окончания, блокируя передачу информации от головного мозга к органам. Заболевание вызывает нарушение проходимости сосудов, тем самым провоцируя застой крови в органах и вызывая их атрофию;
- Туберкулез. Легочная форма болезни легко переходит на мужские органы, такие как простата и яички. Возбудитель патологии проникает в кровь и передвигается по организму, находя благоприятную среду, начинает активно поражать здоровые клетки. Основным симптомом туберкулеза является кровяная примесь в сперме.
При отсутствии лечения сперма уже имеет гной в составе, помимо крови, так как поражаются яички и мочевые пути. В результате болезни органы перестают нормально работать, начинается рубцевание соединительной ткани, что излечивается только хирургической операцией.
Любые факторы нездорового образа жизни могут спровоцировать пиоспермию. Это будет следствием застойных явлений, размножения активных патологических микрофлор, отсутствием терапии.
Симптомы и признаки
Главный внешний признак наличия патологии связан с ухудшением качества спермы у мужчин. Жидкость приобретает странный оттенок, часто — серовато-зеленый. Запах становится резким, что особенно ощущается после эякуляции. Происходит замедление подвижности сперматозоидов, что в дальнейшем характеризуется проблемами с зачатием.
Определить недуг в большинстве случаев можно при обращении в медицинское учреждение, так как других проявлений патологии нет. В результатах спермограммы может значиться повышенное количество лейкоцитов. Могут быть обнаружены и другие процессы патологического типа. Обнаруживаются остатки распада клеток и патогенные организмы.
Помимо присутствия гноя, могут появиться другие симптомы. Они проявляются следующим образом:
- Наличие болезненных ощущений в области таза и паха.
- Имеется опухоль мошонки.
- Присутствуют проблемы с эрекцией или возникают боли при возбуждении.
- Неприятные ощущения имеются как при мочеиспускании, так и во время эякуляции.
- Повышается температура тела, присутствует общая слабость и появляется головная боль.
Воспаление в половых органах часто нарушает способность мужчины к зачатию, однако беременность при наличии пиоспермии возможна. Тем не менее, не рекомендуется планировать увеличение семьи при поставленном диагнозе, так как присутствует риск развития патологий у плода.
Признаком пиоспермии будет обнаружение в сперме погибших лейкоцитов, либо уровень живых будет в разы превышен. Такие результаты анализов говорят о наличии серьезной болезни, которая имеет воспалительный характер и локализуется в мочеполовой системе мужчины.
Главными внешними признаками пиоспермии являются цвет (серый, зеленый или желтый) и запах спермы. Для заболевания характерны и другие симптомы:
- отечность в паху;
- боль в тазовой области;
- боль при мочеиспускании и семяизвержении;
- воспаление мошонки;
- трудности с эрекцией.
Сгустки гноя в сперме и ухудшение ее качества являются единственными внешними признаками пиоспермии. Источником воспаления и, соответственно, гноя могут быть придатки яичек, уретра, предстательная железа или семенные пузырьки. Воспаление появляется в каждой области по разным причинам.
Понять, что в организме происходят неприятные явления можно по общему самочувствию и внешним признакам организма и выделяемой спермы
Мужчине достаточно обратить внимание на цвет эякулята, чтобы заподозрить ненормальный процесс сперматогенеза. Большинство заболеваний при пиоспермии диагностируются, когда мужчина испытывает проблемы с зачатием, если нет резких проявлений болезненного состояния здоровья
Основные признаки воспалительных и инфекционных процессов
При пиоспермии помимо нестандартных внешних признаков спермы (серый, желтый и зеленый оттенок, неприятный запах) наблюдаются:
- отек и боль в мошонке;
- нарушение мочеиспускания и проблемы с эякуляцией;
- ослабление потенции;
- головокружение;
- мигрень;
- усталость;
- боль в поясничном отделе;
- повышение температуры тела.
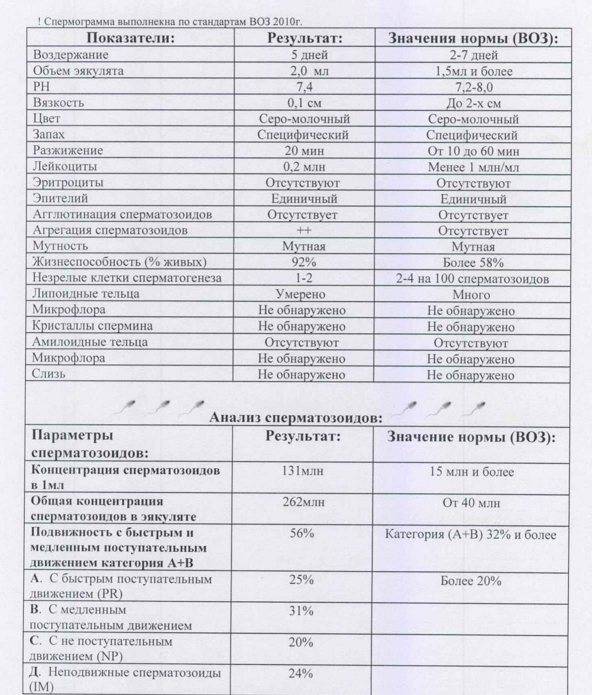
Комплексное обследование эякулята и проведение спермограммы
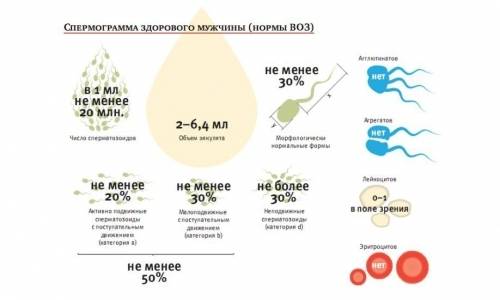
Для выявления причин пиоспермии необходимо обратиться к андрологу или урологу. Первичным диагностическим методом является сбор анамнеза предполагаемого заболевания. Второй метод исследования организма заключается в сдаче эякулята и проведение спермограммы. Анализ помогает установить состав спермы, и понять какое отклонение существует у мужчины в семенной жидкости (геноспермия, алигоспермия, тератозооспермия или пиоспермия).
Понадобится провести:
- УЗИ органов мочеполовой системы. Позволяет определить состояние диагностируемого участка и выявить изменения в работе органов;
- Бактериологический посев порции эякулята. Определяется среда размножения патологических организмов и реакция их на антибактериальную флору;
- Тест на ЗППП. Выявляет возбудителя инфекции;
- Общий анализ крови и мочи. Необходимо сделать для выявления количества лейкоцитов и определения стадии развития патологии.
Причины развития
Чаще всего к повышению количества сперматозоидов в сперме приводит слишком активная работа мужских половых органов — гонад. При этом созревший сперматозоид может терять свою способность к активному движению или даже быть недостаточно подвижным. Сам процесс сперматогенеза (образования мужских половых клеток) при этом может оставаться физиологичным.
Недостаточное количество активизирующих движение сперматозоидов веществ также может стать провоцирующей причиной развития данного неблагоприятного клинического состояния. Эти особые вещества находятся в секрете простаты. Именно под их воздействием малоактивные сперматозоиды становятся более подвижными.
Простатический секрет, который выделяется простатой, смешивается со спермой, обуславливая ее полноценный химический состав. Причем этот простатический секрет составляет до 40% в составе спермы. Такое соотношение и позволяет мужчине «быть готовым» к зачатию.
Секрет (особая жидкость, которую выделяет простата) также выполняет и ряд других не менее важных функций в мужском организме. Помимо активации сперматозоидов, он также защищает их от негативного воздействия факторов окружающей среды. В составе простатического секрета содержатся АТФ, комплекс аминокислот и других важных питательных компонентов, необходимых для поддержания жизнеспособности и функциональности сперматозоидов.
Полиспермия не сопровождается изменением количества простатического секрета. Однако его количества по сравнению с содержанием мужских половых клеток в сперме является недостаточным. Соотношение между ними меняется, что и приводит к снижению возможности оплодотворения.
Врачи не выделяют какой-то одной причины развития данного клинического состояния. Способствовать ему может множество различных причин. Среди возможных факторов развития данного состояния выделяют следующие:
- различные заболевания простаты, сопровождающиеся нарушением полноценной ее работы;
- генетические патологии, вызывающие гиперстимуляцию семенных канальцев яичек;
- стойкий воспалительный процесс семенных пузырьков, приводящий к развитию катарального везикулита;
- хроническое воспаление яичек, перетекающее в эпидидимит;
- различные опухолевидные процессы в яичках, сопровождающиеся раздражением нежной ткани семенных канальцев.
Однако имеется вероятность развития и более опасных заболеваний, например, туберкулеза яичек или предстательной железы. Подобное воспаление характеризуется пиоспермией, но могут появиться и другие явления: гемоспермия, астенозооспермия, тератозооспермия и олигоспермия.
Тем не менее, пиоспермия – это не всегда результат развития запущенной стадии болезни инфекционного и вирусного типа. Однако патология часто нарушает показатели спермограммы. Воспаление или заражение инфекцией сильно уменьшает подвижность сперматозоидов, а качество спермы заметно снижается.
Могут наблюдаться причины, которые связаны с нарушениями морфологического типа, поэтому в таких случаях беременность нежелательна. Связано это с наличием гнойных включений, которые могут привести к развитию у плода патологий. На сам процесс беременности болезнь тоже оказывает неблагоприятное воздействие
По этой причине важно точно определять причины появления патологии, что позволяет избежать опасных ситуаций
Пиоспермия — что это и причины патологии
Состав спермы имеет большое количество лейкоцитов (основной показатель присутствия воспаления), клетки болезнетворной микрофлоры и погибшие сперматозоиды. Пиоспермия не возникает, как самостоятельное заболевание, а всегда служит последствием или осложненным фактором после недостаточного лечения либо его полным отсутствием.
Инфекции мочеполовой системы
Вначале страдает мочеиспускательный канал, мошонка, затем инфекция переходит другие органы, в сперме присутствуют гнойные примеси — продукт жизнедеятельности инфекционных агентов. Гной в спермы может попасть в результате сперматогенеза и через воспаленные органы, двигаясь наружу в процессе семяизвержения. Инфекции в мочеполовой системе являются одной из основных причин появления пиоспермии. Необходимо на раннем этапе проявления патологической симптоматики выявить возбудитель и подобрать лечение, чтобы сохранить репродуктивную функцию мужчины.
Воспалительные процессы в организме
Заболевания мочеполовой системы отражаются на качестве спермы
Воспалительные заболевания в организме мужчины влияют на качество и количество вырабатываемой спермы. Может нарушаться количество активных сперматозоидов, необходимых для зачатия. При пиоспермии на фоне воспалительного процесса мужчину беспокоят боли в паховой области, уретральном канале, нарушение эректильной функции. Воспаление органов мочеполовой системы, участвующие в сперматогенезе, наиболее пагубно действуют на мужские сексуальные способности.
Спровоцировать пиоспермию может:
| уретрит | воспаление мочеиспускательного канала |
| везикулит | патология семенных пузырьков |
| орхит | воспаление яичек |
| эпидидимит | нарушение функционирования семенных придатков |
| простатит | воспаление предстательной железы |
Другие факторы приводящие к дисфункциям мочеполовых органов
Послужить источником пиоспермии могут также заболевания, приводящие к дисфункциям мочеполовых органов:
- Сахарный диабет. Поражает нервные окончания, блокируя передачу информации от головного мозга к органам. Заболевание вызывает нарушение проходимости сосудов, тем самым провоцируя застой крови в органах и вызывая их атрофию;
- Туберкулез. Легочная форма болезни легко переходит на мужские органы, такие как простата и яички. Возбудитель патологии проникает в кровь и передвигается по организму, находя благоприятную среду, начинает активно поражать здоровые клетки. Основным симптомом туберкулеза является кровяная примесь в сперме.
При отсутствии лечения сперма уже имеет гной в составе, помимо крови, так как поражаются яички и мочевые пути. В результате болезни органы перестают нормально работать, начинается рубцевание соединительной ткани, что излечивается только хирургической операцией.
Диагностика и симптомы
Первоначальное исследование спермы может провести мужчина самостоятельно. Для этого нужно провести обычное семяизвержение в презерватив. Сперму оценивают на объем выделенной порции, консистенцию и запах, появление гнойных комочков, изменение цвета.
Такой домашний кондом-тест помогает выявить причины длительного отсутствия наступления беременности у жены или частые обострения кольпитов и кандидоза влагалища. Лечение обоих партнеров может проводиться только в лечебном учреждении под контролем спермограммы и гинекологических мазков. Заболевания, которым сопутствует пиоспермия:
- Любая инфекция, которая может передаваться половым путем. Причем не всегда воспаление имеет такой выраженный характер, что появится гной, болевые ощущения, температура и другие признаки воспалительного процесса. Чаще такие инфекционные заболевания протекают бессимптомно, и только когда воспаление становится хроническим, обострение даст яркую симптоматику.
- Туберкулезное поражение мочевыделительной системы микобактерией туберкулеза.
- Воспаление тканей предстательной железы или простатит.
- Воспаление яичка или орхит.
- Воспаление уретры.
- Реакция на оперативные вмешательства в органах мочеполовой системы.
В острую фазу воспаления кроме общей слабости и повышения температуры больной может жаловаться на острую боль при орхите, нарушение мочеиспускания при воспалении простаты, зуд и жжение наружных половых органов. Со стороны эректильной функции происходит снижение полового влечения, эрекция вялая и происходит стремительное семяизвержение.
Все перечисленные симптомы — это повод для обращения к врачу, который назначит анализы и инструментальные исследования, а после установления диагноза — лечение, которое чаще всего приводит к полному выздоровлению и восстановлению радости полноценной жизни. Типичные признаки воспалительных изменений в спермограмме:
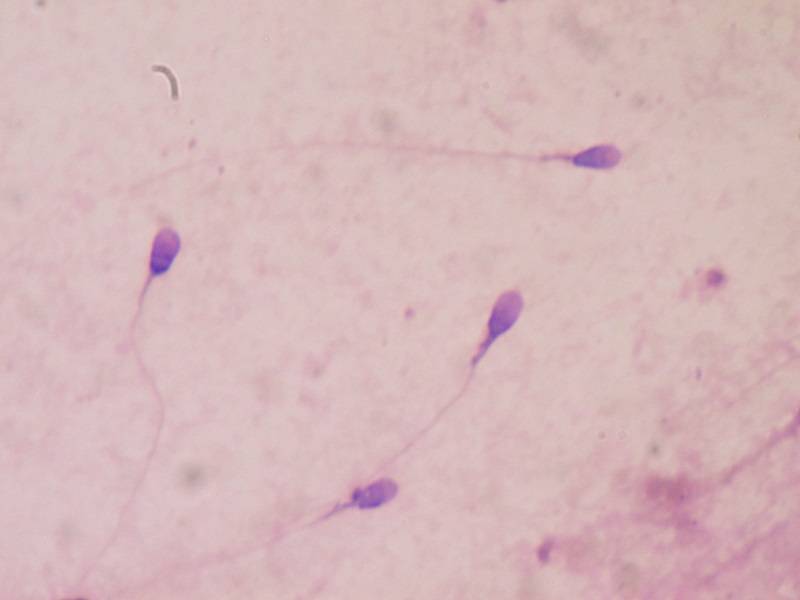
- Резкое повышение числа лейкоцитов. В нормальной спермальной жидкости лейкоциты встречаются редко — 1−2 в поле зрения микроскопа. При воспалении врач увидит от 5−7 до 20 лейкоцитов в поле зрения. Если число клеток-маркеров воспаления немного, назначается пирогеналовая проба, этот препарат дает резкое повышение числа лейкоцитов при повторном исследовании эякулята на воспаление.
- В препарате наблюдаются сперматозоиды с измененной формой головки, тела и хвоста.
- Количество мужских половых клеток заметно снижается.
- Снижается двигательная активность сперматозоидов.
- Запущенный хронический процесс воспаления может привести к азооспермии на фоне пиоспермии. То есть в пробе полностью будут отсутствовать сперматозоиды.
Обычно кроме специфического исследования эякулята у пациента берут на анализ кровь и мочу. В этих биологических средах при воспалении всегда происходят характерные изменения, которые подтвердят диагноз и тяжесть болезненного состояния.
Для установления диагноза проводят бактериологическое исследование или посев на микрофлору эякулята и мочи, берут такой же материал у партнерши, если выявлена инфекция, чтобы провести одновременное антибактериальное лечение мужчины и женщины. Иначе высока вероятность повторного заражения от непролеченного партнера.
Лечебные мероприятия
Пиоспермия не является отдельным заболеванием, это только симптом других болезней органов мочеполовой системы. Примеси гноя в семенной жидкости считаются побочными эффектами воспалительных процессов разных органов. Из-за этого устранить только гнойные выделения не получится, нужно заниматься комплексной терапией, которая должна быть направлена на устранение первичной причины, провоцирующей заболевание. Лечением должен заниматься только врач, после того как было проведено детальное обследование
Важное место занимает подбор лекарственных средств
Если в ходе анализов была обнаружена микрофлора патогенного характера, вызывающая воспалительные процессы, то подбираются медикаменты, которые имеют направленное действие. Дополнительные исследования покажут, на какие препараты бактерии будет лучше реагировать. Если микроорганизмы не были точно идентифицированы, то в большинстве случаев назначаются антибиотические лекарственные средства, которые имеют широкий спектр воздействия. Также могут назначать комбинации препаратов.
Кроме того, лечить пиоспермию необходимо препаратами, которые имеют иммуностимулирующее действие. Патология развивается из-за того, что защитные свойства организма ослабевают. Поэтому обязательно нужно укреплять иммунитет. Иногда врач назначает медикаменты с противовоспалительными свойствами. Но в первую очередь все лечение должно быть направлено на устранение заболевания органов.
Полезными будут физиотерапевтические процедуры. Они благоприятно влияют на циркуляцию крови в мочеполовых органах. Это помогает быстрее и эффективнее бороться с воспалением, которое вызывают патогенные бактерии, так что запланированная беременность в семье быстрее наступит. В качестве профилактики вирусных инфекций может назначаться озонотерапия. Она подходит и для органов мочеполовой системы мужчин. К тому же это поможет стабилизировать фертильную активность. Очень полезными являются витамины, они укрепляют организм мужчины. Если воспаление вызвано грибковой инфекцией, то врач подбирает антимикотические средства. Иногда назначаются лекарства растительного происхождения, которые улучшают сперматозоидную активность.
Узнайте Ваш уровень потенции
Пройдите бесплатный онлайн тест, который используется в международной практике для определения уровня потенции
На каждый вопрос выберите только один ответ. По окончании тестирования Вы получите заключение.
Народные методы и средства лечения гноя в семенной жидкости
Чеснок, лимон, мед положительно влияет на сперму
Пиоспермия — это заболевание, приводящее мужчину к бесплодию. Народные рецепты лечения некачественной спермы основаны на эффекте восстановления процесса сперматогенеза и повышения количества здоровых спермиев. Для правильного производства семенной жидкости необходимо одновременно улучшать функционирование мочеполовых органов. Есть народные рецепты, которыми пользуются люди несколько веков, и многим мужчинам они помогли восстановить мужскую силу и репродуктивность.
Нетрадиционные способы лечения принесут пользу при регулярном применении и после консультации с врачом, чтобы не возникло побочного эффекта в комплексе с консервативным лечением.
- Боль в паху у мужчин — причины появления и способы лечения
- Искривление полового члена — как исправить, лечение, операция
- Орхит у мужчин — признаки, причины, последствия, схема лечения
- Паховая грыжа у мужчин — виды, симптомы, лечение
- Сексуальные расстройства у мужчин и женщин
Как лечить пиоспермию в домашних условиях
Вспомогательным лечением в домашних условиях будет прием:
- натуральных антибиотиков-чеснок, лимон, мед;
- кисломолочных продуктов для восстановления естественной микрофлоры организма;
- использование травяных настоев и отваров.
- отказ от вредных привычек;
- гигиена;
- активный образ жизни;
- правильное питание;
- избегание стрессов, перегрева и переохлаждения организма;
- регулярная половая жизнь.
Использование настоек и отваров
Болезни мочеполовой системы хорошо лечатся отварами из:
| Шиповника. | Столовая ложка плодов заливается кипятком, настаивается и принимается в течение дня |
| Семян подорожника или льна. | Сырье заливают в термос в количестве 30 гр на 1 литр воды. Фильтруют настоявшийся в течение 5 часов отвар. Принимают по столовой ложке 3 раза в день во время еды |
| Плодов боярышника. | Залить плоды кипятком в произвольном количестве. Выпить готовый настой по стакану в сутки |
| Петрушки, кинзы. | Растительные компоненты можно смешать, залить кипятком. Накрыть емкость с раствором и остудить при комнатной температуре. После принимать по полстакана 2 раза в день |
| Цветков душицы, девясила, зверобоя. | Сбор готовят по аналогичной рецептуре, используя по 1 части лекарственных компонентов, заливая их кипятком. Можно выдержать смесь на водяной бане 10 минут или поместить в термос для заваривания. Пить полученный раствор после процеживания по полстакана дважды в сутки на протяжении месяца. |
Лекарственные отвары помогают нормализовать деятельность мочеполовых органов, повысить работоспособность, улучшить качество мужской спермы.
Возможно Вас заинтересует
Почему сперма стала жидкая и прозрачная, в чем причина
Видео причины плохой спермограммы
Еще статьи
- Парафимоз — симптомы, лечение, последствия
- Паховая эпидермофития у мужчин
- Плохая и слабая эрекция — причины и как лечить
- Приапизм — что это такое, диагностика, лечение
- Слизь в моче — что это значит и чем лечить
- Аноргазмия — причины появления и методы лечения
Ключевым показателем репродуктивной функции у мужчин является нормальный состав спермы. Довольно часто результаты спермограммы оказываются неутешительными, в ней обнаруживают фрагменты бактерий и лейкоциты, а само качество спермы существенно снижается. Этот показатель получил название пиоспермия (от латинского «пиос» — гной). Узнаем причины этой патологии и насколько сильно ее влияние на беременность партнёрши.
Диагностика и лечение пиосмерии

- бактериологический посев мочи и эякулята;
- анализ на половые инфекции;
- диагностики состояния простаты;
- трансректальное УЗИ.
Основным способом лечения болезни считается антибиотикотерапия. Препараты выписывает только врач, после полной диагностики больного. Если при обследовании удалось выявить возбудитель недуга, то нужно пить определенные медикаменты, а если возбудитель не удалось выявить, то назначаются препараты широкого спектра.
При выявлении варикоцеле, мочекаменной болезни и других болезней, врач назначает лечение основного недуга. Кроме антибиотикотерапии ещё могут назначаться:
- препараты для стабилизации микроциркуляции;
- антиоксиданты и витаминные комплексы с антиоксидантным эффектом;
- иммуномодуляторы;
- мочегонные и противовоспалительные настойки и отвары.
Народная медицина рекомендует при лечении пиоспермии в первую очередь обращать внимание на соблюдение гигиены. А также нужно стараться повысить иммунитет, чтобы у организма были силы для борьбы с инфекцией
Пьем настои и отвары на травах, обычно рекомендуют принимать не менее 1,5-2 месяца для закрепления результата. Кроме настоев нужно, чтобы больной пил полезные сиропы и напитки из фруктов для улучшения иммунитета. Прежде чем использовать народную медицину, необходимо проконсультироваться с врачом, во избежание осложнений и появления аллергической реакции. Специалист подскажет как лечить болезнь, чтобы не навредить себе ещё больше.