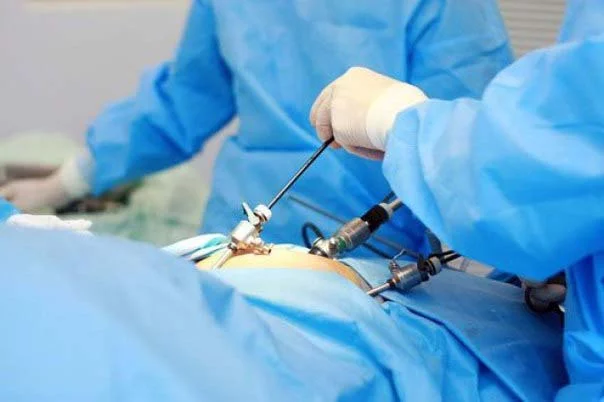
Какая операция эффективна при варикоцеле: выбор врачей и мужчин
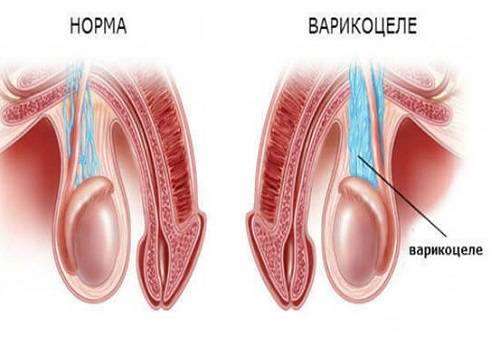
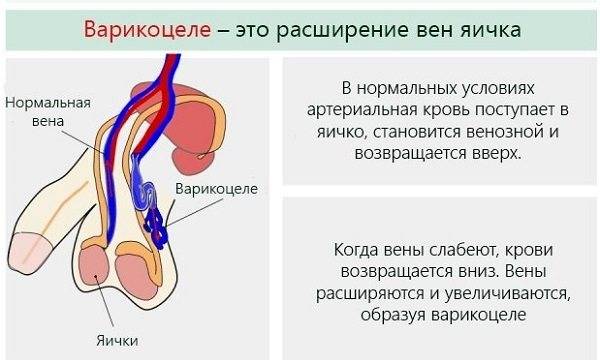
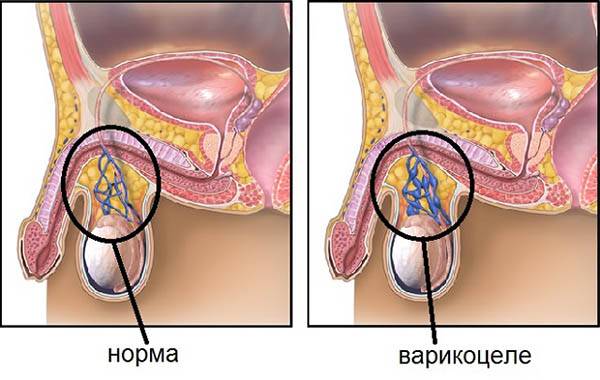
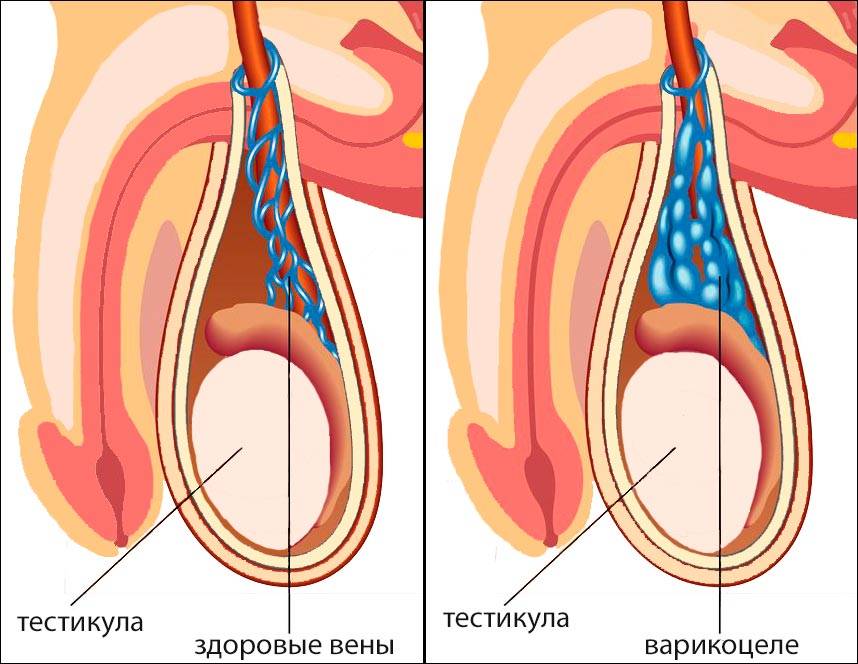
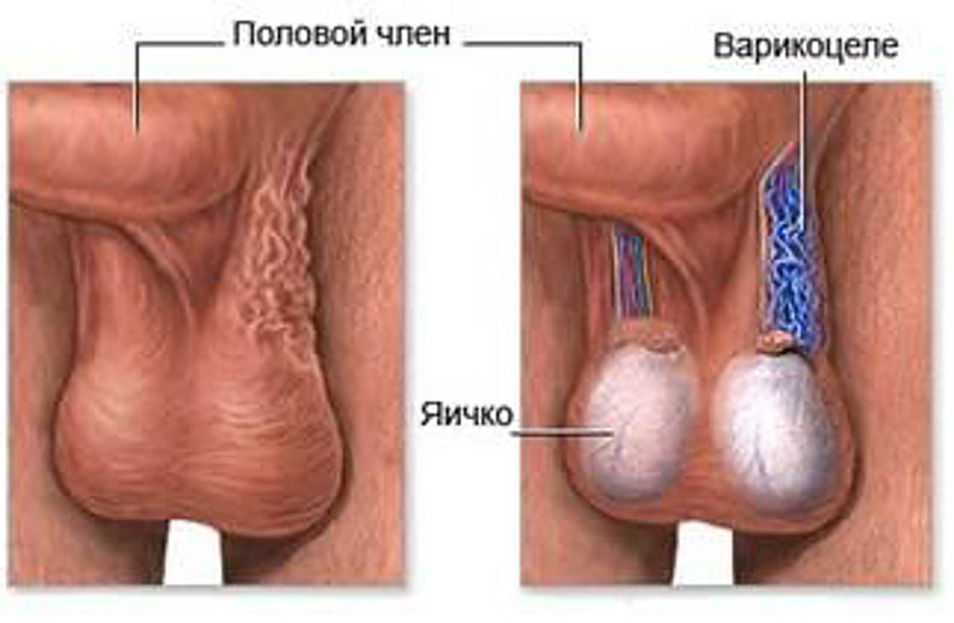
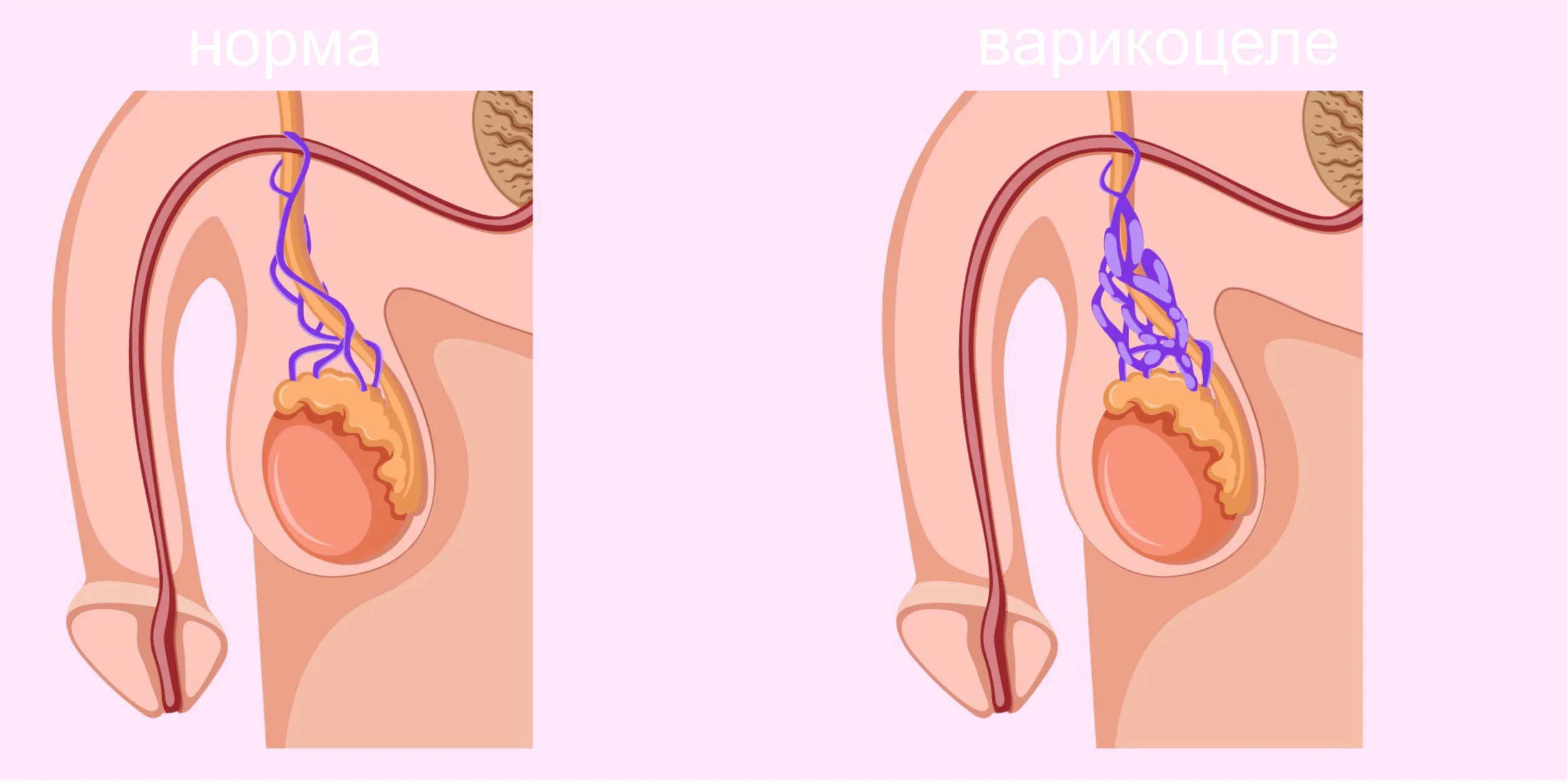
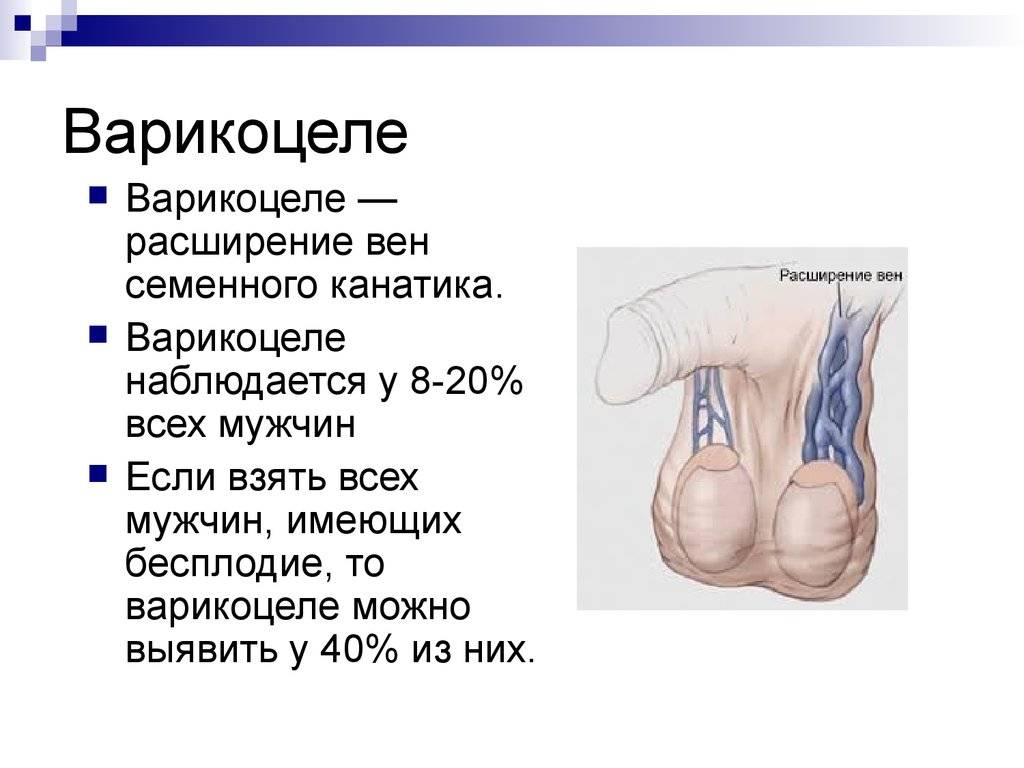
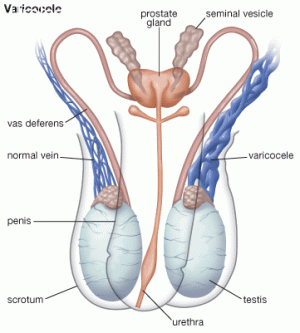
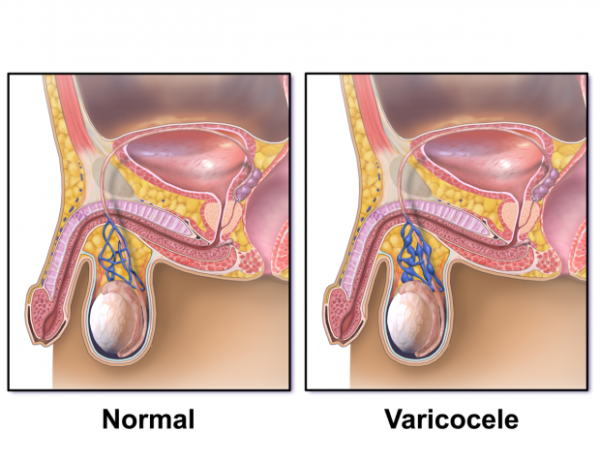
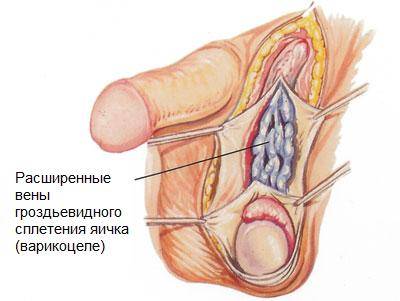
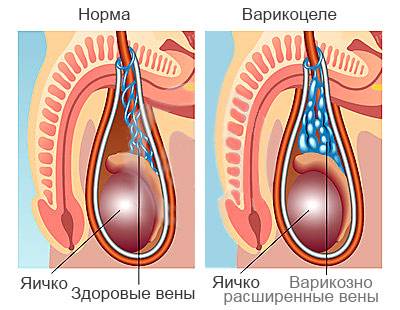
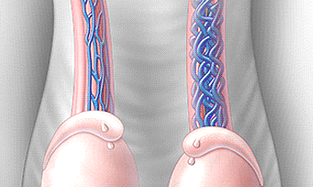
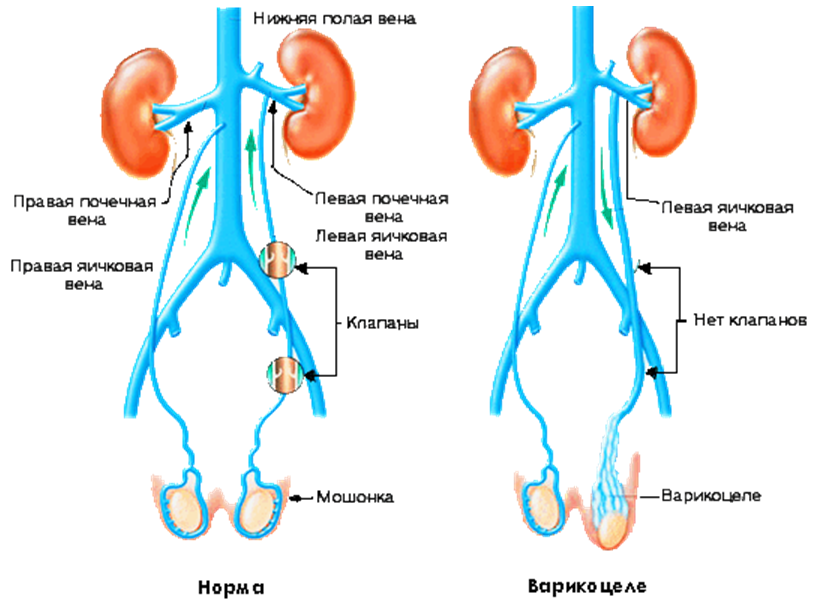
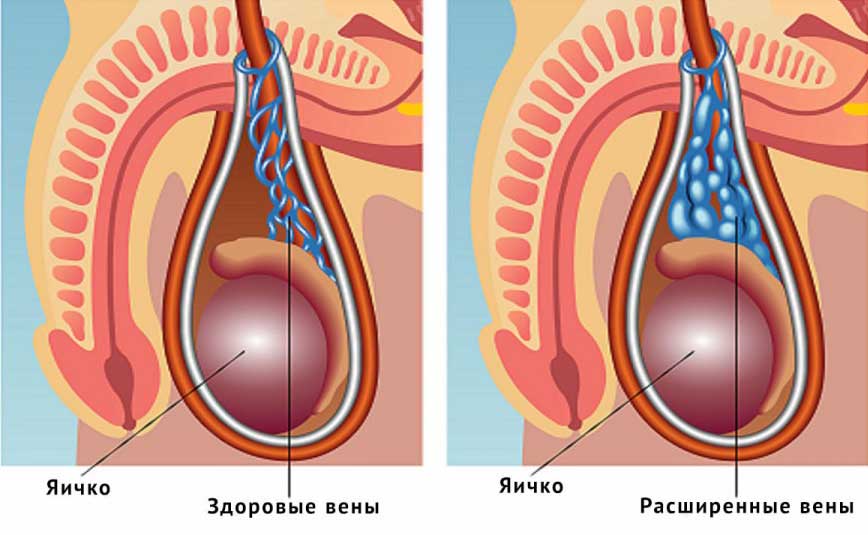
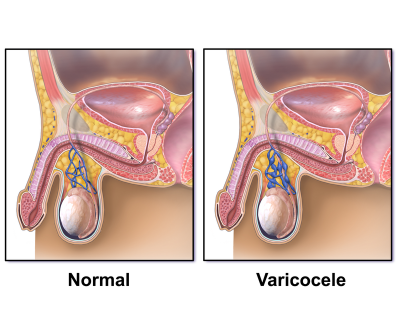
Варикоцеле – соматическое заболевание половых органов у мужчин, характеризующееся гипертензией вен лозовидного сплетения в месте прохождения семенного канатика.
Заболевание диагностируется в период полового созревания у подростков, либо в старшем возрасте при наличии проблем со сперматогенезом.
Существуют следующие традиционные и прогрессивные виды операции по удалению варикоцеле:
- прямое воздействие;
- микрохирургические;
- эндоваскулярные;
- лапароскопические.
Традиционным способом (с помощью прямого воздействия) проводят полостные операции по методу Паломо, Иваниссевича. К прогрессивным относят малоинвазивные виды хирургического вмешательства (остальные три из списка).
Особенности открытого вмешательства
Методика Иваниссевича является одной из первых, внедренных в хирургическую практику. Однако она считается наиболее травматичной.
- делается параллельный паховому каналу, выше входа, послойный разрез в 3-5 см (кожа, подкожная жировая прослойка, фасции, оболочка канатика);
- выделение венозных сосудов гроздевидного сплетения;
- лигирование, иссечение расширенных участков;
- послойное наложение швов.
Оперативное вмешательство по методике Паломо отличается более высоким расположением надреза. В паховой области производят послойное рассечение. Сквозь него проникают в забрюшинную клетчатку, непосредственно к яичковой вене, которую лигируют и пересекают. Рану зашивают.
Данный вид операции при варикоцеле требует серьезной реабилитации после нее. В течение первых нескольких часов на паховую зону кладут холод с целью предупреждения отека, развития кровотечения. После этого на шов накладывают стерильную повязку, которая требует регулярной замены.
В течение первых нескольких суток пациенту необходимо использовать суспензорий для поддержки мошонки, избегать напряжения мышц пресса. Спустя 7-10 дней нужно снять швы. Следующие полгода рекомендуется избегать повышенных физических нагрузок.
На видео ролике операция Иваниссевича при одностороннем варикоцеле:
Прогрессивные способы хирургической терапии
Микрохирургическая операция при варикоцеле имеет то преимущество, что травматичность при ней снижена в разы, реабилитация кратковременная, а возникновение рецидива сведено к нулю.
К прогрессивным способам оперативной терапии при варикоцеле относятся:
- микрохирургическая варикоцелэктомия;
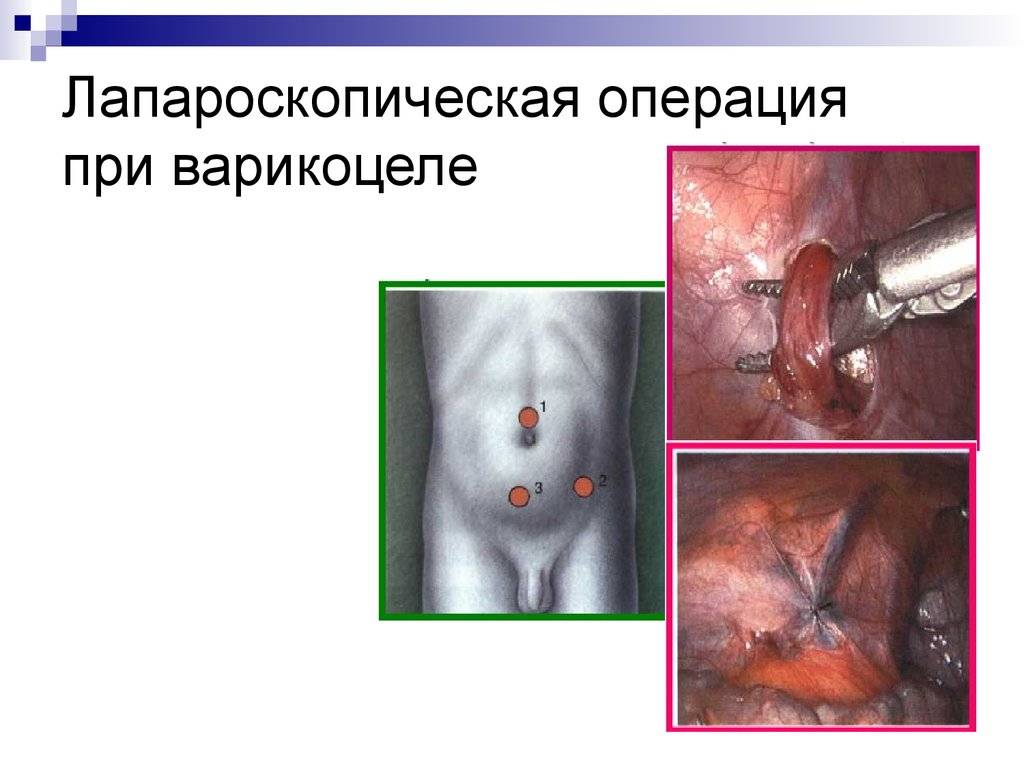
- лапароскопическая операция;
- эндовазальное оперативное вмешательство.
Каждый способ вмешательства имеет свои особенности, преимущества и недостатки.
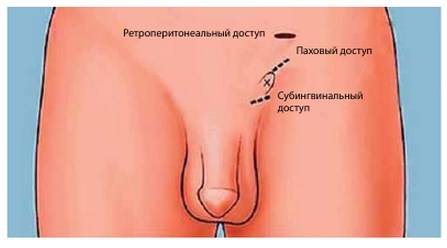
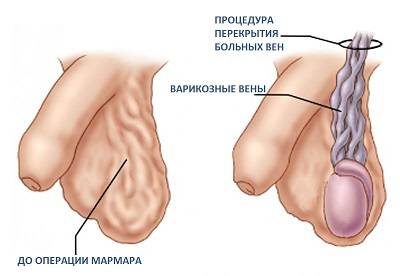
Варикоцелэктомия по Мармару
Субингвинальная микрохирургическая варикоцелэктомия по Мармару является наиболее прогрессивной методикой, применяемой при варикоцеле.
Ее суть заключается в перевязывании вен подпаховой зоны, относящихся к лозовидному сплетению.
На сегодняшний день применяется чаще других методов.
Хирургические манипуляции осуществляются с применением микрохирургического инструментария и микроскопа в следующей последовательности:
- на расстоянии 1 см от основания полового члена делают рассечение кожи (до 3 см), через которое отделяют семенной проток;
- вены иссекаются в месте расширения, затем производится их лигирование;
- все слои последовательно зашивают.
Варикоцелэктомия по Мармару выполняется под действием местной или спинальной проводниковой анестезии. Показана при левосторонней и правосторонней патологии у мужчин, ведущих активную половую жизнь. Преимуществами данного способа являются:
- отсутствие необходимости в госпитализации;
- непродолжительность операционного процесса (не более 40 минут);
- быстрое полноценное восстановление (до 5 суток, способность к эффективному зачатию – в течение первых нескольких лет);
- низкий процент рецидивов (около 1%) и осложнений.
Методика Гольдштайна
Подпаховое микрохирургическое вмешательство по методике Гольдштайна предполагает выделение и перевязку вен (кремастерной, яичковой), относящихся к семенному канатику.
Последовательность проведения операции:
- разрез 1,5-2 см на участке параллельного расположения вен, вблизи семенного канатика;
- выделение семявыводящего протока, артерии яичка (при снижении пульсации используют распыление папаверина гидрохлорида в виде 2%-ного раствора);
- лигирование крупных венозных сосудов хирургическими нитями (полипропилен d
Разновидности таблиц
Таблица Сивцева – наиболее часто используется в нашей стране. Состоит из 12 строк с печатными символами, каждая строка соответствует определенному значению, которое и обусловливает остроту зрения пациента.
Таблица Головина – состоит из изображений колец с разрывами, повернутыми влево и вправо, вверх и вниз. Последний ряд, в котором пациент видит направление разрывов, и является показателем остроты зрения.
Таблица Снеллена – разработана по принципу, схожему с таблицей Сивцева. Отличается лишь системой используемых символов и наибольшее распространение имеет в Европе.
вместе с буквами в строках есть цифры, которые отображают численное значение остроты.
Для детей применяют другую таблицу, которая называется таблица Орловой. Она предназначена для крох, которые еще не знают алфавита, но умеют разговаривать.
Таблица Головина представлена кольцами с разрывами. Проверяют с пяти метров. По бокам листа в две колонки расположены цифры. В одной находятся цифры, которые показывают дистанцию, с которой человек распознает знаки, во второй показана острота зрения.
Зрение может ухудшаться по-разному
Важно точно знать, какое именно из отклонений у пациента, чтобы можно было назначить наиболее эффективное лечение
В норме глаз человека имеет шарообразную форму, и на задней стенке находится макула — центр фокуса преломляемых лучей, проходящих через роговицу и хрусталик. При взгляде на предметы происходят процессы аккомодации и рефракции.
Любое нарушение в любой из перечисленных структур приводит к развитию патологий, большинство из которых не поддаются лечению, а только купируются.
Близорукость
Близорукость характеризуется тем, что предметы, расположенные вблизи видны отчетливо, а те, что находятся дальше, расплывчаты. При данной патологии точка фокуса располагается не на макуле, а перед ней. Это обусловлено по большей степени деформацией глазного яблока, когда оно «вытягивается» по-горизонтали.
Страдают ею около примерно 30% всех живущих на планете людей. Средний возраст пациентов, у которых наблюдается развитие близорукости, составляет от 7 до 15 лет.
Близорукость не лечится, а только купируется. Если диагностирована врожденная патология, то коррекция достигается исключительно хирургическим путем.
Какие операции допустимы при варикоцеле?
Ещё со времен существования СССР в государственных клиниках операции по устранению варикоцеле проводили по методу Иваниссевича.
На данный момент такое оперативное вмешательство считается одним из самых худших вариантов лечения, так как вероятность рецидива составляет почти 40%. А ещё возможны различные осложнения, вплоть до бесплодия (при двухстороннем варикоцеле).
Как проводится такая операция? Выполняется достаточно большой надрез в подвздошной области, после чего – перевязываются все поврежденные яичниковые вены. Вот с этим и связан основной недостаток операции.
С таким надрезом и в такой области хирург не имеет полного доступа к венозной связки, поэтому перевязать абсолютно все деформированные и поврежденные вены (их отростки) практически невозможно.
Поэтому и сохраняется склонность к рецидиву. Результат напрямую зависит от стадии болезни, при которой пациент обратился за квалифицированной медицинской помощью.
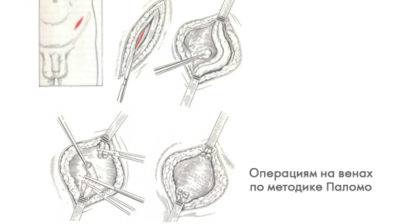
Вероятность рецидива сохраняется (так как зажимы для сосудов могут со временем растягиваться), но значительно ниже, нежели при оперировании по методу Иваниссевича. На сегодняшний день операция по Паломо выполняется достаточно редко ввиду сложности её исполнения.
Оперативное вмешательство по методу Мармара считается самой прогрессивной вариацией лечения варикоцеле, где за основу берется операция по Иваниссевичу.
То есть, выполняется аналогичная перевязка яичниковых вен, но надрез уже делается в области лобка, именно со стороны мошонки. При этом врач получает доступ ко всей сосудистой связке (поэтому процедура выполняется сосудистым хирургом или под его прямым контролем).
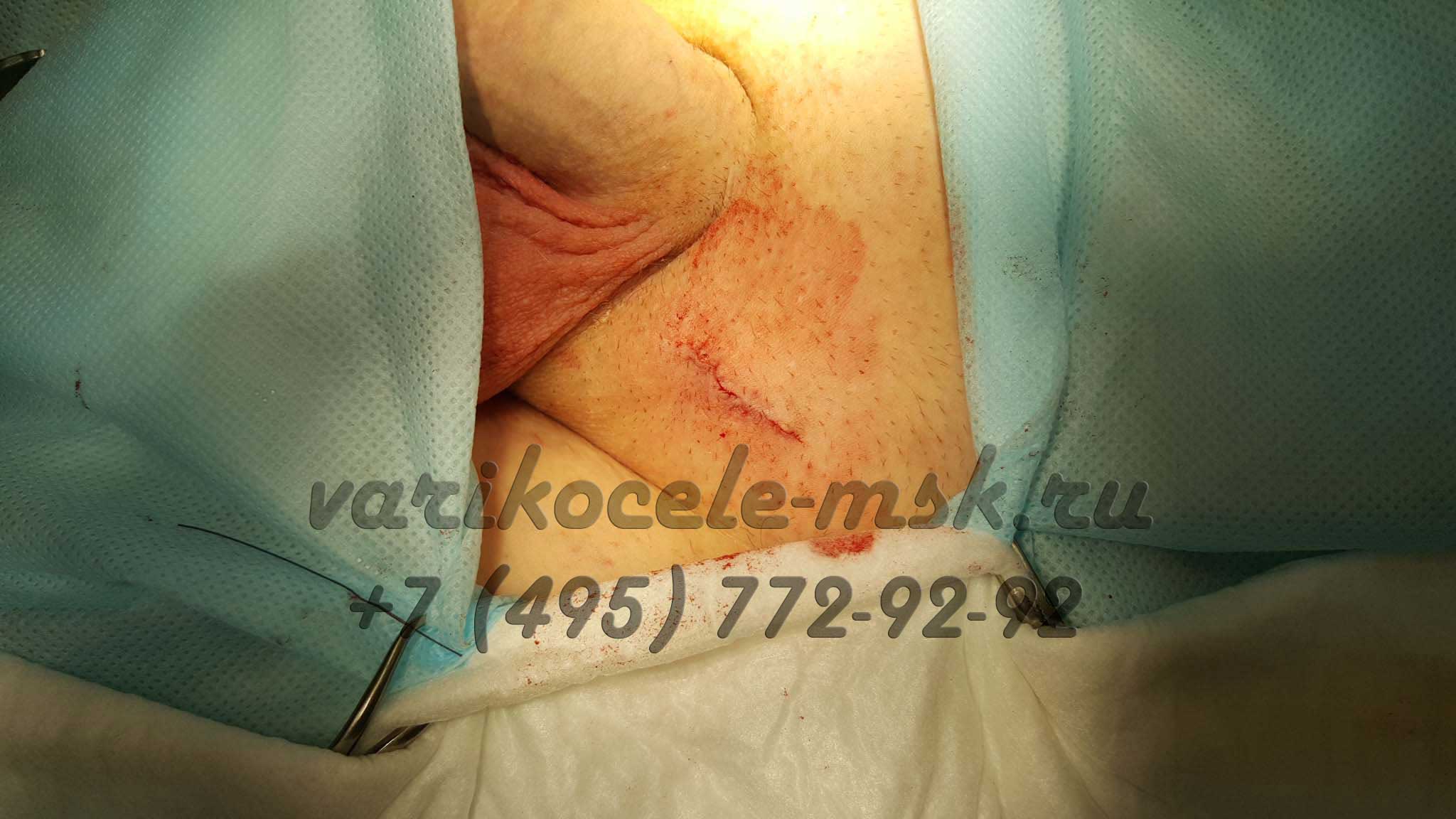
После выполнения всех манипуляций кожа сшивается косметическим швом, поэтому остается только малозаметный рубец.
Ознакомиться с ходом описанных выше процедур вы можете на следующих видео:
Ход операции Мармара при варикоцеле:
Операция по Иваниссевичу при левостороннем ортостатическом варикоцеле:
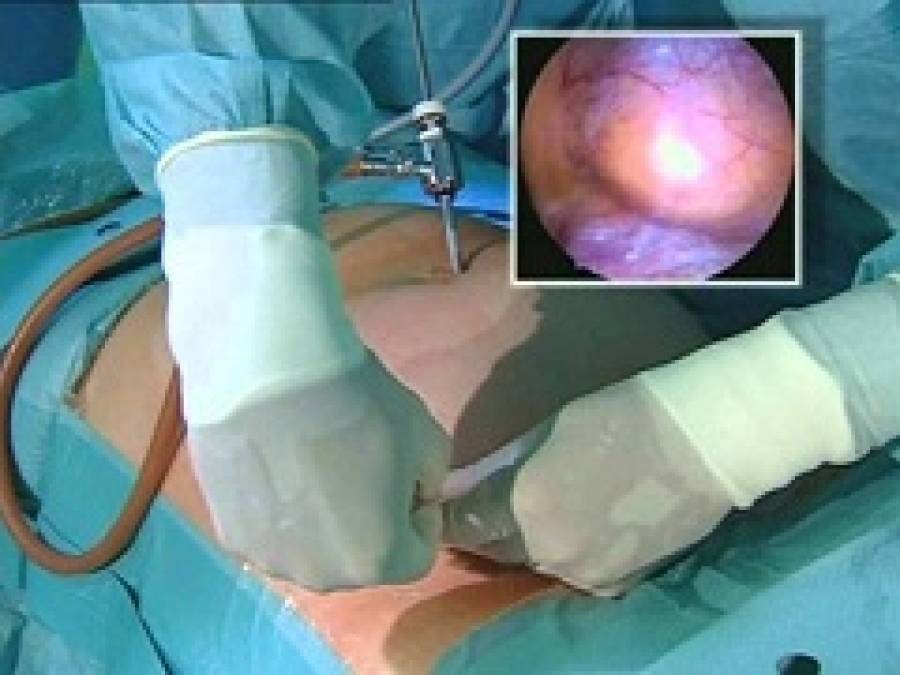
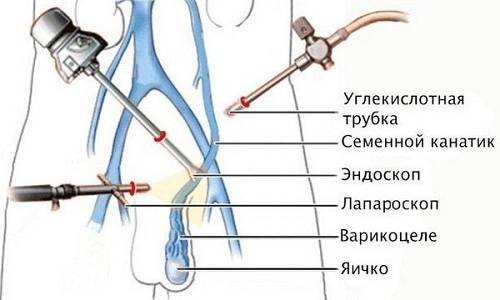
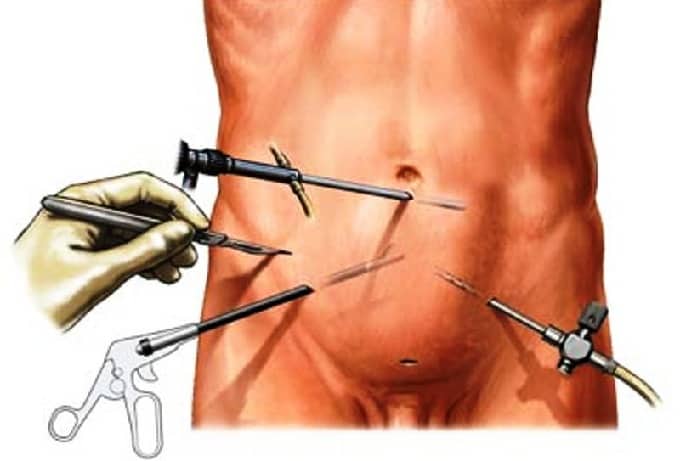
Эндоскопия и лапароскопия
Операция с перевязкой яичниковых вен через надрез хоть и проводятся чаще всего, не позволяют за одну процедуру вылечить двухстороннее варикоцеле.
То есть, если варикозное расширение вен затрагивает сразу два яичка, то придется выполнять две операции (на левой и правой стороне). Врачи рекомендуют их выполнять с перерывом в несколько месяцев (до окончания назначенной реабилитации).

Восстановление после такой операции занимает всего несколько недель, после чего пациенту разрешаются даже физические нагрузки. И, кстати, эндоскопическая микрохирургия – единственный метод, при котором допускается одновременное отсечение двух вен, то есть, лечение двухстороннего варикоцеле.
Микрохирургия с подшиванием
Ну а самый современный и рекомендуемый метод лечения варикозного расширения яичниковых вен – это удаление всего деформированного сосуда и подшивание на его место надчревной вены.
Организм достаточно быстро после этого восстанавливает номинальный кровоток в области яичек и мошонки, поэтому детородная функция никоим образом не нарушается. Но подобные операции проводят только самые опытные сосудистые хирурги.
Конечно же, обойдется она гораздо дороже других, более радикальных методов лечения. Зато и вероятность рецидива – нулевая.
А главным преимуществом такого метода лечения варикоцеле является то, что период реабилитации занимает всего 3 недели (с учетом врачебного контроля). А вот функционирование яичек и выработка сперматозоидов восстанавливается уже через 1-2 дня после хирургии.
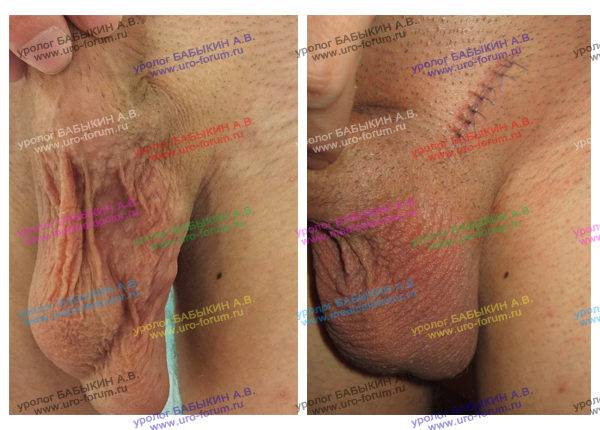
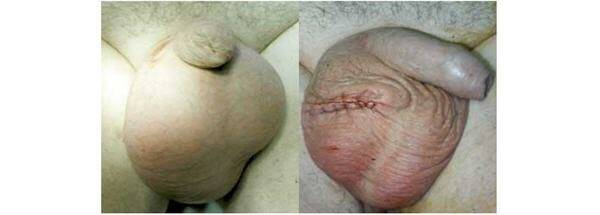
Варикоцеле: фото до и после операции
Способы оперативного вмешательства
При варикозе вен мошонки лечение предполагает использование оперативного пути. Но только способов оперативного вмешательства насчитывают около 120 видов. Некоторые из них находятся еще на стадии доработки, а применяют их для медицинских экспериментов. Но положительные результаты, которые прошли испытание практикой, остаются в хирургии и применяются в разных случаях патологического процесса. На сегодняшний день для лечения варикоцеле могут использовать следующие самые востребованные методы оперативного вмешательства:
- Традиционные операции. Сюда стоит отнести оперативные вмешательства Паломо и Мармара. Чаще всего применяют именно последний вариант. Это связано с тем, что такая операция меньше всего травмирует лимфатические сосуды и артерии яичек. Однако в медицинской практике при удалении взрослого и детского варикоцеле чаще всего задействуют операцию Иваниссевича.
- Микрохирургия. При использовании этой методики задействуют микроскоп и бинокулярные очки. Благодаря высокой степени точности процесса удается понять нужное место и перевязать тем варикозные вены, при этом, не задев яичко и семенной канатик.
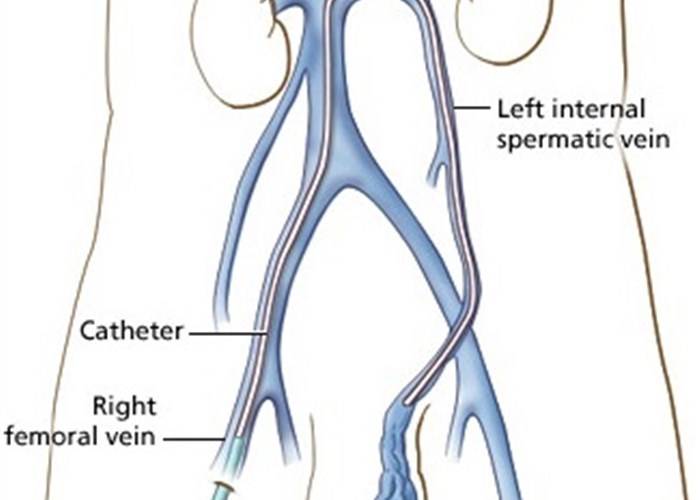
- Эндоваскулярная эмболизация. Этот вариант терапии осуществляют при помощи рентгеноскопического контроля. Суть процедуры в том, что семенные вены подвергают склерозированиии или вводят в них коагулирующие медикаменты. Чтобы операция была проведена качество, необходимо учитывать уровень квалификации специалиста.
Все представленные методы терапии варикоцеле характеризуются своими особенностями и ограничениями. В этом смысле лапароскопические операции не имеют множественных недостатков по сравнению с другими методиками. Варикоцеле лапароскопия пользуется большим спросом там, где классические методики не оказывают должного эффекта.
Провоцирующие факторы
Специалистами выделяются наиболее частые факторы, способствующие развитию такого состояния:
одной из таких причин является интенсивный рост, в медицине классифицирующийся, как «боль роста», проявляющаяся у детей от 5 до 7 лет. В этом случае быстрый рост тела (до полового созревания) отмечается за счет удлинения нижних конечностей;
малыши могут предъявлять жалобы на болевые ощущения при наличии ортопедических проблем (плоскостопия, сколиоза, нарушений осанки и т. д.). При прогрессировании таких состояний отмечается смещение нагрузки, что ведет к повышенному давлению тела на ноги. Помимо этого, боль в области ног может возникнуть при патологических изменениях тазобедренного сустава наследственного характера;
причиной боли в ногах у ребенка может являться инфекция хронического течения, например, кариес, аденоиды или тонзиллит
Поэтому крайне важно своевременная санация очагов поражения, особенно в ротовой полости;
ребенок может страдать от болей в ногах в случае сбоя работы эндокринной системы, который может проявляться, например, в форме диабета. Провокатором развития этого заболевания является нарушенная функция паращитовидной железы и надпочечников, что проявляется деминерализацией костных тканей;
у детей после 3 лет нередко возникает боль в икроножных мышцах, что обусловлено недостаточным поступлением в организм фосфора, кальция и калия
Помимо этого, крайне неприятной болезнью, сопровождающей любые физические нагрузки (даже минимальные), является нейроциркулярная дистония, при которой от ребенка поступают жалобы на боли в ногах, появляющиеся чаще всего ночью. При этом малыш может жаловаться на дискомфортное состояние в области сердца и живота;
болевая симптоматика в ногах у детей возможна, как результат патологических нарушений кровеносной системы, характеризующихся беспричинными падениями малыша и присутствием дискомфорта. Кроме того, при активных занятиях спортом у ребенка вполне может появиться боль в ногах, что требует пересмотра режима тренировок и снижения нагрузки.
У детей очень часто встречается
заболевание Шляттера
, которое провоцирует острую боль в передней части коленного сустава
Во всех случаях появления боли в нижних конечностях у детей, необходимо обращение в медицинское учреждение для уточнения диагностики и назначения дальнейших терапевтических мероприятий. Особенно важна консультация врача, когда болит колено и неприятные симптомы появляются в ночное время суток, сопровождаясь ухудшением общего состояния ребенка. Подобное состояние может сигнализировать о лейкемии, болезни Стилла или злокачественных новообразованиях. Кроме того, малыша нужно показать врачу при появлении отека в области ноги.
Основные преимущества микрохирургии
Микрохирургическое воздействие предусматривает прохождение пациентом послеоперационного периода
В последние годы оперативные вмешательства с привлечением метода микрососудистой хирургии становится все более популярным, особенно в сравнении с традиционными обструктивными хирургическими манипуляциями. Преимущества микрохирургии перед лапароскопией, эндоскопией и операциями Иваниссевича и Мармара заключается в том, что с ее помощью хирургу удается восстановить венозный отток от яичка. Очевидно, что при таких условиях для тестикулы создаются максимально благоприятные физиологические условия, приводящие к быстрому восстановлению ее функции и работоспособности репродуктивной системы в целом.
Как и в случаях других операций, микрохирургическое воздействие предусматривает прохождение пациентом послеоперационного периода, в течение которого ему будет необходимо принимать антибиотики (для обеззараживания раны и подавления потенциально способного развиться воспалительного процесса) и обезболивающие препараты. Стерильная повязка, наложенная на рану, будет меняться каждые несколько дней, по истечении 8-9 суток можно будет снимать швы.
Одним из достоинств микрохирургии варикоцеле является тот факт, что ее проведение обеспечивает минимальное количество последствий и осложнений. В частности, после операции врачи внимательно наблюдают за состоянием больного, чтобы исключить риски:
- кровотечений;
- инфекций;
- повреждение нервов в паховом канале.
Именно описываемая манипуляция может называться истинной микрохирургической операцией варикоцеле, а не те процедуры, при которых под микроскопом перевязываются вены яичка. Суть этой процедуры именно в том, чтобы создать между яичковой и надчревной венами анастомоз, способный сохранять нормальный отток крови от яичка. Обобщая, можно сказать, что такая операция не физически удаляет варикозные узлы в венах яичка вследствие перевязывания яичковой вены, а обеспечивает продолжение движения крови по системе поверхностных вен, не пострадавших от повышенного давления.
Большое значение для качества проведения операции, как уже упоминалось выше, имеет то, что в ней используется точнейший микроскоп, благодаря которому манипуляции проводятся в разрезе минимальной величины, а процессы выздоровления протекают намного быстрее, чем при иных вариантах вмешательств. Собственно, уже на следующий день после хирургической процедуры пациент можно отправляться из медицинского учреждения домой.
А главным преимуществом именно этой формы оперативного вмешательства является тот факт, что восстановление после него занимает гораздо меньше времени, чем при других видах оперативных манипуляций. Уже в течение двух недель репродуктивные функции мужчины постепенно приобретут нормальную работоспособность. Как показывает врачебная практика, в значительном числе случаев в течение первых нескольких месяцев после завершения послеоперационного периода по результатам спермограммы можно судить о нормализации функционировании яичек, восстановлении сперматогенеза (производства мужских половых клеток) и повышении способности мужских половых клеток оплодотворить женскую яйцеклетку.
Микрохирургическая операция при диагностированном варикоцеле при всех ее достоинствах назначается далеко не всем пациентам. Часто случается, что повреждения репродуктивной системы зашли слишком далеко, поэтому фертильность не может быть восстановлена. Если, кроме бесплодия у мужчины, нет никаких показаний к проведению процедуры (болевого синдрома или аномального изменения пораженного яичка в размерах), врачи, скорее всего, не будут назначать ему радикальную оперативную терапию.
Технологии микрохирургии с каждым годом совершенствуются и делаются все более точными, эффективными и безопасным. В дополнение к высокоточным электронным микроскопам хирурги все чаще используют иные современные технологии, например, используют вместо обычного скальпеля лазер, выполняющий дополнительно функции моментального коагулятора (то есть, кровеносные сосуды в тканях после рассечения сразу прижигаются, что позволяет избежать повышенной травматичности). Пока что данные операции не являются доступными во всех медицинских учреждениях и для всех пациентов, однако, с развитием технологий и упрощением процедуры в ближайшем будущем все обязательно изменится к лучшему.
Рецидив болезни
Опасность повторного появления варикоцеле возникает в том случае, если сохраняется кровоток во внутренней семенной вене. Обычно это возможно в той ситуации, когда после проведения вмешательства сохранились не удалённые расширенные вены яичка.
Снизить вероятность развития повторного расширения гроздевидного сплетения получается при выборе оптимального периода выполнения манипуляции и метода. Медицинская практика показывает, что чем меньше возраст пациента, тем выше шансы на развитие рецидива. В то же время чем старше мужчина, тем сложнее восстановить нормальное функционирование половых желез.
Не допустить развития рецидива удаётся ещё на стадии выбора того или иного метода терапии. Обычно слишком большое количество рецидивов развивается при проведении хирургического вмешательства по Иваниссевичу, а минимальное — при микрохирургическом методе. Кроме этого, наличие в медицинском учреждении специальных оптических приборов сводит такой риск на нет, и даёт возможность проводить операции без риска развития каких-либо осложнений.
Осложнения после вмешательства
После варикоцеле при реабилитации могу развиваться некоторые осложнения, среди которых наиболее распространённым считается воспаление и инфицирование послеоперационного шва. В такой ситуации возможно назначение специальной терапии и сроки восстановления при этом обычно увеличиваются.
Восстановление после операции варикоцеле яичка может включать проведение медикаментозного лечения, которое сочетает в себе приём противовоспалительных препаратов без стероидов, антибиотиков и сульфаниламидных средств.
Иногда спустя продолжительное время после хирургического вмешательства у мужчины могут возникать следующие проблемы:
- Водянка яичка после удаления варикоцеле развивается в том случае, если во время лечения пересекли лимфатические сосуды в яичке. Чаще всего такое осложнение выявляется у тех пациентов, которые перенесли полостную операцию.
- Продолжительный болевой синдром у пациента возникает при растяжке яичных придатков венозной кровью.
- В редких случаях возможна атрофия и гипертрофия яичка, то есть появляются проблемы с производством спермы.
- Может повреждаться бедренно-половой нерв в паховом канале и сопровождается такое состояние утратой чувствительности отдельной части бедра.
- Иногда после хирургического лечения вены все равно сохраняются расширенными, и в такой ситуации прибегают к повторному проведению оперативного вмешательства или коррекции.
- Изредка операция негативно отражается на уровне производства такого гормона, как тестостерон.
На самом деле, последствия операции варикоцеле в современных условиях считается довольно редким явлением благодаря наличию современных хирургических вмешательств, эффективных лекарственных препаратов и методов реабилитации. При необходимости проведения операции варикоцеле сколько лежать в больнице под наблюдением врача зависит от сложности выявленного заболевания.
Назначение хирургического вмешательства
Операция назначается при 2, 3 и 4 стадиях заболевания. В обязательном порядке операция назначается при наличии у пациента изменений:
- Возникает опасность перекручивания яичка;
- Нарушен отток кровяной жидкости из мошонки;
- Дно яичко сильно увеличено;
- В поврежденных венах скопление большого числа тромбоцитов;
- Разрыв сосуда, образование подкожного кровотечения.
Перекручивание яичка у мужчин при варикоцеле возникает из-за давления вен с одной стороны парных органов. Орган переворачивается в обратном направлении и семенной канатик передавливается. Яичко не получает необходимых питательных веществ и наступает атрофия органа.
При нарушении оттока кровяной жидкости, большое ее количество скапливается в области мошонки. Кровь повышает температуру вокруг семенных органов и мужчине грозит бесплодие. На скопление большого количества крови указывают отечность, изменение размеров мошонки. Облегчить состояние больного можно только при помощи хирургии.
Опасно для здоровья пациента скопление в области яичка большого числа тромбоцитов. Тромбоциты обладают способностью склеивать клетки и в венах формируются тромбы. Сгустки крови крепятся к внутренним стенкам сосудов и перекрывают кровоток. Тромбы формируются по всему поврежденному пучку. Под давление крови тромб способен оторваться и попасть в кровоток. Закупорка сосудов может закончиться летальным исходом.
При варикозном расширении вен стенки сосудов истощены и могут разорваться. Кровь попадет в мошоночную область или в брюшную полость. На месте кровотечения образуется гематома.
Выведение крови из внутренней полости сложный и опасный для пациента процесс.
При наличии одного из симптомов варикоцеле пациент направляется на операцию. В некоторых случаях оперативное вмешательство осуществляется в эстетических целях. Когда внешний вид половых органов не устраивает мужчину.
Операция проводится в любом возрасте, но чем раньше происходит процедура, тем проще и короче период восстановления. Не рекомендуется проводить операцию мальчикам до полового созревания. Так как в период гормональных изменений возможен рецидив.
После операции мужчинам призывного возраста дается отсрочка на полгода. Период восстановления зависит еще от метода оперативного вмешательства.
Если варикоцеле диагностировано у мужчины в возрасте старше 70 лет, а болевой симптоматики не наблюдается, то от операции можно воздержаться. Но при наличии дополнительных симптомов: боли, воспалительном процессе, скопление крови в мошонке больной оперируется.
Операция при варикоцеле: какие виды операций существуют и как их делают?
Варикоцеле – заболевание, при котором расширяются вены яичка и семенного канатика. На протяжении длительного времени болезнь может протекать бессимптомно и быть обнаруженной только после профилактического медосмотра.
Очень редко при наличии варикоцеле мужчина может ощутить неприятные ощущения в мошонке (тупая, давящая боль), зачастую возникающие после полового акта, физической нагрузки, либо длительного статичного положения. Регулярные болевые ощущения могут проявляться в основном на 3 стадии заболевания.
Субклиническое варикоцеле: вены яичка не обнаруживаются путем пальпации, обнаружить варикоцеле можно только на основании результатов УЗИ.
- 1 степень: расширенные вены можно прощупать руками исключительно в положении стоя.
- 2 степень: варикоцеле можно легко обнаружить путем пальпации в любом положении тела.
- 3 степень: для выявления расширенных вен достаточно визуального осмотра.
В большинстве случаев, варикоцеле стремительно прогрессирует и, достигнув какой-либо конкретной стадии, останавливается в развитии.
В перечень таких мер входит отказ от употребления алкоголя, нормализация стула, регулярная половая жизнь, сбалансированное физическое напряжение.

Пожилым людям, у которых заболевание застыло на ранней стадии будет полезным ношение суспензория.
Во время второй степени варикоцеле, если заболевание характеризуется болевыми ощущениями, необходима операция.

Именно такой диагноз у 40% мужчин, страдающих от варикоцеле. Дело в том, что расширенные вены способствуют повышению температуры в мошонке, а это приводит к нарушениям морфологии, подвижности сперматозоидов и их количества.
Вообще, симптомы варикоцеле и его последствий могут проявиться по-разному. Некоторые мужчины могут иметь детей и не подозревать о наличии заболевания на протяжении всей жизни, у других варикоцеле может дать о себе знать бесплодием либо болевыми ощущениями.
Полностью излечить варикоцеле можно только посредством хирургического вмешательства. Операция является обязательной в том случае, если пациент планирует в дальнейшем иметь детей, у него наблюдается атрофия или изменение консистенции яичка, либо больного беспокоят сильные боли, возникшие на почве варикоцеле.
Проводить операцию рекомендуется только в случае конкретной необходимости. Если показания к операции отсутствуют, значит можно обойтись и лечением без хирургического вмешательства.
Узнайте как проводится лазерное обрезание, возможно это поможет вам решиться на важный шаг.
Узнайте тут о методах лечения фимоза.
Иваниссевича
Эта операция выполняется при любой степени развития заболевания и проводится под местным наркозом. Считается одной из первых операций лечения варикоцеле, малоэффективна и травматична.
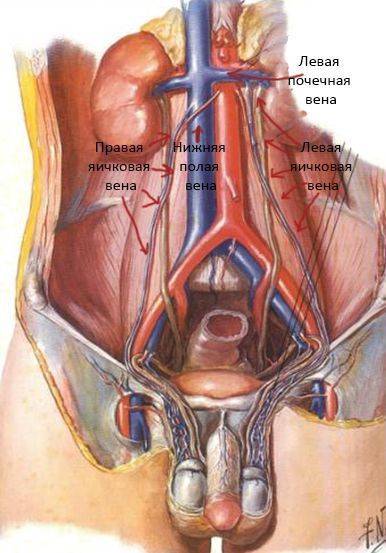
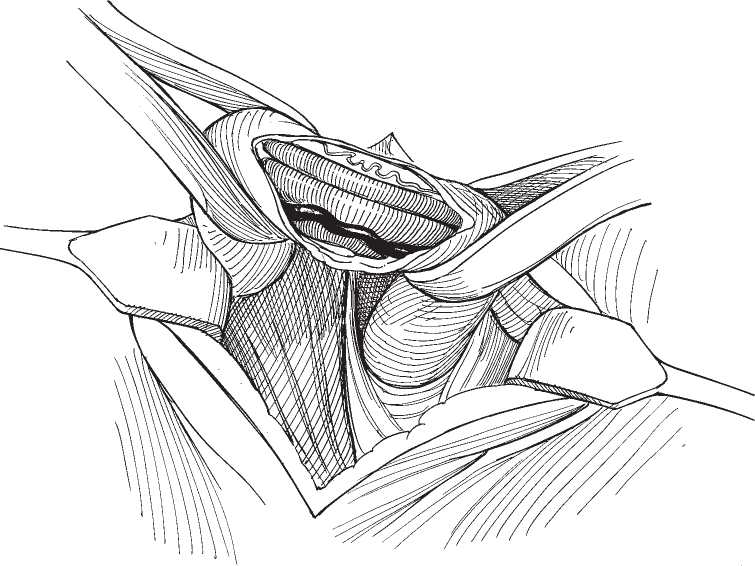
Она основана на открытом доступе в полость низа живота с целью определить и перевязать вены, которые направлены к яичку на уровне забрюшного отдела.
Перед операцией проводят обследование состояния пациента. Сдаются анализы крови, мочи и делается кардиограмма.
После обследования делается местный наркоз и разрез брюшной стенки в левой подвздошной области на уровне передне-верхней ости подвздошной кости параллельно ходу пахового канала. Разрез делают не более 5 см.
В забрюшенном пространстве выделяют яичковую вену, которую на небольшом участке мобилизуют перевязывают и пересекают между двумя лигатурами. То же самое необходимо сделать со всеми ответвлениями яичковой вены.
Рану зашивают наглухо и накладывают стерильную повязку.
После операции возможны болевые ощущения, для купирования которых назначают обезболивающие. С целью исключения развития инфекционных заболеваний назначают антибиотики.
Несколько суток после манипуляции на области мошонки необходимо поносить поддерживающую повязку для уменьшения натяжения семенного канатика и неприятных ощущений.
Через 8-9 суток снимаются швы. В первые несколько суток необходимо ограничить двигательную активность. В ближайшие полгода никакие физические нагрузки недопустимы.
Осложнения в виде водянки, кровотечений возникают редко.
Проводится практически так же, как и операция Иваниссевича. Паломо предложил слегка поднять место разреза и делать его выше пахового канала в месте выхода из сплетения яичковой вены и перевязывать вену вместе с яичковой артерией. Дальнейшее же проведение процедуры идентично проведению операции по Иваниссевичу.
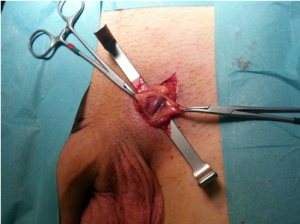
Существенным недостатком в методе является цель минимизации риска рецидивов, ради чего также перевязывают и внутреннюю яичковую артерию, тем самым снижая приток крови к яичку. Учитывая диаметр такой артерии всего 0,5-1 мм ее повреждение приводит к атрофии яичка.
Эта операция не требует проникновения в брюшную полость, соответственно, она значительно эффективнее, чем по методу Иваниссевича и Паломо. Имеет мало послеоперационных рецидивов и осложнений. Абсолютно безболезненна и малотравматична. Успешна более чем на 90% и полностью решает проблему с болезнью. На ее проведение требуется не менее 40 минут.
Перед операцией пациенту делают ЭКГ, берут анализы крови и мочи. Затем делают небольшой разрез мягких тканей – не более 3 см в области выхода семенного канатика с отступом от основания фаллоса в 1 см.
С помощью микрохирургических инструментов хирург находит семенной канатик и с помощью микроскопа перевязывает его вены.
Оптическое увеличение всех структур семенного канатика помогает в точном проведении процедуры лигирования вен без травмирования нервов, лимфатических сосудов и артерии.
После завершения извлекаются инструменты и отверстие зашивают. Шов остается незаметным. Пациент быстро восстанавливается и не нуждается в госпитализации, но необходимо наблюдение врача в течение нескольких часов. Реабилитация пациента длится 2 дня.
Несколько дней после операции придется воздерживаться от поднятия тяжестей, занятия спортом и активной физической деятельности.
Видеозапись хода операции: