Хирург, проктолог, сосудистый хирург
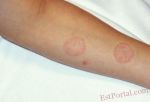
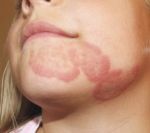
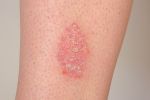
Современное лечение микроспории
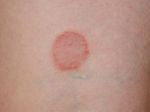
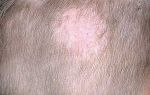
Современное лечение микроспории основано, главным образом, на использовании такого системного препарата, как гризеофульвин, который принимают внутрь в виде таблеток из расчета 22 мг лекарственного средства на 1 кг веса человека. Для снятия симптомов заболевания и препятствия дальнейшего распространения инфекции показано местное лечение до полного исчезновения кожных изменений: обработка пораженных участков йодной настойкой, смазывание серно-салициловой и серно-дегтярной мазями, использование анилинового пластыря и пр. При выраженном воспалительном процессе и отечности рекомендуют дополнительно применять лекарственные средства, содержащие гормоны – микозолон, травокорт.
Процесс лечения продолжается до тех пор, пока у пациента не будет констатирован троекратный отрицательный анализ на присутствие грибкового поражения, который проводится один раз в семь дней. Профилактика микроспории заключается в соблюдении правил личной гигиены, проведении медицинских осмотров (особенно в детских учреждениях), своевременной изоляции зараженных людей, а также в ветеринарном контроле за бродячими животными.
- Микроспория у кошек: причины, симптомы …
- Микроспория гладкой кожи у детей и …
- Микроспория — лечение, профилактика …
- Микроспория у человека — причины …
- Микроспория у детей — причины, симптомы …
- Микроспория у детей — причины, симптомы …
Записаться на прием врача Вы можете по телефону в Москве: +7 (495) 601–15–15 или здесь. Задать вопрос врачу вы можете здесь.
| м. Краснопресненская |
| Конюшковская ул., д. 26 |
Специалисты
Отделение: Дерматология
Аверина Виктория Ивановна
Врач дерматолог-онколог, косметолог.
Кандидат медицинских наук. Стаж работы в дерматологии более 10 лет. Заведует отделением дерматологии и косметологии клиники Уро-Про. Работает в Войковском отделении
Подробнее
Сушко Юлия Владимировна
Подробнее
Классификация некрозов
Выделяют две формы некроза:
- Сухой, или коагуляционный. Для него будет характерным свертывание белка и превращение его в массу, идентичную творогу. Кожные покровы в месте сухого некроза будут иметь серо-желтый оттенок и четкую границу патологического процесса. При коагуляционном некрозе в том месте, где отторгается погибшая ткань, образуется язва, переходящая в гнойник. После вскрытия гнойного нарыва формируется свищ. Начальная стадия патологии характеризуется высокой температурой тела и нарушением работы пораженного органа. Например, признаки острого некроза почки включают в себя нарушение оттока мочи, а в некоторых случаях полное прекращение этого процесса.
- Влажный, или колликвационный. Основными его симптомы – активное «набухание» мягких тканей, разжижение их в местах полного омертвения, образование гнилостного субстрата. Все это сопровождается выраженным запахом гнилого мяса, причем от него невозможно избавиться, даже если проводятся все медицинские мероприятия. Чаще всего такая форма патологии развивается в тканях, богатых жидкостями (кожные покровы, головной мозг и так далее). Стремительное развитие патологии может привести к осложнениям – последствия некроза головного мозга нередко заключаются в потере памяти и основных умений.
Отдельно врачи рассматривают секвестр – это форма некроза, присущая костной ткани. Подобное может произойти при прогрессирующем остеомиелите (воспаление костных тканей). В этом случае любые симптомы гибели клеток будут отсутствовать до тех пор, пока не появится гнойный нарыв. После его прорыва формируется свищ с гнойными выделениями.
При диагностике кроме форм выделяют и виды некроза:
- Инфаркт – диагностируется в том случае, если внезапно прекращается кровоснабжение конкретного участка внутреннего органа. Например, может быть выявлен некроз миокарда при инфаркте сердца или же подобное поражение мягких тканей головного мозга.
- Гангрена – состояние, которое развивается после стремительного некроза и характеризуется омертвением кожных покровов, мышечной ткани и слизистых оболочек. Причины некроза участка кожи вокруг раны могут быть самыми разными (от неправильной обработки раневой поверхности до ее инфицирования), но гангрена конкретного участка начинается именно как следствие рассматриваемого состояния.
- Пролежни – возникают только у лежачих пациентов, за которыми не осуществляется должный уход.
- Аваскулярный, или асептический. Такая классификация касается только некроза головки бедренной кости. Чаще всего он диагностируется при травме этой части опорно-двигательного аппарата или на фоне закупорки тромбом мелких артерий. Асептический некроз головки бедренной кости отличается стремительным развитием – первые его признаки (сильная боль в проблемной области, невозможность самостоятельного передвижения) интенсивно выражены уже на третьи сутки течения патологии.
- Фибриноидный. Для некротических изменений будет характерным пропитывание патологически измененных тканей фибрином. Нередко такой вид заболевания диагностируется в стенках кровеносных сосудов, а предшественником его может стать длительно протекающий атеросклероз.
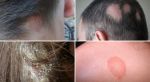
Почему появляется демодекоз
Причинами развития демодекоза всегда является дисбаланс организма. Чаще всего это нарушения работы желудочно-кишечного тракта, несбалансированное питание, злоупотребление сладкой и жирной пищей.
Также причинами демодекоза могут быть:
- гормональный сбой;
- нарушение процесса салообразования;
- приём некоторых лекарств (стероидные гормоны, антибиотики и др.);
- несоблюдение личной гигиены, выдавливание угрей, прыщей, фурункулов;
- курение и злоупотребление алкоголем;
- использование некачественной или неподходящей косметики;
- злоупотребление баней, сауной, солярием, излишнее пребывание на солнце без защиты.
- Микроспория у собак: симптомы и лечение …
- Микроспория — что это такое?
- Микроспория: причины, симптомы, лечение …
- Микроспория у человека — причины …
- Грибок кожи на теле — лечение …
- Лишай у человека — как определить вид …
Демодекоз чаще проявляется у подростков при так называемом «созревании», когда происходят изменения во многих обменных процессах, в том числе повышенное образование секрета сальных желез. Страдают от демодекоза мужчины, женщины и дети. Наиболее подвержены ему люди в возрасте от 14 до 25 лет. У пожилых людей и у детей младше 5 лет демодекоз может развиться при слабом иммунитете.
Демодекоз – не заразное заболевание! Он не передается от человека к человеку при близком контакте. Возбудители болезни уже присутствуют на коже, просто их активность возрастает и причиняет неудобства при определенных условиях.
Лечение и профилактика
Для коррекции гиперкератоза на лице можно использовать как домашние, так и профессиональные средства
При уходе в салоне или медцентре могут назначаться процедуры с выраженным кератолитическим действием – например, шлифовки, дермабразии, пилинги с различной концентрацией кислот в составах. Состав пилингов, концентрацию кислот или необходимость в более глубокой отшелушивающей процедуре определяет врач с учетом индивидуальных особенностей пациента.
В домашних условиях также возможно применение средств с эксфолиирующим действием. Это могут быть домашние эксфолианты, гоммажи, скрабы, которые используются при контакте с водой или другие средства для нанесения на кожу без смывания – например, пилинги в виде сывороток, или кремов с кератолитическим действием – их ассортимент велик и всегда есть выбор. А вот средства для тела – это бОльшая проблема, поэтому остановимся сегодня на них.
В аптечных дерматокосметических марках можно найти средства для тела как для гигиены с водой – например, скрабы, так и кремы для впитывания в зоны локального утолщения.
Для гигиены и отшелушивания можно предложить следующие средства:
Лаборатория Урьяж – Отшелушивающий крем для кожи тела с кремнивыми микрогранулами для глубокого очищения и глюконолактоном, который работает как пилинг, но с высокой степенью переносимости.
Лаборатория Нюкс предлагает 2 средства:
-
Нежный гоммаж для тела Нюкс Боди, который содержит цедру апельсина, пудры кокоса и личи для эксфолиации, лепестки цветов миндаля и апельсина для успокаивающего действия и смягчающие растительные компоненты.
-
Питательный Скраб для тела Рев де Мьель представлен на основе рисового порошка и кристаллов сахара, которые тают под теплом рук и нежно выравнивают рельеф кожи. Мед и растительные масла, входящие в состав, обеспечивают питание и смягчение сухой кожи.
Лаборатория Институт ЭстедермМягкий гоммаж для тела с клеточной водой