Микоплазма хоминис IgG: связь с ВИЧ инфекцией
Далеко не все больные представляют себе, как ВИЧ инфекция связана в организме человека с микоплазмозом.
На самом деле связь существует, причем довольно простая.
ВИЧ – заболевание, поражающее в первую очередь иммунную систему. Из-за него происходит снижение иммунных сил организма.
Тело оказывается неспособно защитить себя от агрессивных воздействий внешней среды. Естественно, подобные обстоятельства – отличная среда для активного размножения микоплазмы. В этом случае бактерия не просто с успехом размножается, но и провоцирует симптомы активного воспаления.
На фоне ВИЧ лечение проходит сложнее и дольше. Так как патоген не встречает полноценного сопротивления со стороны иммунной системы организма, как это происходит в норме.
Почему при ВИЧ обнаруживают IgG микоплазмы хоминис, интересуются больные. Дело в том, что если человек болел микоплазмозом до заражения ВИЧ, в его организме надолго могут остаться эти антитела. Они снова выявляются на фоне снижения иммунитета.
Возможна ситуация, при которой произошло заражение одновременно и вирусом иммунодефицита человека, и микоплазмозом. Это также приведет к поднятию титра иммуноглобулинов.
Прогноз и возможные осложнения
В основном с осложнениями сталкиваются пациенты, болеющие хроническим микоплазмозом. Ослабленный иммунитет, возникший на фоне длительной борьбы организма с инфекцией, часто становится причиной серьёзных патологий:
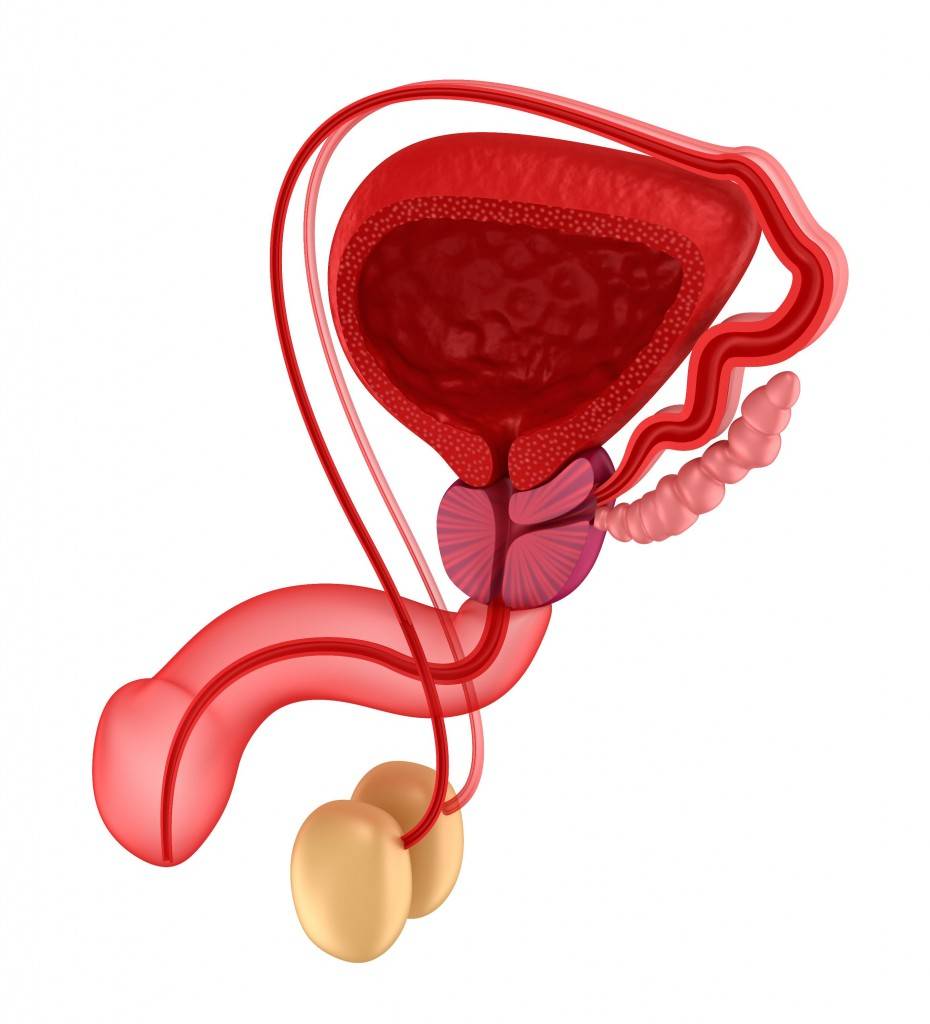
- мужское бесплодие – поражение микоплазмами простаты и яичек приводит к целому ряду проблем со сперматогенезом – образованием пригодного к оплодотворению биоматериала:
- олигоспермия – резкое снижение объёма эякулята из-за саморазрушения (апоптоза) клеток;
- астеноспермия – замедленное движение сперматозоидов;
- патологии строения половых клеток – деформация головки, шейки или хвоста сперматозоидов;
- импотенция – вызывает стойкую органическую эректильную дисфункцию (от болезненности до её полного отсутствия);
- женское бесплодие – трудности с наступлением беременности обусловлены поражением внутреннего слоя матки (эндометрия), которое делает невозможным закрепление оплодотворенной яйцеклетки;
- ревматические болезни (ревматизм, ревматоидный артрит, системная красная волчанка и т. д.) – в данном случае длительный период угнетения иммунитета становится одним из основных условий запуска аутоиммунного процесса в соединительной ткани и сосудах.
Антибиотикотерапия является самым действенным методом лечения урогенитального микоплазмоза. Без приёма противомикробных препаратов существенно повышается вероятность хронизации воспалительного процесса, при которой микоплазмоз будет возвращаться после малейшего сбоя в работе организма: лёгкого переохлаждения, стресса, злоупотребления алкоголем и т. д.
При своевременном и комплексном медикаментозном лечении прогноз по отношению к микоплазмозу весьма благоприятный, т. е. полное выздоровление наступает у 95–99 % пациентов.
Опасность микоплазмоза в период беременности
Несмотря на то что с урогенитальным микоплазмозом можно беспроблемно доносить и родить здорового малыша, иногда присутствие в организме матери условно-патогенных микроорганизмов весьма пагубно отражается на состоянии зародыша, а также возможно прямое инфицирование новорождённого через плаценту или родовые пути в момент родоразрешения.
На ранних стадиях вынашивания микоплазмоз может привести к неправильному развитию плода, замиранию беременности и самопроизвольному выкидышу, на поздних – к появлению фетоплацентарной недостаточности, нехватке кислорода (гипоксии) и психическим отклонениям.
Заболевания новорождённых, которые могут быть спровоцированы микоплазменной инфекцией:
- пневмония – воспаление лёгких;
- послеродовой сепсис – заражение крови;
- менингит – воспаление оболочек мозга.
Учитывая внушительный список возможных осложнений, раньше врачи советовали инфицированным женщинам искусственное прекращение беременности (медицинский аборт). Сегодняшняя практика изменилась.
Мнение эксперта
Люванова Арина Викторовна, специализируется на женских венерологических заболеваниях
Чтобы свести к минимуму риск заражения микоплазмозом ребёнка, будущей матери, как правило, предлагается пройти курс терапии антибактериальными препаратами, что является допустимым риском по достижении плодом 22 недель развития.
Однако зарубежные врачи-гинекологи признали такую практику бессмысленной, так как вреда она причиняет больше, чем пользы: часто это вызывает аллергию на препарат, а также условно-патогенные микроорганизмы, причём не только микоплазмы, но и любые другие развивают невосприимчивость к антибиотикам, что может принести женщине множество неприятностей в будущем. Поэтому, если беременность проходит хорошо и без осложнений, вполне можно ограничиться регулярным контролем над состоянием и обойтись без использования антибиотиков. В этом случае шанс передачи инфекции ребёнку составляет около 50 %, причём заражение девочки более вероятно, чем мальчика. Но не всё так плохо: у малышей микоплазмоз поражает в основном органы дыхательной системы (респираторный тип), а не мочеполовой, поэтому их организм гораздо более склонен к самоизлечению, чем взрослый. Хотя здесь опять же повезло мужскому полу: в большинстве случаев оно наблюдается именно у них.
Mycoplasma hominis
Это внутриклеточный безъядерный микроорганизм, обладающий особым жизненным циклом, изменчивостью и устойчивостью к большинству антибиотиков. Микоплазмы растут и развиваются как на живых клетках, так и за их пределами. Это грамотрицательные шаровидные или нитевидные тельца, неподвижные или обладающие скользящей подвижностью. Отсутствием клеточной стенки обусловлены биологические свойства микоплазм: полиморфизм и пластичность клеток, их осмотическая чувствительность, способность проходить через микроскопические поры и бактериальные фильтры. Они содержат цитоплазматическую мембрану, нуклеоид и рибосомы.
Микоплазмы являются факультативными анаэробами и получают энергию из глюкозы и аргинина. Эти микробы требовательны к питательным средам: хорошо растут в присутствии глюкозы, аминокислот, пептона. Для культивирования микоплазм используют жидкие и плотные питательные среды. На жидких средах микробы растут в виде равномерной мути, а на плотных — в виде мелких колоний, внешне напоминающих яичницу-глазунью. На кровяном агаре вокруг колоний появляются зоны гемолиза. Инкубируют пробирки и чашки с посевами в термостате при 36-37 °С.
Mycoplasma hominis чувствительна к ультрафиолету, прямым солнечным лучам, рентгеновскому излучению, высокой температуре и высушиванию, дезинфицирующим средствам – «Сульфохлорантину», «Хлорамину». В последнее время микоплазмы приобрели большую устойчивость к большинству антибактериальных, антисептических и противовирусных средств, что привело к определенным трудностям в борьбе с такими заболеваниями.
- Адгезины обеспечивают начальную фазу инфекционного процесса путем прикрепления микробных клеток к эпителиоцитам.
- Эндотоксины, проникая в кровь, вызывают лейкопению, геморрагии, коллапс и отек легких.
- К ферментам агрессии относятся: фосфолипаза А, аминопептидаза, нейраминидаза, протеаза, РНКаза, ДНКаза, тимидинкиназа, эндопептидаза.
Среди всех видов микоплазм наиболее патогенными свойствами обладают mycoplasma hominis и mycoplasma genitalium. Они передаются половым путем и вызывают урогенитальный микоплазмоз. Мycoplasma genitalium диагностируется в более редких случаях. Mycoplasma hominis чаще вызывает патологию у женщин, а mycoplasma genitalium — у мужчин.
Преимущества серологических исследований на микоплазму
В клинических рекомендациях РФ и директивах в основном указано, что серологические методы не могут использоваться для первичной диагностики мочеполовых инфекций.
В то время как в международных рекомендациях он указываются в качестве важных диагностических процедур, наряду с ПЦР.
ИФА часто дополняет прямые методы выявления микоплазмы, а иногда даже заменяют их.
Серологические исследования имеют ряд преимуществ.
Основные из них:
- Инфекция выявляется, где бы она ни находилась.
Не важно, воспалена уретра, маточные трубы или предстательная железа. Если очаг микоплазменного воспаления в организме есть, в крови появятся антитела
Если очаг микоплазменного воспаления в организме есть, в крови появятся антитела.
В то же время прямые методы обнаружения не всегда эффективны в ситуациях, когда бактерия распространяется на внутренние репродуктивные органы.
К моменту развития осложнений часто проходит несколько месяцев или лет с момента инфицирования.
Бактерии проникают в матку и придатки, но их может не быть во влагалище и уретре.
В таком случае мазок покажет отрицательный результат.
Это связано с тем, что берется он лишь из нижних отделов мочеполового тракта.
Если инфекционный очаг локализован выше, то взять клинический материал из места предполагаемой локализации возбудителя попросту невозможно.
Поэтому одним из основных показаний проведения анализа крови на IgG и IgM к микоплазме хоминис являются клинические признаки поражения внутренних половых органов.
- Более выраженная корреляция количественных показателей с интенсивностью воспалительного процесса и ролью в нём микоплазмы хоминис.
ПЦР может выполняться количественным методом.
Но результаты количественного теста не столь информативны.
Некоторые источники даже сообщают о возможности определения показаний к лечению на основании количества, обнаруживаемых в урогенитальном тракте микоплазм.
В литературе встречается порог концентрации 10 в 4 степени копий ДНК в мл.
При таком количестве микоплазмы хоминис предполагается, что лечение необходимо, в то время как при выявлении меньшей концентрации оно якобы не требуется.
На самом деле эти рекомендации устарели.
Нет доказательств, что при меньшем количестве микоплазм в нижних отделах урогенитального тракта риск осложнений меньше.
Большинство опытных венерологов критикуют количественные тесты ПЦР как способ оценки показаний к лечению или установления этиологии воспалительного процесса.

Это связано с тем, что:
- количественные результаты ПЦР постоянно меняются, в зависимости от способа забора клинического материала, а также места, из которого взят мазок
- в разные дни результаты значительно отличаются, так как концентрация микоплазм то нарастает, то уменьшается
- даже если концентрация низкая, это не означает, что она не может резко увеличиться через неделю или через месяц
- если в уретре микоплазм мало, это значит, что их также мало в простате или матке
В то же время анализ на антитела к микоплазме хоминис IgG дают реальное представление об интенсивности протекающего воспаления.
Выполненный в динамике количественный анализ помогает врачу определить:
- является ли микоплазма, обнаруженная в уретре или влагалище методом ПЦР, главным виновником воспаления, либо нужно искать дополнительных возбудителей
- помогает ли проводимое лечение
- увеличивается ли тяжесть воспалительного процесса в динамике и насколько высоким является риск осложнений, восходящего распространения инфекции
При активном процессе титр IgG нарастает.
Это видно в анализах крови, которые сделаны с перерывом в 1-2 недели.
Если же интенсивность воспаления снижается, количество антител тоже уменьшается.
- Ранние результаты.
Исследование крови на IgM к микоплазме может показать положительные результаты уже через неделю после заражения.
То есть, задолго до появления симптомов.
Иногда анализ дает положительные результаты раньше, чем ПЦР.
Как диагностируют микоплазмоз
Диагностировать заболевание на основе внешнего осмотра и сбора анамнеза невозможно. Необходимо сдать специальные анализы, которые помогут выявить микоплазму. Поскольку микроорганизм очень мелкий и может принимать любую форму, выявить его с помощью электронного микроскопа невозможно. Цитологический метод в этом случае не подходит.
К наиболее действенным анализам позволяющим выявить микоплазму относят бакпосев, ПЦР и ИФА.
Бакпосев
Культуральный метод наиболее действенный в том случае если необходимо выявить микоплазму хоминис. Для этого берут мазок из уретры. Делать это нужно не ранее чем через три часа после мочеиспускания. Затем происходит посев материала в питательную среду. В том случае если показатель не превышает 10 в 4 степени, мужчина является носителем микоплазмы. В этом случае лечение не требуется.
Если же этот показатель завышен, необходимо лечение антибиотиками. Преимуществом этого анализа является то, что можно определить чувствительность микроорганизмов к препаратам и есть возможность правильно выбрать тактику лечения.
Недостатки метода:
- С помощью бакпосева невозможно выявить микоплазму гениталис, которая чаще поражает мужчин, она не растет в питательной среде.
- Если мужчина принимает антибиотики, это может стать причиной отрицательного результата.
Посев на микоплазму, для контроля результатов лечения проводится не раньше чем через десять дней после его начала.
Полиферментная цепная реакция
ПЦР дает возможность выявить наличие в организме любого вида микоплазмы. Метод эффективен в 99% случаев. Для определения используется различный материал:
- Мазок или соскоб из уретры или крайней плоти.
- Моча.
- Сперма или секрет простаты.
- Кровь.
Это один из самых результативных методов позволяющий выявить ДНК микроорганизма даже при минимальном количестве его штаммов в биологическом материале. Недостатком его является то, что он обнаруживает только генетический материал, при этом, не определяя количество и чувствительность микроорганизмов к лекарствам.
Хотя усовершенствованный метод ПЦР дает возможность определить количество микоплазмы в режиме реального времени, но такое исследование дорогостоящее и его можно провести не в каждой лаборатории.
Для того чтобы установить факт излечения от микоплазмоза необходимо контрольное исследование которое проводится не ранее чем через месяц после начала лечения. Если материал на исследование взят раньше этого срока, возможен ложноположительный результат.
Иммуноферментный анализ
В его основе лежит выявление антител к микоплазме. Но из-за того, что микроорганизм располагается внутри клеток иммунный ответ организма слабый, поэтому диагностика не достаточно точная. Для исследования используется кровь пациента.
Повторно анализ можно проводить не ранее чем через полгода после прохождения лечения. За этот период уровень антител в крови понизится.
Микоплазма хоминис у женщин
Данный вид бактерии считается условно-патогенным микроорганизмом. Очень часто он не вызывает никаких симптомов. Но при беременности микоплазма становится опасной.

Потому что она может стать причиной:
- самопроизвольного аборта
- осложнений во время беременности
- формирования уродств у плода
- преждевременных родов.
Считается, что обнаруженная микоплазма при подготовке к беременности не обязательно должна быть излечена. При невысокой концентрации бактерий большинство врачей не назначают антибиотики. Они разрешают женщине беременеть. Но на самом деле такая практика весьма опасна. Показанием к лечению микоплазмоза при отсутствии воспалительного процесса и при низком количестве бактерий считается отягощенный акушерский анамнез.
То есть, вас пролечат только в том случае, если в анамнезе есть:
- выкидыши
- бесплодие
- осложнения во время беременности
- мертворождение и т.д.
С точки зрения современной медицины нужно вначале дождаться, пока микоплазма спровоцирует самопроизвольный аборт, и только после этого лечиться. Мы же придерживаемся иного мнения. Чтобы не допустить осложнений у беременных, лучше пролечиться сразу, ещё на этапе планирования. Тем более что лечение не представляет особых сложностей. Оно не требует проведения хирургических операций или больших материальных затрат. Всё что нужно – в течение нескольких дней пропить препараты. Согласитесь, лучше пройти курс антибиотикотерапии своевременно, чем подвергать риску своего малыша. А риск этот достаточно высокий. Потому что во время беременности в первом триместре наблюдается иммунодефицит. Он возникает у всех женщин. Это физиологическое явление, связанное с гормональными изменениями.Иммунитет снижается вследствие повышенной продукции прогестерона и глюкокортикоидов. Поэтому в первом триместре повышается риск инфекционных заболеваний.
Популяция микоплазмы хоминис, если она присутствует в урогенитальном тракте, может увеличиться. В результате у мамочки начинаются воспалительные реакции, возникает угроза инфицирования плода. Лучше всего проводить терапию до начала беременности, но не всегда это получается. Потому что женщины иногда поздно обследуются – не на этапе планирования, а только после зачатия ребенка. Иногда возникает потребность в назначении медицинских препаратов в период гестации. Лечение обычно проводится совместно венерологом и акушером-гинекологом.
Как изменяются количественные значения IgG к микоплазме хоминис
При проведении серологических тестов и интерпретации полученных данных используется такое понятие как титр.
Это максимальное разведение сыворотки, при котором всё еще происходит взаимодействие антигена с антителом.

Чем выше титр, тем больше в крови IgG.
Это говорит о более высокой антигенной нагрузке.
Как правило, она коррелирует с тяжестью инфекционного процесса.
Высокий титр IgG говорит об активной фазе микоплазмоза.
Низкий титр свидетельствует о хронической инфекции или перенесенном в прошлом заболевании.
Лучше всего определять титры в динамике.
Потому что абсолютные значения могут значительно варьировать у разных пациентов, в зависимости от состояния иммунной системы и вирулентности бактерий.
При нарастании титра констатируют активную инфекцию (увеличение в 4 раза за 10-14 дней).
Если же концентрация IgG снижается, это говорит о выздоровлении или затухании обострения микоплазмоза.
Что такое микоплазмоз
Инфекционная болезнь, вызванная негативным воздействием микоплазмов на мочеполовую, дыхательную системы, носит название микоплазмоз. Морфология микоплазм меняется в зависимости условий, среды их обитания. Они существуют в клетках организма, а также пространстве вне их. Чтобы понять, что такое микоплазма и насколько она опасна, достаточно узнать, что эти мельчайшие микроорганизмы имеют разную форму, отличаются пластичностью, потому что их клетки не имеют стенок. Этот факт позволяет им, подобно вирусам, проникать через любые фильтры. Они живут в организме людей, животных (собак, кошек, кроликов, крыс, кур, свиней) и растений.
Статистика показывает, что почти 60% лиц с хроническими мочеполовыми болезнями поражены микоплазмами. Они могут появиться и у здоровых людей (до 15%). Это говорит о возможности бессимптомного инфицирования, возникающего при стрессах, пониженном иммунитете, беременности. Женщины чаще являются бессимптомными микоплазмоносителями, чем мужчины. Микоплазмоз коварен тем, что о его наличии в организме носитель инфекции может не знать, что зачастую приводит к заражению контактирующих с ним людей.
Контрольные анализы после лечения микоплазмы
После завершения терапевтического курса сдаются контрольные анализы.
Для лабораторного контроля излеченности могут использоваться ПЦР или посев.
Предпочтение отдают ПЦР – метод более точен.
С другой стороны, в случае неудачного лечения посев позволяет оценить чувствительность к антибиотикам и сразу же провести повторный курс терапии.
Возможные причины неэффективности лечения:
- несоблюдение пациентом врачебных назначений;
- резистентность микоплазмы к антибиотикам;
- повторные половые контакты с носителем микоплазменной инфекции (реинфекция).
Чтобы исключить повторное заражение сразу после лечения, необходимо одновременно пролечивать всех половых партнеров.
Кроме того, важно, чтобы врач объяснил пациенту важность точного соблюдения терапевтической схемы. Нельзя самостоятельно:
Нельзя самостоятельно:
- менять препараты на другие;
- снижать дозы;
- принимать антибиотики нерегулярно;
- раньше запланированного срока прекращать прием препаратов (часто пациенты так поступают после исчезновения симптомов, ошибочно считая себя излечившимися).
В меньшей степени поддается контролю такая причина как резистентность микоплазмы к антибиотикам.
Но в любом случае есть препараты, к которым эта бактерия окажется чувствительной.
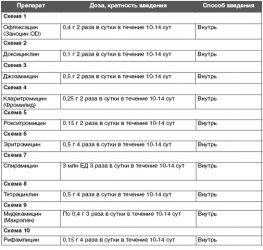
Повторный курс назначается с использованием антибиотиков другой фармакологической группы.
Например, если джозамицин оказался бесполезным, на втором этапе лечения назначают доксициклин.
Общая характеристика микоплазмы
Патогенность микоплазм для человека невозможно было доказать до конца XX века из-за их уникальных свойств:
- Очень мелкие размеры.
- Отсутствие микробной стенки.
- Живут внутри эпителиальных клеток.
- Очень часто сочетаются с другими венерическими инфекциями и маскируются ими.
Основная причина такой «скрытности» микробов – недоступность визуальной диагностике из-за мелких размеров и внутриклеточного расположения микробных тел.
После обнаружения микроорганизмов медики сочли их отдельным видом – генитальной микоплазмой.
Споры о том, насколько патогенны микробы, продолжались больше 10 лет.
И только в 1990 году, с появлением молекулярно-генетической диагностики, удалось выяснить, что в мочеполовых путях человека может обитать несколько микроорганизмов из рода Mycoplasmataceae:
- Mycoplasma genitalium;
- hominis;
- Ureaplasma urealyticum;
- parvum.
По анализам ДНК возбудителей, выделенных от пациентов с воспалительными заболеваниями мочеполового тракта, было установлено следующее.
Микоплазма хоминис и оба представителя рода уреаплазма приводят к воспалению только после того, как их количество на слизистых оболочках превысит определенный порог.
Зато Mycoplasma genitalium всегда становится причиной патологии.
Обнаружение ДНК этого возбудителя – повод установить диагноз микоплазмоза и начать лечение.
Симптоматика
Mycoplasma genitalium вызывает бесплодие у женщин и мужчин. Этот микроб способствует развитию простатита, уретрита, аднексита, эндометрита, цервицита, цистита.
Инкубационный период урогенитального микоплазмоза длится около месяца. В это время микоплазмы активно размножаются. У женщин заболевание может долгое время протекать бессимптомно, в связи с чем лечение откладывается и повышается риск осложнений. Микоплазма гениталиум проявляется следующими симптомами:
- Обильными выделениями из влагалища разного цвета и консистенции,
- Болезненными ощущениями при мочеиспускании и половом акте,
- Зудом, покраснением и жжением гениталий,
- Отеком и гиперемией половых губ,
- Тянущей болью в животе, особенно перед менструацией,
- Межменструальными кровотечениями,
- Признаками интоксикации.
Симптомы обостряются в критические дни, в климактерический период и при беременности. Слабая симптоматика приводит к хронизации патологии.
Генитальная микоплазма — частая причина бактериального вагиноза, проявляющегося запахом «тухлой рыбы» из влагалища, жидкими и обильными выделениями сероватого цвета. Постепенно они становятся более густыми и изменяют свой цвет на желтовато-зеленый. В тяжелых случаях развивается гнойный бартолинит, симптомами которого являются: лихорадка, отек больших половых губ, боль и дискомфорт в промежности, гнойные выделения.
При отсутствии адекватной терапии микроб приобретает устойчивость ко многим антибактериальными средствами. Спустя некоторое время микоплазма проникает в матку, вызывает развитие спаечного процесса и эндометрита.
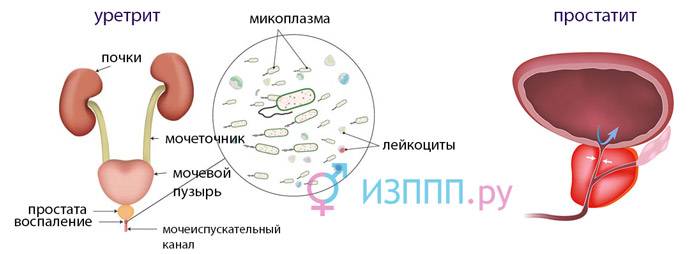
Мужчины редко являются носителями микоплазмы. У них генитальная микоплазма вызывает уретрит и простатит. Отверстие уретры отекает и краснеет, появляются незначительные выделения с неприятным запахом. Больные жалуются на частые позывы к мочеиспусканию, резь и боль в паху, иррадиирующие в лобок, прямую кишку, мошонку, промежность, поясницу. При этом происходит снижение фертильности и нарушение эрекции. Микоплазма фиксируется на поверхности сперматозоида и повреждает его. При этом скорость движения его уменьшается, а способность к оплодотворению нарушается. У больных развивается бесплодие.
генитальная микоплазма у мужчин вызывает уретрит и простатит
Выявление заболевания
Предположить наличие заболевания может опытный специалист в ходе планового осмотра. Если воспаление слизистой обнаружено визуально, пациенту назначается УЗИ органов малого таза и дополнительные клинико-лабораторные исследования, позволяющие подтвердить или опровергнуть диагноз. После диагностики врач назначает лечение.
Обнаруживают микоплазменную инфекцию при помощи следующих методов:
- Метод ПЦР (полимеразная цепная реакция). Суть метода заключается в выявлении ДНК микоплазмы хоминис в образце пробы. Биоматериалом для исследования может быть кровь, моча, отделяемое мочеполовых органов. Этот способ эффективен при выявлении заболевания на ранней стадии, при хронической форме недуга, а также в случае, если болезнь протекает в скрытой форме. Недостаток метода — отсутствие возможности определить чувствительность микроорганизмов к препаратам.
- Бактериологический посев на питательные среды — точный способ выявления возбудителя. Позволяет не только идентифицировать микроорганизм, но и определить чувствительность возбудителя к антибактериальным препаратам. Исследуется отделяемое уретры и влагалища. Существенным недостатком является длительность получения результата.
- ИФА (иммуноферментный анализ) подразумевает выявление антител в крови (IgM и IgG). Метод считается менее информативным. Как правило, при выявлении антител назначаются дополнительные исследования. Иммуноферментный анализ используют для оценки качества терапевтических мероприятий.
- ПИФ (прямая иммунофлюоресценция). Суть метода заключается в окраске мазка специальными веществами, которые позволяют обнаружить микроб в люминесцентном микроскопе.
ИФА (иммуноферментный анализ)
Серологические методы исследования
В исключительных случаях для диагностики микоплазмоза используют методы выявления специфических антител, а именно иммуноферментный анализ (ИФА) и реакцию пассивной гемагглютинации (РПГА).
Для проведения анализа требуется сдавать парные пробы сыворотки крови. То есть забор материала и его исследование проводится не один раз, а несколько, через промежутки времени. Для выводов необходим не абсолютный результат, а динамика показателей.
Рост значений IgM/IgG говорит об активном инфекционном процессе. Стабильные титры указывают, что иммунитет к возбудителю выработался в прошлом.
Способность микоплазм к взаимодействию с клеткой хозяина позволяет им уйти от общего и клеточного иммунного ответа. Из-за этого точность серологической диагностики по крови снижается.
Здоровые люди могут иметь специфические антитела, а инфицированные не отвечать на присутствие микробов.
Серологический тест пригоден для:
- выявления микоплазм в острых случаях урогенитальной патологии при отсутствии хламидий, трихомонад или гонококков;
- для диагностики генерализованных процессов;
- при послеродовых осложнениях в виде сепсиса, бактериемии;
- при бесплодии, невынашивании беременности.
Специальной подготовки к тесту не требуется. Забор крови на анализ проводят утром натощак. Ответ готов через 1,5 часа с момента начала исследования.
При проведении исследований методом ПЦР в бланке пишут «отрицательно», если ДНК микоплазм не обнаружены, или «положительно», если таковые имеются. Во втором случае возможно носительство или активный инфекционный процесс.
Иммунологические исследования на антитела класса IgM и класса IgG к Mycoplasma выдают ответ в виде «отрицательно/сомнительно/положительно». Первый вариант можно расшифровывать как:
- заражение произошло в срок до 2 недель;
- заражение не вызвало сильного иммунного ответа;
- заражения нет.
Лаборант поставит такой ответ в случаях, если в пробе найдет меньше 8 антител IgM и меньше 5 антител IgG.
Сомнения будут вызывать пробы с наличием 9 антител IgM и 5 антител IgG. Титры положительных ответов распределяются следующим образом:
| Титр | anti-Myc. hominis IgM | anti-Myc. hominis IgG |
| слабоположительный | 10 — 30 | 10 |
| положительный | 40 — 1100 | 20 |
| сильноположительный | > 1100 | ≥40 |
Расшифровка результатов
Посев
Главный показатель результата бактериологического исследования — титр, то есть концентрация бактерий. Если титр меньше 10^4 КОЕ/мл, человек считается здоровым, если больше — имеется микоплазмоз. При положительном результате проводится дополнительное исследование на чувствительность микоплазм к антибактериальным средствам.
ПЦР
Анализ на микоплазму, проведенный методом ПЦР, расшифровывается очень просто — возможно только два варианта: «отрицательно» или «положительно«. Если в бланке значится «отрицательно», значит, ДНК микоплазм в образце биоматериала отсутствует, если «положительно» — значит, микоплазмы есть.
ИФА
При ИФА-исследовании возможно три варианта результата — «отрицательно«, «положительно» и «сомнительно«.
Следует понимать, что отрицательный результат (меньше 8 антител IgM и меньше 5 антител IgG) еще не значит, что инфекции нет. Поскольку ИФА выявляет не саму инфекцию, а антитела к ней, отрицательный вариант может говорить о том, что человек здоров, или заражение произошло совсем недавно (менее 2 недель назад), или же иммунная система по какой–либо причине не сработала, как должна была.
Сомнительный результат (9 антител IgM и 5 антител IgG) может говорить как о наличии инфекции, так и о ее отсутствии, в этом случае рекомендуется сдать анализ на микоплазмы еще раз через некоторое время.
Положительный результат (больше 9 антител IgM и больше 5 антител IgG) говорит о наличии инфекции.
Считается, что в общем случае нет необходимости лечить микоплазму хоминис.
Где можно сдать биоматериал на анализ?
Сдать анализ на микоплазму можно как в государственных поликлиниках, кожвендиспансерах и прочих медучреждениях, так и в частных лабораториях.
Сколько стоит анализ на микоплазмы?
Как правило, анализы на микоплазму обходятся недорого — практически любой может позволить себе пройти обследование в коммерческой лаборатории.
Стоимость ПЦР на микоплазму начинается с 400 рублей.
Цена бактериологического обследования, включающего также тест на чувствительность культуры к антибактериальным препаратам, обойдется примерно в 2200–2500 рублей.
Цена ИФА в частных лабораториях Москвы составляет около 850–1000 рублей.
Специфические тесты
Анализ на Mycoplasma pneumoniae, антитела типа IgM – это исследование при котором для диагностики берут кровь, такая сдача биоматериала служит для выявления специфических антител при микоплазменной пневмонии. По результатам определяют специфические иммуноглобулины, которые защитная система вырабатывает при наличии инфицирования. Для проведения теста необходимо сдать кровь из вены. После полученную сыворотку отправляют в лабораторию, где исследуют методом ИФА.
Если показатели находятся в норме, то расшифровка должна показать отрицательные результаты. При наличии в сыворотке антител IgM – первый признак острого течения микоплазмоза. Данное исследование проводят еженедельно в течение месяца. Цена на этот тест зависит от уровня клиники и диагностической лаборатории
Важно понимать, что даже после полного излечения в организме человека остается остаточное количество антител типа IgM
Для полной диагностической картины необходимо также провести исследования на антитела типа IgG и IgA. Они помогут определить возбудителей типа хоминис и гениталиум. Для выявления этих антител из сыворотки или эпителия слизистой выделят определенные части ДНК патогенов, а затем путем клонирования изучают их до получения полной картины заболевания.
Для получения достоверных данных — взятый для диагностики биологический материал должен быть свежим, его нельзя длительно хранить, замораживать или подвергать тепловой обработке. Сдать кровь для теста можно в любой лаборатории, скорость получения результатов и цена исследования будут разниться в зависимости от комплексности проведения тестов.
Хронический уреаплазмоз у женщин
Заболевание чаще обнаруживается у пациентов женского пола.
Оно может быть выявлено случайно, во время профилактического обследования.
Уреаплазмоз у женщин чаще выявляется:
- вместе с другими половыми инфекциями;
- при наличии признаков дисбактериоза влагалища;
- на фоне хронических воспалительных процессов органов таза.
Чаще всего уреаплазмы поражают уретру.
Но одним только мочеиспускательным каналом они не ограничиваются.
Бактерии проникают во влагалище, поднимаются вверх и достигают матки с придатками.
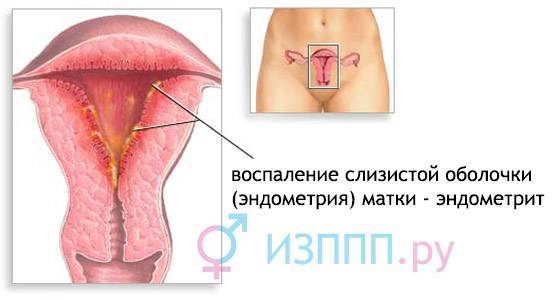
Возможно воспаление цервикального канала, эндометрия.
При поражении слизистой матки развивается эндометрит.
Он характеризуется воспалением функционального и базального слоя эндометрия.
При этом нарушается процесс его созревания к середине цикла.
В случае присоединения вторичной бактериальной флоры и значительного воспалительного процесса возможно необратимое повреждение росткового слоя эндометрия.
Поднимаясь выше, уреаплазма поражает маточные трубы, яичники.
При обследовании методом ПЦР эта бактерия довольно часто обнаруживается в репродуктивных органах.
Хотя не всегда она вызывает выраженное воспаление.
Но она является кофактором для других бактерий.
Это могут быть как возбудители венерических инфекций, так и неспецифическая микробная флора.
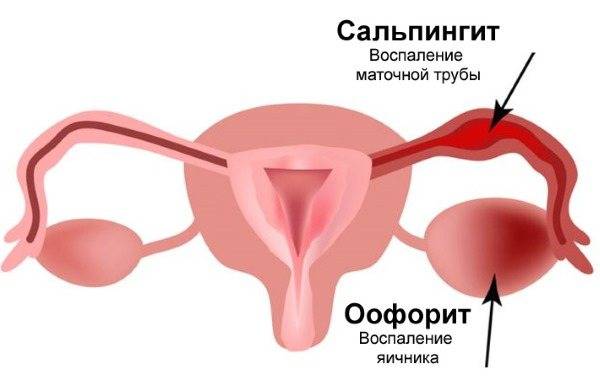
В присутствии уреаплазм часто возникают сальпингоофориты.
Они проявляются:
- болями в животе;
- нарушением цикла;
- невозможностью зачатия ребенка;
- кровотечениями;
- спазмами.
Распространяться уреаплазма может и в органы мочевыделительной системы.
Она проникает в мочевой пузырь и увеличивает риск бактериального цистита.
В дальнейшем бактерии могут подниматься ещё выше.
Уреаплазмы нередко обнаруживаются в чашечно-лоханочной системе почки.
Есть сведения, что их присутствие увеличивает вероятность пиелонефрита.
В то же время у многих женщин в течение продолжительного периода хронический уреаплазмоз может протекать без симптомов.
Нередко его выявляют спустя годы после инфицирования.