Нередко вы можете встретить людей с интересным выражением лица: оно асимметрично, как будто искажено, безэмоциональное, возможно, сопровождается мелкими мышечными подергиваниями. Все эти признаки объединяются общим названием – невроз лица.
Причины и симптомы невралгии
При первичной невралгии отсутствуют какие-либо сопутствующие заболевания. Если невралгические боли являются следствием опухолевых, инфекционных или воспалительных процессов – говорят о вторичной невралгии. Это состояние может стать следствием таких обстоятельств, как:
- травматические повреждения;
- перенесенные инфекционные заболевания, очаги хронического воспаления, например, разрушенные зубы или гайморит;
- переохлаждение организма, злоупотребление алкоголем;
- остеохондроз различных отделов позвоночника;
- наличие опухолей, в том числе и злокачественных.
- Постгерпетическая невралгия: лечение в …
- Постгерпетическая невралгия — лечение в …
- Как усмирить межреберную невралгию?
- Постгерпетическая невралгия: лечение в …
- Постгерпетическая невралгия — лечение …
- Постгерпетическая невралгия: симптомы …
Характерным симптомом невралгии является жгучая приступообразная боль, которая имеет тенденцию распространяться по ходу периферических ветвей пораженного нерва. Например, при невралгии тройничного нерва острая боль иррадиирует в верхнюю и нижнюю челюсти, а также в область лба, а при межреберной невралгии боль возникает при дыхании и локализуется в межреберных промежутках. Может наблюдаться рефлекторное подергивание мышц, а также изменение цвета кожи над пораженным фрагментом нерва.
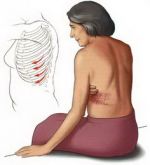
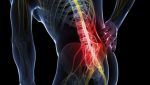
Причины развития межреберной невралгии
К появлению и развитию межреберной невралгии могут привести самые разные причины от неосторожного движения до наследственных заболеваний. Ниже перечислены основные причины, из-за которых может возникнуть межреберная невралгия:
- резкие неловкие движения. Велика вероятность внезапного сдавливания межреберных нервов во время активных физических занятий, работы. Это может привести лишь к кратковременному защемлению, но может стать и причиной того, что межреберные нервы так и останутся в неправильном положении и боли станут периодическими;
- травмы. Особенно опасны повреждения грудного отдела, шеи, спины, переломы ребер и позвонков. Любая травма — это раздражение нервного корешка (отростка), который в процессе заживления может поменять свою форму и местоположение, быть втянутым в заживающий рубец или сдавлен костными мозолями. В большинстве случаев в процессе выздоровления нервные окончания возвращаются на место, но иногда могут оказаться передавленными костями, что опять становится причиной регулярных болей и неприятных ощущений;
- повышенные физические нагрузки. При подъеме тяжелых грузов, сложной физической работе, перенапряжении происходят микроразрывы (микротравмы) межреберных мышц, что в процессе заживления может спровоцировать неправильное положение нервного корешка;
- переохлаждение организма. Раздражение нервных окончаний, вызванное холодом, приводит как к краткосрочным защемлениям нервов (приступам межреберной невралгии), так и к неправильному их положению, что провоцирует перетекание заболевания в хроническую стадию;
- инфекционные заболевания. Особенно опасны такие инфекции, как туберкулез, некоторые тяжелые формы гриппа, опоясывающий лишай. Но и другие, вроде бы не связанные с грудным отделом, иногда становятся причиной невралгии. Токсины, выделяемые вирусами, достаточно легко распространяются по кровеносной системе организма и могут стать причиной поражения периферических нервов;
- заболевания позвоночника. Часто возрастное сжатие межпозвоночных дисков или заболевания приводят к уменьшению их толщины. В результате происходит проседание позвоночного столба и сдавливание спинномозговых корешков. При этом раздражение нерва распространяется и на межреберный отросток;
- врожденные отклонения. Патологии в строении позвоночника или ребер приводят к тому, что межпозвоночные и межреберные нервы защемляются смыкающимися и/или неправильно расположенными костями;
- неправильный образ жизни. Злоупотребление алкоголем и наркотическими веществами, недостаток витаминов, наличие токсинов в пище, нездоровая экология — все это приводит к нарушениям работы периферической нервной системы, раздражению нервных корешков и, в итоге, может стать причиной межреберной невралгии.
Список причин межреберной невралгии достаточно обширен, но в большинстве случаев все сводится к отсутствию должного внимания к собственному здоровью. Поэтому столь важны профилактические осмотры у врача-остеопата с раннего возраста. Ведь обычно именно нарушения в работе нервной системы становятся причиной многих более тяжелых (в том числе хронических) заболеваний. Диагностировать вовремя их симптомы и назначить адекватное лечение для предотвращения развития и дальнейшего течения болезни — вполне решаемая задача для опытного остеопата.
Иннервация челюстно-лицевой области включает в себя:
-
черепно-мозговые нервы;
-
спинно-мозговые нервы (шейные сплетения);
-
вегетативную нервную систему: парасимпатическая (крылонебные, ушные, носоресничные, поднижнечелюстные, подъязычные узлы).
Для челюстно-лицевой области характерна высокая степень иннервации, осуществляемой как чувствительными, так и двигательными нервными образованиями. Симпатическая иннервация представлена веточками симпатических узлов и периваскулярных сплетений. Челюстно-лицевая область иннервируется в основном тройничным и лицевым нервами. Они являются смешанными. Так, тройничный нерв, помимо чувствительной функции, выполняет двигательную (для жевательных мышц), а лицевой нерв, помимо двигательной функции, осуществляет вегетативную регуляцию (для подчелюстной и подъязычной слюнных желез).
При диагностике нейростоматологических синдромов очень трудно выявить поражение той или иной системы.
В клинической практике стоматологов на сегодняшний день основная когорта пациентов с поражением нервов с болевым синдромом — это пациенты с поражением вегетативных нервных узлов (в частности это крылонебные, поднижнечелюстные узлы).
Именно крылонебный узел чаще всего поражается на стоматологическом приеме. Как он пальпируется?
Если к Вам пациент обратился с постоянно ноющей болью в области лица, и у данного пациента нет гипоэстезии (пониженная чувствительность органов чувств к раздражителям), тот доктор заводит палец в свод преддверия полости рта, продвигая палец к верху и внутрь. Если возникла болезнь, то, скорее всего это воспаление крылонебного узла.
В данном случае просим пациента широко открыть рот в области восьмого зуба. Под внутренней косой линией (между 7 и 8 зубом) пальпируем это место.
Из курса анатомии мы помним, что черепно-мозговые нервы – это двенадцать пар нервов, отходящие от ствола мозга. Их обозначают римскими цифрами по порядку их расположения, каждый из них имеет собственное название.
Спинно-мозговые нервы (спинальные нервы) — это 31 пара нервов, которые берут начало в спинном мозге и выходят из него между соседними позвонками почти по всей длине позвоночника. В их состав входят и сенсорные нейроны, и моторные нейроны, поэтому их называют смешанными нервами.
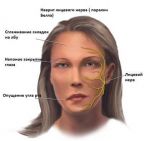
Иннервация челюстно-лицевой области наглядно:
На данном рисунке видна связь лицевого нерва и тройничного нерва.
1. Лицевой нерв
2. Подглазничный нерв (2-ая ветвь ТН)
Лицевой нерв в основном является двигательным и регулирует работу мимических мышц лица.
Подглазничный нерв отвечает за чувствительность достаточно большого количества мышц и тканей.
1. Связи с ушно-височным (ТН).
2, 3. С языкоглоточным.
3. С блуждающим.
Иррадиация болей при раздражении языкоглоточного нерва.
- Невралгия: симптомы и лечение …
- Невралгия: симптомы и лечение …
- Постгерпетическая невралгия: симптомы …
- Межреберная невралгия — симптомы и …
- Лечение межреберной невралгии лазером …
- Невралгия — что это, причины, симптомы …
Классификация лицевого нерва (Карлов В.А., Савицкая О.Н.)
Верное распределение пациентов на нейростоматологическом приёме
- Парасимпатотоническими кризами проявляются бронхиальная астма, крапивница, вазомоторный ринит, морская болезнь; симпатотоническими – спазм сосудов в виде симметричной акроасфиксии, мигрень, транзиторная форма гипертонической болезни, сердечно‑сосудистые кризы при гипоталамическом синдроме, ганглионарных поражениях.
-
Невралгия тройничного нерва не проходит безболезненно, это довольно серьезный недуг. Такая болезнь чаще всего поражает женщин в возрасте 50-70 лет. В некоторых случаях требуется даже хирургическое вмешательство.
-
Нейропатия тройничного нерва — поражение тригеминальной системы, которое характеризуется изменениями интерстициальной ткани, миелиновой оболочки, осевых цилиндров и проявляется болью, парестезиями и расстройствами чувствительности в зонах иннервации его основных ветвей.
-
Синдром Игла – патология, для которой характерно изменение положения, формы и размеров шиловидного отростка, отходящего от височной кости, а также деформация шилоподъязычной связки.
Причины поражения невралгии тройничного нерва
Невралгия в переводе означает боль по ходу нерва. Имея в строении 3 ветви, тройничный нерв отвечает за чувствительность одной стороны лица и иннервирует строго определенные зоны:
1 ветвь — орбитальную область;
2 ветвь — щеку, ноздрю, верхнюю губу и десну;
3 ветвь — нижнюю челюсть, губу и десну.
Причины развития невралгии:
-
переохлаждение лица;
-
хронические инфекционные заболевания в лицевой области (хронические синуситы, кариес зубов);
-
нарушение обмена веществ (сахарный диабет, подагра);
-
хронические инфекционные заболевания (туберкулез, бруцеллез, сифилис, герпес);
-
нагноение костей черепа, особенно челюстей (остеомиелиты);
-
тяжелые аллергические заболевания;
-
опухоли головного мозга.
КТ подглазничных каналов в прямой проекции
Невралгия тройничного нерва нейроваскулярный конфликт
Консервативное лечение невралгии тройничного нерва:
- Противосудорожная терапия (карбамезипин и его производные) по схеме:
- первые двое суток по 0,1 – 2,3 раза в день.
- вторые двое суток по 0,2 – 2,3 раза в день.
- пятые-седьмые сутки 0,2 – 3,4 раза в день с последующим снижением до 0,1 – 2,3 раза в день.
- Противовоспалительная терапия – кетонал по 1 таблетке 2 раза в день (после еды) в течение 5 дней.
-
Витамины группы В.
-
Гипосенсибилизирующая терапия – тавегил по 1 таблетке на ночь в течение недели.
-
Противовирусная терапия – цитовир 0,2 – 3 раза в день в течение 6 дней.
-
Иммуномодулирующая терапия – иммунал по 20 капель 3 раза в день в течение месяца
-
Сухое теплое место на ночь.
Иррадиация боли при нейростоматологических заболеваниях, вызванных герпесвирусными инфекциями
Причины основных нейростоматологических заболеваний:
ПАРАСИМПАТИЧЕСКИЕ ВЕГЕТАТИВНЫЕ УЗЛЫ ГОЛОВЫ (СХЕМА)
Запись на приём невролога
Ваше сообщение успешно отправлено!
/* */ Многопрофильная медицинская клиника «Мед-Арт» Санкт-Петербург, Приморский район, ул. Шаврова, д. 13/1
- Гинекология
- Диагностика
- Ведение беременности
- Лечение бесплодия
- Дерматология
- Трихология
- Косметология
- Подология
- Урология
- Эндокринология
- Маммология-онкология
- Неврология
- Гирудотерапия
- Хирургия
-
Комендантский проспект
2,5 км.
7 мин.
№23 ~ 12 мин.
-
Старая Деревня
4,6 км.
15 мин.
№12 ~ 30 мин.
-
Пионерская
4,6 км.
13 мин.
№К-168, 50
-
Чёрная Речка
6,8 км.
17 мин.
№79 ~ 26 мин.
-
Комендантский проспект
0,3 км.
1 мин.
7 мин.
-
Долгоозерная улица
1,2 км.
3 мин.
15 мин.
-
Богатырский проспект
3,1 км.
8 мин.
38 мин.
-
Коломяжский проспект
4,6 км.
13 мин.
58 мин.
Режим работы: пн-сб с 10:00 до 21:00 © 2012 — 2021. Все права соблюдены. Обращаем ваше внимание на то, что данный интернет-сайт носит исключительно информационный характер и не является публичной офертой. В социальных сетях:
Невралгия тройничного нерва
Невралгия седалищного нерва
- болью в ягодицах и по задней стороне ног. Это может быть жжение, прострелы с приступообразным течением различной степени выраженности;
- боль распространяется сверху вниз;
- она сосредоточена в одной конечности, но если процесс распространяется на обе, то в одной ощущается боль, а в другой – онемение и ощущение «мурашек»;
- боль усиливается при движении;
- может повышаться температура тела;
- ощущение слабости пораженной ноги;
- в сложных случаях – отсутствие контроля за актом мочеиспускания и дефекации.
Симптомы невралгии при поражении затылочного нерва
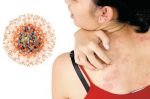
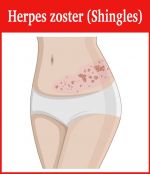
Постгерпетическая невралгия
- Постгерпетическая невралгия: что это …
- Невралгия: симптомы и лечение …
- Межреберная невралгия — симптомы и …
- Постгерпетическая невралгия: симптомы …
- Межреберная невралгия — симптомы и …
- Невралгия: симптомы и лечение …
- пульсирующей или режущей болью, могут отсутствовать периоды затишья, она выматывает и вызывает депрессию;
- мучительным зудом и покалыванием;
- у пожилых пациентов может возникнуть паралич рук и ног.
Как отличить невралгию от других болезней
- повторение боли;
- отек и скованность в нижней половине тела;
- любые движения приносят боль, и она усиливается;
- повышенное потоотделение, изменение цвета кожи в районе поражения;
- усиление боли при раздражении триггерных точек.
Текст: Юлия Лапушкина.
Мигрень
Это состояние сопровождается приступами нестерпимой головной боли. Оно также связано с нарушением работы тройничного нерва, а, точнее, с его раздражением в одной части головы. Здесь впоследствии и локализуется боль.
Возникновение мигрени включает в себя несколько стадий:
- начальную;
- ауру;
- болевую;
- заключительную.
Парестезии головы и лица появляются при развитии стадии ауры. При этом пациента беспокоит чувство покалывания и ползания мурашек, которое возникает в руке и постепенно переходит в область шеи и головы. У человека немеет лицо, ему становится сложно говорить. Беспокоит головокружение и зрительные нарушения в виде световых вспышек, мушек и уменьшения поля зрения.
Лицевые парестезии являются предвестниками мигрени, но часто приступ возникает, минуя стадию ауры.