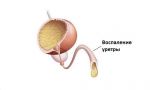
Уретрит – это воспалительное заболевание с поражением слизистой оболочки мочеиспускательного канала (уретры). Имеет инфекционную или неинфекционную природу. В зависимости от пола и образа жизни, различается этиологией, набором симптомов и прогнозом на излечение. Нередко требует комплексной терапии с различными заболеваниями мочеполовой системы.
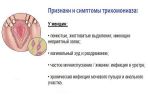
Причины трихомониаза: особенности трихомонад
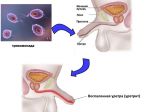
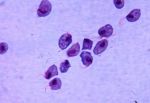
Трихомониаз вызывает бактерия Trichomonas vaginalis. Попав в организм трихомонада провоцирует воспаление слизистых оболочек органов мочеполовой системы. Это одна из наиболее распространенных групп бактерий, провоцирующих половые заболевания (ИППП).
Точная статистика отсутствует, но ученые полагают, что на данный момент зараженных или носителей бактерии в мире от 600 млн. до 1 млрд. человек. Ежегодно в мире регистрируется более 50 млн случаев заражения трихомонадами.
Это необычная бактерия. Трихомонада (Trichomonas vaginalis) – простейший одноклеточный организм, образующий колонии. Объединяясь, трихомонады действуют как целостный организм. Они атакуют слизистые оболочки и уничтожают молочнокислые бактерии, создающие нормальную флору слизистых тканей. Всего в организме человека можно обнаружить три разновидности трихомонад, но только Trichomonas vaginalis является опасной разновидностью, способной к агрессивным действиям. Поэтому в анализах на трихомониаз выделяют именно этот подвид.
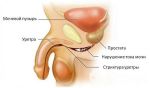
Колонии бактерий локализуются в области нижних мочеполовых путей:
- Мочеиспускательный канал;
- Влагалище;
- Простой.
При отсутствии должного лечения бактерии распространяются по всем органам мочеполовой системы, требуя комплексного и целенаправленного лечения.
Причины воспаления
Все причины можно разделить на 4 группы:
Инфекционный фактор. Делится на специфическую и неспецифическую инфекцию:
- Неспецифическая инфекция – бактерии (стафилококк), вирусы (грипп, паротит, герпес), микоплазмы, хламидии, грибы (кандида);
- Специфическая инфекция — гонорея, туберкулез, сифилис;
Инфекция проникает в орган разными путями: гематогенным (через кровь), секреторым (зчастую это путь специфических инфекций), через лимфоузлы и через каналы (семявыводящий проток, уретру).
- Уретрит: симптомы и лечение воспаления …
- Уретрит: симптомы и лечение воспаления …
- Трихомонадный уретрит у мужчин и женщин …
- Трихомонадный уретрит у мужчин и женщин …
- Трихомонадный уретрит у мужчин и женщин …
- Трихомонадный уретрит у мужчин и женщин …
Через кровь поражение возникает из-за наличия инфицированных очагов как в малом тазу, предстательной железе, уретре, так и при ангине, синусите и др.
- Гранулематозный эпидимит развивается из-за попадания сперматозоидов за пределы канальцев яичка, травматического воздействия или других факторов. Появление сперматозоидов в клетчатке яичка вызывает сильную аутоиммунную реакцию организма, из-за которой происходит полное уничтожение яичка и придатка, с замещением последних гранулематозной тканью.
Общие и местные предрасполагающие факторы:
- Сниженный иммунитет (из-за наличия разных заболеваний – СПИДа, сахарного диабета, рака и др.), после хирургического вмешательства;
- Проблемы с мочеиспуканием (инфравезикальная обструкция, хроническая задержка мочи, передерживание мочи);
- Переохлаждение, перегревание.
Классификация препаратов
- Антибактериальные (фторхинолоны, производные фосфоновой кислоты, производные пенициллина, цефалоспориновый ряд). Антибиотики уничтожают бактерии, которые являются причиной развития болезни. При острой форме заболевания назначаются антибактериальные препараты широкого спектра действия.
- Уроантисептики. Обладают антибактериальной, противогрибковой, противопротозойной и противовирусной эффективностью. Патогенные микроорганизмы практически не вырабатывают устойчивость к лекарственным средствам данной группы.
- Противогрибковые. Назначаются при цистах грибкового происхождения и широко используются для предотвращения присоединения грибковой инфекции.
- Противовирусные. Необходимы для лечения заболевания вирусного происхождения. Назначаются только после постановки диагноза.
- Спазмолитические. Расслабляют гладкую мускулатуру, что способствует облегчению боли и устранению застоев инфицированной мочи.
- Обезболивающие и противовоспалительные. Предназначены для устранения воспалительного процесса и облегчения симптоматики. Способствуют облегчению мочеиспускания, опорожняя мочевой пузырь полностью.
Диагностика хронического простатита
При наличии выраженных симптомов, диагностировать хронический простатит несложно. Но это заболевание нередко протекает бессимптомно, что осложняет его обнаружение. В диагностических целях проводят целый комплекс исследований.
Ассоциацией урологов разработаны анкеты, благодаря которым можно выявить бессимптомно протекающий хронический простатит. Вопросы сформулированы таким образом, чтобы можно было выяснить субъективные ощущения пациента. Не каждый мужчина способен дать правильную оценку своей эректильной функции, качеству оргазма и другим деталям половой жизни. Анкеты, заполненные больным, предоставляют специалисту необходимую для постановки диагноза информацию. В урологической практике чаще всего используют шкалу NIH-CPS.
- Мужской уретрит: первые симптомы и …
- Лечение уретрита | Кунцевский лечебно …
- Трихомонадный уретрит у мужчин и женщин …
- Уретрит: причины, симптомы и лечение в …
- Трихомонадный уретрит у мужчин и женщин …
- Мужской уретрит: первые симптомы и …
В целях дифференцирования хронического простатита от других заболеваний, проводят неврологическое обследование. В перечне используемых диагностических методик выяснение состояния иммунитета больного.
Лечение уретрита
Терапия включает только консервативные методики с использованием медикаментозных препаратов, физиотерапии, фитотерапии.
Внимание! На протяжение всего курса лечения следует воздерживаться от половой жизни. При наличии ЗППП обязательно лечат полового партнера.
По окончании приема лекарств обязательно назначают повторную сдачу анализов.
Медикаментозное лечение
Комплекс лекарственных средств включает:
- антибиотики – подбирают с учетом возбудителя и его устойчивости;
- противовоспалительные лекарства (НПВС);
- диуретики – для повышения мочеобразования;
- антигистаминные препараты;
- составы для восстановления микрофлоры – пре- и пробиотики;
- иммуностимуляторы и иммуномодуляторы;
- витаминные и минеральные комплексы, БАДы.
Курс терапии может длиться от нескольких дней до нескольких месяцев (при хронических формах). В этот период следует употреблять как можно больше чистой негазированной воды – для поддержания диуреза и вымывания микробов, продуктов распада, снижения концентрации мочи (концентрированная урина оказывает раздражающее действие на воспаленные слизистые стенки).
Внимание! Попытка самолечения мощными антибиотиками широкого спектра действия может «загнать болезнь» внутрь и стать причиной развития хронической патологии и различных осложнений.
Фитотерпия
Большую роль в лечении уретрита и заболеваний мочевыделительной системы играют урологические травы и травяные сборы. Они обладают выраженным противовоспалительным, противомикробным, мочегонным действием, ослабляют побочный эффект антибиотиков, поддерживают здоровую микрофлору, укрепляют организм, улучшают общее самочувствие.
Наиболее часто применяют:
- сок клюквы за счет бензойной кислоты оказывает выраженный бактерицидный эффект; ягода является богатым источником витаминов, минералов для устранения гиповитаминозов;
- лист и ягоды брусники, лист толокнянки – сильный и вкусный диуретик; предотвращает застой мочи и нормализует работу всей мочевыделительной системы; за счет высокого содержания арбутина оказывают мощное антисептическое воздействие;
- почечный чай, или ортосифон тычиночный – оказываем мягкое мочегонное воздействие; практически лишен противопоказаний, поэтому может применяться для лечения маленьких детей;
- петрушка – антимикробное, мочегонное иммуностимулирующее, адаптогенное средство;
- трава хвоща полевого – растительный источник кремния; предотвращает развитие мочекаменной болезни, оказывает противовоспалительный и мочегонный эффект;
- эрва шерстистая, или пол-пала применяется для растворения и выгонки мелких конкрементов, оказывает противовоспалительное, легкое обезболивающее, регенеративное, мочегонное действие;
- спорыш, или горец птичий – помимо противовоспалительных и диуретических свойств, проявляет слабый анаболический эффект, поэтому хорошо подходит для лечения пожилых и ослабленных людей.
Травы можно использовать как самостоятельно, так и в составе сборов. В целях укрепления иммунитета лекарственный комплекс можно обогатить растительными антисептиками, иммуномодуляторами, иммуномодуляторами и адаптогенами: ромашка, шиповник, облепиха, арония, корень и листья одуванчика, календула, василек, эхинацея, таволга и др.
Для удобства применения можно воспользоваться урологическими фитопрепаратами на основе упомянутых растений.
Внимание! Лекарственные травы и фитопрепараты – тоже лекарства, поэтому перед приобретением обязательно посоветуйтесь с врачом! Это поможет избежать нежелательных эффектов. В частности, при мочекаменной болезни с крупными конкрементами прием сильных диуретиков может стать причиной закупорки мочеточника и почечной колики.
Физиотерапия
Аппаратные процедуры используют в качестве сопровождения медикаментозному лечению:
- электрофорез и его разновидность – гальванотерапию (внутриорганизменный электрофорез в область мочеиспускательного канала) – применяют для усиления действия антибиотиков и уроантисептиков;
- сидячие ванны – помогают устранить мышечный спазм; часто используют в комплексе с фитотерапией травяными сборами местного действия;
- магнитное поле, диатермия, ультразвук оказывают противовоспалительный и обезболивающий эффект;
- ИК-излучение, УФО-терапию применяют для устранения воспалительного процесса, укрепления и стимуляции иммунной системы.
Важно! Физиопроцедуры противопоказаны или требуют ограничений при наличии выраженных стриктур и злокачественных новообразований уретры.
Гинекомастия и болезни печени
Некоторые патологии печени могут приводить к развитию гинекомастии. В тканях печени происходят важные обменные процессы. Этот орган отвечает за метаболизм стероидов. Поэтому при нарушении его работы, при развитии гепатитов, алкогольного цирроза повышается риск роста молочных желез у мужчин. Специфические почечные ферменты приводят к разрушению пролактина и гонадотропинов, а также к замедлению освобождения тканей организма от продуктов метаболизма. Все это нередко приводит к повышению уровня пролактина и эстрогенов, вызывая прогрессирование гинекомастии.
- Уретрит у мужчин – причины, симптомы и …
- Уретрит: симптомы и лечение воспаления …
- Лечение уретрита | Кунцевский лечебно …
- Уретрит: симптомы и лечение воспаления …
- Уретрит: причины, симптомы и лечение в …
- Уретрит у мужчин: диагностика …