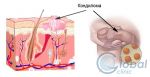
Остроконечные кондиломы — нередкое заболевание у представителей мужского пола. В основном встречается у молодых людей, ведущих активную половую жизнь. Этиология заболевания — вирус папилломы, пассивными носителями вируса ВПЧ являются 90% мужчин.
Остроконечные кондиломы симптомы
У подавляющего большинства людей, зараженных вирусом папилломы человека, он никак не проявляется. Однако, бывают ситуации, когда при наличии единичных остроконечных кондилом беспокоят зуд, жжение во влагалище, когда расположены кондиломы во влагалище, постоянные неприятные ощущения или дискомфорт при половом контакте, и даже болезненность, тогда как обширные поражения не вызывают никаких жалоб. Остроконечные кондиломы возникают лишь у 1-2% людей, зараженных вирусом папилломы человека «низкого риска». Их возникновение и возможные дальнейшие рецидивы связаны с ослаблением общего и местного иммунитета. Остроконечные кондиломы обычно возникают в местах, которые травмируются при половых контактах.
От момента заражения до появления остроконечных кондилом может пройти от нескольких недель до нескольких лет. На половых органах появляются бородавчатые образования розового или телесного цвета. Размер элементов – от 1 мм до нескольких сантиметров. Высыпания могут расти, постепенно приобретая вид цветной капусты. У мужчин остроконечные кондиломы чаще всего возникают на головке полового члена, венце головки, уздечке крайней плоти и внутреннем листке крайней плоти. Если кондиломы у женщин, то поражается уздечка половых губ, большие и малые половые губы, клитор, наружное отверстие мочеиспускательного канала, преддверие влагалища, девственная плева, влагалище и шейка матки.
- Кондиломы у мужчин: фото, симптомы …
- Остроконечные кондиломы у мужчин на …
- Остроконечные кондиломы. Лечение
- HPV-associated anogenital condylomas …
- Как лечить остроконечные кондиломы у мужчин
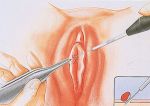
- Комплексное хирургическое лечение …
Как у мужчин, так и женщин остроконечные кондиломы могут возникать вокруг заднего прохода. Такая локализация высыпаний обычно не связана с анальными половыми контактами. Дело в том, что вирус папилломы человека поражает не ограниченный участок, а большие участки кожи (как правило, это вся кожа половых органов, паховая область, промежность, кожа вокруг заднего прохода).В зависимости от состояния иммунной системы возможны следующие варианты течения: постепенный рост кондилом, отсутствие роста или самостоятельное разрешение кондиломы могут препятствовать нормальной половой жизни, травмироваться или кровоточить, беспокоить как косметический дефект.
Когда нужно обращаться к данному специалисту?
Многие запускают проктологические заболевания, поскольку не знают, когда уже пора обращаться к врачу, чтобы не упустить начало болезни.
Записаться на прием к колопроктологу нужно при появлении следующих симптомов:
-
боль и жжение в заднем проходе;
-
появление крови во время дефекации;
-
нарушения стула;
-
вздутие живота;
-
ощущение инородного тела в прямой кишке;
-
появлении геморроидальных шишек.
Многие проктологические заболевания можно быстро вылечить на начальных стадиях. Если запустить болезнь, появятся осложнения, которые могут потребовать хирургического вмешательства.
Как происходит заражение?
В связи с длительным протеканием инкубационного периода и отсутствия симптомов инфекции путь заражения трудно установить. Но заражение всегда происходит при контакте.
Внесение инфекции чаще всего происходит через секреты половых желез, в которых содержатся вирусные частицы в большом количестве.
Пути заражения:
- Половой;
- Контактный.
Использование контрацептивов не защищает на 100% от инфицирования. При соприкосновении с пораженными участками на теле, таких как бедра и промежность происходит заражение здорового человека. Папилломавирус при половом контакте попадает в клетки эпителия через микротрещинки на слизистых и коже.

Обнаружить инфицирован ли партнер невозможно иногда из-за того что часто вирус не проявляется. А носитель — не имеет наружных проявлений патологии.
Папилломавирус передается через прямой контакт с выделениями больного:
- При поцелуях;
- При использовании общих столовых приборов;
- При соприкосновении с гениталиями;
- При использовании общих постельных принадлежностей;
- При использовании общих предметов для индивидуальной гигиены:
- бритва;
- нижнее белье;
- полотенце;
- пользование общим туалетом.
Соблюдение элементарных дезинфекционных норм, таких как стирка белья, мытье посуды со средством, влажная уборка помещения являются эффективным метод уничтожения бактерий.
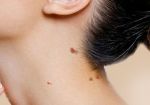
Что такое атипичные (диспластические) невусы?
Атипичный или диспластический или атипический невус – это приобретенное пигментное образование, вариант доброкачественных меланоцитарных невусов, обладающий следующими характеристиками:
- неровный край и/или асимметричная форма;
- размер, как правило, более 6 мм;
- цвет коричневый,чёрный, красный одновременно;
- центральная часть может быть приподнята, периферическая – плоская как у яичницы-глазуньи, либо весь плоский.
Различают единичные (<5) и множественные (>5) диспластические невусы. Также выделяют наследственный и ненаследственный вариант.
Окончательный диагноз «диспластический невус» устанавливается только после гистологического исследования. Таким образом, далеко не все родинки, внешне похожие на диспластические, окажутся таковыми после удаления и исследования. В структуре диспластического невуса – лентигиозная меланоцитарная дисплазия 1, 2, 3 степеней.
- Урогенитальный кондиломатоз у мужчин …
- Остроконечные кондиломы у мужчин на …
- Кондиломы у мужчин: фото, симптомы …
- Остроконечные кондиломы у женщин …
- Вирус папилломы человека: лечение …
- Анальные кондиломы: лечение в Харькове …
Диспластические невусы не всегда перерождаются в онкологчиеское заболевание. На фоне диспластических невусов меланома кожи развивается лишь в 9 % случаев.
Большинство из них со временем уменьшаются или разрешаются, или трансформируются вовнутридермальные меланоцитарные невусы (Ламоткин И.А., 2017).
Необходимо исключить травмирование родинок (скрабы, пилинги, массаж, цепочки, косметические чистки, частое расчесывание, эпиляции и др.)
Показано наблюдение дерматолога с дерматоскопией и фотофиксацией невусов 1 раз в 6 месяцев, хирургическое иссечение изменяющихся или подозрительных невусов.