Кандидозный вагинит
Вагинальный кандидоз или молочница часто возникает у женщин. Источником болезни является грибок из рода Кандида. У беременных риск развития патологии повышается в несколько раз. Основные причины появления молочницы:
- неблагоприятная микрофлора влагалища;
- постоянные стрессы;
- гормональные нарушения;
- неправильное лечение антибиотиками;
- снижение иммунитета.
Признаки:
- белые, творожистые выделения;
- зуд во влагалище;
- боль во время полового акта (не всегда).
Опасность молочницы в том, что чаще протекает она бессимптомно. Тяжёлая форма сопровождается болями и вот тогда выявляется болезнь. В период беременности кандидоз опасен для роженицы и малыша, вплоть до провоцирования выкидыша
Поэтому важно контролировать и замечать любые изменения в состоянии
Важно! Одна из причины развития кольпитов – не соблюдение гигиены, поэтому каждая женщина должна регулярно подмываться и менять нижнее белье.
Меры профилактики
Чтобы избежать неприятного заболевания и его последствий, стоит позаботиться о простых мерах профилактики:
обследоваться на различные инфекции или воспалительные / хронические заболевания в период планирования беременности, сдать все необходимые анализы и принять меры при обнаружении;
своевременно лечить любые заболевания (неважно ‒ половых органов или других), не запускать и не доводить до хронических;
поддерживать общее состояние организма, укреплять иммунитет (принимать витамины, закаливаться, вести здоровый образ жизни);
тщательно соблюдать интимную гигиену (особенно в периоды менструации), исключать случайные и беспорядочные половые связи;
не носить синтетическое или неудобное (тесное) белье, не пользоваться некоторыми противозачаточными или интимными гелями (с добавками);
избегать стрессов и нервных потрясений;
принимать лекарственные препараты только после назначения врача и под его наблюдением.
Это заболевание не столько опасно само по себе, как его возможные последствия. При малейшем подозрении или проявлении симптомов лучше сразу обратиться к врачу.
Своевременная качественная диагностика и правильно подобранное лечение помогут вам избежать осложнений и избавиться от этого неприятного недуга, не навредив своему малышу.
Добавить комментарий
Возможные осложнения
Любое заболевание в период беременности чревато рисками как для женщины, так и для будущего ребёнка.
Без своевременного лечения инфекция может попасть в матку
Таблица: возможные последствия вагинита для матери и малыша
| Для женщины | Для ребёнка |
| Продвижение патогенной микрофлоры к матке и шейке. | Попадание инфекции в околоплодные воды может спровоцировать внутриутробную задержку развития плода, гипоксию (недостаточность кислорода). |
| Риск выкидыша, замирания плода или преждевременных родов. | Фетоплацентарная недостаточность, то есть малое количество кислорода и питательных веществ, что отрицательно сказывается на формировании всех систем организма ребёнка. |
| Многоводие или маловодие. | Инфицирование малыша в утробе, в результате чего ребёнок может родиться, например, с воспалением лёгких. |
| Токсикоз. | Афтозный стоматит (болезненные белые язвочки) во рту, которые провоцируют отказ крохи от еды. |
| Сильные разрывы в процессе родовой деятельности из-за отёка и воспаления влагалища. | Нарушения микрофлоры кишечника, заболевания глаз. |
| Послеродовой сепсис: нагноения швов промежности, а также эндометрит — воспаление слизистой оболочки матки. | Снижение защитных свойств организма. |
Симптомы
Симптомы кольпита отличаются в зависимости от вида возбудителя и стадии заболевания. При острой форме клинические проявления инфекции ярко выражены, в хронической – скрыты, ощущаются только в периоды рецидивов.
| Вид заболевания | Вид возбудителя | Симптомы |
|---|---|---|
| Неспецифический кольпит | ||
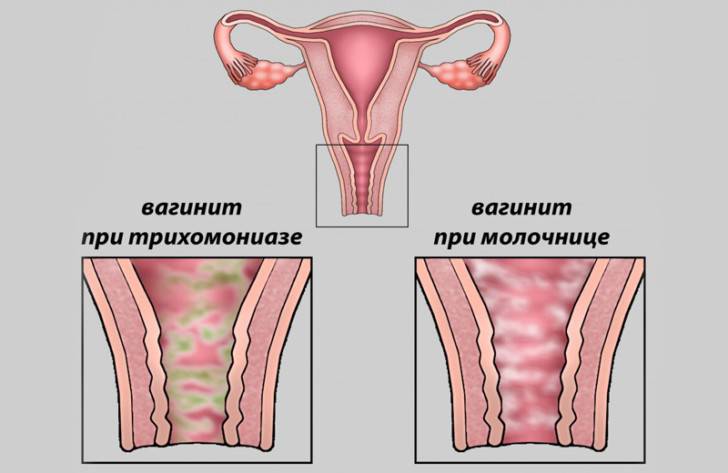
| Кандидоз (молочница) | Грибок Кандида | Творожистые белые выделения, нестерпимый зуд, покраснение половых органов |
| Бактериальный | Гарднерелла, кишечная палочка, протей | Слизистые выделения с неприятным запахом, боль внизу живота |
| Вирусный | Герпес, ВПЧ | Пенные, дурно пахнущие выделения, очаги эрозии или «бородавки» на слизистой влагалища |
| Cпецифический кольпит | ||
| Гонорея | Гонококки | Выделения с гноем, дискомфорт и боль в области влагалища, боль при половом акте |
| Хламидиоз | Хламидии | Густые выделения молочного цвета, жжение во влагалище |
| Трихомониаз | Трихомонада | Выделения с запахом тухлой рыбы, жжение и боль при мочеиспускании |
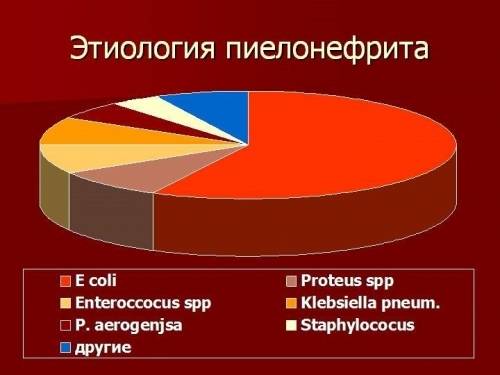
Проблема в том, что кольпит при беременности вызывает не один, а сразу несколько инфекционных агентов. При исследовании мазка из влагалища выявляется ассоциация микроорганизмов, при этом в некоторых из них, например, в грибах Кандида, могут латентно существовать более опасные, патогенные бактерии – уреаплазмы и микоплазмы. На раннем сроке такая форма вагинита очень опасна для ребёнка: скрытые инфекции могут вызвать выкидыш, повлиять на формирование нервной системы.
В острой форме перечисленные симптомы заметны на протяжении долгого времени, самостоятельно не проходят. Помимо выделений с неприятным запахом, беременная испытывает дискомфорт при ходьбе, постоянные жжение и зуд не только во влагалище, но и в области внутренней поверхности бёдер, на ягодицах.
При хроническом течении кольпита клинические признаки размыты, но даже при лёгкой простуде может возникнуть рецидив. Инфекция даёт о себе знать покраснением половых органов, скудными желтоватыми выделениями.
Характерные симптомы:
- покраснение, отечность слизистой влагалища;
- зуд, жжение в области наружных половых органов, проявляется постоянно или периодически, усиливается во время физической активности;
- боли в нижней части живота давящего, распирающего, ноющего характера, отдают в лобок, поясницу, промежность;
- рези при мочеиспускании;
- при бактериальной форме повышается температура, ухудшается общее самочувствие, беспокоит слабость и головная боль.
Характеристика выделений.
- При дрожжевом кольпите при беременности – густые, тягучие, творожистой консистенции. Имеют резкий кислый запах.
- При неспецифической форме болезни выделения умеренные, без запаха. Цвет от прозрачного белого до бледно-коричневого.
- При гарднереллезе выделения обильные, вязкие, пенистые. Имеют серовато-белый цвет, запах испорченной рыбы.
- Трихомонадный – вагинальный секрет обильный, пенится, имеет желтовато-серый или зеленоватый цвет, резкий запах.
- Гонорейный – жидкие обильные выделения с примесями гноя. Запаха не имеют.
- Хламидийный – выделения молочного цвета.
- Вирусный – увеличивается количество влагалищного секрета, но цвет и запах не меняется.
Воспаление является результатом активной деятельности микроорганизмов, поражающих тот или иной орган. Гинекологи утверждают, что главными факторами возникновения кольпита можно назвать:
- неправильный выбор средств гигиены;
- неудобную одежду, сжимающую половые органы;
- прием антимикробных или гормональных препаратов;
- отсутствие гигиены;
- беспорядочную половую жизнь;
- ИППП;
- колонии бактерий;
- снижение иммунитета.
Бывает так, что недуг долгое время протекает в хронической форме, вяло, почти без симптомов, поэтому у многих женщин вагинит при беременности, когда иммунитет резко снижается, обостряется и заявляет о себе рядом симптомов:
- Болью, жжением или сильным зудом в области влагалища, вульвы и половых губ.
- Отеками, нагрубанием и болезненностью наружных половых органов.
- Тянущими и ноющими болями внизу живота.
- Обильным секретом из влагалища, похожим на сопли и обладающим неприятным запахом. Бывает, что в этом секрете появляются кровянистые прожилки.
Симптомы
Признаки и характер их проявлений будут зависеть от того, с каким видом возбудителя вы имеете дело, и как далеко зашел процесс заболевания.
Неспецифический кольпит в острой форме характеризуется:
- сильным и неприятным раздражением в области половых органов, жжением, зудом;
- появлением обильных слизистых выделений (обычные бели или творожистые примеси при простом кандидозе, гнойные или кровяные примеси ‒ при заражении другими бактериями).
Их характер должен сразу насторожить беременную женщину, поскольку и по цвету, и по запаху, и по консистенции выделения сильно отличаются от тех, что должны присутствовать в норме;
- слизистая оболочка влагалища напухает, а внешние половые органы могут покраснеть и отечь;
- при мочеиспускании, при осмотрах у доктора и при половых актах женщина может испытывать боль или дискомфорт;
- распирающие, давящие и ноющие болевые ощущения в области малого таза и внизу живота.
При хронической форме все процессы усугубляются, но это становится менее заметным, распространяясь и поражая окружающие половые органы. Чем более запущенным является заболевание, тем сложнее потом избавиться от него и его последствий.
Для специфических форм вагинита характерны те же общие симптомы на фоне общей слабости, вялости и даже повышенной температуры тела.
Однако добавляются и некоторые специфические признаки: особенные выделения для каждого типа заболевания (пенистые зелено-желтые – для трихомонадного кольпита, густые желто-белые ‒ для гонорейного и т. д.).
Лечение
Лечение кольпита в период беременности затруднено тем, что женщине нельзя принимать целый ряд медикаментов на протяжении всего гестационного срока, некоторые препараты не назначаются в I триместре. Не рекомендуется делать спринцевание.
В I триместре беременности обычно врачи назначают Бетадин, йодсодержащий местный антисептик. Реже — хлоргексидин, антисептик для местного применения в гинекологии. Оба препарата назначают в свечах. Если процесс протекает остро и антисептиками помочь нельзя, могут назначить Тержинан в виде вагинальных таблеток. При кандидозном кольпите назначают препараты общего действия Нистатин либо Пимафуцин. К сожалению, они менее эффективны, чем Далацин, Клиндамицин и другие средства, которые в период беременности лучше не применять.
Начиная со II триместра беременности врач может провести полноценное лечение разрешенными при беременности антибактериальными или бактериостатическими средствами Тержинан, Джозимицин, Клион-Д и другие.
Можно подмываться содовым раствором или отварами лечебных трав, хороший эффект оказывает ромашка. Неоценимую помощь палочке Дедерлейна окажет диета с преобладанием молочной и растительной пищи, особенно кефиры и йогурты. О шоколаде, тортиках, кока-коле и прочих сластях и газированных напитках с большим количеством сахара лучше забыть. Эта прекрасная пища, стимулирующая рост условно-патогенной и патогенной микрофлоры.
При любом дискомфорте, возникшем в зоне половых органов в период беременности, нужно обратиться к врачу. Самолечение в этом случае опасно не только для здоровья будущей мамы, но и для ее еще не рожденного чада.
Методы лечения кольпита у будущих мам
Лечение болезни при беременности представляет определённую сложность. Основной метод уничтожения инфекционных агентов – антибиотикотерапия. Большая часть антибактериальных препаратов оказывают побочное действие на плод. Длительный приём антибиотиков провоцирует привыкание патогенных микроорганизмов и дальнейшее распространение инфекции.
При выборе тактики лечения первостепенная задача врача – не навредить ребёнку, поэтому подбирается максимально безопасное сочетание лекарственных средств. Если заболевание протекает в лёгкой форме, то ограничиваются местными процедурами и препаратами. Можно делать вагинальные ванночки с лекарственными травами (ромашкой, корой дуба, календулой), ставить на ночь свечи, например, Тержинан.
Системная терапия
При острой форме проводится системная терапия, направленная не только на уничтожение чужеродной микрофлоры, но и на нормализацию защитной среды влагалища, устранение болевого синдрома, снятие дискомфорта, связанного с воспалением половых органов.
Стандартный курс при беременности назначается только со 2 триместра и включает в себя несколько видов препаратов:
- противогрибковые (при молочнице) – Нистатин, Пимафуцин;
- противопротозойные (при трихомониазе, хламидиозе) – Метронидазол (местно);
- антибактериальные (при неспецифическом кольпите) – Эритромицин;
- для восстановления микрофлоры кишечника – Бифидобак, Линекс.
Сочетание лекарственных средств, дозировку и продолжительность подбирает врач. При этом курс лечения кольпита должны пройти оба партнёра. Для восстановления естественной микрофлоры беременным полезно употреблять кисломолочные продукты, есть бруснику, кислые ягоды.
Симптомы и причины возникновения
Заболевание кольпитом оборачивается для женщины дискомфортом в интимной зоне и плохим самочувствием. Течение острой фазы вагинита проявляется:
- Гиперемией и отёчностью стенок влагалища.
- Ноющей постоянной болью, распространяющей на область лобка и поясницу.
- Ощущением несносного жжения в гениталиях.
- Выделениями слизи с резким неприятным запахом.
- Слизью с молочным или жёлто-зелёным цветом, иногда с прожилками крови.
Кольпит в латентной (скрытой) фазе, может не проявиться ни одним из своих симптомов, в результате чего назначение лечения будет несвоевременным. «Спокойные» фазы нелеченого заболевания будут сменяться рецидивами. Возобновление воспаления может быть вызвано:
- Стрессовой ситуацией.
- Поражением вирусным заболеванием.
- Аллергией.
- Сменой половых партнёров.
- Наступлением беременности и другими причинами.
Появление вагинита у беременной чаще всего провоцируется:
- Ослабленным иммунитетом.
- Хроническим циститом.
- Организмами, вызывающими половую инфекцию (гонококками, уреаплазмой, кандидой и другими организмами).
- Гормональным дисбалансом.
- Микротравмами на влагалищных стенках.
- Несоблюдением гигиены интимной зоны.
- Аллергией на изделия из латекса, использованием лубрикантов, ежедневных прокладок, свечей.
Последствия для ребенка
У беременных при кольпите могут возникать боли внизу живота, ноющие, иррадиирующие в поясницу. Это состояние опасно для ребенка и ставит под угрозу вынашивание беременности.
- 1 триместр. На фоне инфекции может произойти прерывание беременности. Иногда при инфекции во влагалище имеются трудности с зачатием.
- 2 триместр. Ребенок уже защищен плацентой от действия патогенов. Но они могут вызвать ее преждевременное старение, что приводит к фетоплацентарной недостаточности, задержке развития плода, хронической гипоксии.
- 3 триместр. Кольпит не может существенно повлиять на плод, но под угрозой находятся плодные оболочки. Хроническая инфекция во влагалище может стать причиной преждевременных родов, дородового излития околоплодных вод. Последствия для ребенка заключаются в послеродовой инфекции.
Последствия частых рецидивирующих кольпитов могут быть обнаружены в момент родов. При излитии околоплодных вод врачи замечают, что они не прозрачные, а имеют зеленый оттенок или содержат хлопья мекония. Это говорит о внутриутробной гипоксии плода. Часто такие роды завершаются экстренной операцией кесарева сечения.
Кольпит – одно из самых распространённых гинекологических заболеваний, но его проявления часто воспринимаются как норма. Хроническая инфекция половых органов представляет угрозу для будущего ребёнка, так как патогенные микроорганизмы способны маскироваться под клетки крови и распространяться по всему организму.
На фоне заболевания повышается риск невынашивания беременности, плод плохо развивается из-за нарушения питания и недостатка кислорода.
Опасность
Чем опасен вагинит? Для матери игнорирование поражающих признаков и их прогрессирование чревато следующими последствиями:
- угроза выкидыша в течение первых 23-х недель;
- замершая беременность;
- преждевременные роды, начинающиеся на 37 неделе вынашивания;
- заражение оболочек плацентарного слоя и жидкости, окружающей эмбрион (хориоамнионит)
- воспаление тканей матки в послеродовой период;
- риск заражения венерическими заболеваниями и СПИДом.
Для ребенка
Формирование малыша при обнаружении у матери вирусной патологии нарушается, оказываясь под воздействием негативных факторов:
- после рождения — недоношенность, отклонения от нормы веса;
- нарушение суфрактантанта легких;
- сепсис;
- дистресс-синдром.
Патология не передается по наследству. Однако пагубное воздействие на организм малыша оказывается в период вынашивания и после рождения.
Методы диагностики
При появлении признаков кольпита женщине необходимо записаться на прием к гинекологу. Врач расспросит пациентку о жалобах и изучит анамнез для выявления факторов риска. Основные этапы обследования проводятся в гинекологическом кресле. Для уточнения наличия воспаления и определения причины недуга гинекологу потребуются результаты лабораторных и инструментальных исследований.
Используемые методы обследования:
Первичный осмотр наружных и внутренних половых органов с помощью зеркал. Врач оценивает состояние слизистых оболочек и обнаруживает типичные признаки инфекции, включая отечность и утолщение тканей.
Кольпоскопия — инструментальное исследование слизистой оболочки половых органов. Специальное устройство, оснащенное оптикой и источником света, позволяет поставить точный диагноз.
Мазки слизистой оболочки мочеиспускательного канала и шейки матки. Обнаружение в материале избытка лейкоцитов и посторонних микроорганизмов указывает на наличие кольпита.
Бактериальный посев мазка для уточнения типа возбудителя инфекции
Это важное исследование, позволяющее врачу подобрать схему медикаментозной терапии
Выявление вагинита у беременных женщин не вызывает затруднений. При необходимости врач назначает ультразвуковое исследование для исключения осложнений.
Диагностика кольпита у беременных
При подозрении на вагинит при беременности, лечение следует начинать только после проведения лабораторных исследований, предназначенных для установления возбудителя, вызвавшего воспаление.
Так, будущую маму подвергают:
Гинекологическому осмотру, во время которого проверяют шейку матки и устанавливают характер выделений, присутствующих во влагалище. В это же время, специальными тестами проводится определение уровня кислотности во влагалище. Взятию мазков на исследование флоры. При исследовании под микроскопом производится подсчёт лейкоцитов и устанавливается факт присутствия/отсутствия микроорганизмов. Бактериологическому исследованию. Оно предназначено для уточнения результатов в тех случаях когда анализ мазков на флору не способен определить возбудителя инфекции. Материал, взятый из влагалища, отправляют на исследование бак посевом. Заключается оно в выращивании культуры бактерий, «живущих» во влагалище и вызывающих появление кольпита. Пцр — диагностике. Путём глубокого исследования устанавливаются причины, вызывающие полимеразную цепную реакцию. Анализ проводится для стопроцентного установления вида половой инфекции, провоцирующей кольпит. Ультразвуковому исследованию, проводимому для исключения возможных осложнений
Проверке подвергают матку и придатки, уделяется внимание и наблюдению за полноценностью кровотока между ней и плацентой. Иммуноферментному анализу крови
Назначение ИФА преследует цель — определить в каком количестве содержатся антитела к торч-инфекциям, вызывающим воспалительный процесс во влагалище. Применяется такое исследование, когда определить источник инфекции с помощью других методов, невозможно.
Основные направления в лечении кольпита при беременности
Все меры, которые предпринимаются, нужно направить на то, чтобы избавиться от факторов, провоцирующих развитие заболевания, пролечить сопутствующие заболевания, а также ‒ помочь организму в дальнейшем самому противостоять подобным инфекциям.
В период беременности женщина не может себе позволить применять большинство эффективных медикаментов, поскольку они небезопасны для здоровья и благополучия ребенка.Этот важный нюанс ставит перед врачами еще одну сложную задачу.
В комплексе мер терапии неспецифического кольпита обычно проводят местное лечение и общее. Среди средств местного значения можно выделить:
ванночки с кислой средой или лекарственными настоями трав;
Спринцевания во время беременности в домашних условиях противопоказаны
- соблюдение щадящей диеты (молочно-растительного характера). Исключите из рациона острые, соленые, кислые блюда и сладости;
- мазевые аппликации, применение ректальных и вагинальных свечей или кремов и гелей («Виферон», «Генферон», «Макмирор комплекс», «Клион Д», «Гексикон», «Мератин Комби», «Тержинан», «Полижинакс» и другие с разрешения доктора со второго триместра) для противогрибковой терапии.
Если речь идет о хроническом или специфическом заболевании, то врач может назначить антибактериальную терапию.
Она возможна только после того, как будет определен конкретный возбудитель и то, насколько он чувствителен к медицинским препаратам. Обычно учитывается срок беременности (в первом триместре такое лечение исключается).
Среди наиболее безопасных антибиотиков выделяют Эритромицин, Ровамицин и другие. При обнаружении трихомонад врачи назначают Метронидазол, в некоторых случаях – Клотримазол, но врач должен учитывать все риски для ребенка.
Лечение следует проходить обоим партнерам, причем, на момент применения терапевтических мер стоит воздержаться от половой жизни.
К общим мерам лечения любого заболевания относят:
- укрепление иммунной системы организма, применение иммуномодулирующих препаратов;
- прием поливитаминных комплексов;
- соблюдение правил и норм личной гигиены, режима дня, правильного рациона, полноценного сна и отдыха, исключение вредных привычек;
- для поддержания микрофлоры кишечника используются пребиотики или пробиотики, а также свечи, сделанные на основе живых лактобактерий и бифидобактерий.
По показаниям могут быть назначены физиопроцедуры. Однако в период беременности они применяются довольно редко.
В таблице указаны препараты (свечи) комплексного действия с ценами по г. Москва
Название
Количество свечей в упаковке
Показания к применению
На каком сроке беременности можно использовать
Цена, руб.
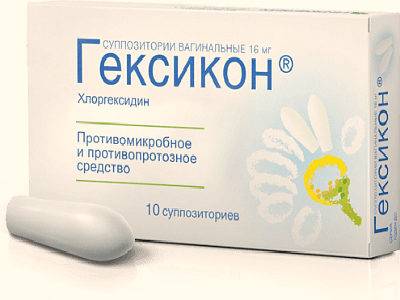
Гексикон
10
Для лечения различных типов вагинитов (также и смешанных, и неспецифических и т. д.), для профилактики венерических заболеваний и прочее
Противопоказаний для беременности и периода лактации нет
250
Тержинан
10
Для терапии профилактики и лечения любых вагинитов (включая бактериальный, трихомонадный, грибковый и т
д.)
В первом триместре употреблять нежелательно, во втором и третьем ‒ по назначению врача
435
Макмирор комплекс
8
Для лечения вульвовагинальных инфекций, для противогрибковой, противопротозойной терапии и антибактериального действия
Для тех, кто обладает гиперчувствительностью следует соблюдать осторожность. В целом же, противопоказания для применения беременными – неизвестны
600
Клион Д
10
Подходит для местного лечения молочницы и для различных форм и видов вагинита
В первом триместре препарат запрещен, дальше – врач должен оценить, насколько польза для матери превышает риск для ребенка
350
Метромикон-нео
14
Кандидозный кольпит, бактериальные и смешанные инфекции, трихомонадный кольпит и прочее
Нельзя применять в первом триместре и в период лактации
Во втором и третьем ‒ с осторожностью, соблюдая все указания доктора
370
Полижинакс
12
Лечение неспецифических, смешанных и грибковых вагинитов, профилактика некоторых осложнений
Противопоказан в первом триместре. Далее врач принимает решение о его назначении
550
Народные методы лечения
При появлении признаков кольпита женщине необходимо записаться на прием к гинекологу. Врач расспросит пациентку о жалобах и изучит анамнез для выявления факторов риска. Основные этапы обследования проводятся в гинекологическом кресле. Для уточнения наличия воспаления и определения причины недуга гинекологу потребуются результаты лабораторных и инструментальных исследований.
Используемые методы обследования:
Первичный осмотр наружных и внутренних половых органов с помощью зеркал. Врач оценивает состояние слизистых оболочек и обнаруживает типичные признаки инфекции, включая отечность и утолщение тканей.
Кольпоскопия — инструментальное исследование слизистой оболочки половых органов. Специальное устройство, оснащенное оптикой и источником света, позволяет поставить точный диагноз.
Мазки слизистой оболочки мочеиспускательного канала и шейки матки. Обнаружение в материале избытка лейкоцитов и посторонних микроорганизмов указывает на наличие кольпита.
Бактериальный посев мазка для уточнения типа возбудителя инфекции
Это важное исследование, позволяющее врачу подобрать схему медикаментозной терапии
Выявление вагинита у беременных женщин не вызывает затруднений. При необходимости врач назначает ультразвуковое исследование для исключения осложнений.
Симптомы кольпита схожи с проявлениями многих других заболеваний, поэтому для постановки правильного диагноза одного только внешнего осмотра пациентки врачу мало. Диагностика патологии предполагает проведение ряда исследований:
Взятие мазка на микрофлору влагалищных выделений. Этот анализ позволяет понять, какую именно природу имеет воспаление –бактериальную или грибковую.
Посев выделений для определения видов бактерий и их восприятия антибиотиков. Такой анализ упрощает врачу выбор терапевтической схемы.
ПЦР-анализ на ИППП. Он позволяет обнаружить половую инфекцию или исключить ее
Известно, что вагинит часто протекает на фоне хламидиоза, гонореи, сифилиса и других инфекций, таящих опасность для женщины в положении, поэтому при обследовании важно принять все меры по их обнаружению, чтобы начать правильное лечение как можно скорее.
Дополнительно назначают УЗИ плода и матки, кольпоскопию.
Кольпит диагностируют у 3 из 4 будущих мам. Зависимости от срока беременности и болезнью нет, можно заболеть в любой период. Для плода наибольшую опасность представляет развитие патологии непосредственно перед родами.
Диагностирование кольпита не представляет сложности и основывается на жалобах женщины и гинекологическом осмотре.
После постановки диагноза врач назначает обследования для определения вида инфекции:
- Мазок выделений из влагалища на флору;
- Посев выделения из влагалища для определения вида возбудителя и чувствительности к антибактериальным препаратам;
- ПЦР-анализ на инфекции, передающиеся половым путем.
Следует отметить, что использовать травяные отвары для лечения можно только по назначению врача: бесконтрольное применение может принести больше вреда, нежели пользы. Так, распространенный метод лечение путем спринцевания при беременности не рекомендуется, т.к. способствует распространению инфекции на верхние половые органы, в том числе и матку.
Для лечения кольпита беременным можно использовать сидячие ванночки с использованием следующих трав, обладающих противовоспалительным и заживляющим действиями:
- Ромашка аптечная. 2 столовые ложки добавляют к литру воды, доводят до кипения и кипятят 10-15 минут. Отвар необходимо использовать в теплом виде;
- Календула (готовится аналогичным образом);
- Мать-и-мачеха. 50 грамм листьев заливают литром кипятка, настаивают в течение часа;
- Кора дуба. 2 столовые ложки заливают 2 литрами воды и кипятят в течение 120 минут.
Лечение
Несмотря на то что в период вынашивания ребёнка женщине не рекомендуется принимать лекарственные препараты, вагинит без медикаментозного лечения не победить. При этом направление терапии зависит от срока беременности.
Лечение кольпита назначается специалистом и полностью исключает самолечение
Терапия в первом триместре
Большинство лекарств на ранних сроках беременности (с 1 по 13 неделю) может навредить плоду, вызвать серьёзные нарушения в его развитии и даже привести к выкидышу. Поэтому в лечении вагинита на первый план выходят щадящие методы лечения.
- Диета, ограничивающая потребление сладких, солёных, острых, кислых и копчёных продуктов.
- Ванночки, подмывания с отварами трав для снятия отёчности и воспаления во влагалище.
- Несколько недель использования свечей «Гексикон», содержащих дезинфектор хлоргексидин, или «Бетадин» с повидон-йодом — веществом, убивающим бактерии, грибки и вирусы. В третьем триместре «Бетадин» запрещён.
- Поддержание гигиены. Бельё должно быть удобным, чистым и проглаженным с двух сторон. Половые контакты либо ограничены, либо с презервативом.
Лечение во втором триместре
Кольпит с 13 по 27 неделю беременности можно лечить с подключением к описанным выше мерам средств с метронидозолом и миконазолом — веществами, которые лечат воспаления, спровоцированные трихомонадами, грибками и бактериями. Среди самых распространённых препаратов «Клион Д», «Метромикон Нео» в форме вагинальных таблеток, которые смоченные чистой водой закладываются во влагалище на ночь в течение 10 дней.
Назначения в третьем триместре
Спектр препаратов для лечения вагинита в третьем триместре (с 28–29 недели до родов) немного расширяется, так как плод уже почти полностью сформировался, а защитные функции плаценты в качестве фильтра усилились. Поэтому к диете, гигиене, «Гексикону» и «Клиону Д» добавляются:
- «Пимафуцин» — вагинальные свечи с натамицином — действующим местно антибиотиком широкого спектра для лечения грибковых инфекций;
- «Тержинан» — вагинальные таблетки, которые, кроме всего прочего, назначаются для санации родовых путей перед родами.
На третьем триместре лечение может быть более радикальным, так как плод уже практически полностью сформирован, а защитные функции плаценты достаточно сильны
Народные средства
Если у женщины есть индивидуальные противопоказания к использованию медикаментов, можно после согласования с гинекологом прибегнуть к народным методам лечения. А именно сидячим ванночкам с травяными отварами.
- На 1 л кипятка берём 4 ст. л. травы ромашки или календулы, настаиваем 2–3 часа.
- На 1 л кипятка берём 50 г мать-и-мачехи, настаиваем около часа.
- На 2 л воды берём 2 ст. л. коры дуба, 30 минут кипятим на водяной бане.
Инструкция:
- Выливаем настоянный отвар в таз, добавляем тёплой воды.
- Присаживаемся в эту ёмкость на 5 минут, погрузив половые органы.
- Промокаем полотенцем.
- Используем 2–3 раза в день.
Народные средства можно применять только после согласования с гинекологом
Как кольпит может повлиять на течение беременности и роды?
В любом триместре гестационного периода вагинит у беременных представляет опасность для здоровья плода. Наиболее опасны осложнения кольпита в третьем триместре гестационного периода, провоцирующие инфицирование плаценты и амниотической жидкости.
Заражение приводит к нарушению жизнедеятельности плода, повышает для ребенка риск развития пневмонии, пиодермии, ослабления иммунитета, в отдельных случаях – внутриутробной гибели. Если кольпит беременной вызван трихомониазом или гонореей, при прохождении через родовые пути новорожденный заражается этими инфекциями.
Чем опасны последствия кольпита для беременной женщины:
- На 35-40 % повышается риск преждевременного прерывания беременности;
- Возникает инфицирование тканей мочеполовой системы, развитие заболеваний;
- Воспалительные процессы в родовых путях повышают вероятность разрывов в родах, массивных кровотечений;
- После родов развиваются гнойно-септические осложнения, присоединяются вторичные инфекции, возникает нагноение швов;
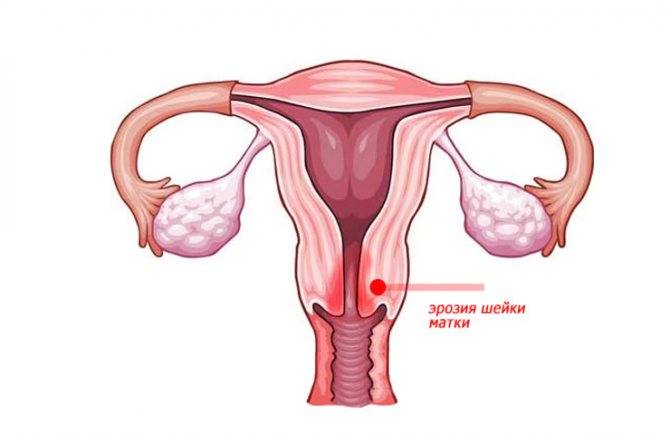
- При попадании инфекции в матку развивается воспалительный процесс, возникает эрозия шейки.
Особенности и разновидности болезни
Сегодня она считается одной из наиболее распространенных женских половых болезней. Зачастую заболевание поражает организмы женщин репродуктивного возраста.
В норме в составе флоры влагалища содержатся лишь влагалищные палочки Додерлейна: они отвечают за выработку молочной кислоты, которая препятствует возникновению патогенных или условно-патогенных микроорганизмов.
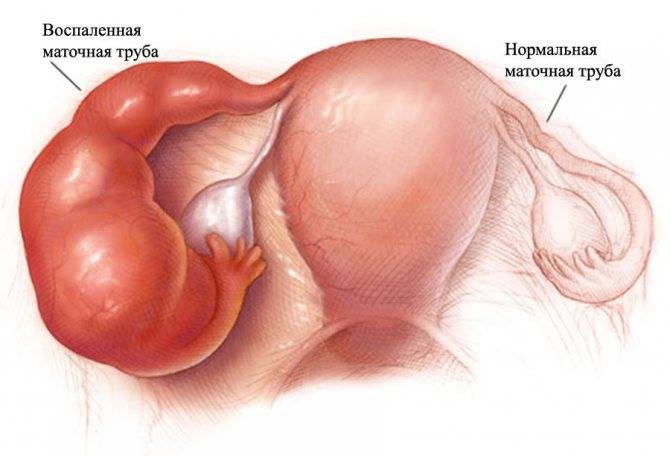
Однако в условиях совпадения многих факторов, защитный барьер все же будет преодолен, и слизистую влагалища / влагалищную часть шейки матки поражает хроническое или острое воспаление, которое и называется кольпитом.
Иногда заболевание может соединиться с другими воспалительными процессами, к примеру, в наружных половых органах. Впоследствии оно приобретает форму вульвовагинита и т. д.
Классификация типов

По этой причине (по типу возбудителя) различают неспецифический и специфический виды.
Кольпит неспецифического типа.
Заболевание могут вызвать и условно-патогенные микроорганизмы. Именно они являются неотъемлемой составляющей микрофлоры каждого человека. Естественная микрофлора влагалища может быть нарушена (снижение иммунитета, негативное воздействие антибактериальной терапии, гормональная дисфункция).
Кольпит специфического типа.
Заболевание вызывают только патогенные бактерии. Они могут попасть в организм при незащищенных половых актах, а также, если вы не соблюдаете правила элементарной личной гигиены.
Наиболее распространённым видом неспецифического кольпита считается обычная молочница или кандидозный дрожжевой кольпит.
С этой проблемой сталкивается практически каждая женщина. Молочница проявляется, если грибок Candida, который присутствует и у здоровых людей (в их микробной флоре) в небольших количествах, вдруг начинает активно размножаться.
Также в период беременности очень часто встречается эмфизематозный вид заболевания.
Оно характеризуется тем, что слизистая влагалища воспаляется и покрывается пузырьками, которые заполнены прозрачной жидкостью. Но через неделю-другую после родов этот кольпит может исчезнуть сам по себе.
Одним из самых распространенных видов специфического кольпита является трихомонадный.
Его возбудители ‒ это болезнетворные бактерии трихомонады. В основном, они передаются половым путем, но беременная женщина может заразиться, даже используя чужие грязные полотенца или личное белье. Кроме трихомонад, возбудителями кольпита могут быть любые другие организмы:
- гонококки (гонорейный кольпит);
- хламидии (хламидийный кольпит);
- бледная трепонема (сифилитический кольпит);
- уреаплазмы или микоплазмы (микоплазменный и уреаплазменный кольпит);
- гарднереллы (гарднеллезный кольпит).
Нюансы классификации
Помимо разделения на виды, заболевание различают и по форме выражения.
Острая форма.
Характеризуется тем, что из влагалища постоянно сочатся обильные слизисто-гнойные выделения. Также могут беспокоить неприятное жжение или зуд, часто болит живот.
Подострая форма.
Симптомы выражены не столь ярко и имеют особенность к периодическим вспышкам.
Хроническая форма.
Признаки практически не проявляются, но их можно диагностировать, если есть подозрение.
Также при классификации учитывается и характер выделений: гнойное заболевание, серозное, диффузное.