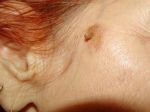
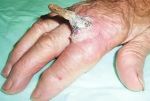
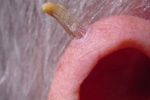
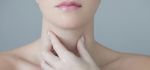
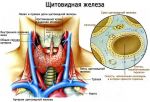
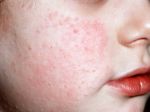
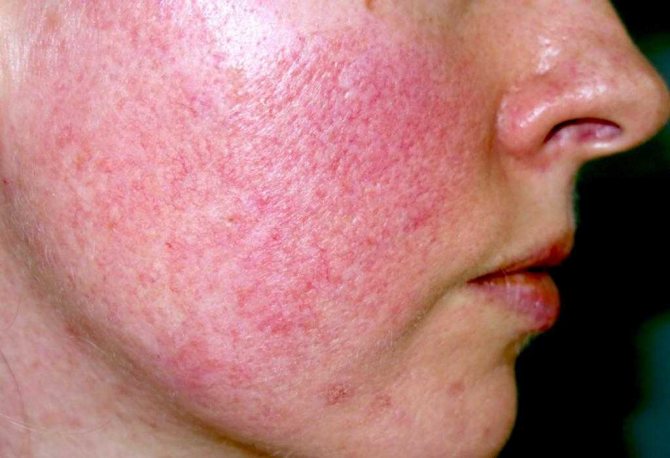
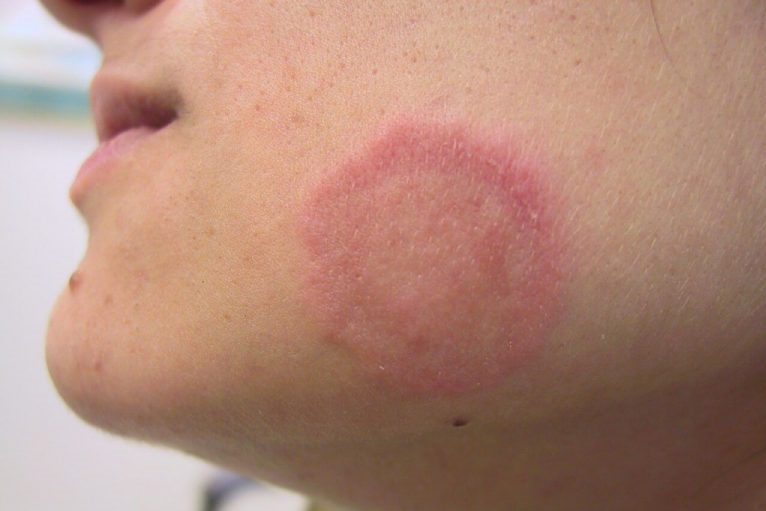
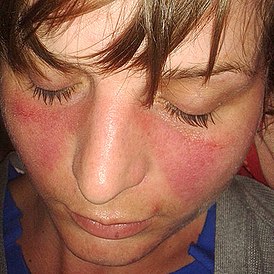
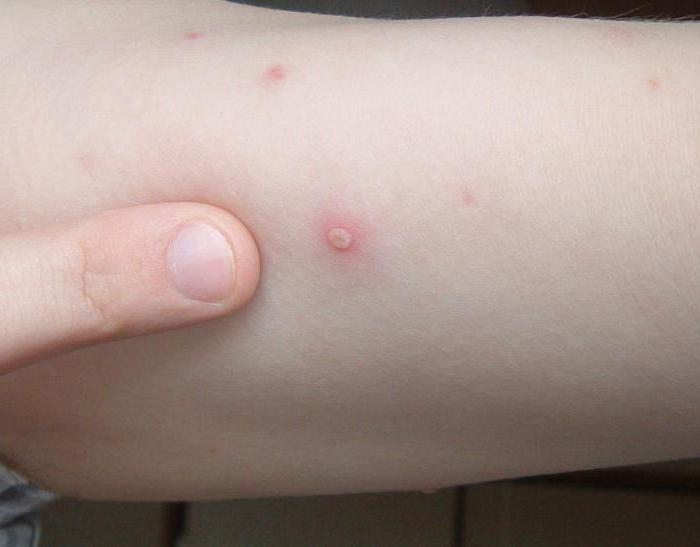
Причины: аутоиммунные нарушения, инфекционные и онкологические заболевания, аллергическая реакция
Какие кожные симптомы могут быть при коронавирусе?
В рамках исследования ученые создали международный реестр кожных проявлений новой коронавирусной инфекции. В общей сложности исследователи оценили истории болезни почти 1 000 пациентов с кожными проявлениями COVID-19. У 224 пациентов с подозрением на коронавирус и в 90 лабораторно подтвержденных случаях заражения из 39 стран мира имелась информация о продолжительности кожных симптомов. В среднем эти проявления болезни наблюдались на протяжении 12 дней.
Ученые установили, что кожная сыпь у больных с подтвержденным COVID-19 в среднем сохранялась на протяжении семи дней, крапивница (заболевание кожи, проявляющееся высыпаниями и волдырями, напоминающими ожоги от крапивы) — четырех, максимум — 28 дней. На чешуйчатые папулы и бляшки пациенты жаловались на протяжении в среднем 20 дней, но не более 70 дней.
- Кожный рог (роговая кератома): причины …
- SYL.ru
- Кожный рог. | Пикабу
- Кожный рог: симптомы, причины, удаление …
- Кожный рог — как выглядит на фото …
Статья по теме Тревожный признак. Расстройство ЖКТ может быть симптомом COVID-19 Также специалисты выяснили, что покраснение и отек стоп — симптом, который называют «ковидными пальцами ног» (англ. — COVID toes), продолжались в среднем 15 дней у пациентов с подозрением на COVID-19 и 10 дней — у пациентов с подтвержденным диагнозом. Аналогичным образом могли отекать и пальцы рук.
«Наши результаты показывают случаи, о которых ранее не сообщалось, а именно — о подгруппе пациентов с сохраняющимися длительное время симптомами COVID-19, в частности с “ковидными пальцами ног”. Эти данные дополняют наши знания о долгосрочных воздействиях COVID-19 на различные органы. Кожа потенциально является “окном” в воспаление, которое может происходить в организме», — рассказала один из авторов исследования Эстер Фриман.
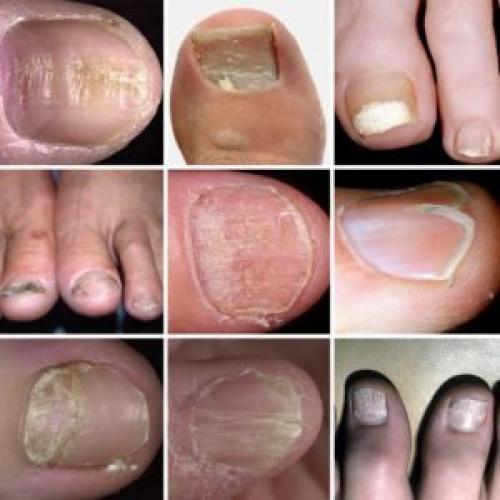
Как лечить микоз стоп?
Лечением микоза кожи стоп занимается миколог или дерматолог. С учетом клинической формы болезни, тяжести поражения, видимых изменений врач подберет адекватную терапию.
Из осложнений при микотической инфекции на ногах возможно инфицирование грибком кистей рук. Микоз стоп иногда приводит к вторичным бактериальным инфекциям, особенно когда на коже присутствуют мокнущие ранки.
Для борьбы с грибком назначают наружные фунгицидные средства (мази, кремы), таблетки для приема внутрь. Только местная терапия эффективна при легких формах микоза стоп. По клиническим рекомендациям в тяжелых случаях назначают пероральные препараты.
При необходимости лечение дополняют противовоспалительными, подсушивающими, антисептическими, противоаллергическими лекарствами, средствами, усиливающими регенерацию поврежденных тканей. Если есть признаки присоединения бактериальной инфекции, назначают антибактериальную терапию.
При онихомикозе проводят аппаратную зачистку инфицированных грибком зон. Для последующей обработки ногтей назначают местные противогрибковые средства: лак, крем или мазь.
Срок лечения составляет от двух недель до месяца. Если поражена не только кожа, но и ногти, лечение затягивается. Это связано с тем, что ноготь растет медленно. Для избавления от инфекции нужно, чтобы отросла полностью здоровая ногтевая пластина.
При выполнении назначений врача микоз успешно лечится. Но если, заметив улучшение, пациент прекращает прием препаратов, это приводит к возврату инфекции, переходу ее в хроническую форму. Необходимо пройти полный курс, даже если симптомы болезни уже исчезли.
Очень важен при лечении микоза стоп уход за ногами, личная гигиена, соблюдение диеты, подбор удобной обуви, не травмирующей пораженные места.
Кюретаж и электрокоагуляция
Этот способ удаления кожного рога врачи называют «методом выбора» при лечении кератиновых наростов от 0,5 до 2 см в диаметре. Предварительно проводится местная анестезия. Врачи используют острые дермальные кюретки для выскабливания, а затем электрокоагулятором обрабатывают дно и края удаленной опухоли. После цикла из 2-3-х обработок на рану накладывают антибактериальную мазь и повязку. Особенности кюретажа и электрокоагуляции:
- Гипотиреоз – симптомы, причины, виды и …
- Гипотиреоз – симптомы, причины, виды и …
- Кожный рог на лице | Удаление кожного …
- Кожный рог — Ветеринарные центры …
- SYL.ru
- высокий процент повторных рецидивов (порядка 47% от всех случаев);
- образование келоидных рубцов (20 % случаев);
- метод не применяется у больных с электрокардиостимуляторами;
- способ удаления не подходит для крупных опухолей.
Особенности лечения и удаления папиллом во рту у ребенка
Заболевание может быть врожденным, в таком случае папилломы появляются даже у новорожденного.
Вирус передается от матери к ребенку, внутриутробно, то есть ребенок может появиться на свет с уже определенной стадией, а сопутствующие факторы (вирусность, генетическая предрасположенность, особенности питания) сделают его активным.
Новообразования не доставляют дискомфорта изначально, но позже вызывают зуд. Ребенок начинает расчесывать рану, что приводит к воспалительным процессам. Применяется медикаментозное лечение, из разрешенных вмешательств удаление лазером, криодеструкция, воздействие радиоволнами и электрокоагуляция.
У грудничка
Причин развития заболевания у новорожденных несколько. Среди них выделяют передачу от роженицы грудничку и контактно-бытовой, когда вирус был приобретен при использовании игрушек, сосок, полотенец, кружек и тд.
Хирургическое вмешательство недопустимо, в начале терапии пользуются мазями, гелями и растворами.
Лечение
Подход к лечению васкулита определяется локализацией поражённых сосудов, наличием сопутствующих заболеваний, тяжестью состояния, рядом других факторов. Чаще всего применяют комплексную терапию, которая предполагает приём лекарств, физиотерапию, соблюдение диеты, профилактику обострений. При тяжёлых формах заболевания, если развивается тромбоз крупных артерий, стеноз магистральных артерий, показано хирургическое лечение.
Медикаментозное лечение васкулита
Подходы к лечению васкулита различаются в каждом случае. Ревматолог назначит препараты для снижения выработки антител, уменьшения чувствительности тканей. В некоторых случаях нужны антибиотики, в других — противоаллергические препараты.
Составлять программу медикаментозного лечения должен лечащий ревматолог. Дополнительно он может привлечь, других врачей, более узкой специализации. Заболевание нельзя пытаться вылечить самостоятельно. Оно опасно тяжёлыми осложнениями, требует системной и сложной терапии.
Лекарства при васкулитах
Назначают так, чтобы добиться устойчивой ремиссии, снизить риск развития осложнений. При вторичном васкулите терапия направлена на лечение основного заболевания, вызвавшего воспаление сосудов.
Для лечения используют следующие препараты:
- кератомы лечение народными средствами
- Причины возникновения и способы лечения …
- Кожный рог полового члена — причины …
- Каковы основные симптомы рака кожи …
- Кожный рог что это такое: Кожный рог …
- глюкокортикостероиды или стероидные гормоны. Назначаются почти во всех случаях, оказывают противовоспалительное и иммунодепрессивное действие. Дозы препаратов подбирают индивидуально, формируя график приёма. Обычно дозировка сначала высокая, а затем постепенно снижается;
- цитостатики. Они подавляют активность иммунной системы, что позволяет корректировать аутоиммунные механизмы. Цитостатики применяются в сочетании с глюкокортикостероидами при тяжёлых формах васкулитов. Препараты назначают в составе пульс-терапии. Она предполагает приём лекарств короткими курсами, чтобы избежать побочных эффектов;
- противоопухолевые, в частности — Ритуксимаб. Это — моноклональные антитела, которые вырабатываются иммунными клетками, обладают иммунодепрессивными свойствами и используются в лечении системных васкулитов, если применение цитостатиков нежелательно. Их не назначают при вирусе гепатита B, нейтропении, низком содержании IgC в крови и положительной туберкулиновой пробе.
Также могут назначаться иммуносупрессоры (подавляют активность иммунной системы), нормальный иммуноглобулин человека (применяется при инфекционных осложнениях, тяжёлом поражении почек, развитии геморрагического альвеолита), антибактериальные, нестероидные противовоспалительные препараты, антикоагулянты (препятствуют образованию тромбов в сосудах), противоаллергические препараты.
Физиотерапевтические методы лечения васкулита
Для лечения васкулита применяется плазмаферез, при котором происходит забор крови, её очистка и возвращение в кровоток. Методику используют как часть комбинированной терапии, если заболевание протекает в тяжёлой или острой форме, быстро прогрессирует. Плазмаферез назначают курсами, при тяжёлом поражении почек, а также в случаях, когда применение цитостатиков противопоказано.
Лечение народными средствами
Народные средства неэффективны при лечении васкулитов, их применение может быть опасным. Если заболевание быстро прогрессирует, протекает в тяжёлой форме, нужно срочно обращаться к врачу. Попытки лечиться народными методами приведут к потере времени и могут спровоцировать осложнения.
Валерия Король – врач-терапевт, ревматолог, Член экспертного совета МедПортала
«Кого кладут в стационар при васкулите?
— Всех больных с впервые выявленными признаками системного васкулита. Специальные показания к госпитализации пациентов с установленным диагнозом СВ:
- Быстропрогрессирующее ухудшение функции почек
- Появление белка в моче -больше 3 г/сутки
- Повторяющиеся боли в животе
- Поражение органа зрения
- Признаки поражения ЦНС»