Лечебная тактика при кондиломатозе
Прежде чем приступать непосредственно к применению различных препаратов для терапии, важно устранить факторы риска прогрессирования вирусной патологии. Это касается личной гигиены и сексуальной активности.
Это касается личной гигиены и сексуальной активности.
Кондиломы возле ануса можно и нужно тщательно мыть с целью недопущения бактериального загрязнения.
Однако делать это необходимо осторожно, стараясь не повредить легкоранимые края образований. На время лечения следует прекратить анальный секс, так как травматизация слизистой способствует прогрессированию заболевания
На время лечения следует прекратить анальный секс, так как травматизация слизистой способствует прогрессированию заболевания.
Лечение кондилом в заднем проходе – это многоступенчатая задача, которая включает несколько общих принципов воздействия на болезненное состояние.
К ним следует отнести:
- оздоровление образа жизни с целью естественной стимуляции иммунитета;
- применение противовирусных средств;
- использование иммуномодулирующей терапии;
- местное воздействие на возбудителя;
- щадящие или радикальные способы удаления кондилом в анусе.
Выбор конкретной схемы терапии зависит от клинических особенностей течения болезни, а также от результатов лабораторных анализов.
Противовирусное лечение кондилом ануса является одним из важнейших компонентов терапевтической тактики.
Однако метод применим только в ранние стадии болезни, когда отсутствует ороговение, а также не выявляются осложнения.
ВПЧ довольно устойчив к действию противовирусных средств, поэтому используются не только большие дозы препаратов, но и сочетание местного и системного воздействия на инфекцию.
Среди всего арсенала препаратов существует несколько лекарств, которые чаще применяются в клинической практике.
К ним можно отнести следующие:
- рекомбинантный интерферон – применяется в виде ректальных суппозиториев и внутримышечных инъекций;
- глицирризиновая кислота – гель для наружного использования;
- дезоксирибонуклеат натрия с железом – мощный парентеральный противовирусный препарат, применяемый в виде курсовых двухнедельных инъекций;
- растительный препарат «Панавир» — применяется местно и внутривенно;
- комбинированный препарат «Генферон» — содержит стимуляторы иммунитета и рекомбинантный интерферон, обладает обезболивающим действием, применяется местно в виде суппозиториев.
Большинство противовирусных средств обладают и иммуномодулирующей активностью.
Однако для комплексного воздействия на вирус папилломы человека обычно требуется еще и отдельная медикаментозная стимуляция иммунитета.
Важно помнить, что классические антисептики практически не помогают избавиться от ВПЧ.
Мирамистин не действует при кондиломах в анусе, так же, как и хлоргексидин.
Поэтому применение этих широко известных препаратов нецелесообразно ни с точки зрения лечения, ни с целью профилактики.
Иммуномодуляторы и симптоматические средства в лечении кондиломатоза
От вируса папилломы человека можно избавиться, нормализовав состояние иммунной системы.
Предварительно назначается иммунограмма, где четко отражается, какое звено защитной системы страдает.
При нарушениях клеточного компонента используются стимуляторы лимфопоэза, при гуморальных расстройствах – неспецифические активаторы работы иммунной системы.
Однако даже врач иммунолог всегда ориентируется на клиническую картину.
Так как именно от нее, а также от наличия сопутствующих заболеваний зависит выбор конкретного препарата.
Методики удаления бородавок на анусе
Показания к непосредственному, «физическому» удалению бородавок с области вокруг ануса и со слизистой оболочки заднепроходного отверстия:
- Неэффективность ранее проведенной медикаментозной терапии. Здесь имеются в виду рецидивы или слабый отклик на проводимое лечение.
- Обнаружение по анализам ПЦР среди возбудителей ВПЧ высокого онкогенного риска.
- Подозрение на озлокачествление процесса.
- Крупные бородавки, гигантские кондиломы.
- Желание самого человека радикально и навсегда избавиться от новообразований.
При наличии хотя бы одного из перечисленных факторов, пациенту можно проводить удаление бородавок с ануса.
Остается только выбрать оптимальный вариант.
Необходимо отметить, что ни один деструктивный подход не подходит для домашних условий.
Все манипуляции проводятся врачом при помещении пациента в гинекологическое (проктологическое) кресло.
Удаление бородавок химическими, цитотоксическими соединениями и хирургические вмешательства по поводу небольших образований может проводить врач дерматовенеролог на амбулаторном приеме.
Но если обнаруживается гигантское образование или есть подозрение, что бородавка приобрела злокачественность, то операцию удаления следует доверить хирургам проктологам.
Химическая деструкция
Достаточно распространенный вариант.
Принцип состоит в нанесении на пораженные участки перианальной области мазей или кремов с кислотами в составе.
Рекомендуемые препараты: «Ферезол», «Солкодерм», кератолитические средства на основе 70% азотной кислоты.
Ограничения:
- не все препараты подходят для удаления бородавок непосредственно в анальном канале;
- есть риск развития рубцовых явлений (если обрабатывается гигантское образование);
- невозможно провести гистологическое исследование препарата при подозрении на трансформацию в рак.
Химическими методами лучше всего бороться с единичными, не крупными бородавками на коже промежности или на переходной зоне по окружности ануса.
Цитотоксические методы
Основаны на растительных экстрактах из чистотела, мандрагоры или подофила щитовидного («Кондилин», «Подофиллин»).
Эффект достигается за счет коагуляции измененных под действием ВПЧ участков кожи.
Ограничения, в принципе, такие же, как и для методик химической деструкции (описаны в подразделе выше).
Хирургические и приравненные к ним методы
В эту категорию входят:
- классическое иссечение новообразований скальпелем;
- лазерное выпаривание (вапоризация);
- криодеструкция с помощью жидкого азота.
Хирургическое иссечение
Считается основным и наиболее эффективным методом удаления мелких и крупных бородавок области ануса и не только.
Может проводиться тремя способами: острым (скальпель), электрокоагуляцией и методом радиоволновой хирургии.
Каждый из методов хирургического удаления бородавок анальной области требует стационарного режима, так как должен проводиться с применением спинномозговой анестезии.
Снизить частоту рецидивов и повысить эффективность вмешательства позволяет соблюдение таких принципов:
- строго достаточное по глубине иссечение: если удаляется бородавка из анального канала, то вырезать ее необходимо до мышцы сфинктера, а при локализации образования на коже – до подкожной жировой клетчатки;
- при работе с гигантской кондиломой Бушке, необходимо иссекать визуально здоровые ткани с отступом на 1 см от ее основания;
- удаленные ткани необходимо отправить на гистологическое исследование;
- при рецидиве бородавок рекомендуется либо химическая деструкция, либо повторное иссечение в пределах здоровых тканей.
Лазерное выпаривание
При небольших образованиях можно удалять бородавки с любой локализацией.
Спинальная анестезия не требуется, можно проводить удаление в амбулаторных условиях.
Однако метод не позволяет провести гистологический анализ удаленных тканей.
И потому применяется только при подтвержденной доброкачественности процесса.
Криодеструкция
Также допускается при любой локализации анальных бородавок, эффективность выше при единичных образованиях.
Положительные и отрицательные стороны такие же, как и при удалении бородавок с ануса лазером (описаны в предыдущем абзаце).
Комбинированный подход
В современной дерматовенерологии все большее признание получает сочетание хирургических методик и иммуномодулирующего компонента.
Применяются инъекции интерферонов под основание бородавки перед операцией и после удаления.
За счет такого подхода удается снизить частоту рецидивов даже у пациентов с ВИЧ.
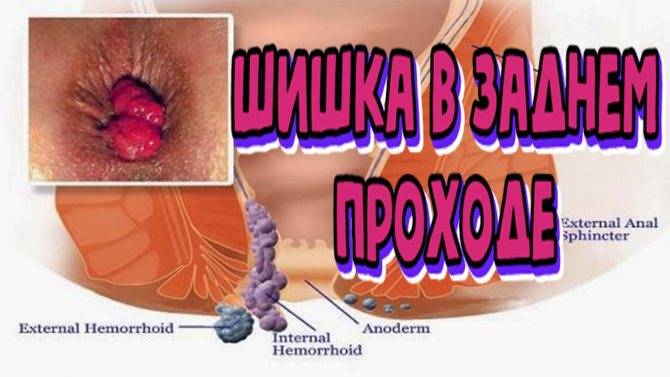
Что такое перианальная кондилома?
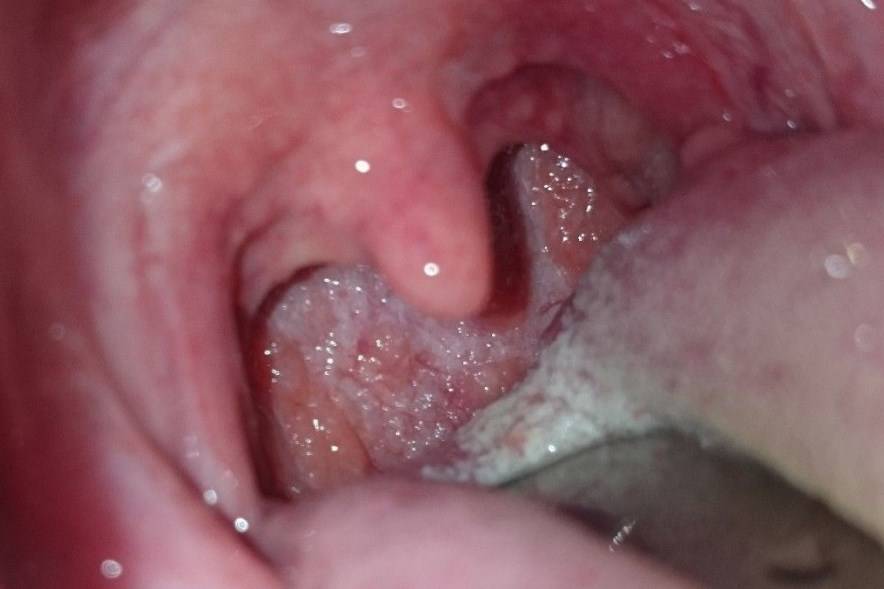
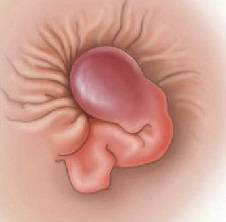
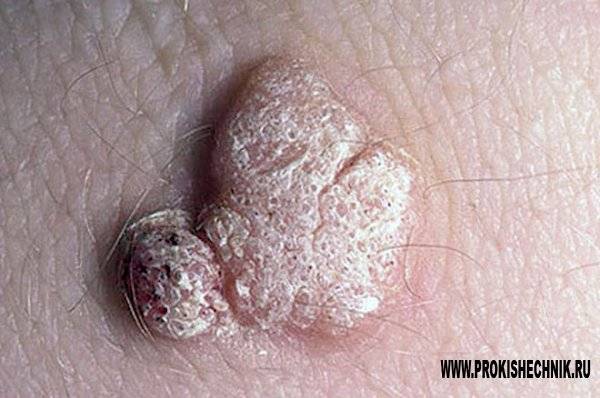
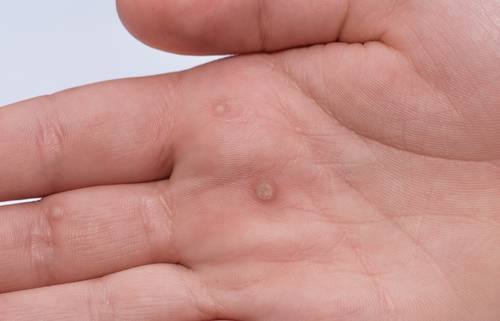
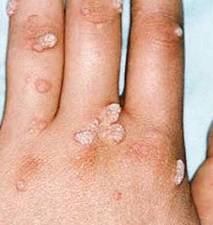
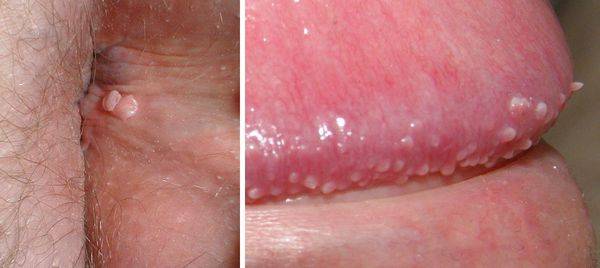
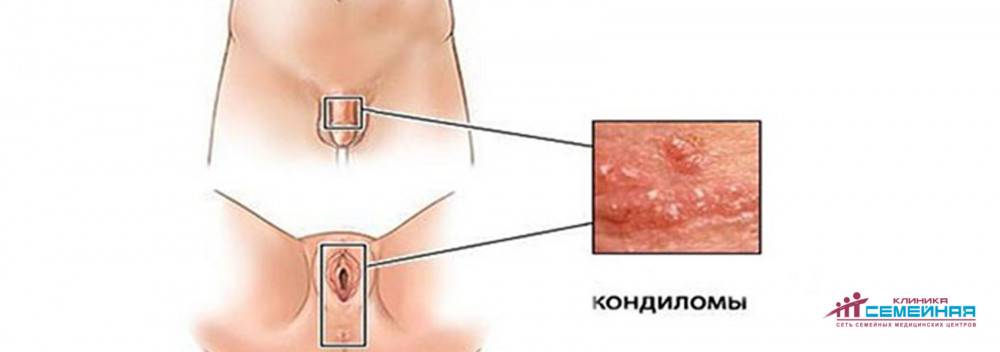
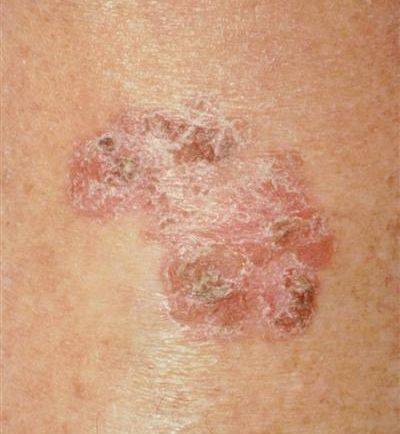
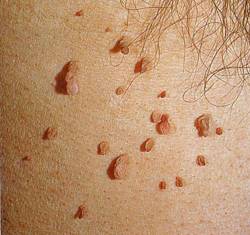
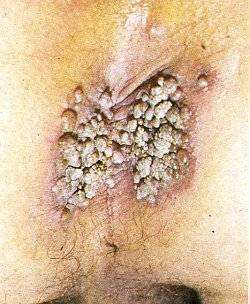
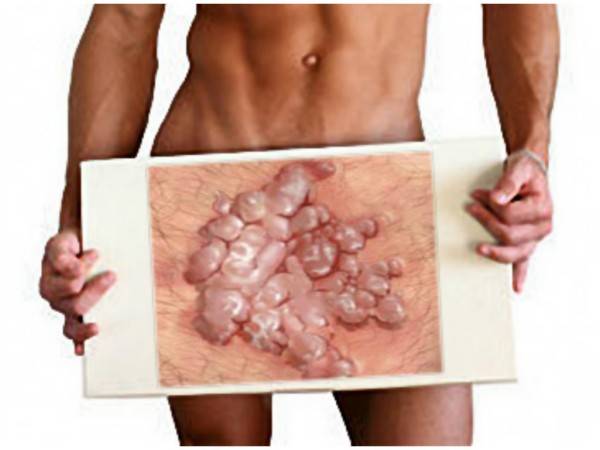
Остроконечные перианальные кондиломы возникают из-за нескольких видов вируса папилломы человека, но зачастую проявляются они впоследствии инфицирования 6-м и 11-м штаммом. Чаще всего нарост на анусе именно остроконечный, но встречаются и плоские образования. Методика лечения зависит от вида кондиломы. Остроконечные наросты располагаются на ножке и напоминают соцветия цветной капусты. Имеют бежевый оттенок, иногда немного темнее. На ранней стадии заболевания образуется 1-а кондилома, но если не проводить терапию, количество наростов увеличивается, они срастаются и имеют вид петушиных гребней.
Плоский нарост возле ануса представляет большую опасность, так как диагностика его значительно сложнее. Поскольку образования не приподнимаются над кожным покровом, самостоятельно человек не может обнаружить патологию. Выявляют зачастую при плановом осмотре у доктора. Плоские кондиломы в заднем проходе имеют белый или телесный цвет, поэтому даже в медицинском учреждении не всегда удается обнаружить заболевание при визуальном осмотре без дополнительных обследований.
Причины и механизм формирования кондилом ануса
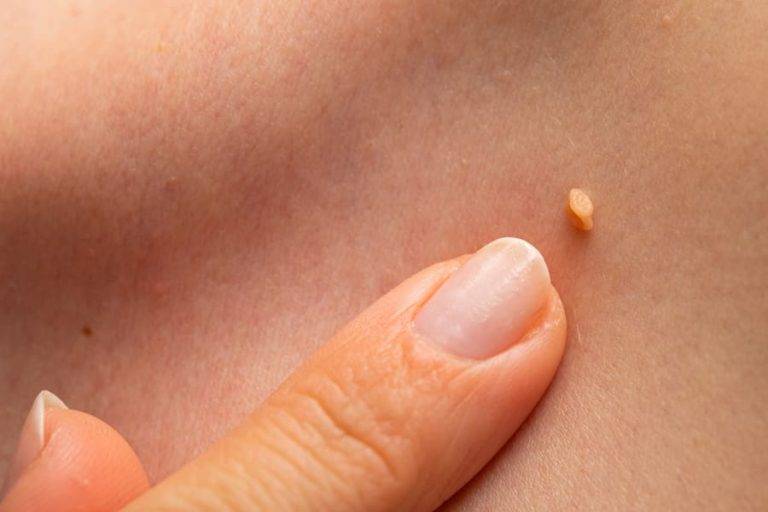
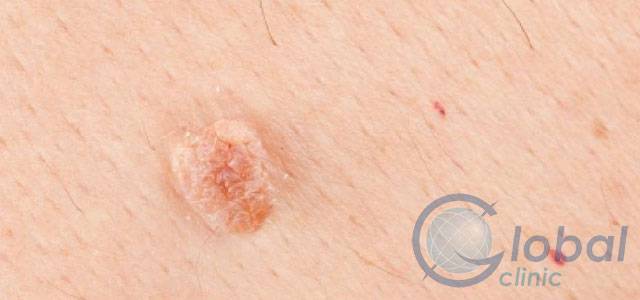
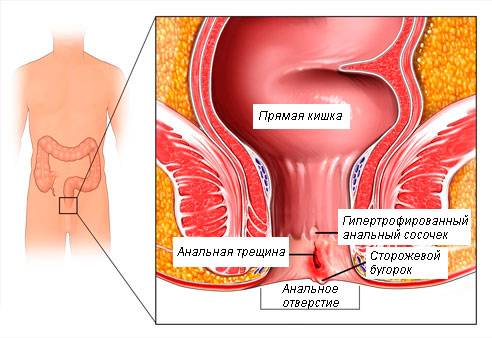
Остроконечные кондиломы ануса – это небольшие или средних размеров полигональные образования, расположенные на коже и слизистой оболочке анального кольца.
Главная их внешняя особенность заключается в коническом сужении на дистальном конце, поэтому они и называются «остроконечными».
Размеры их сильно варьируются, но обычно составляют не более 1.5 см.
Они способны распространяться по промежности, нарушая эстетику сексуальных отношений, что приводит к резкому психологическому дискомфорту.
Причина появления кондилом около ануса – заражение вирусом папилломы человека (ВПЧ).
Способ передачи – контактный, обычно при интимной близости.
Возможен и бытовой способ заражения при пользовании общими гигиеническими принадлежностями, однако такой вариант является редким.
Главным образом инфицирование вирусом папилломы человека происходит половым путем.
Инкубационный период довольно вариабелен.
Это связано с особенностями иммунной системы человека.
При хорошем состоянии иммунитета болезнь вообще не развивается, а вирус находится всю жизнь в неактивном виде.
В большинстве случаев первые проявления кондиломатоза возникают спустя 3-6 месяцев после сексуального контакта с зараженным партнером.
Кондиломы вокруг ануса могут формироваться как у женщин, так и у мужчин.
Однако контактируют с ВПЧ практически все сексуально активные жители планеты.
Но болезнь развивается лишь у 20% заразившихся.
Размножение вируса возможно лишь при наличии предрасполагающих факторов, главные из которых, следующие:
- длительная и регулярная травматизация зоны анального сфинктера;
- наличие инфекций урогенитального тракта;
- геморрой;
- инфицирование несколькими штаммами ВПЧ;
- варикоз вен малого таза;
- сахарный диабет;
- врожденные и приобретенные иммунодефицитные состояния, особенно ВИЧ-инфекция;
- нарушение правил личной гигиены;
- частая смена сексуальных партнеров.
Предрасполагающие факторы снижают иммунную защиту не только аногенитальной зоны, но и всего организма.
Это приводит к интенсивному размножению вирионов, что проявляется в формировании остроконечных образований.
Другие возможные причины развития кондиломы ануса связаны с распространением вируса из области урогенитального тракта на анальную зону.
Такая тенденция особенно характерна для женщин, что обусловлено наличием инфекции в шейке матки.
Но проблема возникает и у людей, которые не ведут половой жизни.
Причины кондилом ануса у девушек связаны с бытовой передачей вируса и снижением иммунологической защиты организма.
Способствуют формированию кондиломатоза привычные запоры и варикоз вен таза.
Кондиломы уретры: причины недуга и возбудитель
Развитие кондилом на коже, в уретре у мужчин или женщин, связано с инфицированием вирусом папилломы человека (ВПЧ). В подавляющем большинстве случаев заражение происходит во время полового контакта с больным человеком или носителем инфекции.
Возможна передача вируса от матери к плоду. Другие пути заражения, такие как рукопожатие или использование чужих предметов гигиены, как правило, не вызывает развитие кондилом в уретре, более характерны другие локализации.
Инкубационный период варьируется в широких пределах, но примерно в 65% случаев кондиломы уретры развиваются в первые 90 дней после инфицирования. Однако кондиломы уретры при попадании в организм ВПЧ не всегда развиваются.
Течение заболевания, причины обострения и появления новых наростов во многом зависят от состояния иммунитета человека.
Например, высок риск развития кондилом кожи или уретры у часто болеющих людей, страдающих тяжелой хронической патологией, при ВИЧ-инфекции и др. При этом после удаления наростов любым из доступных способов ВПЧ в организме сохраняется. Что объясняет, почему кондиломы уретры или других локализаций рецидивируют. Повторное появление образований наблюдается примерно в 30% случаев.
Кондиломы уретры: симптомы
Кондиломы в уретре не видны, но их наличие можно заподозрить, если имеются следующие симптомы:
- Затруднение при отхождении мочи.
- Болезненность и неприятные чувства во время акта мочеиспускания.
- Неполное опорожнение и учащение позывов в туалет.
- Разбрызгивание струи мочи.
- Боль во время полового контакта и др.
Все указанные признаки по патогенезу возникновения можно объяснить стриктурой или патологическим сужением уретры, вызванным ростом кондилом внутри ее просвета.
В дополнении к указанным симптомам кондиломы в уретре у мужчин или женщин стоит всегда подозревать, если они имеются в области гениталий или вблизи ануса. При этом проявления могут быть более яркими (кровотечения, постоянная ноющая боль и др.), если развиваются осложнения кондилом уретры.
Независимо от того, какой врач будет лечить кондиломы уретры — дерматовенеролог или уролог, важно исключить другие заболевания, которые могут имитировать аналогичные симптомы. Например, уретрит, цистит, простатит и др
Кондиломы уретры: обследование
Чтобы подтвердить наличие кондилом в уретре, больному требуется обследование.
Мочеиспускательный канал можно осмотреть при помощи специального эндоскопического оборудования–уретроскопа. Отсюда и название метода – уретроскопия.
Иногда во время уретроскопии сразу проводятся лечебные манипуляции. Для точного выявления возбудителя кондилом уретры берется мазок для анализа ПЦР
Важно не только установить сам факт инфицирования ВПЧ, но определить тип вируса
Как известно, некоторые представители ВПЧ обладают онкогенными свойствами, то есть могут приводить к развитию рака. Выявление опасных штаммов создает определенную настороженность.
Такому пациенту нужно наблюдаться у соответствующего специалиста, сдавать контрольный анализ после лечения, чтобы обнаружить повторный рост кондилом в уретре. Также имеет смысл провести морфологическое изучение клеток, чтобы наверняка исключить малигнизацию или озлокачествление новообразований.
Во многих лабораториях исследование клеток и идентификация ВПЧ при кондиломах уретры можно проводить одновременно при помощи Дайджин теста. Во многих странах этот метод используется в качестве скрининга рака и проводится всем людям из определенных категорий.
Для оценки возможности повторного появления кондилом уретры иногда проводится исследование защитных свойств организма, чтобы определить уровень сопротивляемости организма против инфекции. Для этого при кондиломах в уретре проводится анализ, называемый иммунограммой.
Лекарственные препараты
Чтобы после удаления кондиломы не появились вновь, целесообразна противовирусная терапия в сочетании с иммуномодулирующей. Это осуществляется при помощи следующих препаратов для приема внутрь, а также для нанесения на пораженные участки:
- Эпиген спрей заживляет ранки, устраняет неприятные болезненные ощущения.
- Гель или свечи Виферон.
- Таблетки Ликопид.
- Генферон в виде свечей.
- Инъекции Иммуномакс.
- Раствор Аллокин-альфа.
- Таблетки Ацикловир.
- Лаферобион.
- Панавир.
Также от кондилом у анального отверстия можно избавиться при помощи обработки специальными химическими составами, выжигающими патологические ткани. Речь идет о таких растворах, как Солковагин, Солкодерм, Ферезол, Подофиллин. Это очень сильные препараты, поэтому самостоятельно их использовать не рекомендуется, лучше обратиться за помощью к врачу, чтобы не вызвать у себя ожоги.
Вовремя проведенное лечение поможет избежать негативных последствий для здоровья.
Развитие заболевания
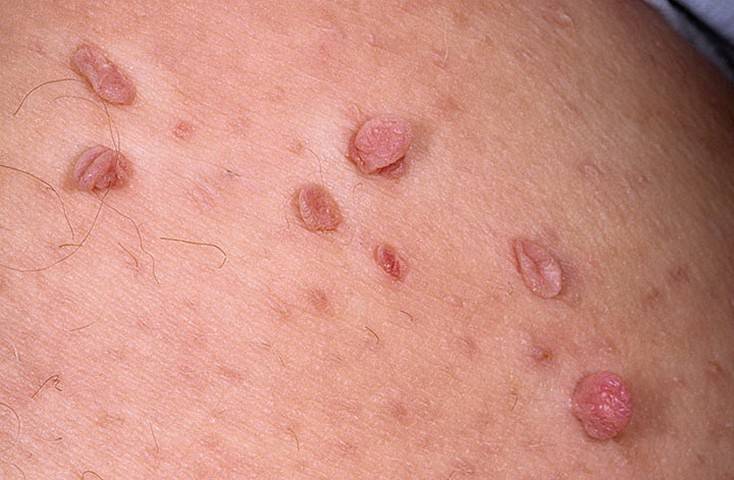
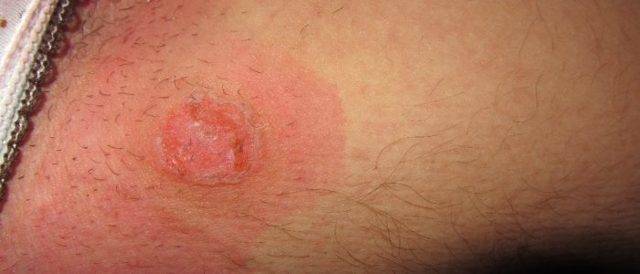
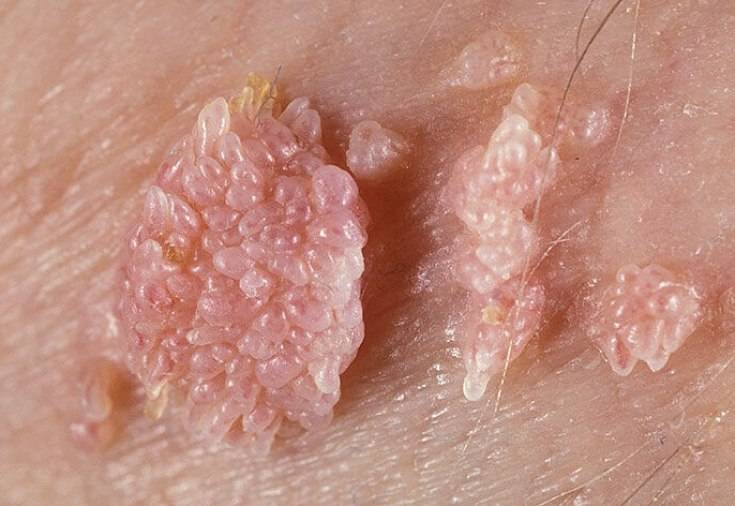
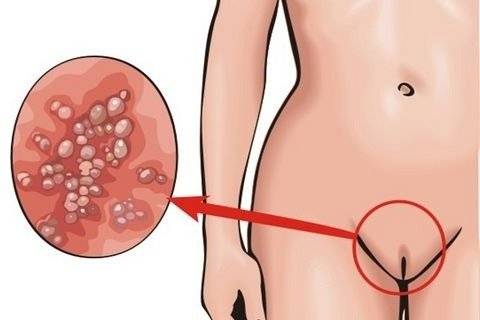
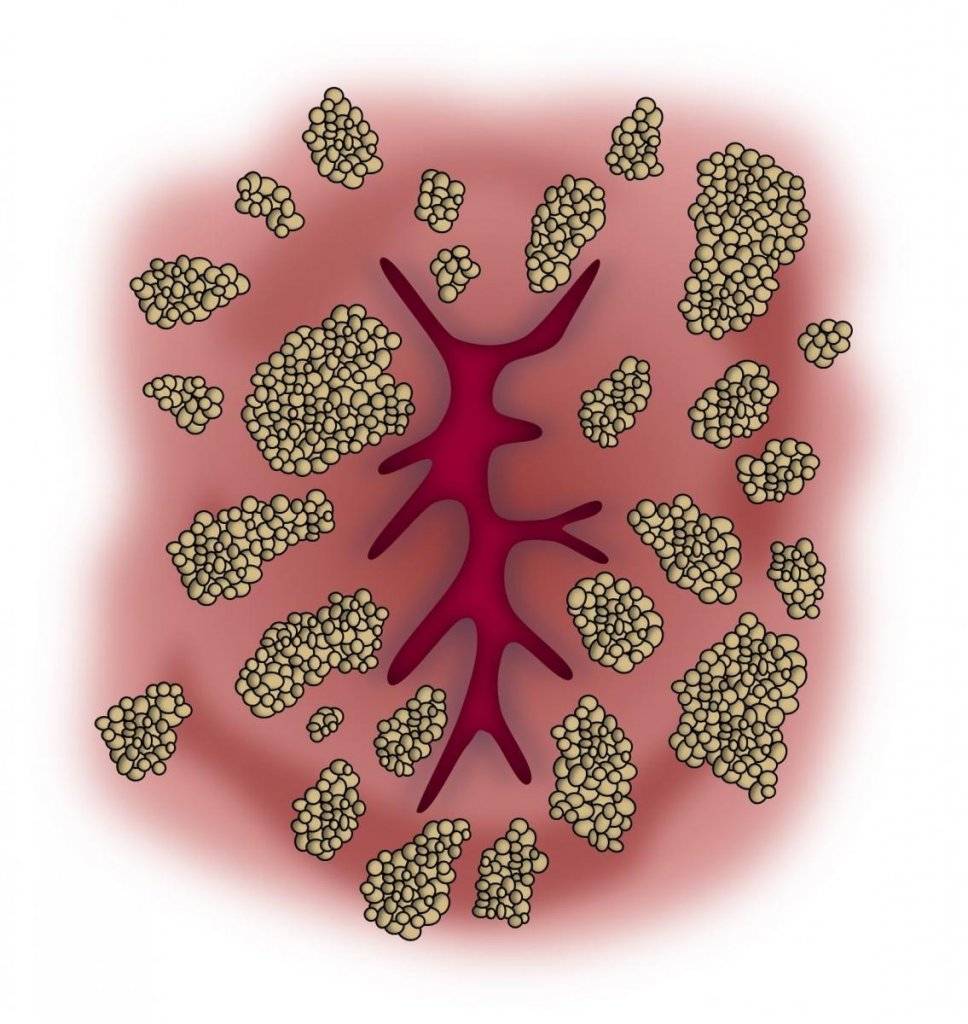
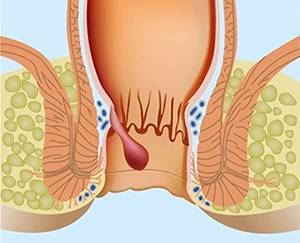
Морфологически аногенитальный кондиломатоз проявляется остроконечными кондиломами в области заднего прохода и наружных половых органов. Характеристики кондилом:
- по форме – в виде опухолевидных разрастаний на коже или же скоплений в виде слившихся розовых сосочков. При массовом скоплении такие разрастания напоминают цветную капусту;
- по цвету – розовые с серым оттенком;
- по размеру – от мелких, в 0,3-0,5 мм в поперечном сечении, до гигантских (больших размеров) кондилом, которые при прогрессирующем росте могут закрывать анальное отверстие.
Гигантские кондиломы также называют опухолью Бушке-Левенштейна – в честь ученых, которые описали ее еще в начале 20 столетия.
Вирус папилломы человека локализуется в глубоких слоях:
- кожных покровов;
- слизистых оболочек.
При этом он не проникает в кровоток.
Кожные покровы и слизистые оболочки постоянно обновляются (наблюдается слущивание старых клеток, на их месте появляются новые), и их глубокие слои постепенно мигрируют изнутри, становясь наружными – вместе с клетками перемещается и вирус. Клинические признаки появляются в том случае, когда он достигает поверхности кожи и слизистых оболочек.
Если вирус очутился на поверхности, это значит, что он способен к инфицированию. Заражение вирусом 6 и 11 типов, которые провоцируют развитие аногенитального кондиломатоза, проходит контактным путем – чаще всего при половых отношениях:
- вагинальных;
- анальных;
- оральных.
Другие разновидности контактов теоретически тоже могут привести к инфицированию – в частности:
- бытовым способом (через предметы гигиены, белье, полотенца);
- во время медицинских манипуляций, которые проводятся без соответствующей защиты (перчаток, очков).
Но для подтверждения таких путей заражения на данный момент недостаточно доказательной базы (то есть, случаев, когда пациенты не вступали в половой контакт, но при этом заразились ВПЧ).
Инкубационный период – время с момента заражения до возникновения остроконечных кондилом – довольно вариабельный и может составлять от нескольких недель до нескольких лет. На протяжении этого времени вирус размножается и развивается в глубоких слоях тканей, поэтому носители мало заразны.
Остроконечные кондиломы развиваются:
- чаще – в области наружных половых органов (на малых и больших половых губах у женщин, на головке полового члена и мошонке у мужчин);
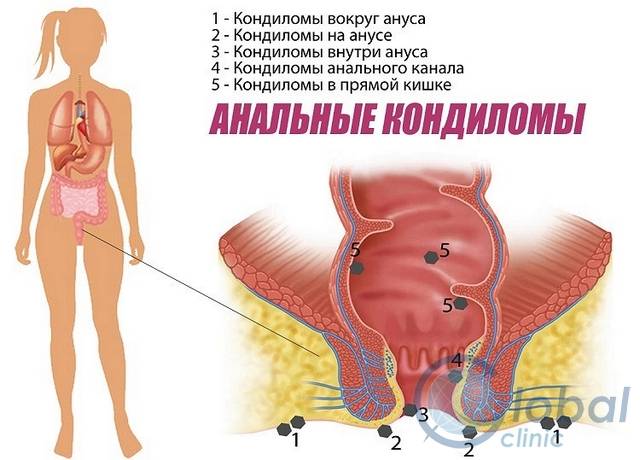
- несколько реже – вокруг анального отверстия. Такие кондиломы еще называются перианальными.
Перианальные кондиломы очень часто развиваются у гомосексуалистов – тем не менее, для их возникновения анальные половые отношения не являются обязательными. Попадая в ткани, вирус папилломы человека захватывает при проникновении обширную площадь кожи и слизистых оболочек – в том числе, и в перианальной области, которая находится очень близко к наружным половым органам и мужчин, и женщин.
У ВИЧ-инфицированных больных при развитии синдрома иммунодефицита кондиломы разрастаются до гигантских размеров очень быстро (эта особенность является одним из самых важных диагностических признаков заболевания). Образуются скопления, которые своей бугристой формой напоминают цветную капусту. Такое образование являются фактором риска развития плоскоклеточного рака (к слову, не только у ВИЧ-инфицированных пациентов).
Лечение
Современной медицине пока что неизвестны способы полного уничтожения вируса папилломы человека. Лечение направлено на:
- купирование клинической симптоматики;
- предупреждение возникновения осложнений;
- предупреждение рецидивов заболевания.
Тактика лечения зависит от таких характеристик остроконечных кондилом, как их:
- размеры;
- количество;
- локализация;
- сопутствующие урогенитальные инфекции (инфекционное поражение мочеполовой системы);
- сопутствующие соматические патологии;
- общее состояние организма и степень его ослабления в силу различных причин.
При небольших несливающихся кондиломах назначения следующие:
- обработка кондилом раствором подофиллотоксина, который оказывает на них прижигающее действие. При этом следует следить, чтобы препарат не попал на непораженные участки кожи;
- местные противовирусные препараты, которые применяют для того, чтобы подавить размножение и развитие вируса, а также предотвратить рецидивы аногенитального кондиломатоза. С этой целью используют подофиллотоксин, бромнафтохинон и другие препараты;
- общая иммуностимулирующая терапия.
Общие особенности консервативного лечения следующие:
- лечение остроконечных кондилом назначают не только больному, но и его половому партнеру;
- во время лечения следует отказаться от каких-либо половых контактов.
Наиболее радикальный метод, позволяющий избавиться от перианальных кондилом, это их удаление. Его проводят с помощью оперативных и неоперативных методов – таких, как:
- хирургическое иссечение в пределах здоровых тканей;
- удаление с помощью углеводородного лазера;
- химическая цитодеструкция – для ее проведения используют концентрированные растворы кислот и цитотоксические препараты.
Обратите внимание
Удаление кондилом – это фактически паллиативный метод (то есть, такой, который борется с последствиями заболевания, но не может ликвидировать саму болезнь). При удалении папиллом вирус продолжает находиться в тканях вирусоносителя, а при поверхностном расположении способен инфицировать новые «жертвы».
Помимо того, кондиломы способны возникать повторно – после лечения рецидивы заболевания наблюдаются в 30% всех клинических случаев.
Также следует помнить о том, что прижигание кондилом в анальном канале химическими соединениями нецелесообразно, так как с одной стороны недостаточно эффективное, с другой – ведет к возникновению осложнений:
- воспалительного поражения;
- зуда;
- намокания;
- образования эрозий (мелких дефектов) слизистой оболочки прямой кишки.
Особенности хирургического удаления перианальных остроконечных кондилом следующие:
- оно является малотравматичной операцией;
- зачастую проводится под местным обезболиванием.
Если разрастания массивные, то требуются:
- операция под наркозом;
- иногда – удаление множественных или гигантских разрастаний в несколько этапов;
- длительное послеоперационное наблюдение.
Обратите внимание
Самым эффективным методом избавления пациента от аногенитального кондиломатоза является комбинированное лечение – это удаление кондилом и применение иммуностимулирующих препаратов общего действия. Такая схема не только излечивает больного, но и позволяет снизить вероятность рецидивов аногенитального кондиломатоза.
Возможные осложнения
Кондиломы в анальном отверстии и вокруг него кажутся довольно безобидными любому человеку, что далек от медицины.
Однако любой грамотный доктор сможет объяснить, что при их обнаружении расслабляться не стоит. Ведь наросты в столь чувствительном месте могут стать большой проблемой, так как нередко осложняются.
Во-первых, представителям сильного пола стоит опасаться инфицирования кондилом после их травматизации. Исходом подобного инфицирования может быть что угодно. Начиная от того, что пациент просто столкнется с несколькими неприятными неделями в своей жизни. Заканчивая тем что сформируются рубцы, в том числе гипертрофические, что негативно скажется на способности анального отверстия выводить кал из прямой кишки.
Во-вторых, всегда стоит опасаться злокачественных перерождений. Причем терять бдительность в отношении онкологических процессов доктора не рекомендуют. Даже в том случае, если установлено, что тип ВПЧ обладает слабой онкогенной активностью. Связано это с расположением кондилом.
Во-первых, на них могут негативно влиять частые воспалительные процессы.
Во-вторых, велика вероятность того, что на них будет негативно сказываться постоянное трение о каловые массы.
Причина первая
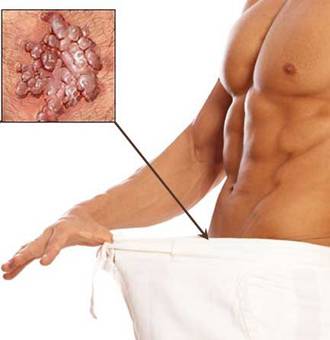
Кондиломы возникают в том случае, если человек был инфицирован ВПЧ. Установить время и способ заражения очень непросто, потому что с этого момента, до появления первых внешних признаков может пройти несколько лет. Способ передачи данного вируса контактный. Причём кондиломы чаще всего передаются посредством полового контакта, и в этом случае проявляются уже через несколько дней. У мужчин кондиломы могут локализоваться в таких местах как:
- головка полового члена,
- крайняя плоть,
- ствол полового член,
- мошонка,
- паховая область,
- перианальная область,
- слизистая оболочка прямой кишки.
В отдельных случаях кондиломы возникают и в ротовой полости. Локализация данных наростов зависит от того, в какой области произошло соприкосновение с поражённой поверхностью инфицированного человека.
Следует отметить, что использование презервативов не защищает мужчину от заражения ВПЧ, поскольку не исключает контакта с поражёнными участками кожи половой партнёрши. Кроме того, кондиломы обладают способностью распространяться по поверхности кожи, образовывать конгломераты на соседних участках эпителия. Это объясняется тем, что в теле каждого нароста содержится вирус в высокой концентрации, который по тому же контактному принципу может попадать на здоровые участки кожи при соприкосновении с ними.
Поэтому в частности, первоначальный нарост, к примеру, в паху или на мошонке со временем может вызвать появление кондиломы в заднем проходе у мужчин. Кроме того, конечно, новообразование может сформироваться в этой области изначально, если половой контакт с инфицированным человеком сопровождался соприкосновением его поражённых поверхностей с участком кожи вокруг анального отверстия мужчины.
Перианальные кондиломы у мужчин, как и те, что образовались на половом члене и других областях, упоминаемых выше, требуют обязательного удаления. В первую очередь, потому что представляют опасность с точки зрения распространения вируса по поверхности эпителия самого мужчины, с возможностью проникновения кондилом, к примеру, в кишечник. Во-вторых, потому что в этот период мужчина является источником инфицирования,как своих половых партнёрш, так и других людей, находящихся рядом с ним.
Образование анальных кондилом
Область гениталий поражают впч определенного вида, вызывающее появление кондилом (остроконечных, плоских и образований других типов). Часто наросты образуются и в области заднего прохода, около анального отверстия и мочеиспускательного канала. Такие кондиломы называются перианальными.
Вирус папилломы человека насчитывает множество типов (более 90), но развитие остроконечных кондилом вызывают только два – впч 6 и впч 11.
Заражение впч происходит незаметно, может иметь скрытный характер. Поселившийся в организме вирус, по началу, может никак себя не проявлять. Постепенно в результате сбоя работы иммунной системы активность вирусов увеличивается, они проникают вглубь органов и вызывают разрастание клеток кожи, нарушая их ДНК.
Опасность заболевания состоит в том, что первоначально носящие доброкачественный характер образования, могут перерождаться, малигнизироваться, вызывая рак кожи или внутренних органов.
При появлении в области заднего прохода остроконечных кондилом заболевшего человека могут беспокоить следующие симптомы:
- чувство нахождения инородного тела в области ануса;
- намокание кожи, жжение и зуд вокруг пораженных областей;
- болевые ощущения.
Разрастающиеся кондиломы увеличиваются в размерах. В этом случае, распространяясь по коже, они могут перекрывать область анального отверстия, затрудняя акт дефекации, вызывая болевые ощущения. В результате травмирования, наросты начинают кровоточить, появляется неприятный запах.
Заболевание передается во время сексуального контакта. Вирус может попасть в организм и при нарушении правил личной гигиены (использование чужих полотенец, мочалок, чужого белья), попасть в кровь через поврежденные участки кожи, через поцелуи при попадании вируса вместе со слюной на слизистые оболочки здорового человека. Может передаваться впч и вертикальным путем – во время родов от матери к новорожденному младенцу.
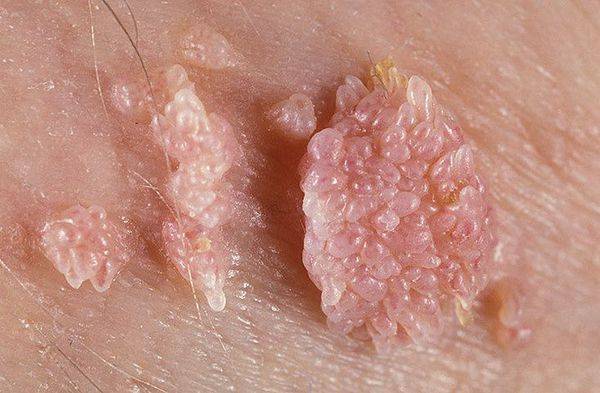
Анальные кондиломы представляют собой наросты, состоящие из сосочков розоватого цвета. Могут быть единичные или множественные образования. Между скоплениями кондилом находится чистая, не подвергнувшаяся заражению кожа.