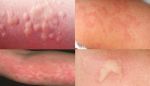
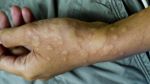
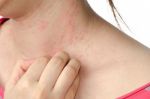
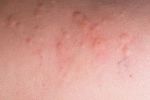
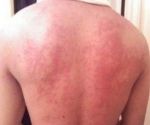
Крапивница имеет аллергическую природу происхождения, высыпания на коже и слизистых оболочках напоминают следы от ожогов, подобные тем, какие наносит растение крапива. Другое название заболевания — «крапивная лихорадка». Проявляется она в виде волдырей красного цвета, высыпающих на коже. Причины появления крапивницы разнообразны. Крапивница может выступать в двух видах:
Причины и механизм развития крапивницы
Возникновение заболевания всегда связано с выбросом в кровь большого количества гистамина, образующегося в организме при контакте с каким-либо аллергеном. Проявление могут спровоцировать укусы насекомых, бактерии, грибки, некоторые продукты питания и пр.
Крапивница может возникнуть либо при первом контакте, либо после многократных воздействий аллергена, заболевание проявляется при достаточно высокой концентрация антител в крови.
К причинам появления и развития крапивницы можно также отнести нарушение обмена веществ, длительное воздействие солнечного облучения или холода, прием аспирина, антибиотиков и некоторых других лекарственных препаратов. Однако на сегодняшний день выяснены далеко не все причины, поэтому специалисты постоянно занимаются изучением данного аллергического заболевания. Для того чтобы назначить адекватное лечение, необходимо точно установить, какова истинная природа появления крапивницы.
Острая крапивница, симптом которой схож с аллергической реакцией, чаще всего возникает из-за воздействия какого-либо аллергенного раздражителя. В этом случае уместно говорить о гиперчувствительности организма. К аллергенам, провоцирующим проявление острой крапивницы, относятся некоторые пищевые продукты: рыба, яйца, морепродукты, арахис и др. Сюда же можно отнести острые вирусные инфекции, а также заболевания ревматического характера, которые могут оказаться причиной развития острой формы. Пенициллин, аспирин и некоторые другие препараты способны спровоцировать крапивницу. Наконец, эта форма заболевания может появиться из-за прямого контакта с аллергеном: растениями, пыльцой, слюной животных, латексом и пр. Лечение крапивницы такой формы должно поступить незамедлительно.
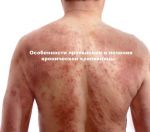
Факторы, провоцирующие возникновение хронической крапивницы у взрослых, изучены недостаточно. Специалисты объясняют ее аутоиммунным происхождением, в этом случае, вероятнее всего, наблюдаются нарушения в деятельности иммунной системы. Детские случаи хронической крапивницы встречаются довольно часто. В этом случае также поступает квалифицированное лечение: крапивница проходит, не оставляя последствий.
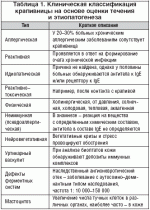
Современная медицина, рассматривая процесс возникновения самого заболевания, классифицирует крапивницу по нескольким отдельным видам. Это механическая и спонтанная разновидности заболевания, симптомы видов крапивницы и лечение которых находятся в тесной зависимости друг от друга. Выявление спонтанной крапивницы обычно проблем не вызывает, а механическую принято разделять еще на отдельные подвиды. Для каждого вида крапивницы лечение подбирается индивидуально.
- Крапивница — Википедия
- Симптомы аллергической крапивницы …
- Хроническая рецидивирующая крапивница …
- Аллергическая крапивница – лечение …
- Причины и лечение хронической …
Дермографическая крапивница, появление которой вызывает механическое воздействие, появляется после: трения, постоянного соприкосновения с одеждой или другими предметами.
Солнечные лучи способны вызывать аллергическую реакцию в виде солнечной формы заболевания. Причиной возникновения холинергической крапивницы может оказаться усиленное потоотделение, чрезмерные физические занятия, духота в помещении или стресс. В этом случае речь идет о появлении точечных волдырей и отека Квинке.
Некоторые люди страдают аквагенной крапивницей, возникающей от контакта с водой независимо от ее температуры и выражающейся не только в появлении волдырей, но и в ощущении сильного зуда. А при соприкосновении с нагретым объектом может возникать термическая крапивница.
Укусы комаров, клопов или блох могут привести к возникновению папулезной формы заболевания , симптомами которой выступают крошечные узелковые высыпания на коже. Холодная пища, контакты с холодными предметами или долгое пребывание на холоде приводят иногда к так называемой холодовой крапивнице.
К достаточно редкой разновидности заболевания относят адренергическую крапивницу, возникающую вследствие стресса. На коже появляются волдыри с ободками белесого цвета. В отдельных случаях выделяют еще и пищевую крапивницу, существование которой многие врачи не признают. Однако по причине наличия в организме токсинов после принятия каких-либо продуктов питания может появляться еще и такой вид заболевания.
Если человек болен крапивницей, он обязательно должен знать как о самой болезни, так и о причинах ее возникновения. Такой пациент обязан всегда иметь при себе соответствующий документ, в котором указывается сам диагноз и рекомендации лечащего врача.
Диагноз на пальцах
Несмотря на такое многообразие клинических проявлений, утверждать, что их вызывает именно патоген Sars-CoV-2, а не сопутствующие заболевания, пока нельзя. Необходимы дальнейшие исследования. Кожные проявления могут быть связаны и с применением лекарственных препаратов для лечения коронавируса. В таких случаях необходимо определить, на какой препарат возникла данная реакция и отменить его, рассказал «Известиям» ассистент центра постдипломного медицинского образования Института медицины и психологии В. Зельмана НГУ, врач дерматовенеролог-онколог Наталья Шепилова.
— При данных кожных проявлениях врач дерматолог должен тщательно собрать анамнез и заподозрить существование у пациента коронавирусной инфекции, особенно если при этом есть или были симптомы ОРВИ. Также при нетипичной клинической картине других кожных заболеваний — таких, например, как розовый лишай Жибера с отсутствием типичной материнской бляшки, тоже необходимо исключить инфекцию COVID-19, — пояснила эксперт.
«Легкие хрустят, как будто кто-то мнет бумагу или пакет» Истории переболевших коронавирусом от первого лица
По словам Натальи Шепиловой, кожные симптомы можно использовать для диагностики стадии заболевания. Некоторые ученые уже предложили проводить оценку вирусной нагрузки и коррелировать это с появлением дерматологических симптомов, так как отмечают более серьезные кожные проявления при тяжелом течении коронавирусной инфекции.
Ранее испанские специалисты описали такой специфический кожный симптом, как «ковидные пальцы». Как рассказали российские дерматологи, внешне эта патология может походить на механическую травму или обморожение. При этом пациенты отрицают возможность таких повреждений. Как пояснила Наталья Шепилова, вероятнее всего, это особая форма ангиита кожи, которая чаще всего имеет инфекционно-аллергическое происхождение и является одним из признаков инфекции COVID-19.
Диагностика поллиноза
Если у вас возникают подозрения на развитие поллиноза необходимо, прежде всего, обратиться за квалифицированной помощью к терапевту или аллергологу. Очень важно исключить наличие заболеваний, имеющие сходное течение. Прежде всего, это ОРЗ (ОРВИ), острый трахеит или бронхит. Важно помнить, что только опытный аллерголог-иммунолог с помощью современного диагностического оборудования, может с точностью поставить правильный диагноз и назначить адекватное лечение.
Лечение и диагностику поллиноза в Национальном медицинском исследовательском центре оториноларингологии ФМБА России успешно проводят специалисты отделения аллергологии и иммунологии. Прежде всего, для выставления диагноза «поллиноз» аллерголог-иммунолог проводит тщательный сбор и анализ анамнеза пациента, тщательный осмотр. При необходимости врач-оториноларинголог проводит риноскопию для определения состояния носовой полости, ее отечности и сужения носовых ходов.
В нашем Центре специалист-аллерголог проводит комплексную аллергодиагностику пациенту для уточнения причинно-значимого аллергена. Аллергообследование проводится с использованием самых современных методов диагностики. Кожные тесты позволяют выявить аллерген уже через 20 минут после начала проведения теста.
Кожное аллерготестирование хорошо себя зарекомендовало и для диагностики бытовой аллергии (аллергии на домашнюю пыль, микроскопического клеща, библиотечную или книжную пыль), аллергии на домашних животных (эпидермальной аллергии), пищевой аллергии.
- Крапивница — симптомы, лечение, причины …
- Крапивница: фото, причины, симптомы …
- Аллергическая крапивница: лечение …
- Крапивница: фото и картинки как …
- КРАПИВНИЦА: фото, симптомы и лечение у …
Кожные тесты – это безопасный и высокоинформативный метод обследования. Такие тесты целесообразно проводить вне обострения аллергического заболевания. В НМИЦО проводится так называемое «прик-тестирование» — это наиболее современный метод кожных тестов. Преимущество «прик-тестирования» по сравнению с классическими скарификационными тестами заключается в меньшей травматизации кожи при более высокой специфичности реакции (т.е. исключается неспецифическая реакция кожи на скарификационное воздействие, уменьшается вероятность «ложноположительного» результата).
Техника проведения пробы заключается в нанесении на кожу предплечья маленьких капель, содержащих различные аллергены. Затем проводится минимальный поверхностный прокол кожи («прик» означает укол), а затем, через 20 минут после нанесения, производится визуальный анализ произошедшей реакции. При наличии аллергии в месте нанесения виновного аллергена возникает волдырная реакция. По размеру волдыря определяется степень реакции.
Кожное тестирование больным поллинозом желательно проводить в осеннее-зимний период. Рекомендуется проведение тестов после прекращения приема противоаллергических средств, так как на фоне приема антигистаминных препаратов происходит «блокировка» кожи и тесты могут показать ложноотрицательный результат. При необходимости пациенту проводится анализ крови на наличие аллергических антител (иммуноглобулинов Е, IgE) к самым разнообразным аллергенам. Этот анализ можно делать пациентам любого возраста вне зависимости от проводимого лечения и фазы заболевания.
Шестая: розеола
Эта болезнь очень пугает родителей, а врачи не всегда ее узнают, что приводит к ненужному назначению антибиотиков. У ребенка внезапно поднимается высокая температура, которая плохо поддается снижению с помощью жаропонижающих средств. Никаких других симптомов нет — ни кашля, ни насморка, ни каких-либо болей.
На самом деле в розеоле нет ничего опасного. Она развивается, когда ребенок заражается вирусом герпеса 6 типа. Происходит это настолько часто, что до 5 лет розеолой успевают переболеть практически все дети. Перенести ее можно только один раз в жизни.
Типичный симптом: ровно через 3 суток температура резко нормализуется (отсюда другое название розеолы – детская трехдневная лихорадка) и еще через сутки появляется сыпь.
Профилактика и лечение: не требуются — розеола не опасна и проходит самостоятельно.
Как узнать скарлатину и почему «звездочки» на коже — это тревожно
Конечно, этими шестью болезнями список инфекций, которые могут сопровождаться высыпаниями, не исчерпывается. Он довольно большой – это и ветрянка, и энтеровирусная инфекция, и иерсиниоз, и опоясывающий лишай, и многие другие. К сожалению, среди таких инфекций есть и очень опасные, при которых промедление может привести к тяжелым последствиям и гибели человека. Как не пропустить подобные ситуации, на что обращать особое внимание, когда сыпь – тревожный симптом, в каких случаях нужны лабораторные исследования рассказывает врач-педиатр Елена Никифорова, медицинский эксперт лаборатории персонифицированной медицины ЛабКвест.