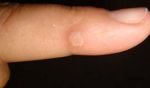
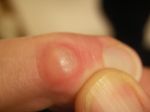
Вальгусная деформация первого пальца стопы, в народе известная как «косточка» или «шишка» на стопе, — достаточно распространённое заболевание ног, при котором косточка первого пальца искривляется под углом по направлению к мизинцу и начинает характерно выпирать. Чем сильнее угол, тем сильнее первый палец давит на следующий, что приводит к деформации остальных пальцев.
Стадии вальгусной деформации
Как и у многих заболеваний, у деформации первого пальца стопы есть стадии. Их четыре, от совсем лёгкого изменения положения пальца до серьёзного искривления, приносящего боль даже в состоянии покоя:
- I стадия характеризуется смещением на 10–20º относительно мизинца и не приносит неприятных ощущений,
- II стадия — смещение пальца на 20–30º, ноги начинают болеть после долгой ходьбы или работы на ногах,
- III стадия со смещением пальца 30–50º приносит ощутимые неудобства, как в повседневной жизни, так и при выборе обуви,
- IV стадия со смещением от 50º и больше приносит постоянные неудобства, боль и воспаление сопровождают пациента большую часть времени.
- Шишки на суставах пальцев рук: причины …
- Шишки на суставах пальцев рук: причины …
- Шишка на пальцах рук: способы лечения …
- Наросты на суставах пальцев рук (шишки …
- Шишки на суставах пальцев рук: причины …
- Шишки на суставах пальцев рук: причины …
Обращать внимание на деформацию нужно при первых её признаках: покраснении, отёках, нетипичной усталости в ногах после нормальных нагрузок, сложностях в подборе обуви. К сожалению, недуг не рассосётся сам по себе, а будет прогрессировать, если не взять его под контроль. В запущенных стадиях «косточка» лечится только хирургическим вмешательством: врач удаляет наросты на кости и производит пластику сухожилий и связок, нередко требуется фиксация металлическими конструкциями, а иногда — эндопротезирование разрушенного сустава.
Лечение халязиона глаз
- Без лечения. Достаточно редко, но все-таки возможен вариант самопроизвольного разрешения патологического процесса. Халязион постепенно рассасывается и со временем может исчезнуть полностью. В большинстве случаев образование остается и провоцирующие факторы могут вызвать рецидив. Поэтому при возникновении процесса, особенно если образование видно невооруженным глазом, рекомендуется консультация специалиста, который предложит тактику лечения!
- Теплый компресс и гигиена век. На начальной стадии болезни помогают теплые компрессы из ватных дисков, смоченных в горячей воде и отжатых до влажного состояния. Диски накладываются на закрытые веки, держатся 2-3 минуты, затем на пораженную область наносится специальный гигиенический гель и легкими круговыми движениями производится массаж по направлению к краю века.
- возможно и при помощи инъекций с лекарством в область образования. При этом используются гормональные препараты (кортикостероиды), обладающие выраженным противовоспалительным, рассасывающим и противоотечным эффектом. Потенциальным побочным эффектом при применении гормональных препаратов может стать осветление кожи в месте инъекции. Также возможно использование специальных протеолитических ферментов (это биологически активные вещества, обладающие способностью рассасывать патологическое содержимое и фиброзную ткань капсулы халязиона). Этот метод эффективен в отношении образований маленького размера с тонкой стенкой капсулы, а также показан при образованиях, находящихся рядом с внутренним углом глаза, т.к. при удалении высок риск повреждения важных структур глаза (слезной точки).
- Медикаментозное лечение системно. В виде таблеток антибиотик широкого спектра действия: тетрациклин(не рекомендуется до 12 лет) или эритромицин. Применяют их курсами 3-7 дней при рецидивирующем халязионе, в зависимости от тяжести заболевания.
- Хирургическое лечение. Самый радикальный и эффективный метод. Обычно специалист рекомендует его в случае, если халязион представляет собой косметический недостаток или при больших размерах, когда оказывается давление на глазное яблоко.
Проводится оперативное вмешательство чаще всего в амбулаторных условиях. Перед проведением операции может потребоваться дообследование в виде сдачи общего анализа крови.
Врач-офтальмолог проводит местную анестезию места операции (в зоне рядом с образованием делается несколько уколов с введением обезболивающего). Потом хирург производит небольшой надрез над образованием и специальным инструментом убирает патологические ткани. При необходимости в месте разреза накладываются фиксирующие швы. Период реабилитации занимает около 7 дней. Может потребоваться местное нанесение мази с антибиотиком на место разреза.
С особой осторожностью стоит отнестись к рецидивирующимхалязионам.
Если после пройденного курса медикаментозного лечения или удаления происходит возобновление роста образования с распространением на соседние ткани, требуется незамедлительная консультация офтальмолога. Необходимо исключить злокачественный опухолевый процесс(аденокарцинома мейбомиевой железы). Как правило диагноз рака мейбомиевой железы устанавливается после проведения хирургического вмешательства и гистологического исследования биоптата, взятого при удалении материала.
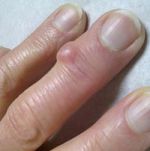
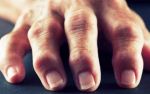
Лечение заболевания
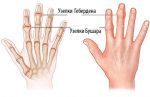
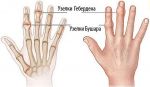
Человек, страдающий узелками Гебердена, должен знать свой диагноз, а не лечить ревматоидный артрит, предполагая, что это именно он.
В первую очередь, лечение должно быть направлено на улучшение состояния хрящевых тканей. Поэтому больным обычно выписывают хондропротекторы, такие как Глюкозамин и Хондроитинсульфат.
При помощи вышеперечисленных препаратов поврежденный суставной хрящ со временем восстанавливается, в результате чего устраняется основная причина болезни.
- Шишка на пальцах рук: способы лечения …
- Шишка на пальцах рук: способы лечения …
- Шишки на суставах пальцев рук: причины …
- На большом пальце руки образовалась …
- Шишка на большом пальце руки: причины …
- Нарост на пальце руки: шишка на среднем …
Лечение также предполагает использование сосудорасширяющих препаратов, поскольку благодаря им усиливается действие хондропротекторов. При обострении больному показаны нестероидные противовоспалительные препараты, например, ибупрофен. Вышеперечисленные медикаменты в короткие сроки справляются с неприятными симптомами, такими, как сильные боли или жжение в области пораженных суставов. Ревматоидный артрит требует более комплексного лечения, которое должно быть направлено на весь организм.
В качестве местного лечения рекомендуются мази, в основе которых лежат нестероидные противовоспалительных вещества: Фастум-гель, Долгит и пр. Мазь для снятия воспаления должна быть нанесена непосредственно на узелок на этапе его формирования или обострения. В целом лечение требует около трех десятков раз ежедневного использования. Как правило, положительные результаты данного вида терапии видят 70% пациентов.
Если пациента мучают сильные боли, рекомендуется применение физиотерапии, например, процедуры с парафином. Кроме того, пациенту показаны анталгические и противовоспалительные медикаменты: Аспирин и малые дозы Индометацина. Больной должен отказаться от чрезмерных нагрузок на руки, чтобы избежать переутомления суставов, беречься от холода и травм.
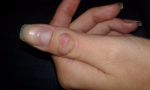
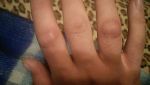
Особенности лечения
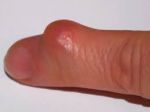
Если растет шишка (нарост) на суставе указательного пальца, то в первую очередь определяется причина, по которой формируется проявление, после чего назначается комплексное лечение.
Лечение препаратами:
- Средства нестероидного формата с противовоспалительным эффектом. В зависимости от патологии и уровня ее развития назначают Кетонал, Мовалис, Диклофенак, Ибупрофен. Данные препараты показаны в том случае, если у пациента наблюдается выраженный синдром болевого типа, при покраснении кожи и повышении температуры, а также в случае возникновения серьезной отечности.
- Хондропротекторы. Данные препараты позволяют остановить дегенеративные изменения в ткани хряща. Рекомендуется применять курс в течении трех-четырех месяцев. Среди огромного количества препаратов особой популярностью пользуются: Дона, Артра, Адванс, Терафлекс, Румалон.
- Если обнаружена бактериальная этимология заболевания, то формируется необходимость назначения антибиотиков – Сумамед, Амоксиклав, Эритромицин.
- Для того, чтобы улучшить процессы обменного характера, что в свою очередь станет основой формирования быстрого процесса восстановления, назначаются средства сосудистого типа – Трентал, Актовегин. В процессе использования таких препаратов формируется улучшенное кровообращение и восстановление обменных процессов. Данные препараты принимаются курсом в 10-15 процедур.
- Комплексы витаминов и минералов – Никомед, Кальцемин.
Отметим, что гормональные препараты при образовании шишек на руках применяются редко. Но все же их применение возможно если формируются серьезные поражения.
Средства внешнего применения
Рекомендуется также использование средств в виде кремов и мазей для внешнего воздействия. Хороший эффект дают такие средства: Долгит, Апизартрон, Диклофенак, Фастум-гель.

Данные средства позволяют снизить уровень болевых проявлений, а также улучшают питание тканей, снимают воспалительные процессы и отеки. Отлично помогает Бишофит, который рекомендуется использовать в виде ванночек или же компрессов.
Физиотерапия
Лечение таких уплотнений должно быть комплексным, и в комплекс воздействий входит также ряд физиотерапевтических процедур: электрофорез, аппликации парафина и грязи, магнитотерапия.
Пункция
Основной целью данной манипуляции считается введение лекарственных препаратов непосредственно в область поражения. Чаще всего используют Дипросан – средство противовоспалительного характера, а также Амицил и Неомицин – антибиотики. После проведения манипуляций накладывается специальная повязка с отрезом.
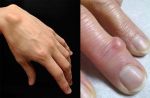
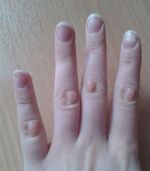
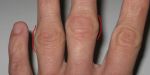
Клиническая картина
В зависимости от причины и разновидности патологии отличаются и симптомы, которые беспокоят человека. Если шишки спровоцированы артритом или артрозом, пациент часто ощущает боль в области уплотнения, которая усиливается при нагрузке или бытовых манипуляциях. В некоторых случаях болевой синдром сопровождает больного в ночное время, что нарушает сон.
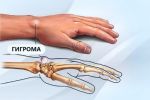
Человек становится раздражительным, чувствует сонливость, у него появляется головная боль, нарушение памяти и концентрации внимания, снижается работоспособность. Кожа в области нароста может натягиваться и краснеть, что свидетельствует об образовании гигромы. Наблюдается местная гипертермия и отечность. Отек может периодически спадать и снова появляться.
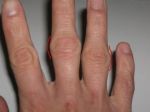
По мере прогрессирования патологического процесса состояние больного ухудшается. Наросты увеличиваются в размере, боль усиливается и требует приема анальгетиков. Кожа в области уплотнения еще больше натягивается, истончается, становится сухой, шелушится. Поскольку шишка увеличивается, нарушается подвижность суставных соединений. Человек теряет способность что-либо взять, часто роняет предметы.
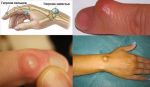
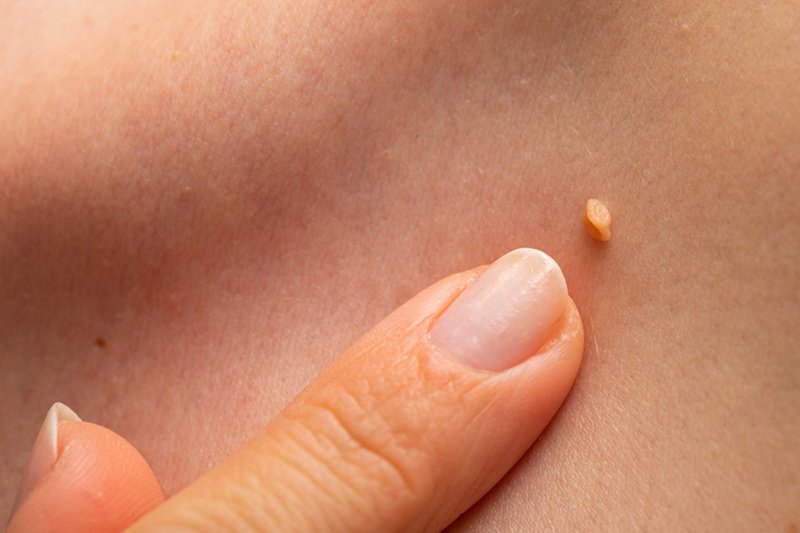
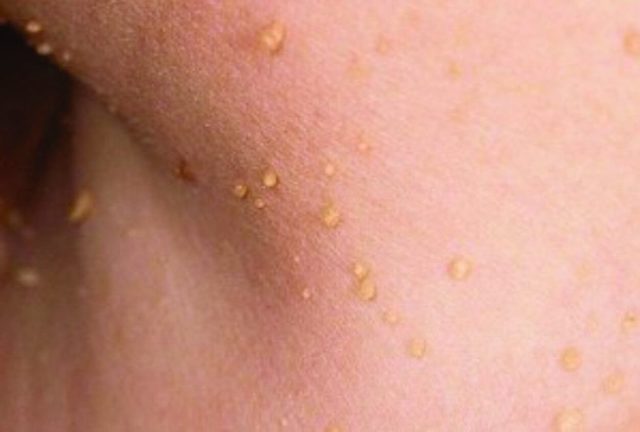
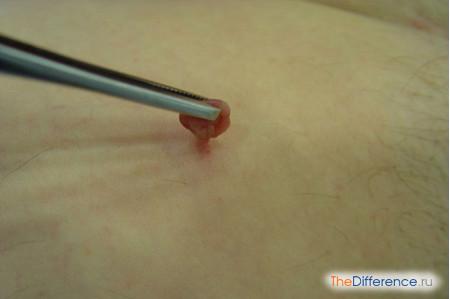
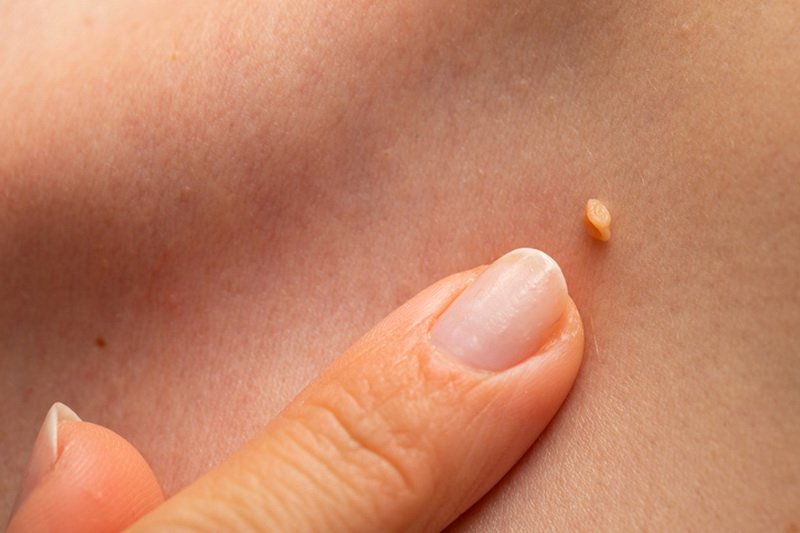
Когда следует обязательно лечить и удалять бородавки?
Очень часто появление бородавок на руках может свидетельствовать о возникновении других сложных заболеваний, поэтому необходимо своевременно обращаться к соответствующим специалистам.
Удалять бородавку на руках необходимо в следующих ситуациях:
- На фаланге пальца образовался шарик …
- Шишки на суставах пальцев рук: причины …
- Шишка на пальцах рук: способы лечения …
- Как лечить гигромы? или «шишки» на …
- Шишки на суставах пальцев рук: причины …
- Наросты на суставах пальцев рук (шишки …
- Образование распространяется очень быстро;
- Поверхность бородавки имеет повреждения;
- Образование кровоточит, вокруг бородавки появляются воспалительные образования;
- Бородавка на руке покраснела;
- При надавливании на образование появляется боль;
- Бородавка быстро увеличивается в размерах.
Также специалисты рекомендуют удалять бородавки на руках для предотвращения возможности занесения инфекции.