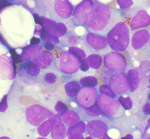
Лейко́з (греч. λευκός — белый) (лейкеми́я (греч. λευκός — белый и греч. αἷμα — кровь), алейкеми́я[3], белокровие, рак крови) — клональное злокачественное (неопластическое) заболевание кроветворной системы. К лейкозам относится обширная группа заболеваний, различных по своей этиологии. При лейкозах злокачественный клон может происходить как из незрелых гемопоэтических клеток костного мозга, так и из созревающих и зрелых клеток крови.
Врачи
Моров Олег Витальевич Директор по лечебной части, врач — радиотерапевт, кандидат медицинских наук
Член ESTRO, PATPO. Ассистент кафедры онкологии, радиологии и паллиативной медицины КГМА. Стаж в радиологии — 18 лет , общий — 19 лет.
Подробнее
Консультации и запись по телефону
8 (800) 200-72-56
Запись на лучевую терапию
При оформлении заявки с сайта скидка 5% на лечение
Please leave this field empty. Я согласен с правилами и условиями

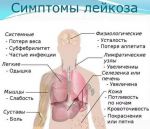
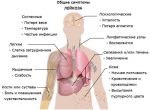
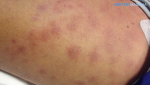
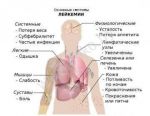
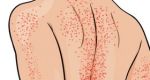
Как проявляется лейкоз
При лейкемии нарушается процесс формирования клеток крови. Нормальные лейкоцитарные клетки заменяются на патологически измененные, которые не могут выполнять свои функции. Больные клетки дольше живут по сравнению со здоровыми, но при этом не созревают до конца и бесконтрольно делятся, увеличивая свою популяцию. При лейкозе вытесняются нормальные лейкоциты, отмечается уменьшение количества тромбоцитов и эритроцитов. Из-за этого работа системы кроветворения нарушается.
Лейкемия поражает костный мозг, лимфоузлы, селезенку, печень, вызывает негативные изменения со стороны нервной системы. У пациентов с гемобластозами развивается анемия, появляется склонность к кровотечениям, снижается иммунитет из-за дефицита здоровых белых клеток крови. Для таких людей повышенную опасность представляют любые инфекционные заболевания. Из-за низкой сопротивляемости организма болезнь может приводить к серьезным осложнениям, включая летальный исход.
- 16 тихих признаков лейкемии, которые …
- 16 тихих признаков лейкемии, которые …
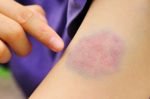
- Кожные проявления лейкозов
- Хронический лейкоз крови: лечение …
- Лейкоз: типы, симптомы и методы лечения …
- Лечение лейкоза в Германии цены …
Клетки опухоли из костного мозга начинают распространяться по всему организму, вызывая нарушения в работе органов и тканей. В первую очередь страдают лимфоузлы, которые увеличиваются в размере. При попадании в печень и селезенку раковые клетки вызывают их гиперплазию — увеличение в размере. При проникновении лейкозных клеток в мозговые оболочки наблюдается различные нарушения в работе ЦНС. Пациент жалуется на головную боль, у него может возникнуть рвота, паралич зрительного и лицевого нерва. У людей зрелого возраста нередко возникает одышка и нарушения в работе сердца.
Морфологические особенности
При высоком блоке дифференцировки лейкозные клетки могут напоминать стволовые и бластные клетки первых четырёх классов клеток-предшественниц. Поэтому по степени дифференцировки эти лейкозы называют бластными и недифференцированными. Поскольку они протекают остро, то можно говорить, что острые лейкозы — это бластные и недифференцированные лейкозы.
При низком блоке дифференцировки лейкозные клетки напоминают процитарные и цитарные клетки-предшественницы, лейкозы протекают менее злокачественно, хронически и называются цитарными.
Основные клинические признаки острых лейкозов:
- большое количество бластных клеток и их преимущество (более 30 %, чаще 60—90 %);
- «лейкемический провал» — исчезновение промежуточных форм клеток на фоне большого количества бластов;
- одновременное наличие абазофилии и анэозинофилии;
- быстропрогрессирующая анемия.
Основные клинические признаки хронических лейкозов (признаки те же, но с точностью наоборот):
- небольшое количество бластных клеток или их отсутствие (менее 30 %, чаще 1—2 %);
- отсутствие «лейкемического провала», то есть наличие промежуточных форм клеток (промиелоциты и миелоциты);
- базофильно-эозинофильная ассоциация, то есть одновременное наличие базофилии и эозинофилии;
- медленнопрогрессирующая анемия с увеличением скорости своего развития в период своего обострения.
Симптомы Острого миелоидного лейкоза (острого нелимфобластного лейкоза, острого миелогенного лейкоза):
Клиническая картина ОМЛ достаточно хорошо известна и проявляется следующими синдромами: анемическим, геморрагическим и токсическим, которые характеризуются бледностью кожных покровов, выраженной слабостью, головокружением, снижением аппетита, повышенной утомляемостью, лихорадкой без проявлений катаральных явлений.
Лимфатические узлы у большинства больных — небольших размеров, безболезненные, не спаяны с кожей и друг с другом. В редких случаях наблюдаются увеличенные лимфатические узлы размером от 2,5 до 5 см с образованием конгломератов в шейно-надключичной области. Изменения в костно-суставной системе в некоторых случаях проявляются выраженными оссалгиями в нижних конечностях и в области позвоночного столба, что сопровождается нарушением движений и походки. На рентгенограммах костной системы отмечаются деструктивные изменения различной локализации, периостальные реакции, явления остеопороза. У большинства детей наблюдается небольшое увеличение печени и селезенки (выступают из-под края реберной дуги на 2-3 см).
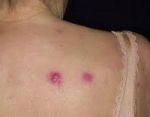
Экстрамедуллярные опухолевые поражения чаще проявляются гингивитом и экзофтальмом, в том числе двусторонним; в редких случаях бывают опухолевая инфильтрация мягких тканей, гипертрофия нёбных миндалин, поражение носоглотки и лицевого нерва, а также лейкемиды на коже.
Экстрамедуллярные локализации ОМЛ объединяет термин "гранулоцитарная (миелобластная) саркома", включающая классическую хлорому и непигментированные опухоли.
По данным аутопсии, гранулоцитарная (миелобластная) саркома диагностируется в 3-8% случаев у больных ОМЛ. Она может предшествовать или сочетаться с признаками ОМЛ, характеризующимися бластной инфильтрацией костного мозга и наличием бластов в периферической крови, а также наблюдаться при рецидиве заболевания. Наиболее частой локализацией опухолевого роста является орбита (поражаются орбитальная ткань и внутренние структуры черепа). Бластные клетки чаще представлены М2-типом, имеющими транслокацию t(8;21). Ряд авторов указывают на более плохой прогноз у этих больных, чем при типичном ОМЛ.
Факторы прогноза у больных ОМЛ менее изучены, чем у больных с ОЛЛ. Было проведено большое количество одно- и многофакторных исследований, с помощью которых появилась возможность определения благоприятных и неблагоприятных признаков заболевания для назначения рационального лечения. Факторы, от которых зависит прогноз ОМЛ у детей, разделяют на клинические и лабораторные. К клиническим можно отнести возраст, пол, анамнез, размеры паренхиматозных органов, выраженность геморрагического синдрома, инициальное поражение ЦНС, время наступления ремиссии, количество курсов химиотерапии. Среди лабораторных прогностических факторов выделяют чувствительность бластных клеток к химиопрепаратам in vitro, количество лейкоцитов в анализе периферической крови, FAB-вариант ОМЛ, уровень фибриногена, уровень лактатдегидрогеназы, наличие палочек Ауэра в бластах.
Прогноз при ОМЛ зависит от FAB-морфологического варианта, данных генетического исследования и иммунофенотипа бластных клеток. Так, наиболее благоприятную группу составляют больные с морфологическими вариантами М1, М2 и t(8;21), t(9;11), М3 и t(15;17) или М4 и inv(16). В неблагоприятную для прогноза группу входят больные с вариантами М4 без inv(16), М5, М6 и М7, а также пациенты, при исследовании кариотипа опухолевых клеток которых были выявлены следующие хромосомные аномалии: t(9;22), t(6;11), t(10;11), del5q-, del7q-, моносомии -5, -7. Кроме того, нашими исследованиями удалось доказать, что на прогноз ОМЛ неблагоприятно влияет экспрессия эритроитных и В-линейных антигенов на поверхности бластов.
- Лечение острого лейкоза и прогнозы …
- Фибром лейкемия. Как называется рак …
- Рак крови (лейкоз): лечение народными …
- Лейкемия – что это за болезнь …
- Острый миелоидный лейкоз — Википедия
- 16 тихих признаков лейкемии, которые …