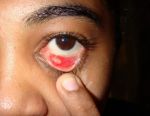
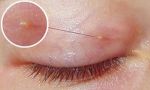
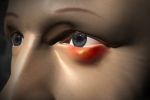
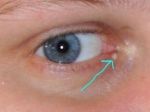
Базалиома – наиболее популярный вид рака кожи: базальноклеточный рак, формирующийся из эпидермальных клеток, наблюдается у пациентов в 75% случаев рака кожи. Своё название он получил вследствие сходства клеток опухоли и клеток базального слоя.
Анатомия века
- Снаружи веко покрыто кожей
- Под кожей толща века содержит хрящевую пластинку и мышечный слой.
- Край века содержит волосяные мешочки и выводные протоки Мейбомиевых желез.
- Мейбомиевы железы расположены перпендикулярно краю века одним рядом в толще хрящевой пластинки.
- Внутренняя поверхность (соприкасающаяся со слизистой самого глазного яблока) выстлана слизистой (конъюнктива века).
- Железы века: Мейбомиевы железы — перпендикулярно краю века одним рядом расположены эти трубчатые железы. Они вырабатывают жировой секрет, покрывающий увлажненную слезой поверхность глаза.
- Слезные железы – конъюнктива века содержит на своей поверхности клетки, вырабатывающие слезу, постоянно обеспечивая увлажнение глаза.
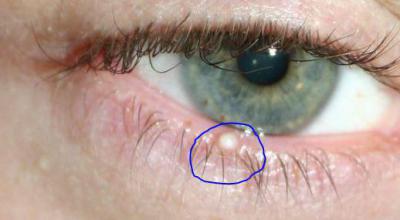
- Ресницы – каждая ресница берет свое начало в волосяном мешочке. У основания каждой ресницы открываются протоки жировых волосяных желез. При воспалении этого мешочка или волосяного фолликула и возникает ячмень.
- Атерома века: что это такое и как …
- Атерома на веке глаза — фото, причины …
- Атерома на веке глаза — фото, причины …
- Атерома века: что это такое и как …
- Атерома на веке глаза — фото, причины …
Причины возникновения базалиомы (базальноклеточный рак)
Являясь по сути раком кожи, базалиома возникает в основном вследствие поражений эпидермиса. К ним относятся:
- долгосрочное воздействие солнечных лучей;
- ионизирующее излучение;
- высокие температуры;
- воздействие канцерогенов, таких как смола, дёготь, сажа, мышьяк, некоторые красители;
- травмирование одного и того же участка кожи.
В группе риска находятся люди со светлой кожей, живущие в солнечных регионах, любители соляриев, а также те, чей иммунитет ослаблен. В некоторых случаях возникновение базалиомы может спровоцировать радиотерапия, применяющаяся при лечении других видов рака.
Процент заболеваемости среди мужского и женского населения примерно равен, чего нельзя сказать о возрастных рамках. После пятидесяти риск возникновения опухоли кожи увеличивается. Также стоит озаботиться своевременной диагностикой тем, в чьей семье уже случались случаи заболевания раком кожи.
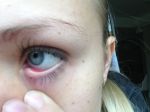
Классификация заболевания: какие бывают конъюнктивиты
Воспаление конъюнктивы – довольно банальный недуг, но не все знают, чем лечить конъюнктивит у взрослых и детей. Изначально необходимо определить возбудитель заболевания. В частности, различают конъюнктивит инфекционный и неинфекционный.
А уже они делятся на несколько других подвидов:
- бактериальный – провоцируется бактериями, которые могут распространяться инфицированным человеком или путем контакта с зараженной поверхностью;
- вирусный – заразный вид болезни, передающийся по воздуху через чихание и кашель;
- гонококковый или хламидийный – вызывается венерическими заболеваниями; кстати, одна из форм хламидийной инфекции (трахома) провоцирует образование рубцов на поверхности глаз и приводит к слепоте;
- аллергический – является следствием воздействия аллергена (пыльцы, шерсти животных, пылевых клещей);
- папиллярный – часто встречается у людей, перенашивающих контактные линзы, неправильно ухаживающих за ними;
- неинфекционный – вызывает симптомы «розового глаза» и появляется вследствие действия дыма, выхлопных газов, парфюмерии, хлорированной воды.
- Атерома века: что это такое и как …
- Атерома века: что это такое и как …
- Атерома века: причины и признаки …
- Атерома века: что это такое и как …
- Атерома века: что это такое и как …
Бактериальный конъюнктивит сопровождается появлением густых выделений из глаз, вирусный – водянистых, гонококковый и хламидийный – обильным желтоватым и зеленоватым гноем. Для аллергического характерным является появление зуда в глазах, проходящего после использования глазных капель с антигистаминными веществами в составе. Папиллярный конъюнктивит беспокоит появлением трещинок и красных наростов на нижней стороне век; он проходит после кратковременного отказа от линз, перехода на другой тип.
Конъюнктива может воспалиться и в случае недостатка слезной жидкости, не соответствии их составу норме. Такое заболевание называется «синдромом сухих глаз»; к его профилактике относят использование глазных капель (актуально для тех, кто носит контактные линзы с небольшой кислородопроницаемостью).
Воспалительный процесс без выделения гноя или слизи из глаз называется эписклеритом. Для него также характерно отсутствие слезотечения. А вот если конъюнктивит сопровождается еще и воспалением роговицы – диагностируют кератоконъюнктивит, век – блефароконъюнктивит.
Заболевания век глаза
Заболевания век глаз можно представить следующей классификацией:
Врожденные патологии век:
- — криптофтальм (полное отсутствие век в сочетании с недоразвитием глаза)
- — колобома века (врожденный дефект всех слоев века)
- — анкилоблефарон (частичное или полное срастание краев нижнего и верхнего века)
- — эпикантус (полулунные вертикальные складки кожи между верхним и нижним веками, которые закрывают угол глазной щели)
Аномалии положения и деформации век:
- — птоз (опускание верхнего века)
- — заворот (край века и ресницы перевернуты, то есть повернуты к глазному яблоку)
- — выворот (край века и ресницы повернуты наружи, веко отходит от глазного яблока)
- — блефарохалазис (нависание атрофичной кожной складки века над глазным яблоком)
- — трихиаз (неестественный рост ресниц переднего края века)
Заболевания век и желез:
- — блефарит (двустороннее воспаление краев век. Оно может быть себорейным, стафилококковым, демодекозным или вызванным дисфункцией мейбомиевых желез)
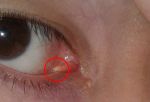
- — ячмень (острое гнойное воспаление мейбомиевых желез или других желез края века)
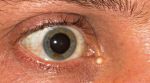
- — халазион (закупорка выводного протока мейбомиевой железы)
Гнойные воспаления век:
- — абсцесс века (ограниченное воспаление тканей века)
- — флегмона века (разлитое воспаление тканей века)
Аллергические заболевания век
Новообразования век:
- — доброкачественные (папиллома, ксантелазма, сенильная бородавка, сенильный кератоз, кожный рог, эпителиома Боуэна, капиллярная гемангиома, невус)
- — злокачественные (базально-клеточный рак, чешуйчато-клеточный рак, аденокарцинома мейбомиевой железы, меланома)
В офтальмологическом отделении ФГБУ НКЦО ФМБА России производится:
- консультативно-диагностическое обследование пациентов с заболеванием век глаз
- консервативное лечение заболеваний века глаза (воспалительных и аллергических: блефарит, ячмень, халазион)
- хирургическое лечение аномалий положения и деформаций век (птоз, выворот, заворот, трихиаз, блефарохалазис), а также доброкачественных новообразований век (папиллома, ксантелазма)
Телефон для записи на прием: 8(499) 968-69-12 или 8 (926) 465-16-76
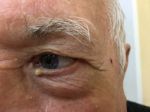
Почему возникает и как диагностируется у ребенка и взрослого
Новообразование, как правило, доброкачественное. Оно не доставляет хлопот, поскольку практически не болит.
Если имеет место инфекция, жировик начинает гноиться, воспаляться, место поражения краснеет, появляются болевые ощущения при прощупывании. В таком случае рекомендуется вскрыть кисту хирургическим путем.
Исходя из происхождения, доброкачественные новообразования в виде атером делят на 2 вида:
- первичные (врожденные);
- вторичные образования.
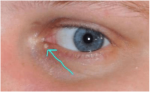
Врожденная атерома характеризуется следующими признаками:
- располагается на голове или мошонке;
- представляет собой множественные скопления кист величиной с зерно чечевицы;
- при ощупывании болезненных ощущений не наблюдается;
- образование мягкое, подвижное.
Если отток кожного сала затруднен, железы расширяются. Образуются вторичные атеромы.
Наиболее подвержены болезни люди, страдающие угревой сыпью и себореей. При вторичной атероме человек ощущает некоторую болезненность при ощупывании пораженного участка, киста становится плотной, кожные покровы становятся бледными.
Увеличение в размерах объясняется обилием соединительной ткани вокруг места поражения.
- Лечение атером на веке глаза в Наро …
- Атерома на веке глаза и её удаление в …
- Атерома века: лечение, диагностика, чем …
- Атерома на веке глаза — фото, причины …
- Атерома века, симптомы, причины …
Исходя из структуры ткани, атерома делится на 4 вида:
- триходермальная;
- эпидермальная;
- фолликулярная;
- стеацистома.
Атерома в некоторых случаях созревает и вскрывается наружу, при этом выделяется сальный секрет.
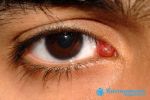
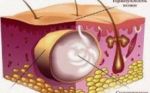
Атерома — это заболевание сальной железы кожи, что подразумевает доброкачественную опухоль и является следствием ее закупорки.
Атерома имеет вид заполненного неприятными на запах густыми желтоватыми массами «мешочка» с капсулой.
Образование кистозных наростов связано с закупоркой сальных протоков. Такое явление происходит, в основном, в результате чрезмерной выработки организмом кожного сала. Спровоцировать подобное могут разнообразные факторы. Чаще всего, ни связаны с нарушениями работы внутренних органов.
Причиной появления атеромы на лице может стать:
- Нарушение обменных процессов в организме. В результате изменяются свойства выделяемого сального секрета. Происходит закупорка, и как следствие – появляется новообразование.
- Нарушение гормонального фона провоцирует чрезмерное выделение сала. Наблюдается повышенная потливость. Нередко прогрессируют заболевания кожи – себорея, угревая сыпь. Эти болезни способствуют развитию подкожной опухоли.
- Механические повреждения тканей. Вследствие травмы определенного участка кожи лица может нарушиться ее структура. Как результат, нарушается естественный процесс выделения.
- Недостаточная личная гигиена. Если человек игнорирует элементарные гигиенические процедуры, может произойти закупоривание пор отмершими клетками эпидермиса.
- Переизбыток жировых отложений. Ожирение – проблема всего организма. При избыточной массе тела нарушаются все процессы, в том числе и выработка кожного сала.
Опасность атеромы на лице
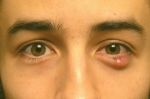
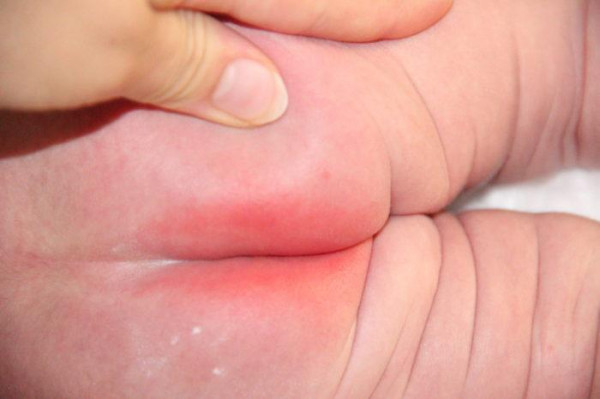
Кожное сало и кератиновые массы, скопившиеся в капсуле атеромы, имеют творожистую консистенцию. Это благоприятная среда для развития бактерий. Попытка выдавить атерому может привести к попаданию инфекции внутрь капсулы и вызвать нагноение. Основными симптомами его начала являются:
- покраснение кожи вокруг атеромы;
- боль в пораженной области;
- Мигренеподобные головные боли;
- повышение температуры.
Воспаленная атерома может привести к флегмоне – воспалению соседних тканей без точных границ.
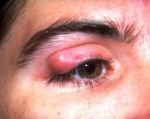
Рис. 3 Самостоятельное выдавливание атеромы, как правило, приводит к воспалению тканей лица
Особенности лечения
Лечить атерому в таком остром состоянии нельзя. Как только удастся купировать воспалительный процесс, пациенту будет предложен один из методов удаления. Крупные образования убирают под местной анестезией хирургическим путем. Рассекая кожу, врач устраняет капсулу, накладывает косметические швы, после чего на коже остается шрам.
Если киста небольшая, будет предложен лазер – без контакта с кровью больного. После такой процедуры следов не остается. Иногда целесообразно объединить эти два метода – выполнить хирургическое иссечение и обработать капсулу с помощью лазера.
- Атерома века: причины и признаки …
- Атерома на веке глаза — фото, причины …
- Атерома на веке глаза — фото, причины …
- Болезни слезных органов — Патология …
- Атерома века: лечение, диагностика, чем …
Если внутри образовался абсцесс, хирург вскрывает атерому под местным наркозом, извлекает гной и промывает. Чтобы предотвратить повторное нагноение, в полость на несколько дней вводят специальный дренаж, а также назначают антибиотики. В таком случае удалять образование можно не ранее, чем через три месяца после полного затягивания раны.