Внимание!
Представленный материал носит информационный характер и ориентирован на специалистов подологов, которые могут пройти курс повышения квалификации по данной теме.
СНТА — это образовательная организация, поэтому консультации по лечению не проводятся. Наши специалисты могут оказать помощь только в вопросах получения дополнительного профессионального образования — курсы повышения квалификации и профессиональной переподготовки.
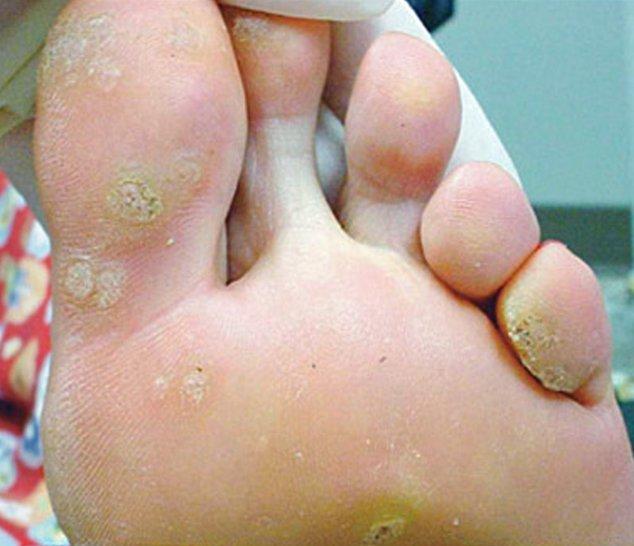
Причины появления
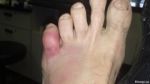
Сухие мозоли не формируются моментально, им предшествует стадия влажного пузыря (влажная мозоль). Когда на кожу длительное время воздействуют раздражающие грубые факторы, поверхностные слои тканей отмирают, постепенно замещаясь ороговевшими пластами.
Предрасполагающие факторы:
- Искривление мизинца на ноге. как лечить …
- Перелом мизинца. Как выглядит палец …
- Искривление мизинца на ноге. как лечить …
- 360 degrees overview: Глаз опух и …
- Искривление мизинца на ноге. как лечить …
- ношение неудобной обуви;
- деформации и травмы ступней;
- возрастные изменения кожи;
- грибок стоп;
- плоскостопие, пяточная шпора;
- заболевания эндокринной системы;
- гипергидроз;
- неправильная походка, повышенные нагрузки;
- гиповитаминоз (особенно вит. А).
Очень часто мозоли имеются у работников тяжелого физического труда, так как кожа постоянно подвержена механическому воздействию.
Онемение в ноге. Причины.
Причин появления чувства онемения в ногах может быть множество. Среди самых распространенных источников снижения чувствительности нижних конечностей можно назвать:
- Заболевания позвоночника – остеохондроз поясничного отдела часто становится причиной сдавливания нервной ткани, что приводит к проблемам с прохождением нервных импульсов.
- Системные заболевания – новообразования, сахарный диабет и другие серьезные патологии.
- Туннельный синдром – жжение в сочетании с онемением возникает из-за застоя крови при монотонной работе.
- Рассеянный склероз – нарушения миелиновой оболочки нервных волокон приводит к нарушению нервной проходимости.
- Синдром Рейно – в этом случае проблемы кровообращения и снижение чувствительности сочетается с резкой болью в ногах.
- Артрит – деформация суставов вызывает сдавливание нервных окончаний, из-за чего чувствительность в ногах падает
- Беременность – переизбыток жидкости, отеки и другие изменения состояния при беременности приводят к онемению в ногах и дискомфорту.
Если чувство онемения возникает нечасто и без видимых причин, его источником может быть неправильное положение тела или недостаток витаминов группы В, что часто вызывает проблемы с нервной системы. Также ухудшает кровообращение и вызывает онемение в ноге склонность к злоупотреблению алкоголем, курению и другим вредным привычкам.
Симптомы онемения ног
Онемение ног редко является единственным симптомом – чаще всего оно сочетается с другими дискомфортными ощущениями. Боль, покалывание, жжение и другие признаки плохой чувствительности конечностей нередко дополняют онемение. Если онемение происходит из-за инсульта или другой серьезной патологии, оно может сопровождаться расстройствами речи или движений.
Продолжительность ощущений может быть различной, в зависимости от источника состояния. Если онемение в ноге вызвано неудобным положением тела, сдавливанием сосудов, то онемение пройдет в течение нескольких минут после смены позы. Если же причина ощущений имеет хронический характер, то чувство может возвращаться постоянно. Важно следить за другими симптомами – если кроме регулярного онемения ног появляется дискомфорт в паховой области, расстройства работы мочевыводящей или пищеварительной систем, нарушения речи, сознания, признаки паралича или другие тревожные ощущения, необходимо как можно скорее обратиться к врачу.
Среди симптомов, которые могут сопровождать онемение:
- Чувство тревоги.
- Жжение, покалывание.
- Боль в поясничной области.
- Учащение позывов к малой нужде.
- Усиление дискомфорта при ходьбе.
- Спазмы ног.
- Сыпь на теле.
- Повышенная или сниженная чувствительность.
- Боли в спине или шее.

Эти симптомы могут стать причиной для обращения к врачу, но не являются признаками серьезных отклонений. Наибольшую тревогу должны вызвать такие симптомы в сочетании с онемением, как:
- Потери сознания.
- Затрудненное дыхание.
- Непроизвольное мочеиспускание.
- Головокружение, проблемы со зрением.
- Онемение в области головы и шеи.
- Общая слабость, вялость.
- Паралич.
- Проблемы при ходьбе.
Диагностика
Чтобы выявить источник неприятных ощущений, врач назначает различные виды анализов и обследований. Чаще всего специалистом назначается общий и биохимический анализ крови – это позволит определить количество холестерина, триглицеридов, липопротеинов в крови, а также уровень глюкозы. При подозрении на артрит также назначается анализ мочи.
Не менее важной частью обследований является инструментальная диагностика организма. В зависимости от сопутствующих симптомов, жалоб пациентов и собранного анамнеза могут быть назначены рентген позвоночника, магнитно-резонансная или компьютерная томография, ультразвуковое обследование, электромиография.
Если причиной онемения являются сосуды нижних конечностей, назначается ангиография или дуплексное сканирование сосудов. Эти обследования позволяют определить такие заболевания, как артериальная недостаточность, атеросклероз, а также болезнь Рейно, варикозное расширение вен и другие патологии.
Онемение в ноге – это достаточно серьезный симптом, который ни в коем случае нельзя игнорировать. В противном случае вы рискуете упустить время и попасть к врачу только с серьезными осложнениями патологии. Своевременная помощь врача позволит вовремя поставить диагноз и решить проблему.
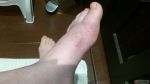
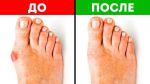
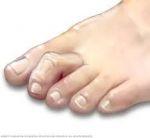
Почему болит косточка около мизинца на ноге?
Косточка около мизинца может не беспокоить, а может причинять боль во время ходьбы и в покое. Это отличительные клинические признаки, по которым можно выявить подагрический или ревматоидный артрит, деформирующий остеоартроз, остеопороз или остеомаляцию, бурсит стопы, тендинит, тендиноз, лигаментоз и ряд других серьезных патологий.
Обычно болит косточка около мизинца при травмах и развитии заболеваний воспалительного генеза. Боли слабой интенсивности говорят о застарелом, хроническом процессе или отложении солей кальция в волокнах сухожильной и связочной ткани. В таких случаях требуется длительная терапия, направленная на восстановление микроциркуляции крови и лимфатической жидкости, повышение тонуса мышц стопы и т.д. Выраженная боль типична для бурсита и артрита. При этих заболеваниях внезапно появляется шишка возле снования мизинца. Это не деформация и не стопа портного. Это проявление воспалительного процесса в суставной капсуле или сумке. Отличительный признак – гиперемия кожных покровов и резкая боль при попытке двигать мизинцем и сгибать стопу.
Достаточно серьезная боль, но возникающая исключительно при пальпации – это характерный признак подагры и формирования в основании мизинца подагрического узелка. Он действительно выглядит как небольшая шишка и его легко можно спутать со стопой портного. Но это совершенно другое заболевание, в основе которого лежит неправильный пуриновый обмен в организме человека. В результате в тканях суставов оседают кристаллы мочевой кислоты и вызывают жгучую боль. Затем происходит деформация и разрушение хрящевых тканей внутри сустава. Они в буквальном смысле этого слова пропитывают солями мочевой кислоты.
Постоянно болит косточка на ноге около мизинца в результате повторных трещин и переломов на фоне остеопороза или остеомаляции. При появлении трещины начинается процесс образования костной мозоли. С каждой новой трещиной размер мозоли увеличивается. Так растет косточка у основания мизинца при остеопорозе и остеомаляции. Для диагностики требуется денситометрия и сцинтиграфия – эти методы обследования демонстрируют плотность костной ткани и визуализируют её строение.
Косточка около мизинца на ноге может быть симптомом деформирующего остеоартроза плюснево-фалангового сустава. Эта патология развивается при дегенерации и дистрофии синовиальной хрящевой ткани, которая покрывает головки входящих в сустав костей. Развивается по причине недостаточности диффузного питания на фоне нарушения кровоснабжения мышц стопы. Может быть сопутствующим заболеванием при диабетической стопе, атеросклерозе, облитерирующем артериите.
Как вылечить межпальцевый грибок?
Даже если все эти симптомы придут через долгие годы, начинать лечение грибка между пальцами нужно сразу, потому что это высокозаразная и трудноизлечимая инфекция.
Идем к дерматологу. Прежде, чем лечить, тот делает соскоб с пальцев и исследует его при помощи микроскопии, культурального посева или ДНК-анализа. При микроскопии обнаруживаются нити грибницы или споры.
Системное лечение заключается в приеме таблеток или капсул с антимикотиками. Те накапливаются в роговых тканях, поступая через кровь, и разрушают грибок долгие недели после приема препарата
- Опух мизинец на ноге — Вопрос хирургу …
- БОЛИТ МИЗИНЕЦ ПОСЛЕ ПЕРЕЛОМА — YouTube
- Ампутация пальца стопы — операция в …
- Искривление мизинца на ноге. как лечить …
- Палец на ноге заходит на другой палец …
Минус – системные препараты умеренно гепатоксичны (нехорошо воздействуют на слабую печень), и потому лечение нельзя применять людям с больной печенью, беременным, кормящим, маленьким и старым. Вид лекарства зависит от характера патогена. Если симптомы неясны и тип не установлен, назначают лечение препаратом широкого профиля. Применение системных лекарств – это все же риск, при запущенных стадиях ими нужно лечить долго.
Лечить можно и местными препаратами, которые накладываются на очаги поражения. Такие лекарства часто имеют широкий спектр воздействия, убивают и грибки, и бактерии. Лечение длительное и интенсивное, поэтому следует сразу сказать врачу, если ваши средства ограничены.
Домашняя терапия и профилактика грибковых инфекций. Самим лечить грибок бесполезно. Сведения позволяют говорить о его исключительной живучести и большом рецидивном потенциале.
Лечение
Консервативное лечение воспаления ногтевого ложа при раннем обращении возможно при помощи ванночек, физиотерапии, применения антибактериальных мазей. При прогрессировании процесса может потребоваться хирургическое лечение. Как правило, полного удаления ногтя удается избежать, резецировав лишь ту часть, которая препятствует отхождению гноя.
В случае развития пандактилита, распространения процесса на другую фалангу, может потребоваться госпитализация для хирургического лечения под местной анестезией, с последующей антибактериальной терапией и проведением перевязок.
Таким образом, своевременное обращение с воспалением ногтевого ложа позволит избежать в дальнейшем неприятных последствий и сохранить ноготь.
Причины обращения к врачу
Надо обратиться к врачу, если рана или ссадина сопровождаются проблемами. В следующих случаях обязательно нужно посетить специалиста:
- Рана нанесена ржавым предметом – это может быть банальный гвоздь, но в таких случаях может потребоваться противостолбнячная вакцина.
- Если края раны сильно расходятся, и требуется их сшивание. Если швы не наложить, то в результате будет сильный и глубокий шрам, заживление будет медленным.
- Если рана сопровождается сильным кровотечением, которое не удается остановить в течение 20-30 минут. В таких случаях может быть либо нарушена свертываемость крови, либо поврежден крупный и важный сосуд.
- Если область вокруг раны сильно отекла, появилась припухлость, нагноение, все это сопровождается дергающей болью и повышением температуры. В таких случаях необходима хирургическая обработка раны и, вероятно, медикаментозная терапия, так как симптомы говорят об инфицировании раны.
- Как избавиться от «косточки на ноге …
- Мозоль между пальцами ног: лечение или …
- Упражнения для ПАЛЬЦЕВ НОГ, гимнастика …
- Как избавиться от шишки на пальце, боли …
- Молоткообразные пальцы — Estmedica
ВАЖНО: даже самая маленькая и незначительная ранка – это нарушение кожного покрова, которое болезнетворные микробы и бактерии могут использоваться в качестве входных ворот. Особенную опасность представляют бактерии столбняка. Обязательно обрабатывайте все, даже мелкие ссадины и порезы.
Последствия и осложнения
При развитии пяточной шпоры пациенту приходится опираться на носки или боковую поверхность стопы. Это может привести к осложнениям:
- отеки и боль в голеностопном суставе;
- артрит и артроз сустава большого пальца ноги;
- развитие или усугубление плоскостопия;
- выраженные нарушения осанки.
Без лечения пяточная шпора вырастает настолько, что полностью лишает пациента возможности опереться на ногу. Качество жизни значительно ухудшается.