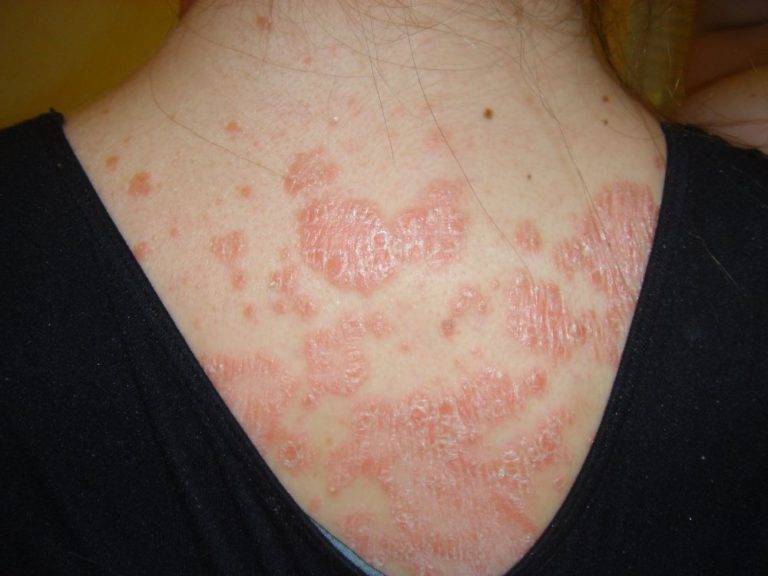
Себорея век или чешуйчатый блефарит – серьезное заболевание, для которого характерно покраснение и утолщение края век. В результате воспаления ресницы покрываются чешуйками ороговевшего эпителия. Возбудитель заболевания – золотистый стафилококк. Часто в процесс вовлекаются не только глаза, но и брови, и волосы на голове. В таком случае болезнь тяжело поддается лечению.
Основные причины
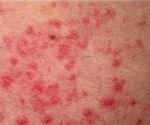
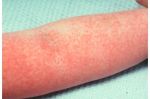
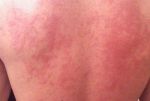
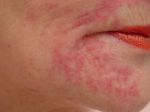
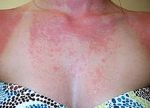
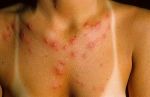
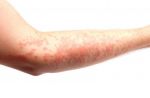
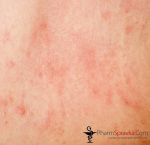
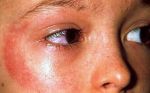
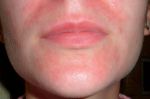
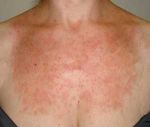
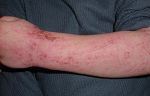
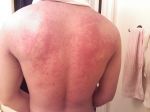
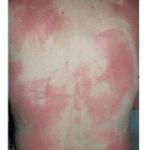
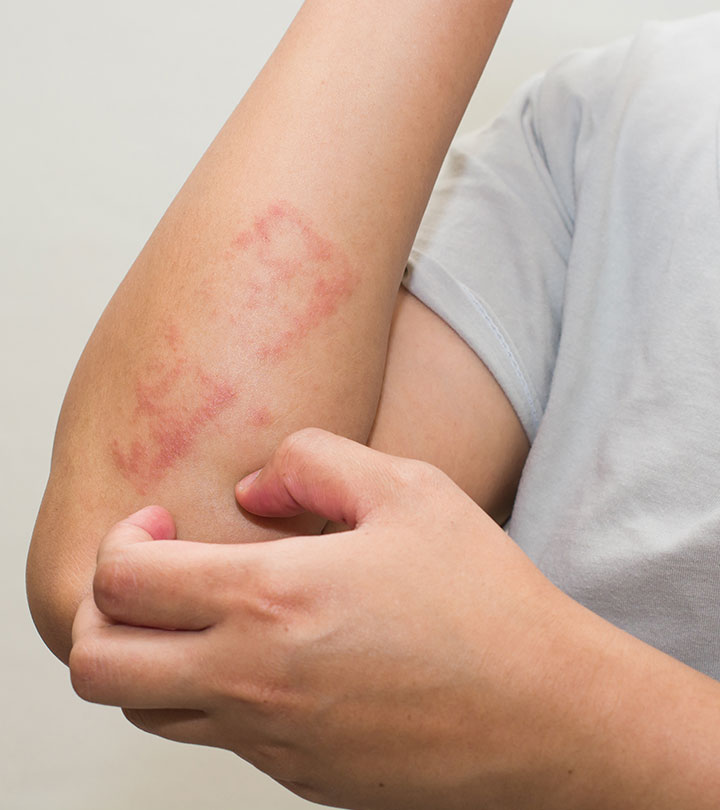
Несмотря на существование термина «аллергия на солнце», солнечные лучи сами по себе не являются аллергенами. Наоборот, солнечный свет в безопасных количествах обладает благотворным влиянием на организм человека — повышает настроение, способствует усвоению витамина D, стимулирует иммунитет. Лишь при взаимодействии ультрафиолетовой составляющей солнечного света с каким-либо веществом, находящимся на коже или в коже, появляются соединения с антигенными свойствами. Именно эти соединения, а не солнечные лучи, вызывают симптомы аллергии на солнце. Врачи называют такое заболевание «фотодерматит». Как правило, фотодерматит может возникнуть в период, когда человек подвергается значительному воздействию солнца, проводя много времени на открытом воздухе, то есть весной и летом. Но можно спровоцировать это заболевание и зимой: ведь некоторые начинают подготовку к пляжному сезону заранее, посещая солярий, а кто-то в холодное время года отправляется за дополнительным солнцем на юг или в тропические страны. Поэтому аллергия на солнце для многих стала круглогодичным заболеванием.
- Солнечный дерматит — причины, симптомы …
- iDoctor.kz
- Фотодерматит или «аллергия на солнце …
- Солнечный дерматит — летняя проблема …
- Солнечный дерматит: лечение, мази и …
- Солнечный дерматит признаки — Дерматит …
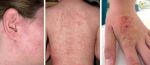
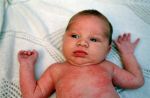
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.
К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
По какой причине возникает атопический дерматит на лице?
Возникновение высыпаний на лице – это одно из проявлений атопии. Сам термин трактуется, как высокая чувствительность человека к некоторым внешним раздражителям. Механизмы атопического дерматита до сих пор изучаются.
Весомую роль в возникновении атопического дерматита на коже лица играет такой фактор, как наследственная предрасположенность. Если заболевание диагностировано у одного или сразу обоих родителей, то вероятность появления аналогичной проблемы у ребенка возрастает до 30-80%.
Атопические проявления на коже лица может возникать и по другим причинам. К провоцирующим факторам обострения атопического дерматита относятся:
- iDoctor.kz
- Солнечный дерматит: типы и симптомы …
- iDoctor.kz
- Солнечный дерматит: симптомы, фото …
- SYL.ru
- Солнечный дерматит — причины, симптомы …
- регулярные контакты кожи с агрессивными химическими соединениями (они могут содержаться в средствах ухода, в декоративной косметике);
- воздействие бытовой химии (например, агрессивные компоненты стиральных порошков, чистящих и моющих средств);
- употребление продуктов, потенциально являющихся аллергенами (к ним относятся мед, орехи, некоторые фрукты и ягоды и т.п.);
- прием некоторых медикаментов;
- неблагоприятное воздействие окружающей среды (проживание в местах с плохой экологией, в промышленных районах, вблизи полигонов для отходов и т.п.);
- стресс, связанный с повышенными физическими и умственными нагрузками.
Важная роль в возникновении атопического дерматита на лице отводится нарушению микробиома кожи. Последние исследования в этой области показывают, что кожные проявления атопии могут обостряться в ответ на повышенную активность грибков рода Malassezia spp.
Колонии Malassezia spp. для большинства здоровых людей не несут никакой опасности. Но у пациентов, склонных к атопическому дерматиту, чувствительность к данным грибкам повышается. В результате взаимодействия липофильных дрожжей с иммунной системой человека активируется выработка специфического IgE. Поэтому у людей с атопичной кожей помимо высыпаний возможны и другие проявления аллергии. Аналогичная повышенная реакция была выявлена также на бактерии Staphyloccocus aureus (золотистого стафилококка).
Что такое гиперкератоз?
Гиперкератоз – это утолщение верхнего (рогового) слоя эпидермиса из-за нарушения процессов отшелушивания.
Основной клеткой эпидермиса являются кератиноциты, которые находятся на базальной мембране и делятся, тем самым вымещая уже существующие клетки в более верхние слои кожи. Постепенно кератиноциты уплощаются, теряют структуру и органеллы, превращаются в чешуйки (корнеоциты) в роговом слое и отшелушиваются с поверхности кожи, обеспечивая процесс десквамации (лат. desquamo — удаляю чешую). Это естественный и незаметный для человека процесс. Отшелушивание корнеоцитов идёт не пластами, а отдельными клетками, и поэтому мы не меняем кожу как змеи за один раз. Хотя и у нас на теле есть зоны, где роговой слой более выражен (стопы, ладони, колени, локти), и менее выражен (кожа века).
Параллельно с процессом уплощения кератиноцитов и потери органелл из клеток идет процесс кератинизации — синтеза белка кератина. Именно плоская форма ороговевших клеток и наличие кератина обеспечивают прочность рогового слоя эпидермиса, что в свою очередь обеспечивает нам изоляцию и защиту от агрессий окружающей среды.
Процесс обновления эпидермиса происходит в среднем за 26-28 дней и позволяет обеспечить защитную функцию кожи: благодаря отторжению чешуек происходит очищение кожи от загрязнений и микроорганизмов.
Десквамация происходит в результате разрушающего воздействия ферментов на десмосомы – белковые связи между корнеоцитами, которые изначально обеспечивают прочное сцепление между клетками. Как правило, этот процесс взаимосвязан с увлажнением кожи и при недостатке воды в эпидермисе происходит нарушение слущивания чешуек рогового слоя.
Как правило, процессы ороговевания и отшелушивания сбалансированны, но, если происходит перекос в одну или другую сторону, то эпидермис начинает меняться и утолщаться. Именно это состояние носит название гиперкератоз.
Причины
Нынешняя медицинская наука обнаружили всего два фактора происхождения заболевания.Экзогенные: после использования косметических средств и кремов, которые в своем составе имеют бергамот и его масло, мускус либо другие элементы.
- Актинический дерматит: причины …
- Фотодерматит на лице и теле: причины …
- Солнечный дерматит: лечение, мази и …
- Аллергия на солнце: излечима не всегда …
- Солнечный дерматит: фото, мази, лечение …
- Атопический дерматит — Википедия
Симптомы чешуйчатого блефарита
Течение чешуйчатого блефарита такое же, как у простого. Под воздействием благоприятных условий микроорганизм начинает усиленно размножаться, вызывая воспаление хрящевого края века.
На ресницах появляются чешуйки, которые похожи на перхоть. Они имеют серовато-коричневый цвет. Чешуйки плотно крепятся к коже века своим основанием, поэтому их достаточно сложно отделить даже с помощью пинцета. Если частицы эпителия отшелушить, то обнажается бледно-розовая кожа, в редких случаях с небольшой эрозией.
Само веко увеличивается в размерах, отекает, меняет свой цвет.
Дополнительные симптомы, указывающие на заболевание:
- болезненность и жжение верхнего века,
- ощущение инородного тела в глазу,
- слезотечение,
- светобоязнь,
- склеивание ресниц после сна.
Такие проявления заболевание приносят человеку дискомфорт. При постоянном расчесывании веки покрываются язвами, которые заживают с рубцеванием, что приводит к деформации века и нарушению роста ресниц.
Возможны такие осложнения болезни, как кератит (воспаление роговицы глаза) и абсцессы века.
Лечение солнечного дерматита
При первых симптомах срочно надо обращаться к дерматологу за диагностикой и назначением лечения. Как только устанавливается, что болезнь появилась под влиянием фотосенсибилизаторов, при внешнем осмотре и дерматоскопии подтвердились симптомы солнечного дерматита устанавливается диагноз.
Фотосенсибилизаторы определяются по аллергопробам: воздействию ультрафиолетовых лучей на кожу.
Кроме данных процедур, врач может назначить пройти биохимический анализ крови. мочи, УЗИ брюшной полости и почек.
Исключаются другие дерматологические болезни по специальным процедурам и исследованиям, так как симптомы солнечного дерматита очень схожи с симптоматикой многих кожных заболеваний, такие как красная волчанка, солнечной эритемой, различными разновидностями дерматита.
В ходе лечения пациенту необходимо как можно реже находиться под солнечными лучами, чтобы избавиться от причины болезни. Симптоматику снимают различными лекарственными средствами:
- Гормональные мази.
- Препараты для снятия воспалений.
- Витаминные комплексы.
Кроме дерматолога, необходимо будет посетить других врачей.
Больным надо скрываться от солнечных лучей или использовать специальные средства для защиты.
Самое лучше лечение любой болезни, в том числе солнечного дерматита и особенно на хронической стадии – комплексное. Оно включает в себя различные формы лекарственных средств, использование народной медицины в качестве вспомогательной. Главные цели комплексной терапии – это избавиться от симптоматики, восстановить кожный покров, избавиться от причины болезни.
Кроме применения средств, надо соблюдать диету.
Препараты для лечения и схема их применения варьируется от пациента к пациенту, так как они отличаются по возрасту, наличию аллергии на определенные средства. Комплексное лечение должно обязательно включать в себя мази, крема.
Также обязательным считается прием антигистаминных средств.
Лечение солнечного дерматита народными средствами
- Фотодерматит на лице и теле: причины …
- Признаки, симптомы, причины и способы …
- У маленького ребенка солнечный дерматит …
- Как избавиться от дерматитов просто и …
- SYL.ru
- Солнечный дерматит (дерматоз) у кошек и …
На самом начале заболевания можно использовать народные средства для лечения.
В домашних условиях для лечения солнечного дерматита применяются примочки, компрессы, ванночки, самодельные мази.
Эффективны примочки из разбавленного яблочного уксуса, компрессы из растительных компонентов.
Масло шиповника отлично справляется с симптомами, как и облепиховое и персиковое.
Следующие рецепты советуют в народе:
- Делают отвар из ромашки, календулы и подорожника. Смесь успокаивает нервы, улучшает состояние кожи. Принимать надо внутрь натощак по стакану.
- Растительные ванночки с ромашкой успокоят кожу, снимут воспаление и отек.
- Самодельная мазь из зверобоя обеззараживает кожу, имеет противовоспалительное свойство. Для мази берут сок из цветов и варят со сливочным маслом.
- Натертым картофелем советуют обрабатывать пораженные участки.
Лечение солнечного дерматита медикаментозными средствами
При солнечном дерматите обязательным считается применение мазей и кремов. Также используются антигистаминные лекарства, снижающие симптомы.
Взрослым назначаются гормональные препараты. Эффективными считаются Фторокорт, Бетаметазон. Гормональные препараты самые сильные, но и противопоказаний, побочный явлений у них очень много.
При хроническом типе или когда симптомы солнечного дерматита долго не проходят применяют гормональные лекарства. Это сильные препараты, но вызывающие побочные эффекты и имеющие множество противопоказаний. Если пациент не может использовать гормональные средства вследствие непереносимости состава, если он находится в противопоказаниях или у него проявляются побочные эффекты использовать средство нельзя и врач может назначить цитостатики.
Самыми популярными мазями от солнечно дерматита являются Скин-Кап, Элидел, Бепантен, Фенистил Гель.
Цинковая мазь – недорогое лекарство, которое очень быстро снимет симптомы солнечного дерматита.
Детям рекомендуют регенерирующие кожные покровы мази, такие как Бепантен, Пантенол.
Используют антигистаминные лекарства в таблетках, как детям, так и взрослым.