Современная медицина пока не может излечить заболевание (этиологическая или патогенетическая терапия), однако существующие методы консервативного и оперативного лечения позволяют значительно улучшить качество жизни больных и замедлить прогрессирование болезни[5].
Болезнь Паркинсона как причина старческого головокружения – клиника, диагностика
Ранняя диагностика болезни Паркинсона может быть весьма сложной. Односторонний тремор покоя, наиболее характерный признак заболевания, отсутствует на ранних стадиях более чем у половины пациентов и иногда на всем протяжении заболевания. Вместо этого больные могут жаловаться на неустойчивость, потерю ловкости, чувство скованности и боли в мышцах.
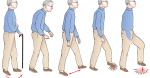
При обследовании можно найти гипокинезию: пациенту предлагают быстро выполнять попеременные движения руками либо встать со стула и повернуться на месте на 360°, что должно быть выполнено не больше чем за 6 движений (шагов). Одностороння гипокинезия в руке — еще один ранний признак, тогда как характерная медленная, с мелкими шагами, шаркающая походка, сопровождающаяся покачиванием, и постуральная неустойчивость развиваются позже.
Ригидность лучше всего заметна, когда пациент выполняет хватательные движения одной рукой, пока врач исследует тонус в противоположной руке. Улучшение симптомов после однократного приема 125 или 250 мг леводопы (после премедикации домперидоном для предотвращения тошноты) — еще один диагностический критерий болезни Паркинсона.
Другие синдромы (хуже поддающиеся лечению) паркинсонизма обычно диагностируют по наличию дополнительных симптомов. Например, замедление саккад и ранние падения типичны для прогрессирующего надъядерного паралича; вегетативные симптомы, такие как ортостатическая гипотензия и эректильная дисфункция, характерны для мультисистемной атрофии. Паркинсоноподобные симптомы в сочетании с деменцией и недержанием мочи возможны при нормотензивной гидроцефалии и энцефалопатии, вызванной поражением мелких артерий.

Современные противопаркинсонические препараты, такие как леводопа и агонисты дофамина, существенно уменьшают выраженность симптоматики (хотя на поздних стадиях их дозу приходится увеличивать), что подчеркивает важность своевременной постановки диагноза болезни Паркинсона.
– Читайте далее “Нормотензивная гидроцефалия как причина старческого головокружения – клиника, диагностика”
Оглавление темы “Старческое головокружение”:
- Влияние старения на равновесие. Головокружение на фоне нарушения равновесия у пожилых
- Лекарственное головокружение у пожилых. Препараты вызывающие головокружение
- Доброкачественное пароксизмальное позиционное головокружение (ДППГ) у пожилых: причины, диагностика
- Ортостатическое головокружение у пожилых: причины, диагностика
- Сосудистое головокружение у пожилых. Атеросклероз как причина старческого головокружения
- Полиневропатия как причина старческого головокружения – клиника, диагностика
- Миелопатия как причина старческого головокружения – клиника, диагностика
- Мозжечковые расстройства как причина старческого головокружения – клиника, диагностика
- Болезнь Паркинсона как причина старческого головокружения – клиника, диагностика
- Нормотензивная гидроцефалия как причина старческого головокружения – клиника, диагностика
Причины
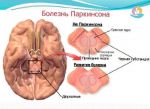
Болезнь Паркинсона бывает двух типов. Первый – истинный паркинсонизм, он составляет до 80% случаев заболевания.
Второй – синдром паркинсонизма, который сопутствует черепно-мозговым травмам, энцефалиту, инсульту, опухолям головного мозга.
Причины истинного паркинсонизма, или болезни Паркинсона, в точности неизвестны.
Но установлено несколько фактов:
болезнь развивается преимущественно в пожилом возрасте (после 60 лет),
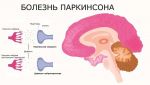
дегенеративные изменения начинаются с необратимого процесса отмирания нейронов ствола головного мозга,
- Болезнь Паркинсона, паркинсонизм …
- Болезнь Паркинсона: симптомы, лечение …
- Болезнь Паркинсона: симптомы, лечение …
- Болезнь Паркинсона: симптомы, признаки …
- Болезнь Паркинсона — Клиника Нейровита
- Как лечат болезнь Паркинсона в Германии
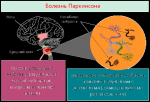
развитие симптомов заболевания связано с недостатком дофамина – нейромедиатора, от которого зависит передача сигналов в межнейронных связях,
существует генетическая предрасположенность.
Примерно в 15% случаев болезнь Паркинсона возникает на фоне негативного семейного анамнеза (наличия заболевания у близких родственников), передается по наследству.
Некоторые факторы могут повлиять на развитие заболевания:
- интоксикация (хроническое отравление химическими токсинами на вредном производстве, неблагоприятная экология, воздействие пестицидов, марганца),
- инфекционные поражения центральной нервной системы (энцефалит, др.),
- черепно-мозговые травмы,
- нарушение работы почек, печени.
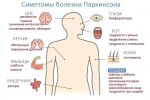
Симптомы болезни Паркинсона
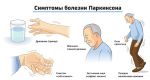
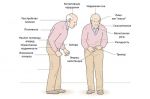
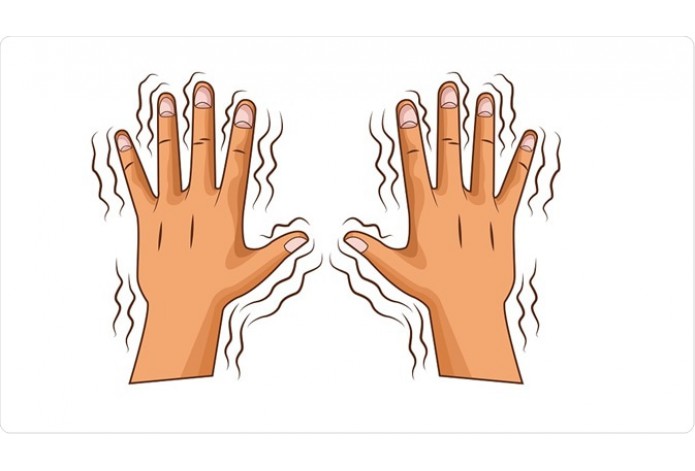
Заболевание постепенно начинается с дрожания в руке или одной половине тела в покое. Тремор проходит при активных движениях, прекращается во сне. Дрожание медленно нарастает в течение несколько лет. Постепенно появляются замедленность, скованность движения, нарушения ходьбы. В 80% случаев отмечается обеднение мимики. Безынициативность, безучастие к окружающему, сниженное настроение — 70%. Затруднения при выполнении мыслительной деятельности испытывают 30% пациентов.
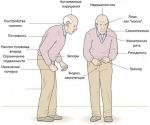
При объективном осмотре пациента выявляются гемипаркинсонизм (асимметричный дебют), тремор покоя (частота от 4 до 8 Гц, средне- или крупноамплитудный) (до 100%), движения в пальцах рук по типу «скатывания пилюль», «счета монет» (95%), тремор головы (50%), монотонность, снижение громкости речи (80%), феномен «зубчатого колеса» (90%), «воздушной подушки» (40%). гипертонус мышц по экстрапирамидному типу (70%), брадикинезию (80%), гипокинезию, акинезию, ригидность (20–50%). Отмечается характерная поза с тенденцией к сгибанию: голова и туловище с наклоном вперед, верхние конечности полусогнуты в локтевых, лучезапястных, фаланговых суставах, приведены к туловищу, нижние конечности слегка согнуты в коленных суставах (60%). Выявляются гипомимия лица (60%), ахейрокинез (90%), постуральная неустойчивость (про-, ретро-, латеропульсии) (25–40%), походка мелкими шажками (70%), изменение почерка (буквы крупные, заостренные, угловатые, с волнистыми контурами, не соединены между собой), брадифрения (30%), депрессия (65%), акайрия (60%), гипосмия (70%), вегетативные дисфункции (50%).
Анатомия
Анатомия и физиология, лежащие в основе ощущения баланса человеческого тела, сложны. Сюда вовлекаются многие системы, включая головной мозг, спинной мозг, глаза, уши и рецепторы в коже, суставах и мышцах. Нарушение любой из этих областей из-за травмы или болезни может негативно повлиять на чувство равновесия.
Внутреннее ухо, которое также называют лабиринтом , состоит из полукружных каналов вместе с мешочком и маточкой. В совокупности эта система внутреннего уха называется вестибулярной системой или вестибулярным аппаратом.
Внутреннее ухо также содержит улитку, которая является основной структурой, участвующей в восприятии слуха.
Три полукружных канала реагируют на и вращательные движения головы. Каналы расположены под углом 90 градусов друг к другу и заполнены жидкостью, называемой эндолимфой. Волосковые клетки расположены у основания каждого полукружного канала и выступают в эндолимфу. Движение головы вызывает движение эндолимфы в каналах, что, в свою очередь, заставляет волосяные фолликулы двигаться соответствующим образом и излучать импульсы о равновесии, которые поступают в головной мозг. Волосковые клетки в мешочке и маточке реагируют на линейное ускорение головы, например, при езде в лифте или при движении вперед.
Сенсорная информация из внутреннего уха передается в мозг через вестибулярную часть восьмого черепного нерва , которая также называется вестибуло-кохлеарным нервом. Улитковая часть нерва передает информацию о слухе. Определенные области мозга, в частности мозжечок и ствол мозга, а также части коры головного мозга, обрабатывают сенсорную информацию, поступающую из внутреннего уха. Когда и правое, и левое внутреннее ухо посылают одинаковую информацию в головной мозг, то тело сбалансировано. Когда тело или голова движутся, сенсорная информация от ушей не идентична, поэтому мозг воспринимает движение, и тело приспосабливается соответственно.
Уши работают в тесной связи с глазами, чтобы поддерживать равновесие . В основе этого лежит
- Паркинсон какой болезни
- Болезнь Паркинсона — Википедия
- Болезнь Паркинсона: симптомы, лечение …
- Болезнь Паркинсона – симптомы и …
- Что такое болезнь Паркинсона: симптомы …
- Введение — Болезнь Паркинсона …
вестибулоокулярный рефлекс (VOR). Это автоматическая функция глаз, которая стабилизирует изображения на сетчатке в ответ на движения головой . Этот рефлекс заставляет глаза двигаться в направлении, противоположном движению головы, чтобы глаза оставались неподвижными на наблюдаемой цели. Таким образом, точная информация из вестибулярного аппарата влияет на чувство равновесия.
Если одно внутреннее ухо поражено болезнью или травмой, то сенсорная информация, посылаемая в мозг, будет ложно указывать движение от этой вестибулярной системы. В этом случае глаза будут соответственно приспосабливаться и двигаться противоположно воспринимаемому движению несмотря на то, что голова на самом деле неподвижна. В результате возникают непроизвольные движения глаз назад и вперед. Это движение глаз называется нистагмом и, если оно присутствует, заставляет любого специалиста здравоохранения заподозрить вестибулярную проблему.
Существует еще два других рефлекса, вестибуло-шейный рефлекс и вестибуло-спинальный , которые также помогают организму сохранять чувство равновесия.
Вестибуло-шейный рефлекс работает в сочетании с поступающей вестибулярной информацией и мышцами шеи, чтобы стабилизировать голову. А работа вестибуло-спинального рефлекса заключается в создании компенсаторных движений тела в ответ на вестибулярный ввод, чтобы поддерживать равновесие и избегать падения.
Нарушение вдоль любой части анатомического пути, описанного выше, может повлиять на восприятие баланса или равновесия. Проблема с частью внутреннего уха или сенсорной информацией, передаваемой в мозг через вестибуло-хохлеарный нерв, называется периферическим вестибулярным расстройством.
Если проблема, влияющая на равновесие, связана с повреждением структуры внутри самого мозга, которая затем влияет на прием и интеграцию информации о балансе, это называется центральным вестибулярным расстройством.
Диагностика заболевания
“Если у Вас наблюдаются схожие симптомы, советуем записаться на прием к врачу. Также вы можете записаться по телефону: +7 (499) 214-00-00
Прежде, чем поставить диагноз «болезнь Паркинсона», невролог проводит осмотр и опрос пациента, внимательно рассматривая и оценивая все его жалобы. Для подтверждения диагноза используются следующие методы: компьютерная томография (мозг исследуется на наличие характерных изменений), транскраниальная сонография (ультразвуковая регистрация сигналов в мозгу), а также магнитно-резонансная томография и прочие методы.
Клинические испытания
С 2011 года проводится серия клинических испытаний вакцины PD01. Предполагается, что PD01 блокирует выработку α-синуклеина за счёт выработки специфичных антител. У всех добровольцев первой группы получавших препарат, удалось добиться стабилизации состояния. У 50 % испытуемых обнаружены антитела к α-синуклеину. Клинические испытания должны закончиться в 2016—2017 годах.[86]
Кетогенная диета обладает потенциальным терапевтическим эффектом благодаря своим нейрозащитным и противовоспалительным свойствам[87]. В пилотном исследовании 2019 года значительные когнитивные улучшения у пациентов были обнаружены уже после 8 недель на диете.[88]
В январе 2019 года пресс-служба университета Мельбурна сообщила о результатах испытания препарата для лечения болезни Паркинсона, БАС и старческой деменции, разработка которого велась на протяжении 15 лет. Сообщается, что у 70 % пациентов, прошедших экспериментальное лечение препаратом CuATSM, отмечалось стойкое и существенное замедление развития заболевания двигательных нейронов и улучшение когнитивных и клинических симптомов. Второй этап клинических испытаний назначен на 2019 год[89][90].
В феврале 2019 года был опубликован отчёт[91] о завершившихся клинических испытаниях проводившихся при участии Бристольского университета в Великобритании[92]. 41 доброволец принимал участие в двойном слепом рандомизированном плацебо-контролируемом исследовании 2-й фазы. Испытуемым вводили препарат нейротрофина — глия-производного нейротрофического фактора (англ.) (GDNF) — под напором непосредственно в обе половины стриатума головного мозга с помощью четырёх ультратонких катетеров. Эксперимент проводился в течение 18 месяцев. В первые 9 месяцев испытуемые случайным образом были разделены на две группы: одна группа получала инъекции GDNF, а вторая — плацебо. Во второй части эксперимента все испытуемые получали препарат. Несмотря на то, что состояние большинства участников улучшилось, в ходе первой части эксперимента не удалось достичь у первой группы требуемого 20 % порога улучшения по сравнению с группой получавшей плацебо (по неизвестной причине в случае болезни Паркинсона применение плацебо даёт существенный положительный эффект[93]). Тем не менее, результаты МРТ продемонстрировали заметное восстановление количества нейронов в указанной области головного мозга испытуемых. Таким образом, отмечали авторы эксперимента, улучшение «выходит далеко за пределы всего когда-либо виденного в ходе исследований, посвящённых лечению болезни Паркинсона с помощью факторов роста, доставляемых хирургическим путём». Дальнейшие исследования показали, что увеличенные дозы препарата, а также увеличенное время наблюдения могут дать более чёткие результаты в зависимости от стадии болезни пациентов.[94][95][96][97]
- Болезнь Паркинсона. Причины, симптомы …
- Лечение Паркинсона в Харькове — Врач …
- Болезнь Паркинсона: причины …
- Болезнь Паркинсона. Симптомы …
- Болезнь Паркинсона: причины, симптомы и …
- Головокружения при болезни Паркинсона …