В редких случаях при туберкулезе кожи, глаз, половых органов и кишечника инфицирование может происходить экзогенным путем.
Киста почки симптомы
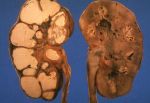
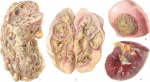
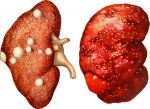
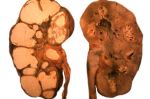
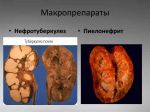
Степень поражения почек варьирует от ничтожной при мелких солитарных кистах до тотальной при поликистозе почек, нередко приводящим к тяжелой почечной недостаточности и гемодиализу.
Киста на почке опасно ли
- Туберкулез почек: причины, симптомы и …
- iDoctor.kz
- iDoctor.kz
- Туберкулез почек: причины, симптомы и …
Крупные кисты нередко являются причиной болей в области почки за счет сдавления как самой почки, так и прилежащих органов. Одним из признаков кисты почки является эритроцитурия (появление эритроцитов в анализе мочи). У пациентов с крупными или множественными кистами почек часто развивается вторичная артериальная гипертензия (повышение артериального давления).
Поэтому, точная диагностика и, главное, своевременное лечение кист почек позволяет предотвратить осложнения и добиться максимального результата.
Факторы, оказывающие негативное влияние на слизистую оболочку:
-
Неконтролируемый прием сильнодействующих лекарственных средств и антибиотиков;
-
Ослабленный иммунитет;
-
Наличие СПИД, ВИЧ;
-
Воспалительные процессы в ротовой полости;
-
Поражение внутренних органов и систем;
-
Неправильное питание;
-
Алкоголизм, курение, наркомания;
-
Инфекционные заболевания;
-
Обезвоживание организма;
-
Авитаминоз;
-
Нарушение гормонального фона;
-
Наследственная предрасположенность.
Симптомы и их проявление
Болезни полости рта можно диагностировать самостоятельно в домашних условиях. Необходимо лишь заметить изменения, которые имеют характерные признаки патологического процесса:
-
Появление зуда, жжения или болевых ощущений;
-
Отечность;
-
Образование язвочек и гнойничков;
-
Кровоточивость десен;
-
Нарушение эмали зуба;
-
Появление неприятного запаха;
-
Слабость и болезненное самочувствие.
Виды заболеваний
-
Воспалительные;
-
Инфекционные;
-
Вирусные;
-
Грибковые.
Инфекционно–вирусные процессы:
-
Катаральный – заболевание, в котором появляется сильная отечность и высыпания, которые покрываются серым налетом;
-
Афтозный – слизистая оболочка покрывается болезненными пузырями, которые со временем лопаются, после чего на этом месте образовывается эррозия, которая вызывает болезненные ощущения;
-
Язвенный – протекает по катаральному типу.
Вирусные заболевания
В эту категорию входят разные виды стоматита, которые сложнее поддаются лечению. Часто к таким видам патологии относят инфекции, которые вызваны вирусом герпеса. Он локализуется возле ротовой полости, но при ослабленном иммунитете может распространиться на слизистую оболочку полости рта.
Грибковые
Заболевания, вызванные заражением грибками Candida. Этот процесс часто встречается, и в детском, и во взрослом возрасте.
Самые распространенные болезни зубов и десен
-
Кариес. Это распространенная проблема, с которой встречается практически каждый человек в разном возрасте. На первой стадии развития, на эмали появляются пятнышки, в последствие развития происходит разрушение твердых тканей;
-
Гингивит. Воспалительный процесс, при котором появляется припухлость и болезненность мягких тканей. При несвоевременном лечении проблема усугубляется и переходит в хроническую степень;
-
Пародонтит. Популярная проблема, при которой начальная стадия проходит бессимптомно. Боль и дискомфорт появляется после поражения костной и мягкой ткани;
-
Пародонтоз выражается в поражении пародонта, при котором возможна потеря зуба. Поэтому важно начать лечение своевременно.
Меры профилактики
Следуя простым правилам можно уменьшить вероятность появления серьезных заболеваний полости рта:
-
Чистка зубов не менее 2 раз в день после принятия пищи;
-
Использование зубных нитей и ополаскивателей;
-
Рациональное питание;
-
Отказ от вредных привычек;
-
Посещение стоматолога не реже 1 раза в полгода;
-
Активный образ жизни.
Стоматологи обращают внимание, что многие заболевания на первых стадиях проходят бессимптомно. Именно поэтому важно регулярно посещать доктора, чтобы обнаружить наличие проблемы на ранней стадии и устранить ее причину без осложнений.
Важна профессиональная чистка зубов хотя бы раз в несколько месяцев. Такие меры позволят сохранить ротовую полость в здоровом состоянии на долгие годы. Особенно важно следить за состоянием зубов в пожилом возрасте. Это связано с тем, что иммунная система организма работает слабо, а вирусы развиваются очень быстро.
Важно! Есть некоторые заболевания, которые на первых этапах протекают абсолютно бессимптомно и заметить этот процесс может только специалист. Поэтому рекомендуется каждые 6 месяцев посещать стоматолога даже в том случае, если вас ничего не беспокоит. Это позволит выявить заболевания на ранней стадии и предотвратить их переход в хроническую форму.
Записаться на бесплатную консультациюЭта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
Причины возникновения рака легких
— Александр Павлович, расскажите сначала о причинах появления этого заболевания.
— Факторы риска развития рака легких принято делить на 2 категории: генетические и модифицирующие. К первой категории относятся такие признаки, как ранее диагностированные злокачественные опухоли у пациента или три и более случаев рака легкого у ближайших его родственников.
Модифицирующие факторы риска можно разделить на:
- Экзогенные — курение, воздействие проникающей радиации, профессиональные вредности, канцерогены, поступающие из окружающей среды.
- Эндогенные — возраст более 45 лет, а также хронические патологии дыхательной системы: пневмония, туберкулез, бронхит.
Подробнее хотелось бы остановиться на негативном влиянии курения. Согласно оценкам ВОЗ, только лишь 15% всех случаев рака легких не связаны с этой вредной привычкой. А мелкоклеточная форма опухоли (наиболее сложная в лечении) вообще встречается практически только у тех, кто курит. Вот еще несколько важных фактов:
- Туберкулез почек: причины, симптомы и …
- Туберкулез почек: как проявляется, что …
- Туберкулёз почек — описание болезни …
- Туберкулез почек и мочевыделительной …
Вероятность появления опухоли напрямую зависит от количества выкуриваемых сигарет, от их типа, а также от стажа курильщика.
Риск погибнуть от рака легких у курящих мужчин в 22 раза выше, чем у тех, кто не курит.
Риск погибнуть от злокачественной опухоли легких у некурящей женщины возрастает на 30%, если курит ее муж.
Бросить курить никогда не бывает поздно. Отказ от этой привычки после 10 лет курения снижает вероятность появления рака легких вдвое.
Сигары или трубки снижают риск развития опухоли, но не отменяют его.
Общие для всех форм туберкулёза признаки
- Общая интоксикация больного организма, похожая на развитие ОРВИ или другого простудного заболевания. Стоит обратиться в медицинское усреждение, если простудное заболевание длится несколько недель, и его проявления только прогрессируют.
- Ближе к вечеру температура тела поднимается до 37-38 градусов, не выше, но стабильно и каждый вечер. Главное отличие в этом пункте от нетуберкулёзных симптомов — это продолжительность сравнительно небольшого повышения температуры. В то время как при гриппе и ОРВИ температура подскакивает выше, но и гораздо быстрее возвращается в норму.
- Потеря аппетита, тошнота и снижение массы тела.
- Тахикардия, учащённый пульс (и сердцебиение), так как туберкулезные токсины поражают сердечную мышцу и способствуют развитию кардиомиодистрофии.
- Симтоматика, характерная для бронхита: "сухое" покашливание трансформируется во влажный кашель с мокротой, особенно сильный ночью и по утрам. Если кашель не прекращается дольше трёх недель, обязательно обратитесь к пульмонологу.
- Больно дышать, так как кашель затрагивает плевры, крупные бронхи и вызывает специфические боли в груди.
- Одышка.
- Обильное потоотделение по ночам.
- Кровохарканье — один из наиболее характерных признаков туберкулеза лёгких. Как правило, кровь отхаркивается после затяжного приступа кашля, и, вместе с отделением мокрот, больной обнаруживает сгустки крови. Самое опасное проявление туберкулёза лёгких — "кровь горлом". Это кровотечение лёгких, и оно требует неотложной медицинской помощи. Характер кровохаркания при туберкулёзе отличается от аналогичного симптома при сердечной недостаточности или ракообразованиях в лёгких.
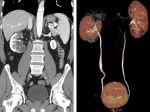
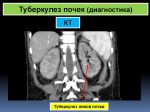
Какую диагностику проходить при туберкулезе почек
При подозрении на туберкулез почек проводятся следующие диагностические мероприятия:
- Туберкулез почек, мочевыводящей системы …
- Туберкулез почек: причины, симптомы и …
- Туберкулез почек: симптомы и лечение
- Туберкулез почек — презентация онлайн
- опрос больного и выяснение, был ли у него ранее туберкулез легких или контакт с лицами, страдающими от туберкулезной инфекции;
- клинический анализ мочи — выявление пиурии, протеинурии, гематурии, кислой реакции;
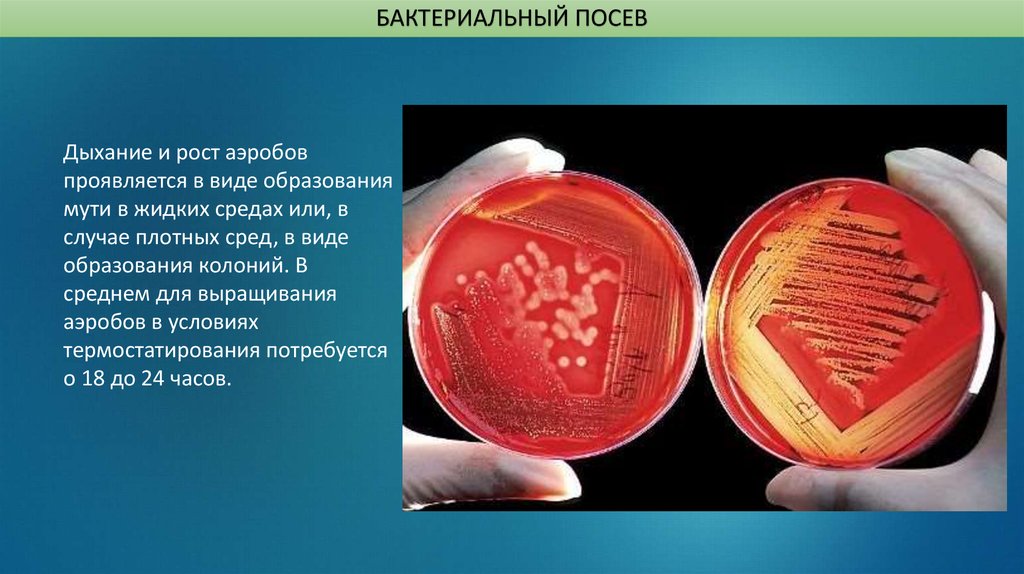
- бактериоскопические исследования — посев мочи на питательные среды и обнаружение микобактерий;
- туберкулиновые пробы;
- УЗИ — для выявления патологических изменений чашечно-лоханочной системы;
- мультиспиральная КТ и МРТ — для определения состояния паренхимы, распространенности патологического процесса;
- экскреторная урография;
- почечная ангиография.
Что такое почечная недостаточность
Если почки не справляются в полной мере со своими задачами – это состояние называют почечной недостаточностью.
Заболевание делится на две формы – острую и хроническую:
- Острая почечная недостаточность или острое повреждение почек (ОПН) – развивающееся в течение нескольких дней или недель заболевание. Имеет потенциально обратимый характер – часто работа органов восстанавливается. Однако это происходит не всегда, и у больного развивается ХПН.
- Хроническая почечная недостаточность (ХПН) – медленно прогрессирующая патология почек, ведущая к необратимому нарушению их функции. Заболевание развивается от нескольких месяцев до нескольких лет.
ОПН перерастает в ХПН, если острое повреждение длится более 3-х месяцев, и работа почек не восстанавливается в полной мере после ликвидации причин. А также, если причины носят постоянный характер – например, при аутоиммунном разрушении почечных клеток.
Если поражена одна почка, а вторая работает нормально, здоровый орган возьмет на себя функции обоих. Человек будет чувствовать себя здоровым как субъективно, так и по лабораторным показателям. Поэтому почечная недостаточность возникает при поражении обеих почек.
Как острое так и хроническое снижение функции органов может возникнуть в любом возрасте, однако чаще происходит у пожилых людей.
Активная стадия заболевания
Острое течение болезни сопровождается различными клиническими симптомами, поэтому туберкулез называют «болезнью нескольких масок». Наиболее частые симптомы включают:
- Кашель — это «экспонат» легочной формы болезни. Если у человека кашель продолжается более 3 недель, требуется обследование, чтобы исключить или подтвердить диагноз туберкулеза. На ранних стадиях болезни кашель сухой, затем может выделяться небольшое количество мокроты.
- Одышка — нарушение функции внешнего дыхания — указывает на поражение большого объема легочной ткани. В случае туберкулеза легких у пациента затрудняется дыхание.
- Кровотечение — неблагоприятный симптом, указывающий на поражение легочной ткани и ее сосудов. Если в патологический процесс вовлекается сосуд крупного калибра, возникает легочное кровотечение, представляющее угрозу для жизни женщины.
- Симптомы общей интоксикации — повышение температуры тела, похудание. В зависимости от формы и степени тяжести туберкулеза температура тела может подниматься выше 38 ° C; появляется слабость, быстрая утомляемость, снижение работоспособности и похудание. На фоне развития деструктивных форм заболевания (кавернозный туберкулез, фиброзно-кавернозный туберкулез) развивается истощение организма, характеризующееся значительным исхуданием.
- Функциональные расстройства различных органов и систем — у женщин на фоне интоксикации и изменения деятельности вегетативной нервной системы нарушается менструальный цикл, отмечается повышенная выработка гормонов щитовидной железы, коры надпочечников. Учащаются сердечные сокращения, возникает аритмия (нарушение сердечного ритма и сокращений), сначала повышается, а затем падает артериальное давление. Часто развивается диспептический синдром (повторяющаяся тошнота, вздутие живота, нестабильный стул), указывающий на то, что пищеварительная система не функционирует должным образом.
- Туберкулез почек и мочевыделительной …
- Мочеполовой туберкулез: великий …
- Туберкулез почек: симптомы, методы …
- Туберкулез органов мочевой системы …
Развитие внелегочных форм туберкулеза у женщин сопровождается множеством клинических симптомов, которые зависят от локализации болезненного процесса:
- Перепончатые поражения головного мозга — патология возникает на фоне иммунодефицита преимущественно в детском, подростковом возрасте. Отравление развивается при повышении температуры тела, беспокоит сильная головная боль. Затем появляются симптомы раздражения мозговых оболочек (повышенный тонус затылочных мышц шеи, непереносимость яркого света, громких звуков и т. д.)
- При туберкулезе желудочно-кишечного тракта развивается диспептический синдром с периодическим вздутием живота, тошнотой, неуверенностью кишечника. При развитии деструктивных процессов в кале они появляютсяполосы крови.
- Локализация патологического процесса в костях, суставах, позвоночнике приводит к появлению болей в области поражения, усиливающихся при движении; ограничение подвижности, изменение формы (деформация) суставов.
- Поражение кожи характеризуется образованием пятен, узелков различной локализации, которые постепенно и медленно увеличиваются в размерах. Внутри узелков образуется сгустковидная масса, которая периодически лопается.
- Туберкулез мочеполовых органов преимущественно поражает почки, сопровождается болями в пояснице, повышением температуры тела, кровянистыми прожилками в моче (показатель развития деструктивного процесса).
Диагностика туберкулеза костей
При подозрении на туберкулез больной направляется в специализированный диспансер для углубленного обследования и установления диагноза.
Диагностические методы исследования:
- физикальный осмотр,
- клинический анализ крови,
- бактериологическое исследование экссудата или костной ткани,
- проба Манту,
- иммуноферментный анализ,
- ретгенография костей,
- МРТ или КТ,
- биопсия кости.
Одной из главных задач дифференциальной диагностики туберкулеза костей является исключение таких заболеваний, как эпифизарный остеомиелит, сифилис сустава, водянка сустава, остеохондропатия, артриты разнообразной этиологии и опухолевые процессы.
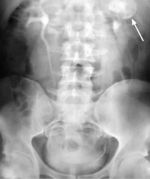
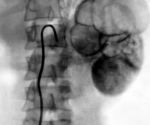
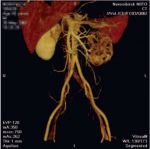
Диагностика нефроптоза (опущение почки).
Заподозрить опущение почки можно при наличии соответствующей клинической картины, а так же и при обнаружении признаков нефроптоза по данным ультразвукового исследования почек в положении лежа и стоя. Ключевым методом диагностики, на основании чего устанавливается диагноз «патологическая подвижность почки (нефроптоз)» является внутривенная экскреторная урография с обязательным выполнением одного из снимков в положении стоя, при которой внутривенно вводится рентгеноконтрастное вещество и выполняется серия рентгеновских снимков поясничной области. Только на основании данных УЗИ диагноз нефроптоза установить нельзя, необходимо рентгенологическое подтверждение диагноза.
Дифференциальная диагностика патологической подвижности почки и ее дистопии (врожденного нарушения положения почки) проводится на основании ультразвукового цветного доплеровского исследования с возможностью визуализации сосудов. При этом важным критерием является уровень отхождения почечной артерии от аорты. Также цветное доплеровское ультразвуковое исследование позволяет измерить снижение кровотока в опущенной почке в вертикальном положении.
- Особенности клинического течения и …
- Презентация на тему: «Туберкулез почки …
- Туберкулез мочеполовой системы причины …
- Туберкулез мочеполовой системы причины …
Также дополнительными методами обследования почек при нефроптозе являются изотопная ренография и сцинтиграфия почек.
Лечение Туберкулеза кожи:
Лечение: туберкулостатическая химиотерапия, средства, направленные на повышение иммунной защиты, нормализацию обменных нарушений. При лечении необходимо учитывать устойчивость микобактерий к туберкул остатикам и предупреждать ее. Туберкулостатические препараты по терапевтическому эффекту делятся на следующие группы:
- I — наиболее эффективные средства: изониазид, рифампицин;
- II — препараты средней эффективности: этамбутол, стрептомицин, протионамид (этионамид), пиразинамид, канамицин, флоримицин (виомицин);
- III — препараты умеренной активности — ПАСК, тибон (тиоацетазон).
Проводится в два этапа. На первом этапе назначают не менее 3 препаратов в течение 3 мес, а на втором — 2 препарата ежедневно или 2-3 раза в неделю (интермитгирующий способ). Через 3-4 мес обычно меняют комбинацию препаратов для предупреждения лекарственной устойчивости. В дерматологической практике лечение обычно начинают с сочетания рифампицина и изониазида, иногда к этому добавляют пиразинамид. Затем эти препараты заменяют стрептомицином, этамбутолом, ПАСК. Основной курс длится в среднем 10-12 мес. На язвенные дефекты назначают присыпки с ПАСК, изониазидом.
Диагностические методы
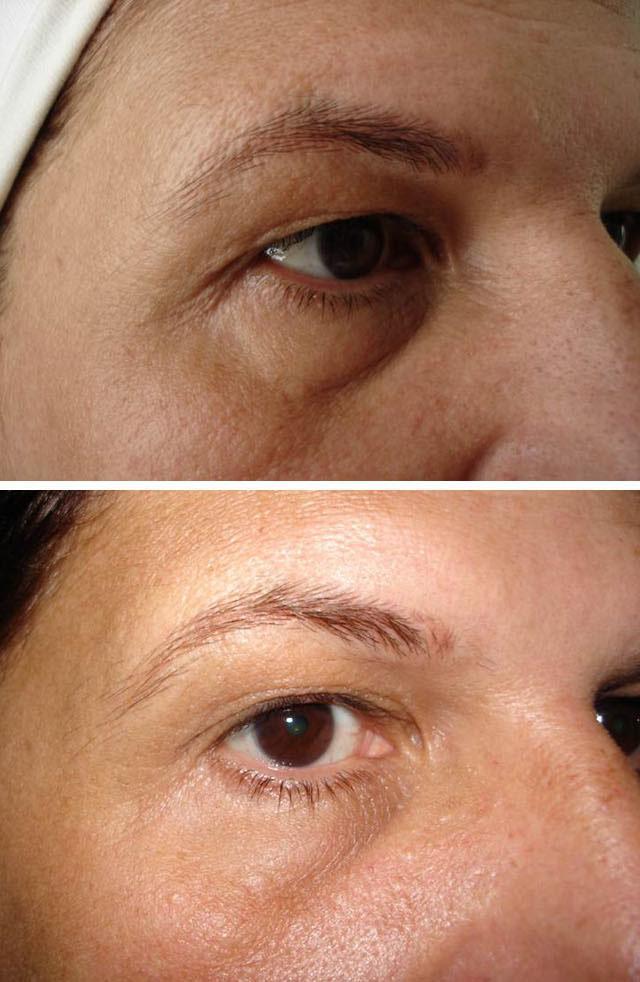
При появлении у ребенка признаков, похожих на псориаз, необходимо обратиться к дерматологу. Врач проведет осмотр пациента, соберет данные о начале заболевания, сопутствующих патологиях, наследственной предрасположенности. Часто для постановки диагноза достаточно внешнего осмотра пораженных участков кожи и ногтей.
Псориаз может иметь различные проявления, у детей бывают нетипичные формы болезни, поэтому при необходимости используют дополнительные методы исследования. Для назначения качественного лечения берут соскоб частиц эпидермиса для гистологического исследования, проводят тестирование на аллергены и иммунограмму.
- Estet-Portal
- Туберкулез почек и мочевых путей – тема …
- туберкулез симптомы первые
- Туберкулез почек, мочевыводящей системы …
При подозрении на псориатический артрит, а также при дифференциальной диагностике с туберкулезом кожи показана рентгенография пораженных участков тела. Для наблюдения за состоянием пациента и контроля за эффективностью лечения врач назначает общие анализы крови и мочи, биохимическое исследование крови, коагулограмму.
- Лучшие российские клиники для лечения псориаза