Клиника «Альфа-Центр Здоровья» — современный медицинский центр, в который можно записаться на прием в любой день. Вы получите профессиональную консультацию эндокринолога со стажем работы более 7 лет и персонально разработанную схему лечения.
Полинейропатия делится на несколько видов в зависимости от типа пораженных волокон:
- сенсорная: страдают нервы, обеспечивающие чувствительность;
- моторная: выявляются нарушения работы двигательных нервов;
- моторно-сенсорные: смешанная форма, при которой преобладают двигательные нарушения;
- сенсорно-моторные: смешанная нейропатия, при которой больше выражены нарушения чувствительности;
- вегетативная: на первое место выходят нарушения работы внутренних органов, изменения тонуса сосудов и связанные с ним трофические нарушения.
Значительные различия в симптоматике заметны лишь на начальных стадиях развития болезни. В дальнейшем в патологический процесс вовлекаются все нервные волокна, и проявления приобретают смешанный характер.
- iDoctor.kz
- Как лечить паротит (свинку)? 【Киев】
- iDoctor.kz
- Свинка: пути заражения и механизм …
- Как лечить паротит (свинку)? 【Киев】
Существуют и другие виды классификации заболевания:
- в зависимости от причины: алкогольная, диабетическая, идиопатическая и т.п.;
- в зависимости от локализации очага: полинейропатия верхних или нижних конечностей;
- в зависимости от типа течения: острая, подострая, хроническая;
- в зависимости от механизма возникновения: демиелинизирующая (разрушается оболочка, покрывающая нервные волокна), аксональная (формируется при гибели нервных отростков – аксонов), аксонально-демиелинизирующая.
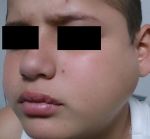
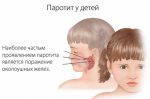
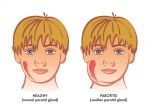
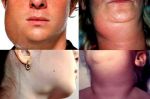
Причины и этиология паротита
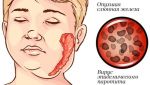
Возбудитель эпидемического паротита — вирус Pneumophila parotiditis, патогенный для человека и обезьян. Относится к парамиксовирусам (семейство Paramyxoviridae, род Rubulavirus), антигенно близок к вирусу парагриппа. Геном вируса эпидемического паротита представлен одноцепочечной спиралевидной РНК, окружённой нуклеокапсидом. Для вируса характерен выраженный полиморфизм: по форме он представляет округлые, сферические или неправильные элементы, а размеры могут варьировать от 100 до 600 нм. Обладает гемолитической, нейраминидазной и гемагглютинирующей активностью, связанной с гликопротеинами HN и F. Вирус хорошо культивируется на куриных эмбрионах, культуре почки морской свинки, обезьян, сирийского хомячка, а также клетках амниона человека, малоустойчив в окружающей среде, инактивируется при воздействии высокой температуры, при ультрафиолетовом облучении, высушивании, быстро разрушается в дезинфицирующих растворах (50% этилового спирта, 0,1% раствора формалина и др.). При низкой температуре (–20 °С) он может сохраняться в окружающей среде до нескольких недель. Антигенная структура вируса стабильна.
Известен только один серотип вируса, имеющий два антигена: V (вирусный) и S (растворимый). Оптимальная рН среды для вируса — 6,5–7,0. Из лабораторных животных наиболее чувствительны к вирусу эпидемического паротита обезьяны, у которых удаётся воспроизвести заболевание путём введения вирусосодержащего материала в проток слюнной железы.
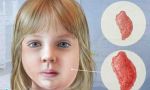
Что такое зоб
Под этим термином в медицине подразумевают патологическое изменение щитовидки, выражающееся в формировании узловых образований. Узел, в свою очередь — это имеющее любой размер новообразование с капсулой, определяемое при пальпации или в ходе визуального осмотра. Диффузная разновидность заболевания подразумевает равномерное разрастание тканей. А смешанные случаи, в которых оба этих патологических процесса сочетаются, называют диффузно-узловым зобом.
При этом заболевании не прослеживается связь с опухолевыми, или неопластическими, или воспалительными процессами. Увеличение щитовидной железы при диффузно-узловом зобе не является онкологической патологией. Это — следствие других, самостоятельных патологических состояний или изменений.
- Свинка – симптомы, течение болезни …
- Как лечить паротит у детей? как лечить …
- Эпидемический паротит (свинка …
- parotitis epidemica …
- Coolaser Clinic
Диффузно-узловой зоб чаще диагностируют у женщин, нежели у мужчин. Согласно данным медицинской статистики, среди пациентов с этим заболеванием в 3 раза больше особ женского пола. Подавляющее большинство из них — средней возрастной категории.
Лечение эпидемического паротита
Специфического лечения нет. Важной задачей лечения является предупреждение осложнений. Необходимо соблюдение постельного режима не менее 10 дней. У мужчин, не соблюдавших постельный режим в течение первой недели, орхит развивается примерно в три раза чаще, чем у лиц, госпитализированных в первые три дня болезни.
Для профилактики воспаления поджелудочной железы, кроме того, необходимо соблюдать определенную диету: избегать переедания, уменьшить количество белого хлеба, макарон, жиров, капусты. Диета должна быть молочно-растительной. Из круп лучше употреблять рис, разрешается черный хлеб, картофель.
При развитии осложнений назначают лекарственные препараты.
Профилактика эпидемического паротита
Для специфической профилактики применяют живую вакцину (ЖПВ). Профилактические прививки проводят в плановом порядке детям в возрасте 12 месяцев, не болевшим паротитом, с последующей ревакцинацией в 6 лет тривакциной (корь, краснуха, эпидемический паротит). Вакцинация способствует значительному снижению заболеваемости эпидемическим паротитом и уменьшению риска развития осложнений.
По эпидемиологическим показаниям (в случае контакта с больным) производят вакцинацию лиц более старшего возраста.
Общая профилактика заключается в изоляции больных до полного клинического выздоровления (но не менее 9 дней), в очаге производят дезинфекцию предметов, к которым прикасался больной. Карантинные меры по разобщению детских коллективов в случае выявления эпидемического паротита назначаются на 21 день, ранее непривитые дети, имевшие контакт с больным, подлежат вакцинированию.
БУДЬТЕ ЗДОРОВЫ!
Вирильный синдром — классификация, причины и механизмы развития, симптоматика, методы диагностики и лечения
Вирильный синдром (вирилизм) — симптомокомплекс, характеризующийся появлением у представительниц женского пола вторичных половых признаков, характерных для мужского организма. Патологическое состояние определенным образом отражается на внешности женщины, а именно: строение и пропорции тела становятся сходными с таковыми у мужчин, чрезмерно развита мышечная система, грудные железы подвергаются атрофии, клитор увеличивается, напоминая мужской половой член, голос «грубеет». Вирильный синдром может возникать как в детском, так и в пожилом возрасте.
Самым первым признаком вирильного синдрома считается гирсутизм — избыточное оволосение по мужскому типу, т.е. рост волос в области подбородка и над верхней губой, который следует дифференцировать от гипертрихоза, для которого характерно увеличение роста и количества пушковых волос на теле, происходящее на фоне нормально развитых вторичных половых признаков, и не зависящее от секреции андрогенов.
Вирильный синдром классифицируют в зависимости от его происхождения на:
1. Конституционально-наследственный вирильный синдром, когда в структуре и работе желез внутренней секреции не наблюдается явных изъянов (может наблюдаться у женщин из южных регионов, либо у людей с повышенной чувствительностью волосяных луковиц к влиянию мужских половых гормонов);
2. Надпочечниковый вирильный синдром, который развивается в результате гиперпластических процессов в коре надпочечников, либо при развитии опухолевого процесса в них;
- Паротит (свинка), Министерство …
- Лечение паротита в Киеве, профилактика …
- свинка болезнь
- Свинка — инфекционное заболевание …
- Глазные заболевания у морских свинок …
3. Яичниковый вирильный синдром, который вызывается развитием в яичниках новообразований типа лютеомы, липоидоклеточных опухолей,а также при склерокистозных процессах в них;
4. Гипофизарный вирильный синдром, обусловленный возникновением болезни Иценко — Кушинга, акромегалии.
В клинике принято выделять две формы вирильного синдрома, отличающиеся друг от друга происхождением:
— вирильный синдром надпочечникового происхождения и
— вирильный синдром яичникового происхождения.
Наиболее распространенные заболевания надпочечников
- Болезнь Иценко-Кушинга (гиперкортицизм).
- Болезнь Аддисона (гипокортицизм).
- Гиперальдостеронизм.
- Феохромоцитома, феохромобластома (опухоли надпочечников).
- Острая недостаточность коры надпочечников (синдром Нельсона).
- Врожденная гиперплазия коры надпочечников (адреногенитальный синдром).
Болезнь Иценко-Кушинга (гиперкортицизм)
Болезнь Иценко-Кушинга – характеризуется избыточной выработкой адренокортикотропного гормона (АКТГ), вырабатываемого гипофизом. Гиперкортицизм часто возникает после родов в результате нарушения секреции АКТГ, а также вследствие травматического или инфекционного поражения головного мозга.
Симптомы при болезни Иценко-Кушинга: резкий набор веса; ожирение на плечах, животе, лице, спине; атрофия мышц; сухость и истончение кожи; избыточное оволосение; появление стрий – багровых растяжек на бедрах, груди, животе; артериальная гипертензии – повышение артериального давления.
В основном болезнью Иценко-Кушинга страдают женщины в возрасте 25-40 лет (в 5-8 раз чаще, чем мужчины). В некоторых случаях гиперкортицизм носит идиопатический характер (т.е. причину заболевания установить не удается).
Болезнь Аддисона (гипокортицизм)
Болезнь Аддисона (бронзовая болезнь, хроническая недостаточность коры надпочечников) – эндокринная патология, при которой наблюдается снижение или полное прекращение секреции гормонов надпочечников.
В числе причин болезни Аддисона называются аутоиммунные процессы, туберкулез надпочечников, длительная гормональная терапия, некоторые грибковые заболевания, саркоидоз (системное воспалительное заболевание с преимущественным поражением легких), амилоидоз (нарушение белкового обмена), СПИД, адренолейкодистрофия, хирургическое удаление надпочечников. Гипокортицизм наблюдается у мужчин и женщин преимущественно в возрасте 30-40 лет.
Симптомы болезни Аддисона: физическая и умственная утомляемость, гиперпигментация кожных покровов, меланодермия (золотисто-коричневый цвет кожи), снижение аппетита и потеря веса, тошнота и рвота, диарея, боли в животе, тахикардия (учащение частоты сердечных сокращений), гипотония (пониженное артериальное давление), экстрасистолия (вид аритмии), снижение уровня сахара в крови, снижение либидо (полового влечения).
Острая надпочечниковая недостаточность (адиссонический криз)
Основная причина развития острой недостаточности коры надпочечников – хроническая надпочечниковая недостаточность (например, если больной перестает принимать кортикостероиды по причине нехватки собственных). Также адиссонический криз возникает при травмах, операциях, острых инфекционных заболеваниях, при смене климата, тяжелой физической нагрузке, сильном психоэмоциональном стрессе, при остром кровоизлиянии в надпочечники, при инфаркте надпочечников, при менингите, сепсисе, сильной кровопотере, ожоговой болезни и др.
Симптомы адиссонического криза: резкое развитие гипотонии (снижение артериального давления), обильный пот, «похолодание» в конечностях, внезапная слабость, аритмия, тошнота и рвота, сильные боли в животе, диарея, редкое мочеиспускание (олигоанурия), нарушение сознания, галлюцинации, обморок с дальнейшим развитием комы. Состояние требует оказания квалифицированной медицинской помощи и срочной госпитализации.
Врожденная гиперплазия коры надпочечников (адреногенитальный синдром)
Врожденная гиперплазия коры надпочечников возникает в результате дефекта ферментной системы 21-гидроксилазы – фермента, участвующего в синтезе кортизола и альдостерона. Классифицируют вирильную (простую, компенсированную) и сольтеряющую (менее распространенную) формы адреногенитального синдрома.
Симптомы адреногенитального синдрома: гирсутизм (избыточное оволосение у женщин по мужскому типу), олигоменорея (нерегулярные или неустойчивые менструации), аменорея (отсутствие менструаций), часто – уменьшение размеров молочных желез, матки и яичников, гипертрофия клитора. Врожденная гиперплазия коры надпочечников является одной из причин развития бесплодия.
Чрезмерная гиперкалиемия (повышенное содержание калия), развивающаяся при адреногенитальном синдроме, ведет к возникновению мышечного паралича. Более опасны нарушения сердечного ритма (вплоть до остановки сердца). Нарушение водно-солевого баланса ведет к развитию коллапса (критическому состоянию, угрожающему жизни), не исключен летальный исход.
Гиперальдостеронизм
Гиперальдостеронизм – эндокринная патология, характеризующаяся чрезмерной секрецией гормона альдостерона. Гиперальдостеронизм возникает в случае наличия аденомы – опухоли, продуцирующей альдостерон, а также в случае нарушений в других тканях (гипонатриемия, гиперкалиемия, гиперсекреция АКТГ и др.)
Симптомы гиперальдостеронизма: артериальная гипертензия (повышение артериального давления), гиперволемия (увеличение объема циркулирующей крови и плазмы), отеки, мышечная слабость, запоры, тетания (судорожные приступы).
Феохромоцитома (хромаффинома)
Феохромоцитома – опухоль (доброкачественная или злокачественная) ткани надпочечников. Феохромоцитомой страдают люди любого возраста, но чаще – женщины в возрасте 25-50 лет. В детском возрасте чаще встречается у мальчиков. Может иметь наследственный характер, однако чаще всего причины остаются неизвестными. Феохромоцитома может сочетаться с другими опухолями – раком щитовидной железы, аденомой околощитовидных желез или опухолями слизистых, кишечника. Феохромоцитома озлокачествляется в 10% случаев, практически не дает метастазирования.
Симптомы феохромоцитомы: кризы с резким повышением артериального давления, ощущение страха, беспокойство, дрожь, озноб, бледность кожных покровов, боль за грудиной, боль в области сердца, головная боль, тошнота и рвота, тахикардия и экстрасистолия, потливость, сухость во рту. Осложнениями криза являются кровоизлияние в сетчатку глаза, отек легких, нарушение мозгового кровообращения.
Основные причины образования пяточных шпор:
- считается, что пяточные шпоры являются следствием инволютивных процессов (процессов старения) человеческого организма и обнаруживаются как анатомическая особенность у лиц среднего и пожилого возраста, так как у пожилых людей уменьшается толщина подкожно-жировой ткани в пяточной области, которая, как известно, выполняет амортизирующую функцию, и ее защитная функция ослабевает;
- развитию воспалительного процесса способствует наличие избыточного веса;
- в 90% случаев пяточная шпора развивается на фоне продольного плоскостопия, так как при данном заболевании наблюдается анатомически неправильное распределение нагрузки на стопы;
- острая и хроническая травма пяточной кости при интенсивных занятиях спортом (особенно прыжково-ударной нагрузки) без правильно подобранной спортивной обуви, а также длительные нагрузки на область пятки способствуют образованию пяточных шпор;
- имеют значения и заболевания, связанные с нарушением обмена веществ (подагра), со значительным нарушением кровообращения и плохой проходимости сосудов (атеросклероз сосудов нижних конечностей, облитерирующий эндартериит и др.);
- воспаление пяточной области бывает следствием и ряда хронических воспалительных заболеваний суставов (артрита, полиартрита);
- заболевания позвоночника, нарушающие осевую нагрузку, также могут быть причиной формирования пяточной шпоры;
- достаточно часто пяточная шпора встречается у женщин старше 40 лет.
- Свинка: пути заражения и механизм …
- Саркоидоз — Википедия
- Паротит у детей: что это такое и как …
- Паротит (свинка) у детей: признаки …
- Свинка детская. Паротит у детей …
Мокрый хвост у хомяка
«Мокрый хвост» или пролиферативный илеит — инфекционное заболевание хомяков. Характеризуется тяжелым течением, высокой степенью заразности между грызунами и возможностью гибели зверька. Основные симптомы — мокрая шерсть у хомячка в задней части тела вокруг хвоста, сильная диарея с неприятным запахом, снижение или отсутствие аппетита. При подозрении на болезнь необходимо немедленно изолировать больного хомяка от остальных, клетку продезинфицировать, а от ее содержимого лучше избавиться. Эта болезнь не терпит откладывания визита к ветеринару для оказания профессиональной помощи. Обезвоживание — серьезная угроза жизни хомячка. Профилактика «мокрого хвоста» сводится к соблюдению гигиены, условий содержания и сбалансированного питания хомяков.
Диарея может быть вызвана не только возбудителем пролиферативного илеита. Погрешности в кормлении, другие инфекции или использование антибиотиков приводят к похожим симптомам: вздутию живота, диарее, снижению аппетита и вялости. Для точного диагноза необходимо обследование хомяка в ветеринарной клинике.
Дифтерия
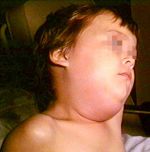
Статья по теме Рак, холестерин и дифтерия. 4 открытия, которые изменили медицину Возбудитель болезни – дифтерийная палочка. Заразиться можно от больного человека и от носителя инфекции. Попав на слизистые оболочки (или кожу), она выделяет токсин, который вызывает омертвение эпителия. Также могут поражаться нервная и сердечно-сосудистая системы, надпочечники, почки. Инкубационный период – 2–10 дней. Характерный признак дифтерии – сероватая, с перламутровым блеском пленка, покрывающая пораженные слизистые.
Болезнь начинается с повышения температуры тела (обычно не выше 38 °C), появляются небольшая болезненность, умеренное покраснение слизистых оболочек. В тяжелых случаях температура сразу повышается до 40 °C, ребенок жалуется на головную боль и боль в горле, иногда в животе. Миндалины могут отекать настолько, что затрудняют дыхание.
Лечение
- Как лечить паротит (свинку)? 【Киев】
- Болезни морских свинок: симптомы и …
- Лечение свинки (эпидемического паротита …
- Свинка: пути заражения и механизм …
- OHI-S
Ребенка госпитализируют и вводят ему противодифтерийную сыворотку. После госпитализации проводится дезинфекция помещения, в котором находился больной. Все лица, находившиеся в контакте с ним, подлежат бактериологическому обследованию и медицинскому наблюдению в течение 7 дней. Детям, контактировавшим с больным, на этот срок запрещено посещать детские учреждения.
Профилактика
Все дети получают прививку от дифтерии комбинированной вакциной АКДС. В редких случаях заболеть может и привитый ребенок, но заболевание будет протекать в легкой форме.
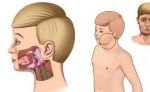
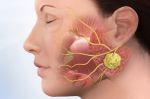
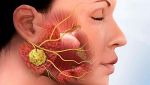
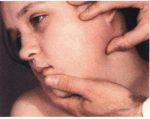
Диагностика и лечение воспаления слюнных желез
Как диагностируется сиалоаденит
Диагностирует сиалоаденит врач-стоматолог на осмотре полости рта или терапевт, если вы обратитесь с заболеванием в многопрофильную клинику. Во время обследования обычно выявляется значительно увеличение слюнных желез, иногда – выделение гнойной жидкости. В случае бактериальной инфекции выявляется болезненность слюнных желез.
Если у лечащего врача возникает подозрение на абсцесс, то обычно пациенту назначается ультразвуковое исследование. Наша Стоматология располагается в одном здании с многопрофильной клиникой «Диамед» на Щелковской. Вы сможете оперативно получить лечение и пройти необходимые диагностические и лечебные процедуры.
Лечение сиалоаденита
Сиалоаденит легче поддается лечению, когда заболевание носит острую форму и не перешло в хроническую стадию.
Лечение острого сиалоаденита состоит в применении специальных лекарственных препаратов, усиливающих выделение слюнной жидкости. В лечении сиалоаденита важное место занимают физиотерапевтические процедуры, в особенности ультравысокочастотная терапия (УВЧ) и лазерная физиотерапия. После начала физиотерапевтических процедур облегчение наступает уже на третьи сутки, а на 7 сутки заболевание полностью проходит. Кабинет физиотерапии располагается в одном здании с нашей стоматологией, вы будете направлены на прием к специалисту-физиотерапевту на бесплатную консультацию.
В период лечения очень важно соблюдать все правила гигиены полости рта. Рекомендуется чистить зубы не только утром и вечером, но и проводить чистку после каждого приема пищи при помощи зубной нити. Соблюдение этого правила помогает предотвратить дальнейшее развитие воспаления. На период лечения курильщикам строго необходимо избавиться от своей вредной привычки.
Во время лечения очень правильно соблюдать режим питания. Пища, которую вы употребляете, необходимо резать на мелкие кусочки. Также положительное воздействие на слюнные железы оказывает обильное употребление теплой жидкости – молока, отвара шиповника, исключительно свежих соков и морсов.
Если у вас наблюдается повышение температуры, то врач прописывает жаропонижающие и противовоспалительные средства.
Сиалоаденит в хронической форме лечится сложно и долго. Велика вероятность того, что полного избавления от заболевания может не произойти. Именно поэтому мы рекомендуем вам как можно раньше обратиться к врачу-стоматологу. В периоды начала обострений показан прием антибиотиков либо препаратов, помогающих увеличить выделение слюны. Проводится антибактериальная терапия. Хороший эффект оказывает применение в лечебных целях постоянного тока малого и низкого напряжения (такая процедура носит название гальванизации слюнных желез).
Гинекомастия и стероиды
Прием анаболичесих стероидов часто приводит к развитию мужской гинекомастии. Стероидные гормоны способствуют избыточному образованию женских половых гормонов, в частности — эстрадиола. В результате длительного приема анаболических стероидов спортсменами наблюдается отложение жировой ткани по женскому типу и двухстороннее увеличение молочных желез. Спортсмены, принимающие стероиды, должны заранее побеспокоиться о профилактике гинекомастии. Она заключается в приеме специальных препаратов, блокирующих эстрогеновые рецепторы. В идеале карьеру спортсмена необходимо строить без употребления стероидных препаратов, которые губительно влияют не только на гормональный статус, но и на весь мужской организм.
- Токсикоз морских свинок. Симптомы …
- Эпидемический паротит или Свинка …
- Власоеды у морских свинок: симптомы и …
- Эпидемический паротит — симптомы …
- Паротит: не только детская болезнь
Зимние болезни: чем могут болеть свиньи в период холодов
В зимний период поголовье подвержено переохлаждению, на этой почве чаще всего возможны простудные заболевания, которые ведут к уменьшению прироста массы, снижению общей продуктивности. Больше всего страдают органы дыхательной системы, появляются бронхиты, пневмония, фурункулезы (воспалительные процессы на кожном покрове), различные виды гриппа.
При появлении симптомов необходимо вызвать врача и получить консультацию. Лечение предполагает отпаивание антибиотиками, добавление в рацион витаминов, возможно проведение вакцинации.
Также заводчики должны привести в порядок общее состояние свинарника, чтобы животным было комфортно и тепло внутри. Если потребуется, то установить дополнительные источники тепла, особенно для свиноматок. Внутри должно быть сухо, излишняя сырость также плохо влияет на поголовье.
Лечение рака 12-перстной кишки
Лечение рака 12-перстной кишки проводится комплексно и включает себя не только хирургическое вмешательство, но и облучение, химиотерапию. Это помогает не допустить переход метастазов на другие органы и повторное развитие болезни.
Химиотерапия
Процедура осуществляется с использованием специальных медикаментов, которые уничтожают раковые клетки. Введение в организм таких средств осуществляется строго под наблюдением врача. Такая процедура имеет множество побочных эффектов, так что самочувствие больного сильно ухудшается.
Хирургический метод
- Свинка у детей: симптомы на начальной …
- Эпидемический паротит: возможные …
- Эпидпаротит
- Подложить свинку. Чем опасен паротит и …
- Как распознать симптомы свинки: 9 шагов
Во время операции иссекают пораженный участок органа, а также рядом расположенные здоровые ткани. Процедура проводится для всех больных, которым меньше 75 лет, а также, если это не последняя стадия болезни. Из-за проведения операции может начаться иммунодефицит.
Лучевая терапия
Для лечения используется ионизирующая радиация, которая затормаживает процесс размножения раковых клеток. Благодаря этому получается не допустить распространение метастазов, начало рецидива. Проводится на любой стадии болезни.
Как диагностируются паховые грыжи?
Врач диагностирует паховую грыжу исследуя:
- медицинскую и семейную историю
- применяя физическое обследование
- дополнительные методы диагностики, включая рентген и УЗИ брюшной полости
Медицинская и семейная история. Изучение медицинского и семейного анамнеза может помочь врачу диагностировать паховую грыжу. Часто симптомы, которые описывает пациент, являются признаками паховой грыжи.
Физическое обследование. Физическое обследование может помочь диагностировать паховую грыжу. Во время медицинского осмотра медицинский работник обычно осматривает тело пациента. Врач может попросить пациента встать и кашлять или напрягаться, чтобы врач мог почувствовать выпуклость, вызванную грыжей, когда она входит в пах или мошонку. Врач может осторожно попытаться вправить грыжу обратно в правильное положение в области живота.
Визуальные тесты. Хирург обычно не использует визуализационные тесты, включая рентген, для диагностики паховой грыжи, если только:
- пытается диагностировать ущемление или признаки кишечной непроходимости
- не может почувствовать паховую грыжу во время физического обследования, особенно у пациентов с избыточным весом
- неясно, вызывает ли грыжа или другое состояние опухоль в паху или другие симптомы
Специально обученные специалисты проводят визуализацию в клинике.
Радиолог — врач, который специализируется на медицинской визуализации — интерпретирует изображения. Пациент обычно не нуждается в анестезии.
Тесты могут включать следующее:
- Рентген брюшной полости. Рентгеновское излучение — это изображение, записанное на пленку или на компьютер с использованием небольшого количества излучения. Пациент будет лежать на столе или стоять во время рентгенографии. Техник устанавливает рентгеновский аппарат на брюшную полость. Пациент задержит дыхание, пока техник делает снимок, чтобы изображение не было размытым. Техник может попросить пациента изменить положение для получения дополнительных снимков.
- Компьютерная томография (КТ). КТ-сканирование использует комбинацию рентгеновских лучей и компьютерных технологий для создания изображений. Для компьютерной томографии технический специалист может дать пациенту раствор для питья и инъекцию специального красителя, называемого контрастным веществом. Медицинский работник вводит контрастное вещество в вену, и инъекция заставляет пациента чувствовать тепло в течение одной или двух минут. Контрастная среда позволяет врачу видеть кровеносные сосуды и кровоток на рентгеновских снимках. КТ требует, чтобы пациент лежал на столе, который скользит в устройство в форме туннеля, где техник снимает рентгеновские снимки. Медицинский работник может дать детям успокоительное, чтобы помочь им заснуть во время теста.
- УЗИ брюшной полости. Ультразвук использует устройство, называемое преобразователем, которое одновременно создает и принимает безопасные, безболезненные звуковые волны от органов, чтобы получить изображение их структуры.
Аллергический конъюнктивит
Воспаление конъюнктивы неинфекционной природы. Вызывается аллергенами из окружающей среды при гиперчувствительности к ним организма. Может носить сезонный и круглогодичный характер.
Виды:
- Свинка, Паротит
- Эпидемический паротит — презентация онлайн
- Лечение морских свинок — Сеть …
- Свинка: пути заражения и механизм …
- От чего умирают морские свинки …
- Сезонный. Вызывают пыльца цветов и деревьев, споры грибков. Симптомы пропадают с поздней осени до ранней весны.
- Атопический. Проявляется круглогодично. Возбудителями являются домашние клещи, пыль, шерсть животных, бытовая химия и др.
- Весенний кератоконъюнктивит. Форма аллергической реакции, возникающая в комплексе с бронхиальной астмой и кожными проявлениями.
Последний тип аллергического конъюнктивита обычно встречается у детей и обычно проходит после 20 лет.
Список источников
- Бабаджанов Б.Р. Комплексная терапия длительно незаживающих трофических язв / Б.Р. Бабаджанов, И.Ю. Султанов // Ангиология и сосудистая хирургия. — 2002. — № 3.
- Богачев В.Ю. Местное лечение венозных трофических язв / В.Ю. Богачев [и др.] // Consilium medicum. – 2001. – № 2. – С. 45–50.
- Богданец Л.И. Местное лечение венозных трофических язв / Л.И. Богданец [и др.] // Гедеон Рихтер. – 2000. – № 2. – С. 58-60.
- Дубровщик О.И. Трофические язвы венозного генеза: современные возможности лечения / О.И. Дубровщик [и др.] // Журнал Гродненского государственного медицинского университета. — 2016. — № 2. — С. 107-111.
- Кириенко А.И. Лечение трофических язв венозной этиологии / А.И. Кириенко // Consilium medicum. – 2000. – Т.2. – № 4.
- Комарова Л.Н. Результаты лечения больных варикозной болезнью нижних конечностей за 10 лет / Л.Н. Комарова [и др.] // Архивъ внутренней медицины. — 2018. — № 3. — С. 215-218.
- Круглова Л.С. Трофические язвы венозного генеза / Л.С. Круглова [и др.] // Российский журнал кожных и венерических болезней. — 2014. — № 1. — С. 21-25.
- Оболенский В.Н. Трофические язвы нижних конечностей — обзор проблемы / В.Н. Оболенский [и др.] // Русский медицинский журнал. — 2009. — № 25. — С. 1647-1663.
- Туркин П.Ю. Венозные трофические язвы: современное состояние вопроса / П.Ю. Туркин [и др.] // Лечебное дело. — 2018. — № 1. — С. 41-45.