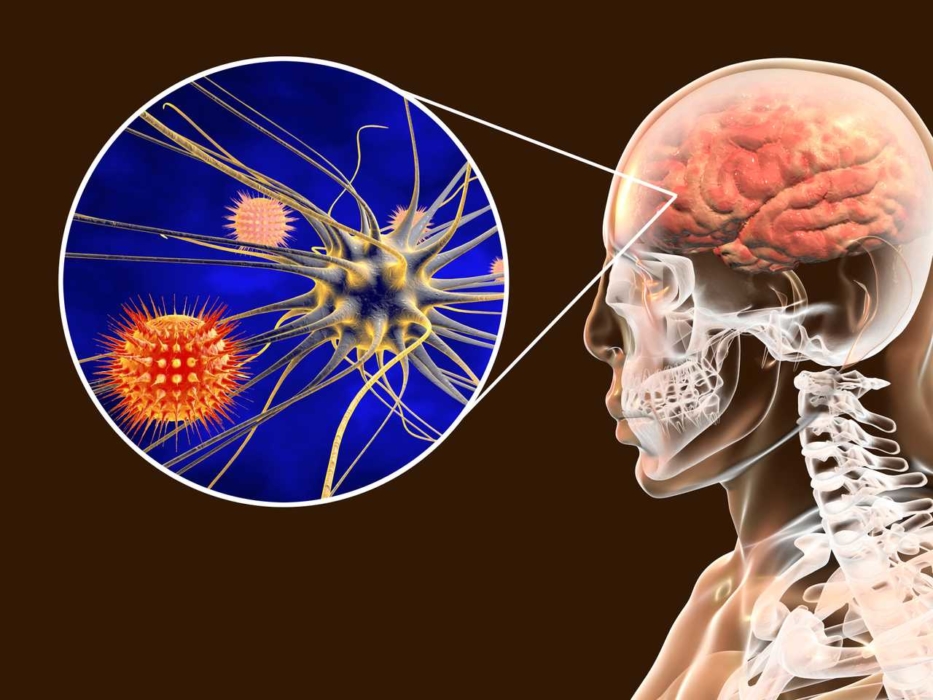
Гнойничковые заболевания кожи – обширная группа патологий, вызванных стрептококками и стафилококками в результате ослабления защитных функций организма, а также неблагоприятными внешними воздействиями – переохлаждением, травмами кожных покровов, неполноценным питанием.
Наши специалисты
Маевский Владимир Леонидович
Врач-хирург. Врач высшей категории.
Медицинский стаж 34 года.
Проводит диагностику, профилактику и лечение:
Отделение проктологии: оперирующий хирург-колопроктолог, выполняющий все виды оперативных вмешательств при лечении проктологических заболеваний. Специализируется на радиоволновой хирургии, лазерной хирургии и малоинвазивных методах лечения.
Отделение хирургии: оперирующий хирург, выполняющий все виды оперативных вмешательств при грыжах различной локализации (паховые, пупочные, вентральные, послеоперационные). Лечение общехирургических заболеваний.
Подробнее
- Перевязка ноги при рожистом воспалении …
- Как распознать заболевание рожа на ноге …
- Рожа на ноге: как читать самой заговоры …
- Рожистое воспаление — болезнь Рожа …
Что же такое пяточные шпоры и откуда они берутся?
Пяточная шпора — это оссификация (закостенение) сухожилия подошвенной мышцы в области ее прикрепления к пяточной кости, возникающее в результате асептического воспалительного процесса в подошвенной (плантарной) фасции — плантарного фасциита. Эти костные выросты (шпоры) возникают в месте подошвы, где ткани испытывают наибольшую нагрузку веса тела.
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Симптомы
Причины и группа риска
Классификация
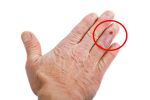
1. Паронихий сухой 2. Турниоль.3. Паронихий эрозивный и язвенный. 4. Хроническая форма.
- Как избавится от рожистого воспаления …
- Рожистое воспаление на лице у …
- Рожа: мифы о целебной красной тряпке до …
- Рожистое воспаление ноги — причины …
Диагностика в нашей клинике
Паронихия диагностируется за одно посещение хирурга. Врач изучает пораженное место, смотрит на наличие гноя, деформации ногтя и выраженность боли, а также определяет возможную причину заболевания. Для исключения или подтверждения наличия осложнений, возможно, будет необходимо провести специальные лабораторные исследования или даже УЗИ, рентген-диагностику.
Лечение в нашей клинике
Реабилитационный период
В течении дня после операции могут сохраняться неприятные ощущения, на следующий день пациент уже может возвращаться к обыденным делам. Сроки полного заживления зависят от степени выраженности процесса от 1 до 3 недель.
ПрофилактикаЗаписаться на прием
Самые распространённые гнойничковые заболевания кожи
Фурункул– острое гнойное воспаление фолликула, сальной железы и окружающих их тканей. Причиной его возникновения является стафилококковая инфекция, которая начинает активизироваться при нарушениях работы иммунной системы. Попаданию стафилококков в организм способствуют также порезы, царапины, расчёсывания кожи при заболеваниях с зудом. Чаще всего фурункулы возникают на лице, шее, в подмышечных впадинах, на бёдрах и ягодицах, груди и пояснице. В своём развитии образование проходит три стадии – инфильтрацию, нагноение, заживление. В результате неправильного лечения фурункул может стать причиной серьёзных осложнений, таких как абсцесс или сепсис. Ни в коем случае нельзя самостоятельно его выдавливать! Корректную схему лечения может назначить только специалист. Профилактика осложнений включает в себя предотвращение механического повреждения созревшего фурункула и распространения инфекции.
Фурункулёз – некротическое заболевание волосяного фолликула и окружающих его тканей с образованием гноя и сильного воспаления. Основная причина фурункулёза — это стафилококковая инфекция. Симптоматика – на первом этапе появление инфильтрата небольшого размера и ярко-красного цвета вокруг волосяного мешочка, который через несколько дней поражает прилежащую сальную железу и окружающие ткани. Гнойный стержень увеличивается в размерах, а образование начинает напоминать конус, очень болезненный при пальпации. У пациента может повыситься температура тела и появиться слабость. Острый фурункулёз может длиться до нескольких месяцев и сопровождаться многочисленными фурункулами. Осложнения – грубые рубцы на коже, возможный абсцесс или флегмона, сепсис, лимфаденит. Пациенту необходимо срочно обратиться за помощью к дерматологу, который назначит системную антимикробную терапию, порекомендует мази и диету, а также направит больного на хирургическое вскрытие гнойника.
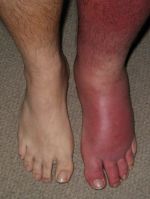
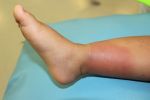
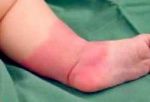
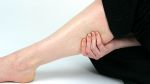
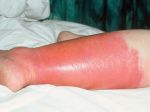
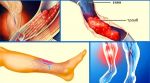
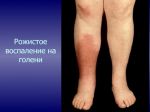
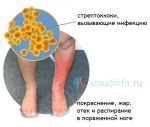
Рожистое воспаление – инфекционно-воспалительное заболевание кожи и подкожной клетчатки, характеризующееся постоянными рецидивами. Основные симптомы рожи – образование на теле красного отёчного участка, отделённого от здоровой области приподнятым валиком, лихорадка, слабость, увеличение локальных лимфоузлов. Болезнь поражает все возрастные группы. Причины её возникновения – снижение иммунитета вследствие стресса или хронических заболеваний. Основой лечения рожистого воспаления является приём антибиотиков и противобактериальных препаратов, а также антигистаминов, витаминно-минеральных комплексов и диетического питания. Самолечением заниматься строго запрещено, так как это может привести пациента к летальному исходу!
Стрептодермия – инфекционное поражение кожи, вызванное стрептококковыми микроорганизмами, которое сопровождается появлением шелушащихся гнойных элементов диаметром от нескольких миллиметров до нескольких сантиметров. Диагноз ставится специалистом на основе результатов соскоба с поражённого участка и данных бактериологического посева. Заражение, чаще всего, происходит контактно-бытовым путём от самого больного либо предметов, находящихся в совместном с ним пользовании. Лечения стрептодермии заключается в изоляции пациента на карантин сроком до 10 дней, приёме общеукрепляющих и витаминных препаратов, антибиотиков ,обработке поверхностей антимикробными средствами, и наложением асептических повязок. Рекомендуется соблюдать гипоаллергенную диету и избегать контакта с водой.
Стафилодермия – образование очагов гнойно-воспалительных поражений кожи, вызванных стафилококковой инфекцией. Заболевание может передаваться через прикосновения или предметы пользования. Симптомы стафилодермии – повышение температуры тела, общая слабость и вялость, абсцессы. Поверхностная форма заболевания характеризуется появлением отдельных фолликулитов – пустул конической формы с гнойным содержимым в области волосяного фолликула. Глубокая форма отличается множественными гнойничками со значительным поражением кожных покровов и общим ухудшением состояния пациента. Лечение большинства форм поверхностной стафилодермии состоит из применения антибактериальных и антисептических мазей. В более серьёзных случаях назначают приём внутрь внутривенно и внутримышечно антибиотиков, а также применяют ультрафиолетовое облучение и другие физиотерапевтические методик.
Записаться на лечение при гнойничковых заболеваниях Записаться на прием
Симптомы и лечение лимфостаза
Для первой, легкой стадии болезни характерны следующие проявления:
- систематический преходящий отек конечности, заметный в вечернее время и спадающий к утру после отдыха;
- усугубление симптома при физических нагрузках и после длительного пребывания в неподвижном положении;
- отсутствие необратимых изменений и гипертрофии соединительной ткани.
Обращение за лечением лимфостаза на этой стадии дает лучший результат. Достаточно консервативной терапии для получения устойчивого регресса расстройства.
- Рожистое воспаление — болезнь Рожа …
- Внутренняя рожа. Рожистое воспаление на …
- Чем лечить рожу на ноге
- Рожа: клинико-диагностические и лечебно …
Заболевание средней тяжести характеризуется такими симптомами:
- постоянный, не проходящий отек;
- разрастание соединительной ткани;
- натянутость и уплотнение кожи;
- появление болезненности;
- при нажатии на поврежденную область остается вдавленный след, который сохраняется долгое время;
- стойкий отек приводит к судорогам, повышенной утомляемости пораженной конечности.
Лимфедема тяжелого течения приводит к необратимым нарушениям оттока жидкости. В тканях начинается кистозно-фиброзный процесс, появляется слоновость. Конечность теряет функциональность и привычные контуры. На последней стадии могут наблюдаться сопутствующие поражения: деформирующий остеоартроз, экземы, трофические язвы, рожистое воспаление. Возможно развитие тяжелого сепсиса с летальным исходом. Повышается риск перехода заболевания в лимфосаркому.
Способы и дозировки из инструкции по применению Азитромицина
В аннотации указано, что препарат принимают за час до еды или спустя 2 ч. после приема пищи, один раз в сутки. Следующая дозировка разрешается только через 24 часа.
Лечение проводится по определенной схеме для совершеннолетних и детей с массой тела больше 45 кг:
-
поражение мягких тканей, дыхательного отдела и кожного покрова – в течение 72 ч., по 0,5 г в сутки;
-
мигрирующая эритема Липшютца – в первые 24 ч. 1 г Азитромицина, последующие четыре дня – дозировка снижается в два раза, по 0,5 г лекарства;
-
неосложненное течение уретрита, цервицита – 1000 мг единожды.
Капсулы и таблетки назначаются по аналогичному алгоритму.
Комплексная терапия уреаплазмоза происходит в соответствии с параметрами инструкции:
-
За 2-3 суток до начала лечения пациенту прописывается иммуномодулятор, с внутримышечным введением единожды в сутки, соблюдением интервала в 24 часа. Манипуляции выполняются весь терапевтический период.
-
Во время 2 применения иммуномодулятора вводится бактерицидный антибиотик, завершается схема переводом на Азитромицин. Первые 5 дней лекарство принимается по 1000 мг, за полтора часа до завтрака.
-
После пятисуточного перерыва продолжают прием медикамента по аналогичному алгоритму. На протяжении 2 недель терапия дополняется антимикотическими средствами.
Завершается цикл восстановительным лечением с лекарствами против дисбактериоза – в течение 2 недель.
Поражение хламидиозом верхних отделов мочеполовой системы купируется трехразовым лечением: по 1 г за раз, с соблюдением интервала между процедурами в 7 суток. При патологии нижней части урогенитальных путей Азитромицин принимается в дозировке 1000 мг один раз.
Терапевтические мероприятия при ангине проводятся на протяжении 3-5 суток:
-
для совершеннолетних и малышей с массой тела больше 45 кг – по 0,5 г Азитромицина 500, единожды в день;
-
для детей от 6 месяцев и до 12 лет – трехкратное употребление суспензии, с индивидуальной дозировкой.
Отзывы пациентов о препарате говорят об облегчении состояния даже при гнойной форме ангины через 5 часов после первой таблетки.
Азитромицин является антибиотиком с допустимым токсическим эффектом, что позволяет назначать средство для несовершеннолетних. Дозировки медикамента назначаются участковым терапевтом, самолечение антибактериальными лекарствами недопустимо. Без восстановительной терапии после завершения процесса пациента ждут неприятные последствия в виде дисбактериоза, с гибелью полезных микроорганизмов в кишечном отделе.
Когда нужно обратиться к стоматологу-хирургу?
Как только начинается образование кисты, нельзя вывить определенных симптомов. Но уже тогда начинает нарушаться отток слюны. Сухость слизистой оболочки, тяжесть глотания может указывать на начало патологического процесса. Со временем киста увеличивается и уже создает значительный дискомфорт.
- Откуда берётся рожистое воспаление и …
- Рожистое воспаление на ноге: методы …
- Рожа на ноге: как читать самой заговоры …
- Народные методы лечения рожистого …
- Появляется боль при одном только упоминании о еде, то есть в любое время, когда слюна выделяется, больной чувствует острую боль.
- При ощупывании можно выявить небольшое круглое образование в районе больших слюнных желез.
- Бол усиливается при разговоре, приеме пищи и механическом повреждении участка в районе кисты.
Лечение заболеваний кожи вокруг век
При появлении подозрительного воспаления в области век, его покраснении, болезненности необходимо обратиться к офтальмологу. После обследования врач поставит точный диагноз и объяснит, что делать при отеке века и других симптомах, назначит адекватное лечение, порекомендует меры профилактики. Это может быть массаж век с промыванием слезных путей, вскрытие образований на веке, применение мазей и лекарственных препаратов.
Врачи-офтальмологи клиники «МедикСити» быстро найдут причину заболевания ваших глаз.
Мы применяем высокоточную диагностическую аппаратуру и новейшие методики лечения различных офтальмологических заболеваний!
Приходите к нам, мы позаботимся о вашем зрении!
Лечение
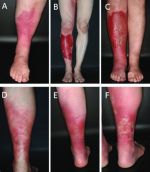
Лечение обычно осуществляется в амбулаторных условиях. Госпитализация требуется при тяжелом течении, частых рецидивах, наличии ряда сопутствующих патологий. Основу терапии составляют антибактериальные средства в сочетании с витаминотерапией и противовоспалительными препаратами. При тяжелой интоксикации проводят дезинтоксикационную терапию с использованием физраствора, раствора глюкозы, реополиглюкина и гемодеза.
При эритематозной форме местное лечение не требуется. При буллезных формах пузыри аккуратно вскрывают, выполняют частые перевязки с фурацилином либо риванолом. Крупные мокнущие эрозии предварительно подсушивают с помощью марганцовых ванночек. Важными условиями являются недопустимость тугого бинтования, запрет на применение антибиотикосодержащих мазей, мази Вишневского и ихтиоловой мази.
- Рожистое воспаление какой врач лечит …
- Особенности клиники и дифференциальной …
- Рожистое воспаление — презентация онлайн
- Рожа на ноге: как читать самой заговоры …
Физиотерапию начинают с первых дней заболевания. Вначале назначают УФО. При сохранении отечности, инфильтрации и воспаления лимфатических сосудов в период реконвалесценции рекомендованы электрофорез с хлоридом кальция и лидазой, аппликации озокерита и парафина. Лазеротерапия эффективна на протяжении всего периода лечения. В ранние сроки используют низкочастотное, в поздние – высокочастотное лазерное излучение.
Характерные признаки и симптомы
Инкубационный период продолжается от 3 до 5 суток. Начало болезни, чаще всего, — острый период, с резким скачком температуры. Симптомы говорят об общей интоксикации организма. Это:
- мучительная головная боль;
- лихорадка и озноб;
- рвота;
- ломота в мышцах;
- судороги;
- сильная слабость.
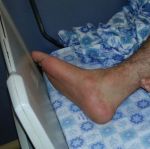
К общим симптомам присоединяются местные. Для рожи местный симптом – это покраснение участка кожи, например, на ноге — он не только меняет свою окраску, но и отекает, начинает лосниться, из-за того что кожа очень напряжена.
Еще одна характерная особенность – образование демаркационного валика с неровными краями на границе здоровой и больной кожи. Если на красное пятно надавить пальцем, оно на несколько мгновений побледнеет, а затем краснота вернется. На ощупь оно теплее, чем неповрежденные участки кожных покровов. Вдобавок ко всему больной испытывает сильное жжение.
При этом заболевании отмечается также воспалительная реакция на инфекцию лимфатических узлов под коленями и в паховой зоне.
Если форма заболевания осложненная, в зоне воспаления появляются следующие симптомы:
- кровоизлияния;
- пузыри, наполненные прозрачной жидкостью;
- пузыри с кровянистым или гнойным наполнением.
Как протекает артрит пальцев рук при разных клинических формах заболевания
Симптомы артрита рук и характер его течения зависят от того, какое заболевание привело к его развитию. Поражение мелких суставов рук чаще всего встречаются при ревматоидном, псориатическом и подагрическом артритах. Но может встречаться и при других клинических формах артритов.
Ревматоидный артрит
В большинстве случаев артрит начинается медленно, незаметно. Появляются ноющие боли в пальцах. Характер болей постоянный, ноющий, изматывающий. По утрам после сна появляется скованность движений, которая может длиться до 30 и более минут.
Через некоторое время больной замечает, что пальцы стали опухать в суставах. Чаще всего поражаются пястно-фаланговые и вышележащие межфаланговые суставчики 2-го и 3-го пальцев. Поражение симметричное на обеих руках. Боли разной степени интенсивности носят постоянный характер. Со временем появляются характерные деформации пальцев веретенообразной формы
На коже пальцев и в области локтей появляются небольшие безболезненные подкожные ревматоидные узелки. Течение заболевание медленное, неуклонно прогрессирующее, сопровождающееся постоянными изматывающими болями, деформациями и утратой суставной функции.
Псориатический артрит
При этом заболевании артрит развивается в дистальных (конечных) межфаланговых пальцевых суставах на фоне уже имеющихся кожных проявлений псориаза. Но иногда суставные симптомы появляются раньше кожных или одновременно с ними. Заболевание в большинстве случаев начинается остро или подостро с появления покраснения, припухлости и болей в мелких пальцевых суставах. Поражение, как правило, асимметричное, пальцы при этом напоминают сосиски.
Заболевание протекает с выраженными обострениями и ремиссиями. Почти всегда в патологический процесс вовлекаются ногтевые пластинки. Со временем происходит деформация кончиков пальцев, они утолщаются, ногти истончаются и также деформируются, появляется симптом наперстка – точечные углубления на ногтевых пластинках.
При длительном течении заболевания развиваются вывихи и подвывихи мелких дистальных суставчиков, а также лизис (расплавление) костей кончиков пальцев (рентгенологический признак) и укорочение пальцев.
- Рожистое воспаление (рожа): лечение …
- Рожистое воспаление руки. Факторы …
- Рожистое воспаление — болезнь Рожа …
- Перевязка ноги при рожистом воспалении …
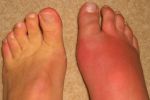
Подагрический артрит
Приступ подагры начинается остро, с появлением сильных болей, отека и покраснения в области пораженных суставов. Мелкие суставчики вовлекаются часто. Обычно воспаление начинается с пястно-фалангового сустава 1-го пальца руки, а затем может распространяться на пястно-фаланговые и межфаланговые суставы других пальцев.
Боли очень сильные, приступ может продолжаться от нескольких часов до нескольких недель, а затем все проходит. Но при частых приступах с поражением одних и тех же суставов нарушается их функция.
Посттравматический артрит
Этот вид артрита пальцев рук может развиваться на фоне острой бытовой, производственной или спортивной травмы, протекать остро с последующим полным излечением или (при отсутствии необходимой помощи) осложняться присоединением гнойной инфекции. Иногда такой воспалительный процесс может переходить в хронический с последующей деформацией пораженных суставов.
Изначально хроническое течение посттравматический артрит пальцев рук принимает при постоянном мелком незаметном травмировании пальцев. Чаще всего это происходит у лиц определенных профессий, выполняющих мелкую работу. Артрит развивается медленно, поражаются наиболее травмируемые в процессе работы суставчики. Если не сменить работу, развивается стойкая деформация с нарушением функции пальцев.
Другие виды артритов
При таких видах артритов, как реактивный, инфекционный, идиопатический поражение мелких суставчиков пальцев рук практически не встречается.