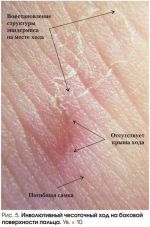
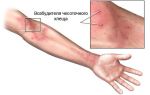
Продолжительность жизни взрослых чесоточных клещей около месяца, при этом во внешней среде чесоточные клещи не размножаются, так как чувствительны к снижению температуры и влажности среды, они не могут прожить вне животного более 15 дней.
Чем опасна чесотка
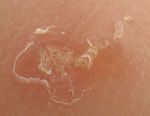
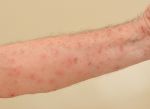
Зудневая чесотка у собак – высоко заразное заболевание. Собаки испытывают сильнейших зуд, что приводит к самотравматизации и расчёсам кожи. Больные животные становятся беспокойными, в тяжелых случаях снижается аппетит, развивается истощение и интоксикация. Поскольку зудневая чесотка часто осложняется бактериальной инфекцией, на коже развиваются вторичные поражения, такие как облысение, корочки и струп. Бактериальные инфекции могут сопровождаться неприятным запахом. Сложность диагностики зудневой чесотки у собак часто приводит к неправильному лечению, включая безрезультатное использование антибиотиков с развитием устойчивых бактериальных инфекций. Чесоточные клещи являются микроскопическими паразитами, избавиться от которых организм собаки без медикаментозной помощи не может. При этом хронические случаи зудневой чесотки труднее поддаются лечению. Клещи быстро распространяются по коже заражённой собаки, возникают осложнения, включая интоксикацию, нарушение работы внутренних органов, сепсис и даже смерть.
- Чесотка, лечение и профилактика
- Чесотка: причины, симптомы и лечение в …
- Чесотка — признаки, причины, симптомы …
- Чесотка — Википедия
- Крем от чесотки без запаха. Чесоточный …
- Чесотка — признаки, причины, симптомы …
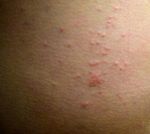
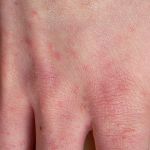
Зудневая чесотка является заболеванием, общим для человека и животных, то есть может вызывать «псевдочесотку» у человека – кожные поражения, возникающие при контакте с больной собакой, которые проявляются зудом, расчесами на коже рук, шеи, живота. При заражении от собаки у человека клещ не прогрызает ходы в коже, однако возможно появление красных бугорков (папул), вызванных аллергической реакцией на продукты жизнедеятельности клеща. Специфического противопаразитарного лечения человеку не требуется, поскольку зуд и поражения проходят самостоятельно в течение 1 – 2 недель после прекращении контакта с больной собакой. При выраженном зуде у человека проводят симптоматическую противозудную терапию.
Симптомы укуса клеща
При укусах не зараженных клещей, человек, кроме покраснения, боли в месте укуса и аллергических реакций, никаких болезненных ощущений может не испытывать. Может появиться припухлость, появится ощущение жжения, волдыри.
Если при удалении клеща осталась часть хоботка или лапки ковырять иголкой или булавкой не следует это место. Смажьте это место зеленкой и оно само отпадет. При укусах клещей, которые могут привести к серьезным заболеваниям, первые симптомы могут развиваться в первые недели после укуса насекомым. Эти симптомы могут включать в себя:
- Покраснения или сыпь около места укуса.
- Ломота в шее.
- Головная боль и тошнота.
- Слабость.
- Боли в мышцах и суставах.
- Озноб и лихорадка.
- Увеличение лимфатических узлов.
При появлении этих симптомов нужно немедленно обратиться к врачу.
Осложнения после укуса клещами
При укусах зараженного клеща могут развиваться серьезные заболевания. Если после укуса Вы обнаружили у себя один или несколько симптомов, нужно сразу обратиться к врачу и сказать ему, что Вас укусил клещ.
Клещи могут быть разносчиками таких заболеваний, как:
- Энцефалит
- Болезнь Лайма или боррелиоз
- Геморрагическая лихорадка
Эти заболевания могут привести к очень тяжелым последствиям со здоровьем, инвалидности и даже к смерти.
Врач должен назначить анализ крови, чтобы выявить является ли Ваше недомогание следствием укуса клеща. Проведение анализа крови на наличие антител можно делать не ранее, чем через 10 дней после укуса клеща.
Причины чесотки и экземы
Чесотка и экзема имеют различные причины. Чесотка — это инфекционное заболевание, при котором клещи попадают в кожу и откладывают яйца. Экзема — это состояние кожи, не имеющее очевидных причин.
Причина чесотки
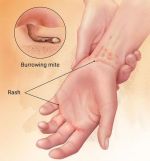
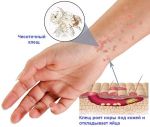
Чесоточные клещи легко переходят от одного человека к другому при длительном и прямом контакте с кожей. Клещи также могут распространяться через ткани, которые вступают в контакт с кожей, такие как полотенце или постельное белье.
- ОГБУЗ «Кожно-венерологический диспансер»
- Клещ чесоточный – лечение у людей
- Чесотка — причины появления, симптомы …
- Чесотка: современный взгляд на болезнь …
- Чесотка: симптомы, лечение и …
- Чесотка
Причина экземы
Экзема не заразна. Хотя врачи не знают точной причины экземы, но считают, что это состояние может иметь генетическую связь.
Одной из возможных причин экземы является «дырявая кожа», когда кожный барьер не способен удерживать влагу, что приводит к постоянной сухости кожи.
Лечение демодекоза век
Лечение данного заболевания в тяжелых случаях может занимать от нескольких месяцев до года. При комплексном подходе и соблюдении рекомендаций специалиста, как правило, облегчение состояния пациента наступает в течение месяца, но полное излечение и стойкая ремиссия болезни достигается на фоне длительной терапии.
Цель терапии— снижение уровня поражения клещами до субклинического (отсутствия клинических проявлений), устранение проявления воспаления краев век, воспаления мейбомиевых желез и сухости глаз.
На сегодняшний день основными методами лечения остаются терапевтическая гигиена век, противопаразитарная терапия, противовоспалительная, слезозаместительная и антибактериальная терапия. Наряду со всем этим требуется коррекция болезненных изменений со стороны желудочно-кишечного тракта, коррекция питания и повышение иммунного ответа организма.
1) Терапевтическая гигиена век
В случае демодекозного поражения подразделяется на этапы.
1 этап—теплые компрессы. На закрытые веки накладывается влажная ткань температурой 50-60 градусов по Цельсию и держится так в течение 2-3 минут. При этом улучшается выход секрета в полость глаза, убирается нарушение проходимости протоков желез. 2 этап—массаж век. Выполняется поглаживающими, растирающими движениями по направлению к полости глаза. 3 этап—края век обрабатываются антисептическими и противопаразитарными препаратами, которые выписывает доктор.
2) Противопаразитарные (акарицидные) препараты
Требования к этой группе препаратов очень велики — высокая эффективность против Демодекса, низкая токсичность в отношении человека, гипоаллергенность. Многие исследователи уверены, что низкая эффективность средствданной группы связана со строением покровов клеща. Через покров Демодекса практически невозможно проникновение крупных молекул акарицидноговещества. Поэтому в настоящее время используется ряд противомикробных препаратов содержащих метронидазол в различных концентрациях, препараты с серой, масло и скраб чайного дерева, противочесоточные средства (бензил бензоат).
3) Противовоспалительная терапия
При воспалении краев век назначаются гормональные препараты, снижающие воспаление (мази с кортикостероидами) или иммунодепрессанты локального действия.
4) Слезозаместительная терапия — заключается в местном применении увлажняющих препаратов (капли, гели, мази).
Для устранения дискомфорта, связанного с демодекознымблефаритом, рекомендуются препараты содержащие липиды. Современные препараты содержат не только гиалуроновую кислоту, но и полимеры, в некоторых препаратах обладающих даже более высоким индексом увлажнения, по сравнению с гиалуроном. При демодекозе рекомендуются препараты высокой и средней вязкости.
5) Антибиотикотерапия назначается при длительно существующем воспалении, неподдающимсятерапии другими методами.
Антибиотики широкого спектра действия в таких случаях применятся местно в виде капель и системно в виде таблеток.
Лечение демодекоза должно проводиться под наблюдением врача-офтальмолога, с проверкой индивидуальной чувствительности к препаратам и контролем динамики воспалительного процесса. Самолечение может принести лишь кратковременное улучшение состояния, с последующими рецидивами заболевания.