Лечение и профилактика
После определения точной диагностики инфекционного возбудителя гинеколог начинает разрабатывать индивидуальную систему лечения, которая значительно будет зависеть от определенного возбудителя, сопутствующих заболеваний, степени инфицирования внешних половых органов.
Одним из лучшим препаратов для лечения трихомониаза уже очень долгое время считается Метронидазол. Причем местные формы препаратов малоэффективны, поскольку не могут полностью избавиться от инфекции. Используют таблетки для перорального использования. Доза и длительность терапии рассматривается гинекологом в индивидуальном порядке.
Во время вагиноза лечение, как правило, основано на приеме Клиндамицина и Метронидазола. Сочетание этих лекарственных средств дает возможность успешно удалить чрезмерное количество патогенных организмов. Метронидазол подавляет появление нуклеиновых кислот в возбудителе заболевания, а Клиндамицина блокирует образование белка. Помимо этого, в схему терапии вагиноза может входить назначение:
- витаминных комплексов;
- заживляющих и укрепляющих препаратов;
- использование лактобактерий.
Основа лечения молочницы — антимикотики. Они могут использоваться как вагинально, так и перорально. Препараты могут использоваться следующие:
- Бутоконазол;
- Флуконазол;
- Клотримазол;
- Миконазол;
- Нистатин.
Важно: Местные препараты для лечения кандидоза, в основе которых находится растительное или минеральное масло, могут повреждать презервативы. Во время терапии нужно применять иной способ контрацепции или ненадолго отказаться от половых актов
Кроме того, женщины обязаны соблюдать назначения врача, относительно диеты (исключить из рациона свежую сдобу и сладости) и образа жизни (соблюдение личной гигиены и использование удобного нижнего белья из натуральных материалов). Для укрепления иммунитета используются растительные адаптогены, витаминные комплексы.
Профилактика
В большинстве случаев появления неприятных выделений из половых органов женщины удается избежать, если соблюдать несложные правила:
- Личная гигиена является важнейшим условием здоровья половых органов женщины. Делать это нужно каждый день. Можно использовать специализированные гели для гигиены половых органов. Но не стоит слишком часто спринцеваться, тем более с антисептическими растворами. Можно смыть микрофлору влагалища, тогда проблемы только усугубятся. Нижнее белье меняется ежедневно. Материал белья должен быть из натуральных волокон. Во время менструации нужно чаще менять гигиенические средства, так как кровь является отличным местом для размножения бактерий.
- Антибиотики принимаются только по рецепту врача. Нельзя назначать такие лекарства самому себе. Одновременно с антибиотиками нужно принимать препараты, нормализующие микрофлору кишечника и влагалища.
- Человеку со слабым иммунитетом нужно постоянно его поддерживать. Иммунотерапия должна проводиться под контролем врача.
- Чтобы предотвратить появление венерических болезней, нужно предохраняться барьерными методами и избегать случайных половых связей.
- При расстройствах в выработке гормонов следует обращаться к врачу и проходить обследование.
- Чтобы предотвратить развитие воспалительных процессов в репродуктивной системе, не нужно простужаться и лечить очаги инфекции в других органах и системах организма.
- Необходимо регулярно проходить обследование у гинеколога.
- Чтобы не нарушился баланс микрофлоры влагалища, следует избегать стрессов и эмоциональных перегрузок.
В заключение можно сделать вывод – пенистые выделения различных видов – это отклонения от нормы. Посещение врача – обязательно, особенно во время беременности.
Статья проверена практикующим семейным врачом, Крижановской Елизаветой Анатольевной, стаж 5 лет Подробнее про автора
(можно проголосовать за статью)
Метки: выделения, выделения у женщин, женское здоровье
Лечение
После детального диагностического обследования, врач может поставить диагноз и начать лечение. Пенистые выделения без запаха у женщин, как правило, не являются симптомом инфекции. Чаще всего они вызваны гормональными перестройками или ослаблением иммунитета. Лечение в таком случае соответствующее. Врач назначает гормональную терапию или препараты для поднятия иммунитета.
Все гораздо сложнее, если анализы показали наличие инфекции или воспалительного процесса во внутренних органах. Инфекции, передающиеся при половых контактах, лечатся с помощью антибиотиков и противомикробных препаратов. Обязательно берется анализ на чувствительность бактерии к антибиотикам. Существуют такие виды микроорганизмов, которые в результате мутации приобрели устойчивость ко многим видам антибиотиков. Нужно понимать, что во время лечения венерических заболеваний нужно избегать половой жизни. Партнер также должен пройти курс лечения, так как он тоже является носителем заболевания, и после излечения женщины, он может снова ее заразить. Половые контакты во время лечения нежелательны даже с использованием барьерных методов, так как это может усугубить течение болезни.
Если пенистые или гнойные выделения у женщин вызваны патологическими процессами во внутренних половых органах, лечение может быть консервативным или оперативным. Все зависит от заболевания, являющегося причиной выделений.
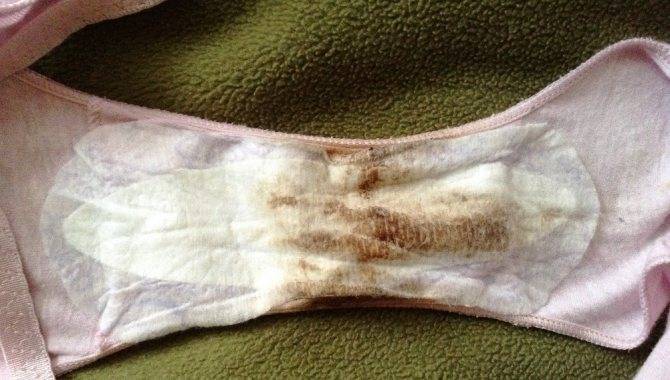
На фото: как выглядят пенистые выделения у женщин
Воспалительные процессы матки и придатков подлежат консервативному лечению. Медикаментозная терапия дает хороший результат при соблюдении правил приема препаратов.
Оперативное лечение применяется для удаления новообразований в половых органах, иссечения спаек в маточных трубах. В современной хирургии для операций на органах репродуктивной системы применяют малотравматичные методы. Лапароскопия позволяет при минимальном повреждении кожного покрова и внутренних тканей провести качественную и эффективную операцию.
Если причиной белых пенистых выделений является грибковое поражение половых органов, тогда назначается противогрибковая терапия. Нужно помнить, что поражение грибком половых органов – только верхушка айсберга. Основной очаг развития заболевания находится в кишечнике. Поэтому лечение молочницы должно быть комплексным.
Желтые или белые пенистые выделения могут образовываться на фоне воздействия внутриматочной спирали на близлежащие ткани. При установке спирали может образоваться воспаление, которое провоцирует неприятные симптомы. Также выделения могут образоваться, если срок удаления спирали давно прошел. В этих двух случаях внутриматочная спираль подлежит немедленному извлечению, а женщина должна пройти курс восстановительной терапии.
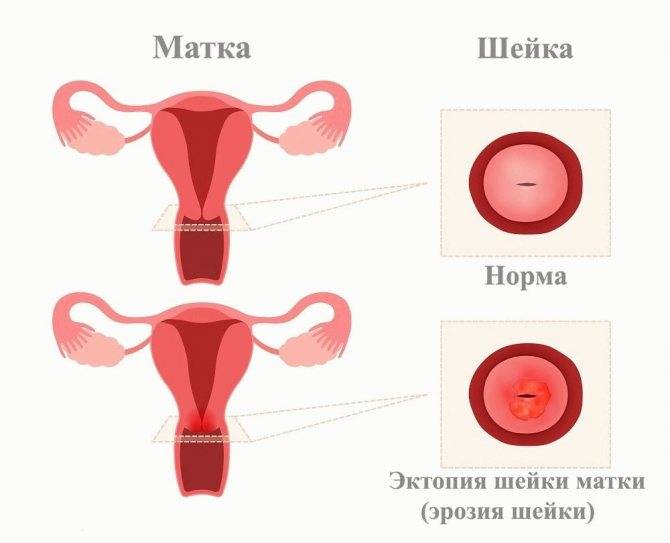
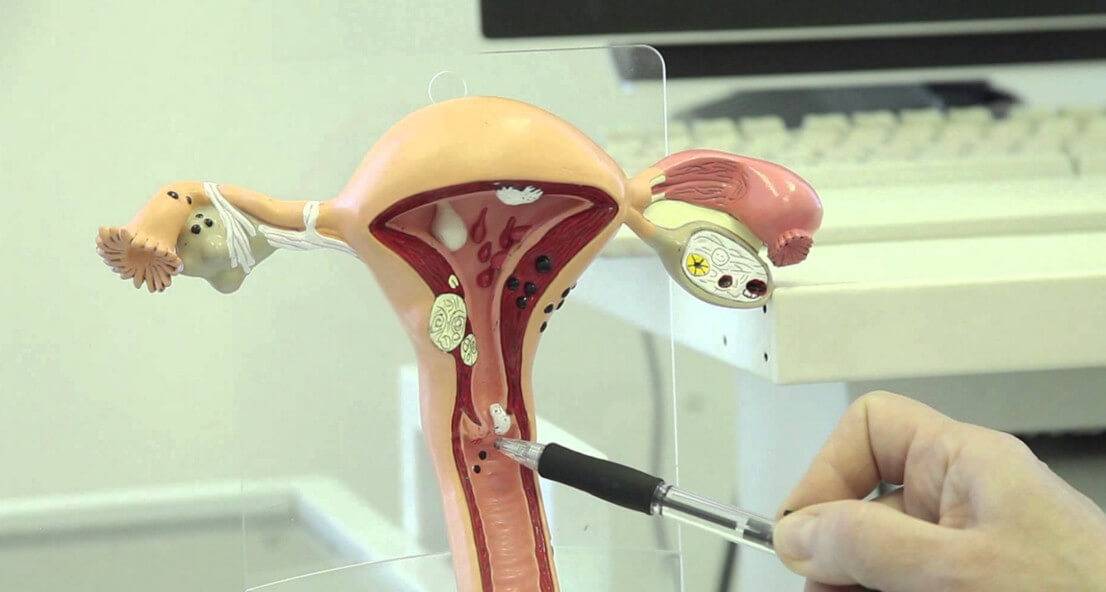
Если диагностика обнаружит эрозию шейки матки, ее в ближайшее время нужно вылечить, иначе обильные выделения и воспалительные процессы будут регулярно повторяться.
Могут ли выделения быть симптомом молочницы
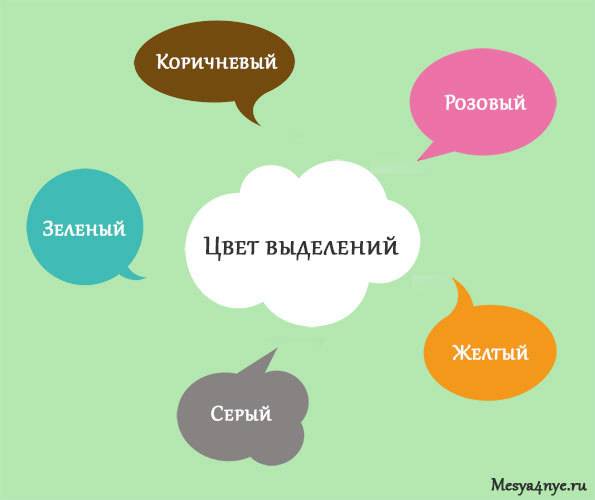
На появление чрезмерных или необычных по характеру вагинальных выделений, которые принято называть белями (лейкорреями), оказывают влияние различные факторы. Молочница, или кандиоз – это заболевание, которое возникает вследствие активного развития условно-патогенных микроорганизмов вагинальной среды, в частности – грибков Кандида.
При кандиозе бели могут быть самых разнообразных оттенков:
- белые,
- розовые,
- коричневые,
- зеленые,
- желтые и др.
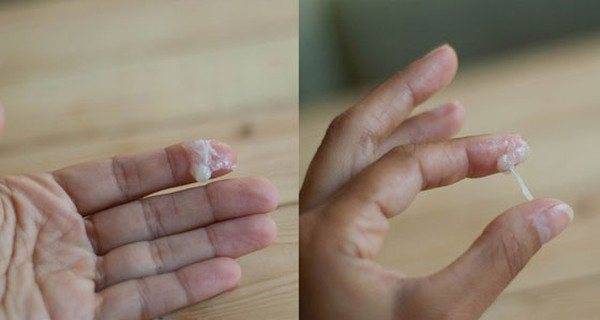
В большинстве случаев для молочницы характерны такие признаки белей:
- белый цвет;
- отсутствие ярко выраженного запаха;
- творожистая консистенция;
- желтоватый оттенок при высыхании.
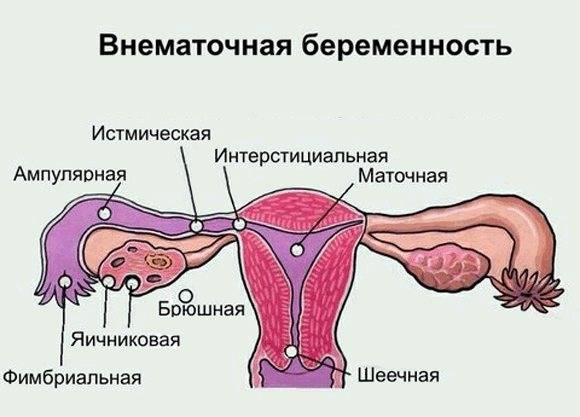
Красный или коричневый оттенок может возникнуть во время внематочной беременности, а также это может говорить об эрозии шейки матки. Добавление зеленого оттенка может возникнуть в случае проникновения в организм инфекции бактериальной природы.
Вначале молочница может не доставлять дискомфорта, однако по мере прогрессирования и разрастания колоний грибковых микроорганизмов сопровождается малоприятными симптомами: зудом в области половых органов, жжением при мочеиспускании, лейкорреей с кислым запахом.
Кроме того, половой акт может быть сопряжен с болезненными ощущениями в связи с микротравмированием слизистой оболочки влагалища.
Причины изменения выделений
Цвет, обилие и консистенция белей связана с возрастом, гормональным фоном и половой активностью женщины.
С рождения и приблизительно до десятилетнего возраста из половых органов у девочек ничего не должно выделяться, а если вдруг на трусиках появились зеленоватые пятна — это явный признак какого-то заболевания.
Приблизительно за год до начала месячных у девушки появляются первые скудные выделения, которые постепенно увеличиваются в объеме. Они могут быть белыми, желтоватыми или желто-зелеными. Если при этом зуд, жжение и любой дискомфорт отсутствуют, значит процесс идет по пути стандартного полового развития.
С наступлением детородного возраста секреция непосредственно зависит от периода месячного цикла:
- На первом этапе (приблизительно 12 дней) она вырабатывается в малом количестве, запах отсутствует, а цвет может быть от беловатого до желтого.
- Во время овуляции (приблизительно 13-15 день цикла) секреция становится обильнее, более слизистой и прозрачной. После нее остаются киселеобразные следы белового или бежевого окраса.
- За несколько суток до месячных цвет может измениться до зеленоватого или коричневатого, все более набирая окраску и переходя в кровянистые выделения.
Изменение цвета и количества секреции нередко обусловлено такими факторами:
- начало половой жизни;
- первый половой акт с новым партнером;
- непосредственно после полового акта без использования презерватива;
- прие гормональных контрацептивов или гормонзаместительной терапии;
- при переходе на новые средства интимной гигиены;
- с наступлением беременности или после родов.
После менопаузы вагинальная секреция резко уменьшается.
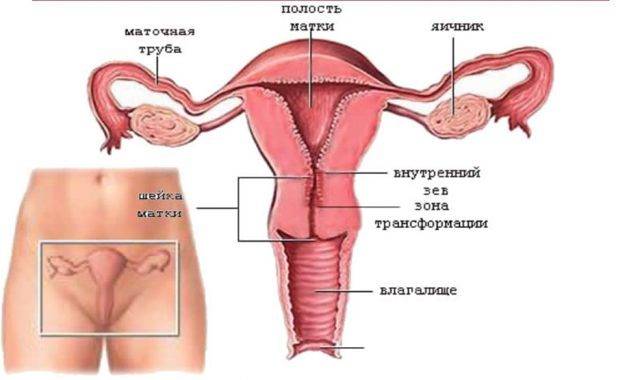
2 Причины появления водянистых выделений в норме
В норме водянистые выделения у женщин появляются по таким причинам:
- 1. Период овуляции. В середине цикла организм готовится к оплодотворению яйцеклетки и гормоны начинают быстро работать. Вследствие их активного действия увеличивается количество жидкого секрета. Это наблюдается 4-5 дней.
- 2. Климакс. В этот период появление слизи — следствие изменения гормонального фона.
- 3. Постменопауза. Выделения являются абсолютно нормальным явлением, если в них не присутствуют кровь и другие вкрапления.
- 4. Сексуальное возбуждение. В таком состоянии организм начинает вырабатывать природную смазку, чтобы смягчить влагалище. Ее выработка прекращается в течение нескольких часов.
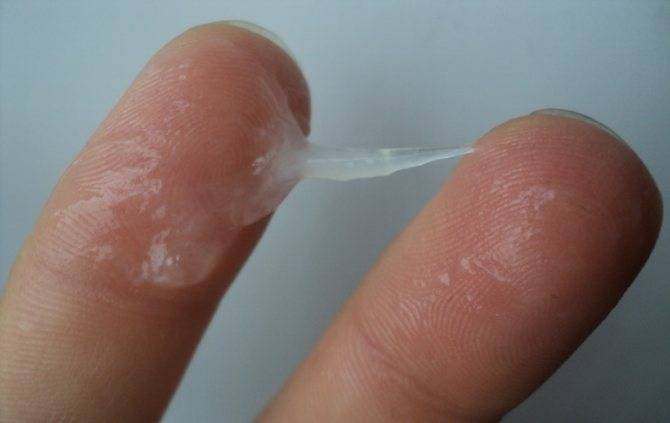
- 5. Беременность. В связи со скачками уровня прогестерона у будущих мам нередко наблюдаются водянистые выделения, особенно в третьем триместре или на ранних сроках.
-
6. Начало полового созревания. Примерно с 12 лет организм девочки начинает перестраиваться и из влагалища начинают появляться первые выделения. В норме эта жидкость по консистенции должна напоминать яичный белок и быть прозрачной. Ее бывает как много, так и мало — это зависит от того, как много эстрогена выработалось в организме.
Применение спринцевания
Можно применять спринцевание. Спринцевание — это промывание органов половой системы водным лекарственным раствором. Для спринцевания используют различные отвары трав или лекарственные средства. Гинекологи спринцевание прописывают при следующих недугах: миоме, молочнице, цистите, вагинозе, дисбактериозе влагалища.
Спринцевание
- Для приготовления из листьев черники: 1 столовая ложка листьев черники на 200 гр воды. Все кипятить на водяной бане в течении 15-20 минут.
- Для приготовления отвара из зверобоя: на 3 столовых ложки сухого зверобоя 2 литра воды. Варить 30-40 минут. Процедить.
- Для приготовления отвара с корой дуба: берут 1 столовую ложку коры на 1 литр воды. Варить 20 минут. Процедить.
- Для приготовления отвара: 1 чайная ложка сушеной травы таволги вязолистой на 200 мл воды. Варить 15-20 минут. Процедить.
Зеленые выделения из влагалища как признак воспаления
Женские половые органы подвержены разным заболеваниям, при которых у женщин возможны зеленоватые выделения с плохим запахом. Среди самых распространенных можно отметить:
- Бактериальные инфекции, передающиеся при интимной близости.
- Нарушение баланса полезных и вредных бактерий, присутствующих в микрофлоре влагалища – возникает при нарушении гигиены, частых спринцеваниях, продолжительном приеме антибиотиков, травмах половых органов. Под воздействием этих факторов бактерии из кишечника, мочевыделительных органов или с кожи попадают во влагалище.
- Аллергические реакции, например, на белье или моющее средство.
Каждая из причин имеет свои проявления:
Выделения могут становиться зеленоватыми при смене партнера или начале сексуальной жизни – при этом микробы попадают к женщине с пениса мужчины. Появление запаха – явный симптом инфекций, передающихся при интимной близости. Среди других провоцирующих факторов можно отметить сахарный диабет, опущение матки, опухоли.
Трихомониаз
Одна из причин возникновения у женщин зеленых или желтых выделений с плохим запахом – трихомониаз. Как правило, они довольно обильны и сильно пенятся. Среди других симптомом болезни можно выделить нестерпимый зуд и раздражение, болезненное мочеиспускание, дискомфорт при интимной близости. Патология особенно опасна для беременных женщин, так как может спровоцировать преждевременные роды.
Трихомониаз передается половым путем
Инфицирование происходит во время секса, бытовой путь заражения встречается крайне редко. Терапия предполагает прием антимикробных препаратов и проводится в отношении обоих партнеров.
Кольпит
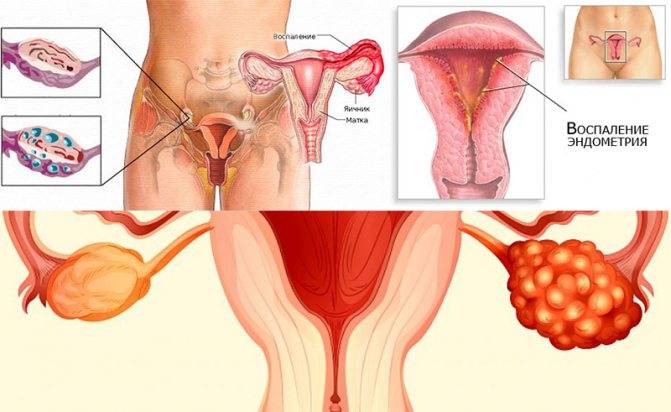
Другое название болезни – вагинит. Когда во влагалище попадают грибки или другая инфекция, они нарушают естественную микрофлору, вследствие чего слизистая воспаляется. Как следствие, развивается кольпит. Провоцирующими факторами являются стрессы, прием отдельных лекарств, ослабление иммунитета. На ранней стадии заболевания наблюдаются выделения желто-зеленого цвета. Инфекция быстро распространяется и приводит к воспалению эндометрия, яичников, маточных труб. Секрет содержит вкрапления гноя, из-за чего возникает резкий запах. Если вовремя не начать лечение, возможно бесплодие, осложнения при беременности и прочие негативные последствия.
Бактериальный вагиноз
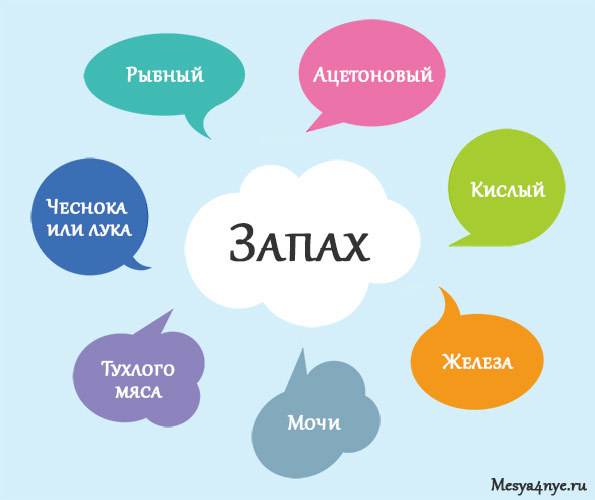
Эта болезнь не считается воспалением и развивается при нарушении баланса нормальной микрофлоры, когда патогенные микроорганизмы преобладают над полезными бактериями. Главный симптом патологии, развивающейся у женщин – выделения зеленоватого цвета без запаха. В острой стадии они обильные и очень жидкие, имеют неприятный серый оттенок. Когда болезнь перетекает в хроническую форму, секрет становится более густым и скудными, появляется рыбный запах. Среди основных причин можно назвать:
- неправильное проведение спринцеваний;
- применение некачественных моющих средств;
- ослабление иммунитета на фоне различных патологий;
- гормональная перестройка в период полового созревания;
- беременность;
- климакс;
- прием антибиотиков и других лекарств.
Возможной причиной может быть бактериальный вагиноз
Изменения воспалительного характера
Воспаление репродуктивных органов у женщины тяжело заметить, так как все они скрыты внутри организма. Кроме зеленоватых выделений на патологию могут указывать:
- боли в животе;
- дискомфорт при половом акте;
- бурые или красные прожилки в секрете.
Если воспаление вызвано болезнетворными микробами или грибками, секрет имеет неприятный запах. Если причина – новообразования или травмы, любой запах зачастую отсутствует.
Зеленоватая субстанция выходит при воспалении оболочек наружных или внутренних половых органов (вульвы или влагалища). Тогда говорят о вульвовагините.
При патологии боль возникает в процессе мочеиспускания, а на слизистой появляются мелкие эрозии, красные отечные участки. Цервицит и эндометрит – воспаление шейки или тела матки. Аднексит и сальпингит — воспаление яичников или фаллопиевых труб.
При этих заболеваниях нередко развиваются кровотечения, изменяется цикл, возникают задержки или преждевременное начало месячных.
Все гинекологические заболевания воспалительной природы опасны формированием абсцессов, опухолей, внутренних спаек. Как результат – возникает угроза общему здоровью женщины, риск вторичного бесплодия.
Врач назначает лечение, исходя из причины воспаления. При органических поражениях или нарушении баланса гормонов, часто назначают фитопрепараты, гормональные средства или их заменители. При инфекциях не обойтись без антибиотиков широкого спектра действия (Клиндамицин, Вильпрафен). Врач может назначить противовоспалительные свечи (Диклофенак), иммуностимуляторы (Тималин).
Какие патологии характеризуются зелеными выделениями?
В 90% случаев любые оттенки зеленого говорят о заболевании воспалительного происхождения. Это заражение, обострение хронической инфекции или дисбактериоз. Любое из этих состояний опасно для беременной женщины. По общей клинической картине можно предположить, что стало причиной необычного цвета вагинальной слизи.
Бактериальный вагиноз
По сути, это дисбактериоз только во влагалище. Бактерии, которые заселяют слизистую и являются местным иммунитетом, содержат в своем числе небольшое количество болезнетворных микробов. Самые распространенные виновники вагиноза — гарднереллы, но также привести к патологии могут стафилококки, кишечная палочка, стрептококки и другие.
Причины заболевания:
- Снижение иммунитета;
- Прием антибиотиков;
- Неправильная гигиена как чрезмерная, так и недостаточная;
- Переохлаждение;
- Стресс.
Симптомы вагиноза:
- Обильные зеленые выделения;
- Запах рыбы;
- Зуд вульвы и влагалища.
ИППП
Венерические заболевания, например, гонорея, трихомониаз появляются через несколько дней после полового акта с зараженным человеком. У женщин иногда протекают практически бессимптомно. В остром периоде отмечаются следующие признаки:
- Обильные водянистые желто-зеленые, салатовые и желтые выделения;
- Резкий неприятный запах;
- Жидкость содержит пузырьки, пенистая;
- Отек, покраснение вульвы;
- Зуд.
Другие бактериальные инфекции
Венерические хламидии и микоплазмы или условно-патогенные уреаплазмы не выдают слишком явных симптомов:
- Скудные густые или, напротив, обильные прозрачные зеленоватые или серые выделения;
- Запах иногда отсутствует или есть легкий неприятный аромат;
- Умеренный зуд внутри влагалища и на наружных половых органах.
Такие бактерии очень трудно обнаружить, ведь они живут внутри клеток. Даже трихомонада способна принести в своем теле хламидию в организм.
Воспалительные процессы
В большинстве случаев это последствие хронических инфекций, которые привели к изменениям в определенном участке. Усиливается кровоток, зона становится припухлой, красной и горячей. Организм борется с патогенами, в результате чего возникают выделения похожие на сопли зеленого, бурого и даже коричневого цвета. Они раздражают слизистую, возникает зуд и жжение, дискомфорт.
Запущенная молочница
Если кандидоз долго не лечить, то значительно снижаются защитные механизмы влагалища. Попутно могут размножаться бактерии, что придает белым творожистым выделениям зеленый оттенок и неприятный запах. Молочница очень активно развивается в организме беременной женщины из-за наиболее благоприятных условий в такой период. Секрет может выглядеть как плотные комочки или хлопья в слизи. Кроме того, сопровождается сильным зудом, особенно, по ночам. Поверхности опухшие, красные.
Эндокринные причины
Продукцией любых секреторных жидкостей управляют гормоны, поэтому дисбаланс или прием соответствующих препаратов может спровоцировать изменение оттенка, количества и консистенции выделений. При этом неприятного запаха, жжения, зуда и дискомфорта не возникает.
Аллергия
В период беременности могут обостриться реакции организма, и даже привычные средства гигиены вызывают неприятные симптомы:
- Сильный зуд;
- Гиперемия слизистых;
- Высыпания на половых органах и по телу;
- Обильные жидкие выделения бледно-зеленые без запаха;
- Насморк;
- Слезоточивость и раздражение глаз;
- Чихание.
Прием антигистаминных лекарств быстро избавит от симптомов. Однако повторное воздействие аллергена вновь приведет к неприятным признакам. Аллергию вызывает синтетическое белье, мыло, крема, гели, вагинальные свечи и другое.
Травма
Защитные механизмы могут включиться и при повреждении слизистой. Это случается при грубых движениях во время осмотра гинеколога, полового акта, спринцевания и прочих манипуляций. Тогда сразу после агрессивного воздействия увеличивается продукция вагинального секрета. Выделения водянистые и обильные, обычно прозрачные, но легкий зеленоватый, желтоватый или серый оттенок допускается.
6 Правильное питание
Важно следить за своим питанием во время менопаузы, поскольку повышение веса приводит к таким патологиям, как сахарный диабет, атеросклероз и гормональные нарушения. Количество пищи, которое без вреда для здоровья может употреблять молодая женщина, значительно выше, чем после климакса
Калорийность блюд должна снижаться. Главная задача в этот период — удержать вес. Для этого необходимо придерживаться следующих правил:
- 1. Увеличить количество приемов пищи, уменьшая порции. Через некоторое время желудок станет меньше, и чувство голода притупится.
- 2. Пить больше воды. В период менопаузы можно выпивать до 2 литров в день. Жидкость способствует быстрому расщеплению жиров и ускорению метаболизма.
- 3. Сократить употребление калорийной пищи. Достаточно 1500 кКал в день.
- 4. Рацион должен быть разнообразным, насыщенным полезными веществами, которые оказывают поддержку организму во время гормональных изменений.
- 5. Наиболее калорийные блюда должны приходиться на первую половину дня. В этот период организм лучше усваивает пищу и успевает израсходовать максимум калорий за день.
- 6. Необходимо отказаться от жареных продуктов в пользу запеченных и приготовленных на пару.
- 7. Пища должна быть оптимальной температуры, не слишком холодной или горячей. Последнее усложняет ее переваривание.
Причины зеленых выделений
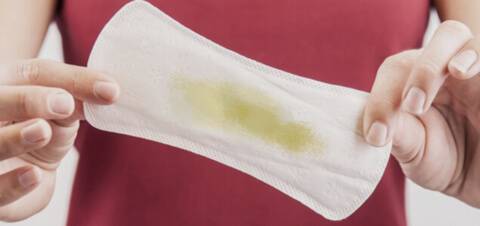
Когда у женщины появляются выделения зеленоватого оттенка, это говорит о том, что воспалительный гинекологический процесс перешёл в хроническую стадию. При обращении к специалисту можно выяснить, почему выделения стали зелёными и что это. Некоторые полагают, что это гной, но это не так. О гное говорят, если влагалищные выделения становятся жёлтыми или светло-салатовыми.
В зелёный оттенок жидкость окрашивается при наличии большого количества лейкоцитов. Обычно это говорит о развитии острого воспалительного процесса, который происходит в половых органах (в яичнике, маточных трубах, влагалище или в шейке матки). Врачи, как правило, выделяют несколько причин появления зелени в секреторной жидкости. Катализатором являются инфекции, которые поразили половую систему. Кроме этого, провоцировать воспаление могут изменения в работе организма, происходящие на фоне гормональных изменений. К основным причинам появления секрета зелёного оттенка можно отнести:
- Бактериальный вагиноз. Является одной из наиболее частых причин зеленоватых выделений с запахом. Чаще всего он напоминает запах рыбы. Врачи говорят, что эта болезнь имеет прямую связь с дисбалансом влагалищной микрофлоры. Обычно это возникает вследствие заражения заболеваниями, передающимися половым путём, несоблюдения правил личной интимной гигиены, при беременности, частом приёме антибиотиков, постоянных стрессах или авитаминозе. При болезни может возникать чувство жжения, болезненность во время мочеиспускания и другие неприятные симптомы. Лечиться нужно незамедлительно, иначе болезнь станет хронической.
- Трихомониаз. Эту болезнь возможно диагностировать только в лабораторных условиях. Когда женщины замечают на белье зелёные выделения, специалисты рекомендуют сразу сдать анализы и проверить состояние здоровья.
- Вагинит и кольпит. Это острые заболевания женской репродуктивной системы, которые характеризуются наличием влагалищных выделений желто-зелёного оттенка. Если будет отсутствовать необходимое лечение, это может стать причиной многих осложнений серьёзного плана. Некоторые проблемы лечатся только в условиях стационара.
- Молочница. При ней обычно появляются выделения творожистого типа, запах у которых отсутствует. Если при этом цвет секретирующей жидкости зелёный, это говорит об осложнённом протекании заболевания. Если болезнь находится на такой стадии, это может грозить серьёзными осложнениями, которые могут затронуть детородную систему женщины. Многие врачи рекомендуют проходить лечение в условиях стационара.
Таким образом, причин зелёных выделений у женщины много. Всё это является патологией, и при обнаружении подобного явления не стоит медлить, а лучше проконсультироваться со специалистом и сдать необходимые анализы.
Методы лечения
Терапия при появлении оранжевых вагинальных выделений напрямую зависит от причины их возникновения. Если они вызваны патогенными микроорганизмами, применяются антибактериальные и противовирусные средства, воспалением – противовоспалительными препаратами. При наступлении климакса и прочих нарушениях гормонального фона применяются гормоны.
Лекарственные препараты
При обнаружении ЗППП, подбирается антибактериальная терапия. Выбор препарата зависит от разновидности инфекции и ее устойчивости к медикаментам. Так, например, для лечения гонореи альтернативным препаратом является Цефиксим в таблетках. Стоит в пределах 500-800 рублей, все зависит от дозировки. В данном случае достаточно однократного перорального приема препарата в дозе 200 мг.
При хламидиозе используются:
- Доксициклин. Средняя стоимость – 100 руб. Суточная дозировка – 100 мг;
- Джозамицин. Примерная цена – 350 руб. Принимается по 500 мг в день.
Длительность лечения гонореи составляет около недели. Снижение интенсивности неприятных симптомов отмечается уже на второй день терапии.
Но прием лекарственных средств следует продолжать. Прерывание лечения может привести к рецидиву.
При молочнице применяются следующие противогрибковые препараты:
- Флуконазол. Цена – 80 руб. Прием – разовый, перорально, 150 мг;
- Дифлюкан. Стоимость – 450 руб. Принимается однократно, перорально. Дозировка – 150 мг.
При развитии эндометриоза назначается комбинация Аугментина (350-480 руб.) и Уназина (500-550 руб.). Первое средство вводят внутривенно 4 раза в сутки по 1,2 г. Унизан вводят внутримышечно по 1,5 г также 4 раза в сутки. Лечение длиться от 7 до 10 дней. В случае с аднекситом осуществляют прием Цефтриаксона 2 раза в сутки. Его цена 30-35 руб. Длительность терапии – 10-14 дней.
Как и в случае с диагностикой, лекарственные средства назначаются в индивидуальном порядке, а зависимости от причины появления оранжевых выделений.
Народные методы
Народны методы лечения уместно применять только в том случае, если изменение характера вагинального секрета связано с развитием воспалительных процессов в малом тазу. В случае с инфекциями их использование нецелесообразно.
Среди всех средств нетрадиционной медицины, хорошо себя зарекомендовали следующие:
- Настой боровой матки. 1 ст. л. заливается стаканом крутого кипятка, настаивается 2 часа, процеживается. Принимать по 100 мл 3 раза в сутки на протяжении 10 дней.
- Настой ромашки. Сырье в количестве 1 ст. л. заливается 400 мл кипятка, настаивается 30 минут, процеживается. Применяется внутрь по 100 мл 3 раза в сутки, для спринцевания 1 раз в сутки по 500 мл. Лечение – 10-14 дней.
Прочие методы лечения
При выявлении эндометриоза, кистозных образований, спаек осуществляется лапароскопия. Его стоимость зависит от типа заболевания, масштаба работы. В среднем цена одной операции составляет 5000-7000 руб.
Хирургическое вмешательство осуществляется через проколы в брюшной полости. Во время него удаляются новообразования с близлежащими тканями и отправляют на гистологию. Срок реабилитации после операции длиться до 10 дней.
Профилактика гинекологических заболеваний
Исключить вероятность возникновения зеленой секреции нетрудно. Женщине достаточно соблюдать следующие профилактические меры:
- Не нарушать правил интимной гигиены. Это касается не только регулярного подмывания, но и вытирания анального отверстия после дефекации. Чтобы не занести частички кишечного содержимого на наружные половые органы, нужно вытираться движением спереди назад.
- Не применять для ухода за интимной зоной агрессивные щелочные средства, опасные для микрофлоры влагалища. А также следует воздержаться от гелей ядовитых оттенков и выраженных ароматов. Оптимальный вариант – приобрести специальное, мягкое средство для интимной гигиены.
- Не спринцеваться без надобности. Это не такая уж безобидная процедура, чтобы проводить ее без рекомендации специалиста.
- Регулярно, не менее 1 раза в 6 месяцев проходить гинекологический осмотр. При малейшем подозрении на наличие заболевания, не откладывать поход в женскую консультацию.
- В период холодов держать ноги и нижнюю часть тела в тепле и сухости. Это позволит уберечься от воспалительных процессов в мочеполовой сфере.
- Отказаться от беспорядочных половых связей. При контакте с малознакомым партнером, использовать барьерные средства контрацепции, чтобы защититься от инфекций, которые передаются половым путем.
- Перейти на нижнее белье из натуральных тканей, отказавшись от синтетических кружев. Исключить трусы-стринги, поскольку такая модель способствует попаданию кишечных микробов во влагалище.
- Вести активный, здоровый образ жизни, правильно питаться, закаляться, укреплять иммунитет всеми возможными способами.
- Не злоупотреблять контрацептивами, оказывающими воздействие на гормональный фон. Препараты подобного назначения должен назначать врач.
Изучив многочисленные фото, представленные в интернете, некоторые женщины «на глаз» определяют причину отклонения и лечатся самостоятельно, не проконсультировавшись со специалистом. Это неправильно. Неправильное лечение может иметь обратный эффект, ускорив развитие болезни, спровоцировав формирование тяжелых осложнений.
Лечение в домашних условиях
Стоит сразу оговориться, что лечение половых инфекций в домашних условиях возможно только после точного установления диагноза лечащим врачом!
В случае лечения не выявленной инфекции, учитывая схожую симптоматику, можно запустить серьезное заболевание, что впоследствии приведет к серьезным проблемам!
В случае лечения вагинальных инфекций, домашние средства применяют чаще всего в комплексе с лечением медикаментами, для более выраженного эффекта.
К домашним способам лечения относятся:
- Спринцевания травами, чаще всего применяется настой ромашки, т.к. она обладает хорошими противовоспалительными и антибактериальными свойствами
- Различные тампоны, пропитанные соком алоэ, либо облепиховым маслом.
- Широко применяются тампоны, пропитанные кефиром или натуральным йогуртом, для улучшения микрофлоры влагалища. Такие методы хорошо применять в совокупности с приемом антибиотиков.
- Очень приятный способ лечения в виде приема ванн на отварах трав, с добавлением меда, иногда в тех же целях используют уксус. Ванна, с отваром коры дуба позволяет снять зуд и уменьшить воспалительный процесс.
- Применение отваров, позволяющих повысить иммунитет так же широко применяется в ходе лечения половых инфекций.
Желтые выделения при беременности
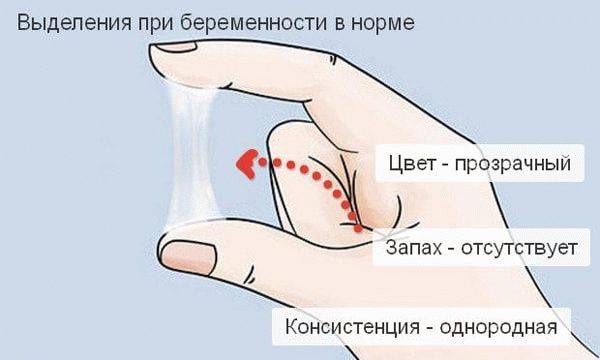
О состоянии здоровья в период беременности можно судить по характерным признакам женских выделений, желтый оттенок которых может быть и нормальным явлением, и следствием патологического отклонения. В норме секрет желтого цвета появляется в первые недели беременности из-за значительного количества прогестерона, который вырабатывает организм. Он активизирует секреторную функцию влагалища.
Вследствие этого в естественные выделения поступает часть отмершего эпителия, некоторое количество здоровой микрофлоры и фрагменты формирующейся слизистой пробки. Сочетание этих компонентов окрашивает в желтый оттенок вагинальные выделения, но не влияют на запах и консистенцию.
За некоторое время до родов у женщин также могут наблюдаться желтые вагинальные выделения без присутствия резкого запаха и выраженного дискомфорта. Причиной является отделяющаяся слизистая пробка, которая создавала барьер, препятствующий проникновению бактерий в матку в течение всей беременности.
Возникновение инфекции вероятно в том случае, когда выделяемый секрет:
- приобрел нехарактерный запах;
- отличается густой или творожистой консистенцией;
- сопряжен с болезненными ощущениями;
- сопровождается зудом и покраснением;
- имеет сомнительного рода вкрапления.
Обильность желтого вагинального секрета без запаха во время беременности физиологически обоснована и является нормой, так как в этот период меняется микрофлора родовых путей, вызывая выработку большего количества смазки.
Во время вынашивания ребенка желтая вагинальная жидкость может приобрести нехарактерные оттенки и специфический запах, свидетельствующие о наличии заболевания:
- Желто-белые. Влагалищный секрет такого рода может быть нормой, однако иногда указывает на аллергическую реакцию организма либо наличие кандидоза.
- Желто-зеленые. Примесь зеленого не считается естественным явлением. Во многих случаях причиной появления зеленоватой слизи являются бактериальные инфекции или заболевания мочеполовой системы.
- Желто-коричневые. Основная причина возникновения такого оттенка — это появление крови в вагинальном секрете. Является нормой при проявлении на ранних сроках беременности в том случае, если кровь поступила в результате прикрепления эмбриона к эпителиальному слою матки. На поздних сроках явление считается нормальным, по причине отделения слизистой пробки.
Любое появление кровянистых белей необходимо рассматривать как вероятную опасность, так как:
- при внематочной беременности может потребоваться оперативное вмешательство с целью извлечения плодного яйца;
- замершая беременность также потребует оперативного вмешательства;
- кровь в секрете может быть симптомом самопроизвольного аборта;
- отслоение плаценты также может закончится самопроизвольным прерыванием беременности.
- эрозия шейки матки требует постоянного наблюдения со стороны врачей для успешного рождения ребенка.
Наличие желтого влагалищного секрета в период беременности является естественной реакцией организма на присутствие в нем эмбриона, если не сопровождаются нехарактерным запахом и подозрительным оттенком.