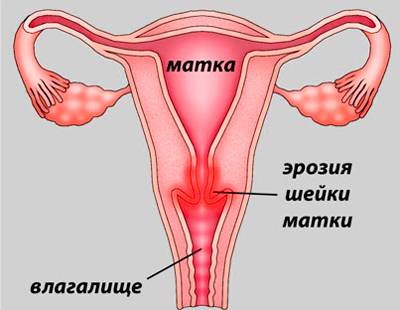
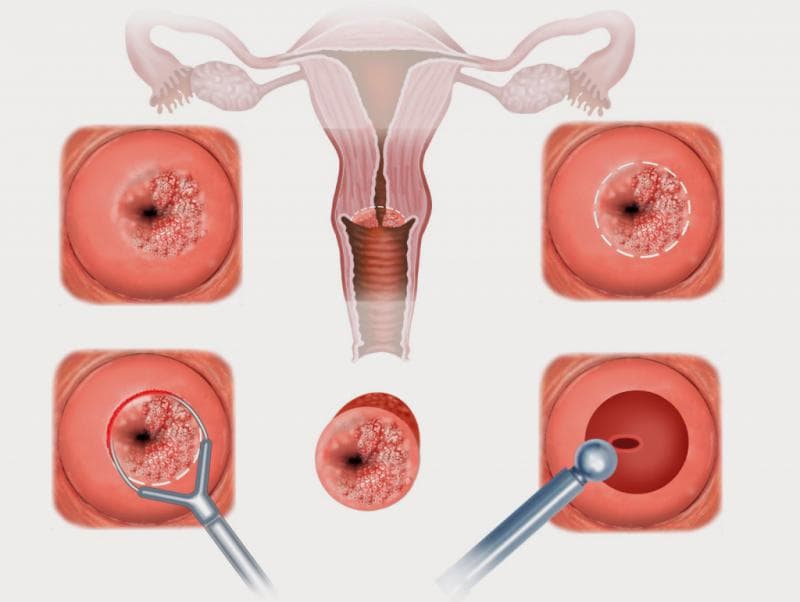
Народные средства
- 20 г лавра благородного на ведро воды. Применять для сидячих ванн при заболевании матки и мочевого пузыря.
- Столовую ложку травы зверобоя продырявленного залить стаканом кипятка, кипятить 15 минут, процедить. Пить по 1/4 стакана 3 раза в день при воспалении половых органов.
- Столовую ложку высушенных и измельченных листьев ореха грецкого залить стаканом кипятка. Настаивать 4 часа. Выпить за сутки.
- Взять 1 часть травы донника и 10 частей травы мать-и-мачехи. Столовую ложку смеси залить стаканом кипятка. Настоять на водяной бане 15 минут, охладить и процедить. Пить по 1/2 стакана 3 раза в день при воспалении придатков.
- Сок свежих листьев алоэ принимать внутрь по десертной ложке 2–3 раза в день до еды.
- От вульвита есть эффективный настой, который готовится в течение часа. Он избавит и от болей, и от неприятного щекотания. Все остальные средства при воспалении половых губ готовятся от недели до месяца. Измельчите корень бадана толстолистного, залейте 200 мл кипятка и накройте сосуд крышкой. Оставьте настояться при комнатной температуре. Через час можно делать примочки. Чем чаще проводить процедуры, тем быстрее пройдет зуд.
- Сырую тыкву пропустить через мясорубку, из мякоти отжать сок и употреблять его в большом количестве.
- Чайную ложку листьев черники залить 1 стаканом кипятка, настоять 30 минут, процедить. Применять для наружной обработки ран, язв, а также для спринцевания как вяжущее, антисептическое и противовоспалительное средство.
- Настой цветков липы мелколистной готовить из расчета 2– 3 столовые ложки сырья на 2 стакана крутого кипятка. Принимать внутрь. Для наружного употребления 4–5 столовых ложек цветков залить 2 стаканами кипятка, настоять. Настой применять при воспалении женских половых органов.
- Хорошо помогает барбарис: 1/2 чайной ложки сухих корней залейте стаканом воды, кипятите 30 минут, процедите и принимайте по 1 чайной ложке 3 раза в день.
- Рекомендуем также пить настой мелиссы по 1/2 стакана 3 раза в день до еды. Для приготовления настоя возьмите 4 чайные ложки сухой травы и залейте стаканом кипятка, настаивайте 1 час, процедите.
- Использовать цветки и листья яснотки. Яснотку принимать как внутрь, так и наружно – в виде спринцеваний при воспалении половых органов. Настой для внутреннего употребления: 2–3 столовые ложки травы залить 0,5 л кипятка в термосе (суточная норма), настоять. При наружном применении количество травы удвоить.
- Столовую ложку травы тысячелистника залить 1 стаканом кипятка, кипятить 10 минут. Пить по 1/3 стакана 2–3 раза в день до еды. Настои и отвары из тысячелистника применять как средство кровоостанавливающее и ускоряющее свертывание крови при внешнем и внутреннем кровотечении (маточном кровотечении от воспалительных процессов и фибромиом, кишечных, геморроидальных).
- Цветки донника лекарственного, трава золототысячника обыкновенного, цветки мать-и-мачехи обыкновенной – поровну. Столовую ложку смеси залить стаканом воды, проварить 15 минут и процедить. Принимать по 1/3 стакана 6 раз в день при воспалении яичников.
- 10 г кукурузных столбиков с рыльцами залить 200 мл кипятка. Приготовить отвар. Принимать по 1 столовой ложке через каждые 3 часа. Применять при женских болезнях как кровоостанавливающее, успокаивающее, мочегонное и желчегонное средство.
- 10 г травы череды трехраздельной залить стаканом воды комнатной температуры, прокипятить на водяной бане 15 минут, процедить и охладить. Принимать по столовой ложке 3 раза в день при маточном кровотечении и воспалении половых органов.
- При воспалительных процессах женских половых органов, против белей применяют отвар корней терна. Залить 5 г корней или коры веток 1 стаканом воды и прокипятить 15 минут. Пить небольшими глотками, как чай. Для спринцевания отвар разбавляют кипяченой водой 1:1.
Болезни мужских яиц
Болезней мужских яичек достаточно много.
Но большинство из них, такие как перекрут яичка, абсцесс, крипторхизм, травматические повреждения, опухоли и т.д. встречаются редко.
Мы же поговорим о двух болезнях, которые выявляются наиболее часто.
1. Варикоцеле
Это варикоз вен семенного канатика.
Он приводит к перегреву мошонки.
Может осложниться бесплодием и атрофией яичка.
Варикоцеле по данным разных авторов выявляется у 2-30% всех мужчин.
К расширению вен имеется наследственная предрасположенность.
Но в большинстве случаев болезнь манифестирует во взрослом возрасте.
Большинство пациентов с впервые установленным диагнозом – это люди от 15 до 30 лет.
Выше частота патологии среди работников физического труда и спортсменов.
Лечение проводят хирургическими методами.
К настоящему времени разработано немало операций.
Наибольшей популярностью пользуются три направления:
- эндоваскулярная окклюзия – вмешательство выполняется через кровеносные сосуды;
- микрохирургические вмешательства, такие как операция Мармара;
- лапароскопические операции.
Даже сегодня используется более 120 видов различных операций.
Их выбор определяется предпочтениями и умениями врача, а также особенностью клинической ситуации.
Варикоцеле лечат не всегда.
Терапия не требуется, если:
- мужчина уверен, что в будущем он не пожелает зачать ребенка
- нет симптомов
- отсутствуют атрофические изменения яичка
У молодых мужчин операция может быть выполнена сразу, как только появятся отклонения в спермограмме.
Но если их нет, возможно наблюдение.
2. Эпидидимит и орхит
Это воспалительные процессы придатка яичка.
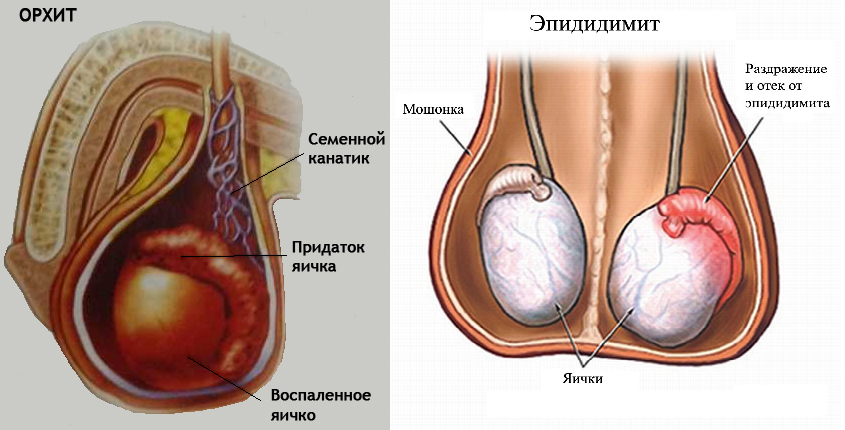
Иногда они распространяются и на само яичко.
Причинами чаще всего становятся инфекции.
Это могут быть:
- венерические заболевания
- неспецифические инфекционные процессы
- системные вирусные инфекции (чаще всего эпидемический паротит)
В случае заражения ЗППП инфекция попадает в яичко восходящим путем, через уретру и семявыносящие протоки.
Возможно также распространение бактерий через кровь или лимфу из других участков организма, в том числе отдаленных от мошонки.
Для лечения требуется выявление возбудителя и его уничтожение антибиотиками.
Профилактика, что делать, чтобы не заразиться
Лучшим средством профилактики ИППП является защищенный секс. Под защитой понимается не только использование презервативов, но и прохождение обследования на ИППП перед вступлением в половой контакт, а также отказ от постоянной смены сексуальных партнеров. Беспорядочная половая жизнь – прямой путь к заражению «нехорошей» болезнью со всеми вытекающими отсюда проблемами. Не стоит об этом забывать. От некоторых заболеваний, например, гепатита В, может защитить своевременно проведенная вакцинация, которая осуществляется по определенной схеме. Узнать о том, как и когда ее делают, можно в любой государственной поликлинике.
С точки зрения ИППП, как массового явления в обществе, наиболее безопасная профилактика инфекций передающихся половым путем, это предупреждение их передачи от одного носителя к другому. А это означает, что если люди будут регулярно обследоваться, не только при наличии явных симптомов и признаков ИППП, но и с определенной регулярностью, в обществе существенно сократиться процент людей, которые являются носителями инфекции. Наиболее эффективная профилактика инфекций, которые передаются от одного человека к другому через половой контакт, это защищенный половой акт. Наиболее доступное средство для профилактики от инфекций половых путей, это правильное использование презерватива.
В принципе, иммунная система человека способна справиться с возбудителями половой инфекции своими силами, но только в том случае, если контакт был непродолжительным и бактерий/вирусов/грибков/паразитов попало в организм мало. Чтобы снизить риск заражения, можно воспользоваться презервативом, правда, как показывают исследования, далеко не все знают, как его правильно надевать. Делать это необходимо следующим образом:
Натягивать презерватив перед половым актом следует осторожно, чтобы не повредить тонкий материал.
Со стороны головки члена следует оставить свободное место (примерно полтора сантиметра) – в этом «резервуаре» по завершении полового акта окажется эякулят. Также следует сжать оставленное свободное место, чтобы в нем не находился воздух, чтобы сперме было куда деваться после эякуляции полового партнера.
Презерватив должен плотно обхватывать член: если изделие сидит свободно, вероятность того, что оно слетит в процессе полового акта, возрастает многократно.
По завершении полового акта презерватив необходимо выбросить, не выворачивая наизнанку
Повторно использовать изделие ни в коем случае нельзя.
Пару слов необходимо сказать и о самих изделиях:
- От ВИЧ защищают только те презервативы, что изготовлены из латекса или полиуретана.
- Латексные презервативы нельзя использовать вместе с масляными смазками – входящие в их состав вещества повреждают покрытие, из-за чего возрастает риск разрыва изделия во время полового акта.
- Ароматизированные презервативы подходят для орального секса, а вот для анального и вагинального лучше использовать гипоаллергенные модели – они не нарушают баланс кишечной и влагалищной микрофлоры.
Если избежать незащищенного полового контакта не удалось (слетел или порвался презерватив, имело место изнасилование), необходимо сразу же обработать гениталии раствором «Мирамистина» или «Хлоргексидина».
Online-консультации врачей
| Консультация гастроэнтеролога |
| Консультация специалиста банка пуповинной крови |
| Консультация невролога |
| Консультация эндоскописта |
| Консультация кардиолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация детского психолога |
| Консультация детского невролога |
| Консультация семейного доктора |
| Консультация инфекциониста |
| Консультация пластического хирурга |
| Консультация нефролога |
| Консультация проктолога |
| Консультация гинеколога |
| Консультация нарколога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Болезнь Пейрони
Фибропластическая индурация пениса или болезнь Пейрони.
Это патологический процесс, характеризующийся искривлением мужского полового органа в результате фиброзных изменений.
Основная причина искривления пениса на сегодняшний день неизвестна.
Как правило, медики выделяют предшествующие патологической деформации травмирование члена.
Среди наиболее часто встречаемых микротравм – это повреждения во время сексуальной близости.
Симптоматический комплекс проявляется следующими признаками:
- эрекция сопровождается болью;
- недостаточная твердость полового члена во время эрекции;
- при ощупывании тела полового члена ощущаются небольших размеров уплотнения – бляшки.
Образованные бляшки могут присутствовать в пещеристых телах длительное время – от 6 месяцев до 1,5 лет.
Если в течение данного периода не произошло самостоятельное рассасывание бляшек назначается консервативная терапия.
При выраженной деформации органа, ухудшающей качество жизни пациента, назначается хирургическое вмешательство.
Воспалительные заболевания органов малого таза
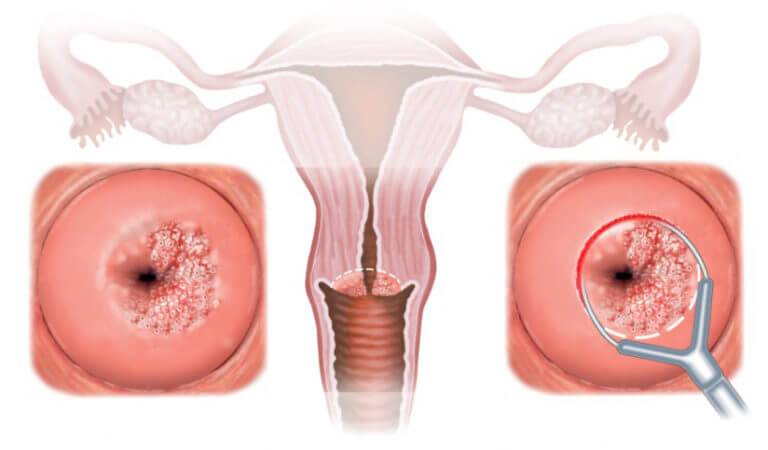
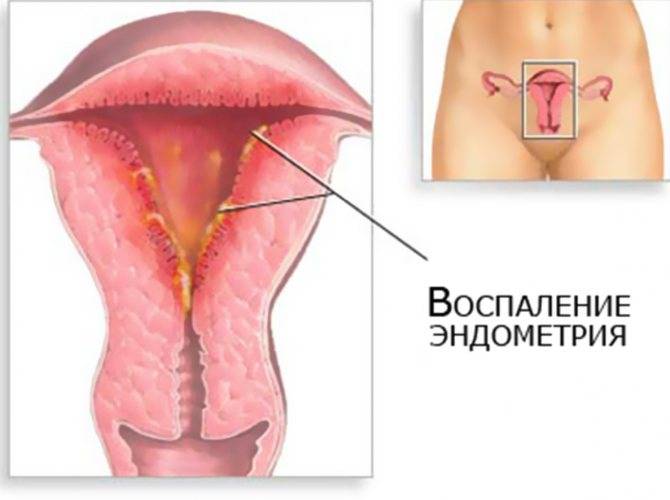
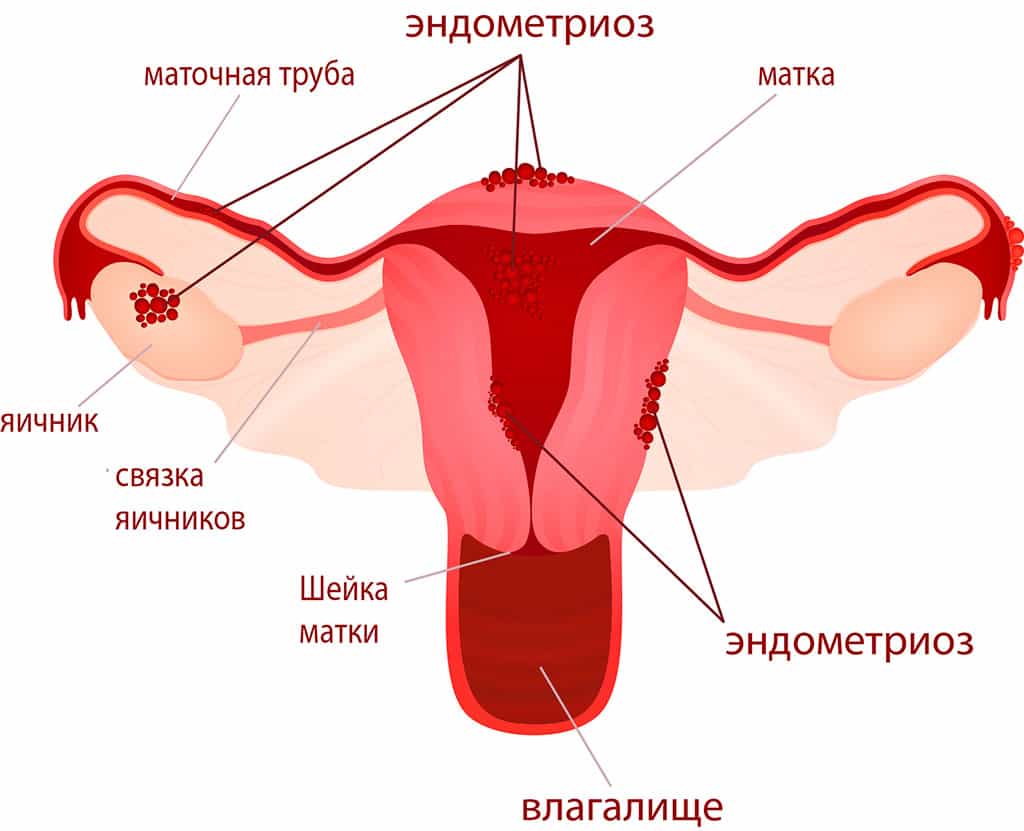
Эндометрит
Эндометрит — воспаление слизистой оболочки матки (внутренняя поверхность матки). Чаще всего возникает после абортов, родов и диагностических выскабливаний. Острый эндометрит может быть вызван бактериальной, вирусной, паразитарной, грибковой и др. флорой. Часто наблюдается несколько возбудителей. Признаки заболевания: повышение температуры тела, учащенный пульс, изменение анализа крови. Клинические признаки острого эндометрита проявляются на 3-4 день после занесения инфекции. Возможны тянущие или схваткообразные боли внизу живота, отмечается повышение температуры тела до 39С, нарушения менструального цикла, маточные кровотечения, обильные слизисто-гнойные выделения из канала шейки матки. Эндометрит может протекать и с менее выраженными симптомами.Длительно текущий, не долеченный эндометрит переходит в хроническую стадию.Для хронического эндометрита характерны различные симптомы: межменструальный маточные кровотечения, иногда «мажущего» характера, сгустки крови во время менструации, тянущие боли, гноевидные выделения из половых путей ( кольпит, цервицит ), периодическое повышение температуры до 37-38С. Матка болезненна, выделения гнойные, могут быть кровянистыми. При появлении вышеуказанных симптомов Вам необходимо незамедлительно обратиться к врачу, поскольку в данном случае лечение нужно начинать как можно скорее. Оно включает в себя: комплексную антибактериальную, противовоспалительную, иммуномодулирующую, инфузионную терапию.
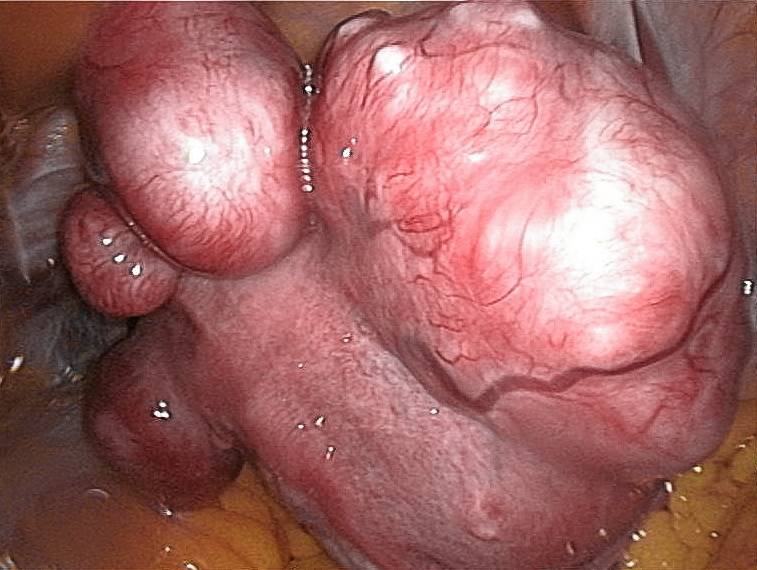
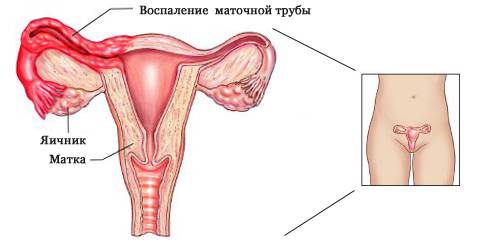
Сальпингоофорит
Сальпингоофорит — воспаление придатков матки (маточных труб и яичников). Вызывают: стафилококк, стрептококк, энтерококк, эшерия коли, хламидии, гонококк. Формы: острый, подострый, хронический, гидросальпинкс, пиосальпинкс, тубоовариальное образование, пельвиоперитонит. Проявления: боль, температура, озноб, интоксикация, тахикардия, изменение анализа крови. Диагностика: УЗИ, осмотр, лапароскопия. Лечение: антибактериальное, инфузионная, иммуномодулирующая, противовоспалительная, дезинтоксикационная, оперативное- (лапароскопия, лапаротомия).
ПЕЛЬВИОПЕРИТОНИТ
ПЕЛЬВИОПЕРИТОНИТ — воспаление тазовой брюшины.Пельвиоперитонит возникает при проникновении микробов из маточных труб, при разрыве гнойных образований маточных труб, является следствием воспалительных заболеваний половых органов. Пельвиоперитонит могут вызвать стрептококки, стафилококки, хламидии, микоплазмы, гонококки.Клиническая картина – характерна для острого воспалительного процесса: высокая температура тела, учащение пульса, сильные боли внизу живота, озноб, вздутие живота, напряжение мышц передней брюшной стенки. Перистальтика кишечника ослаблена, сухость во рту, тошнота, рвота.Лечение комплексное, включающее антибактериальную терапию с учетом чувствительности бактерий, иммуностимулирующую, дезинтоксикационную, витаминотерапию. При пельвиоперитоните необходима госпитализация в стационар.Если вы обнаружили у себя симптомы воспалительных заболеваний половых органов спешите к гинекологу!!! Чем раньше начато лечение, тем меньше риск развития осложнений.
Виды
В медицине насчитывается множество венерических заболеваний. У мужчин чаще всего диагностируются следующие болезни:
1. Сифилис. Является самой древней венерической болезнью В Европе в 16 веке даже была эпидемия сифилиса, длящаяся более 50 лет. Возбудителем является бактерия бледная спирохета. Сифилис может передаваться бытовым путем. Болезнь протекает в два этапа. Инкубационный период длится до 30 дней, затем на месте проникновения инфекции (чаще всего на половом члене) появляется твердый шанкр. Обычно мужчина не связывает это с ИППП, поэтому заболевание переходит во 2 стадию. В это период начинаются высыпания по телу, повышается температура, воспаляются лимфоузлы. Если болезнь не лечить, то наступает третичный сифилис, который поражает нервную систему, кости, мозг. В конечном итоге пациент умирает.
2. Гонорея. Одно из самых распространенных ЗППП. Возбудителем выступает бактерия гонококк. Проявляется очень ярко: выделения из уретры, боли при мочеиспускании, воспаление простаты. Часто болезнь переходит в хроническую или латентную стадию, этому способствует самолечение. Гонорея — одна из причин импотенции, аденомы простаты и мужского бесплодия.
3. ВИЧ. Смертельно опасное заболевание, которое передается также через кровь. Возбудителем является вирус иммунодефицита человека. Инкубационный период длится до 3 лет, никаких проявлений не наблюдается. Но болезнь подавляет иммунную систему.
Первые признаки ВИЧ похожи на симптомы гриппа:
- температура; ломота в костях;
- могут быть высыпания на теле;
- обострения стоматита.
Больной постоянно подхватывает простудные заболевания, которые протекают тяжело и не поддаются лечению. В конечном итоге пациент может умереть от простой царапины или банального ОРВИ.
4. Хламидиоз. Возбудитель болезни — бактерия хламидия. Симптомы хламидиоза у мужчин выражены неярко, маскируются под другие заболевания. Поэтому пациент начинает принимать лекарства, загоняя инфекцию вглубь.
При дальнейшем обострении у мужчины возникают следующие симптомы:
- выделения с неприятным запахом;
- зуд, боль при мочеиспускании;
- капли крови в моче;
- повышение температуры;
- утомляемость, слабость;
- боль при семяизвержении.
5. Трихомониаз. Занимает первое место среди ИППП. Возбудитель — влагалищная трихомонада. В отличие от женского, мужской трихомониаз проявляется слабо или вообще протекает бессимптомно. Основные признаки болезни: слизистые выделения по утрам, резь при мочеиспускании, утренние позывы в туалет с малым выделением урины. Трихомониаз при отсутствии лечения приводит к простатиту, импотенции, бесплодию.
6. Генитальный герпес. Скрытый период болезни длится до двух месяцев. Возбудитель — вирус простого герпеса. Характеризуется чередованием периодов обострения и ремиссии, вылечить болезнь невозможно, пациент на всю жизнь остается носителем вируса. Главные симптомы герпеса — это появление пузырьков на половых органах, повышение температуры, головные боли.
7. ВПЧ (вирус папилломы человека). Заболевание также является неизлечимым. Вирус долго дремлет в организме и обостряется при снижении иммунитета. Симптомами являются папилломы на половых органах. Существует три штамма ВПЧ: неонкогенный, слабоонкогенный и онкогенный. Последние два становятся причиной рака полового члена у мужчин.
8. Гепатит. Заражение гепатитом В и С происходит половым путем и через кровь. В группе риска находятся наркоманы, люди, ведущие беспорядочную половую жизнь. Также есть вероятность заражения при медицинских манипуляциях. Инкубационный период составляет 2-6 месяцев. При попадании в кровь гепатит дает быструю и яркую симптоматику.
При половом заражении болезнь имеет симптоматику, схожую с проявлениями ОРВИ:
- субфебрильная температура;
- слабость, утомляемость, упадок сил;
- головные боли;
- высыпания на теле.
На хронической стадии проявляются признаки поражения печени в виде горького привкуса во рту, рвоты, тошноты. На третьем этапе развивается желтуха. Гепатит воздействует на печень, вызывая цирроз, который приводит к летальному исходу.
9. Уреаплазмоз. Возбудитель — условно патогенная бактерия уреаплазма. Она присутствует в организме в небольшом количестве и не проявляет себя.
При снижении иммунитета размножается, вызывая следующие симптомы:
- небольшие выделения без запаха;
- боль и жжение в конце мочеиспускания;
- покраснение головки полового члена.
При длительном течении вызывает простатит и бесплодие.
10. Кандидоз (молочница). Является следствием активного размножения патогенных грибков кандида. У мужчин протекает бессимптомно. В некоторых случаях может быть белесый налет на головке полового члена, болезненность при половом акте.
Диагностика венерических заболеваний

Если вы подозреваете у себя заболевание, передаваемое половым путем, или у вас был секс с партнером, у которого позже появились какие-то странные симптомы, немедленно обратитесь к врачу. Гинеколог или инфекционист назначат вам необходимые анализы, проведут осмотр и выставят диагноз, если заражение все-таки произошло. Для выявления инфекций передаваемых половым путем используются следующие тесты:
- Анализ крови (признаки воспаления, реакция Вассермана);
- Анализ мочи (при уретритах);
- Мазки из уретры, влагалища и шейки матки (для микроскопии и выявления возбудителя);
- Мазки-отпечатки с дефектов кожи и слизистых;
- Иммуноферментный анализ (для определения антигенов);
- Полимеразная цепная реакция (для выявления генетического материала возбудителя);
- Специфические исследования на конкретных возбудителей (например, ряд анализов на гепатиты).
Скрининг
Скрининг – это комплекс анализов и исследований, который проходит человек, не имеющий симптомов заболевания. Скрининг проводится не только для выявления возможных венерических заболеваний, но и для ранней диагностики других болезней (например, скрининг в онкологии).
Кто и почему должен проходить скрининг?
Все люди, независимо от пола и возраста, должны регулярно сдавать кровь на ВИЧ. Даже если это маленький ребенок или пожилой человек, которые не имеют сексуальных контактов, это не дает 100% защиты, так как вирус иммунодефицита человека передается еще и через кровь, а значит, есть риск заразиться при инвазивных медицинских манипуляциях (например, операции).
Беременные женщины. В первый же визит гинеколог выписывает беременной направление на анализы на ВИЧ, гепатиты, хламидии, герпес, сифилис
Очень важно пройти этот скрининг, поскольку эти инфекции могут нанести непоправимый вред здоровью ребенка или даже привести к прерыванию беременности.
Девушки и женщины. Всем женщинам нужно регулярно посещать гинеколога и сдавать тест на вирус папилломы человека
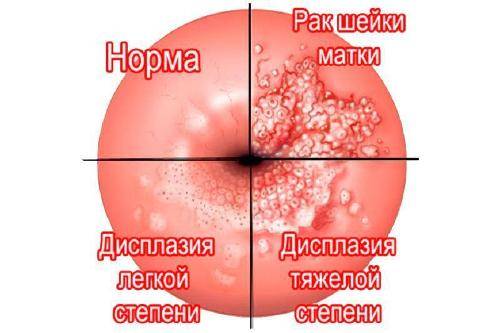
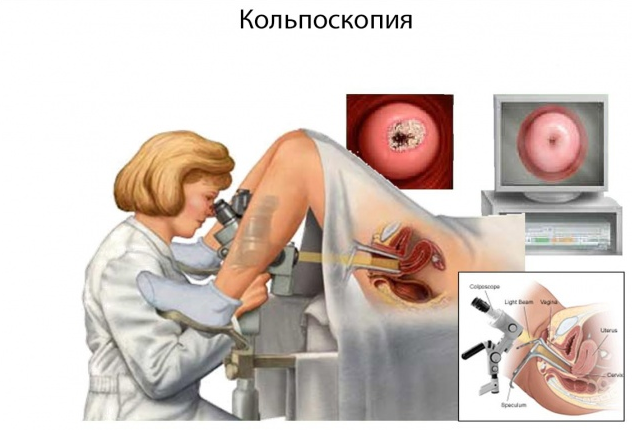
Опасность этой инфекции для женщин в том, что она может спровоцировать развитие рака шейки матки. Всем сексуально активным представительницам прекрасного пола следует внимательно следить за своим здоровьем и записываться к гинекологу сразу же, как только появятся хоть какие-то признаки нездоровья (зуд, болезненность, необычные выделения из влагалища).
Больные ВИЧ. В связи с особенностями основного заболевания, такие больные легко могут заразиться какой-то еще инфекцией, поэтому им следует регулярно проходить исследования и анализы, назначаемые инфекционистом.
Медикаментозные средства для профилактики ЗППП
Среди химических средств защиты от инфекций, передающихся половым путем, различают препараты, уничтожающие возбудителей при их внедрении в организм. Также медикаменты препятствуют проникновению патогенных микроорганизмов.
Чаще медикаментозная профилактика назначается врачом. В зависимости от ситуации и индивидуальных особенностей организма пациента доктор подбирает максимально эффективное средство и дозировку. Такая защита от венерических заболеваний позволяет практически в 75% случаев избежать инфицирования.
Спермициды
Данная группа препаратов применяется для предотвращения нежелательной беременности и заражения ЗППП.
Спермициды – это вещества, действие которых направленно на разрушение сперматозоидов. С целью профилактики венерических болезней спермициды применяются в сочетании с презервативом, что обеспечивает двойную защиту.
Взаимодействие химического и барьерного метода позволяет снизить вероятность инфицирования практически на 98%. Данная методика часто рекомендуется для применения молодым женщинам, которые меняют часто половых партнеров. Ведь согласно статистике, представительницы женского пола более восприимчивы к заражению, чем мужчины.
Свечи для профилактики назначаются врачом, наиболее известными являются:
- Защита от ЗППП в виде свечей – Эротекс (1 суппозиторий вводится во влагалище за 5-10 минут до полового контакта), вагинальные таблетки Фарматекс (вводится во влагалища за 10 минут до секса, действие контрацептивов длится в среднем до 2-х часов
- Контрацептин-Т – суппозитории вводятся во влагалище за 15 минут до секса, в положении лежа на спине, с разведенными ногами. Действуют по принципу барьерных методов защиты, предотвращая проникновение микробов во влагалище
После использования спермицидов приятные ощущения при сексуальной близости сохраняются. Однако иногда развивается побочное действие, которое проявляется неприятными симптомами дискомфорта и жжения в уретре.
Антисептические препараты
Среди антисептических средств чаще применяются такие, как:
- мирамистин
- хлоргексидин для профилактики используется чаще других растворов, что связано с его доступностью в плане ценовой категории и высокой эффективности
- гибитан
- бетадин
Перечисленные препараты применяются для местного использования. Некоторые из них используются для экстренной профилактики после незащищенного полового акта. Для этого производится обработка не только наружных половых органов, но и инсталляция уретры и влагалища.
Профилактическая вакцинация
Вакцины разработаны преимущественно для борьбы с гепатитом В и ВПЧ. Иногда проводится вакцинация девочек-подростков до начала сексуальной жизни для предотвращения развития рака шейки матки, который развивается на фоне вируса папилломы.
Вакцины били разработаны в Европе, но на сегодняшний день имеются и России. В некоторых учреждениях проводится бесплатная вакцинация девочек 12-13 лет.
Антибактериальные препараты
Антибиотики – это надежная защита от ЗППП, при условии правильного их использования.
Методика применяется после незащищенного полового контакта, препараты избираются врачом, как и схема терапии. Преимущественно антибактериальные средства применяются однократно в двойной дозировке.
Препараты эффективны при бактериальном возбудителе, их защита составляет порядка 80%. Наиболее действенными считаются препараты комбинированного действия – антибиотики в сочетании с антимикотическим действием.
Применяются для защиты от ЗППП при локализации возбудителя в анусе, ротовой полости и в слизистой влагалища, уретры.
К широко известным антибактериальным средствам защиты от половых инфекций относятся:
- пенициллины – Амоксициллин (разовая доза составляет 500 мг, при необходимости увеличивают до 1 г), Бициллин-5 (средняя разовая дозировка составляет 1,5 млн. единиц)
- макролиды – Азитромицин (таблетки для приема внутрь — 500 мг однократно)
- комбинированные лекарства – Сафоцид (один раз перорально пьют 4 таблетки, при необходимости врач назначает повторны й прием)
- производные фторхинолонов – Офлоксацин (200 мг однократно для перорального приема)
- аминогликозиды – Спектиномицин (дозировка назначается врачом)
Как правило, после медикаментозной профилактики необходимо сдать анализы на ЗППП, чтобы полностью удостовериться в отсутствии инфекционного возбудителя.
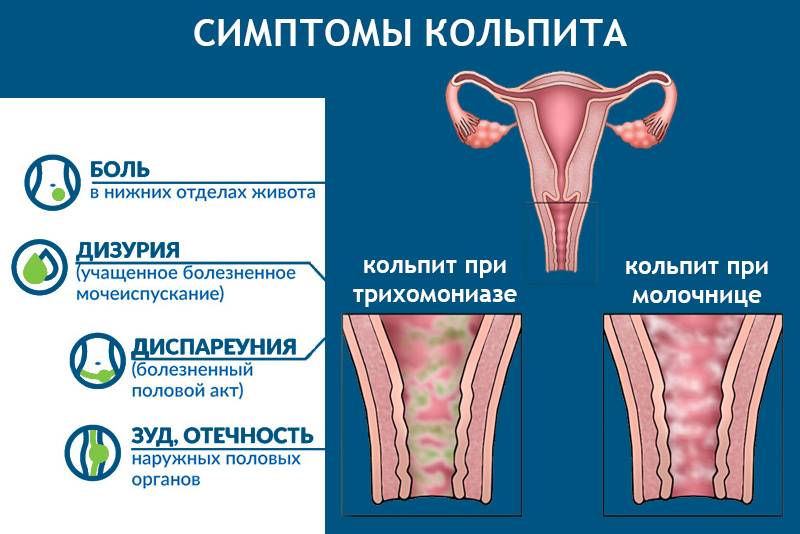
Симптомы заболевания
Они могут быть абсолютно различными:
- Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.
- Также это выделения из половых путей, характер при разном воспалении различный, но всегда патологический.
- Кроме того, это может быть зуд и жжение в области половых органов. В некоторых случаях подобный признаке воспаления настолько выражен, что нарушает образ жизни женщины и приводит к повышению нервной возбудимости.
- Может возникать и нарушение общего состояния, оно выражается в проявлении интоксикации, связанной с воспалительным процессом, повышением температуры тела и в некоторых случаях изменением работы органов и систем.