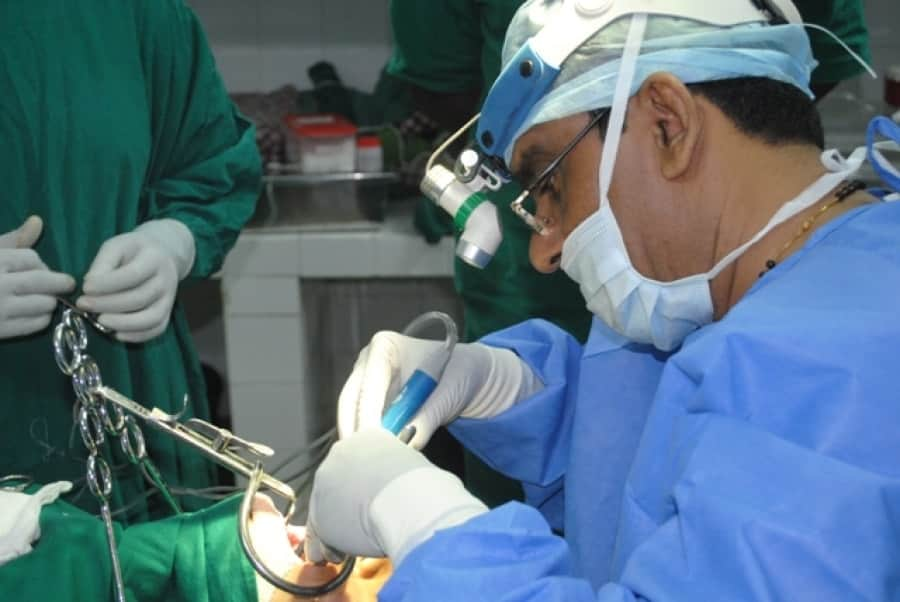
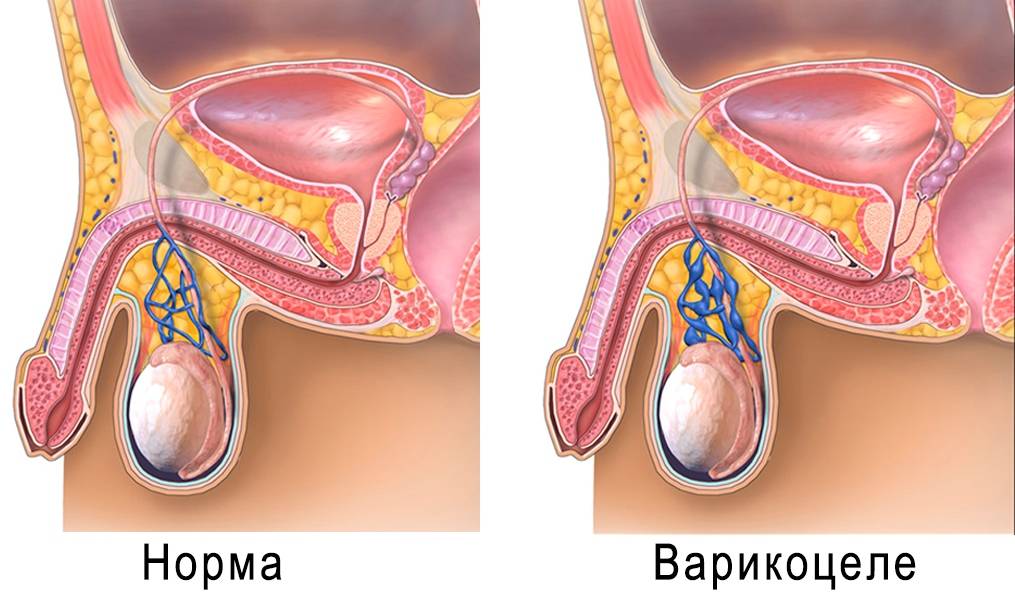
Лапароскопия как лучший метод устранения варикоцеле
Перед проведением этой операции больной проходит тщательное обследование, сдаёт необходимые анализы. При наличии воспалительных заболеваний хронического характера в груди или брюшной полости, необходимо провести предварительный курс лечения.
Когда общий курс оздоровительных мероприятий пройден, то перед вмешательством пациенту нельзя принимать пищу в течение 12 часов, для очищения кишечника. Сама операция заключается в том, чтобы ввести в внутрь живота через проколы инструменты лапароскопа и микрокамеру.
При этой хирургической технике в брюшную полость нагнетается нейтральный газ. Визуальная картина брюшной полости поступает на монитор, по которому осуществляется контроль за ходом проводимых манипуляций.
Достоинства лапароскопии:
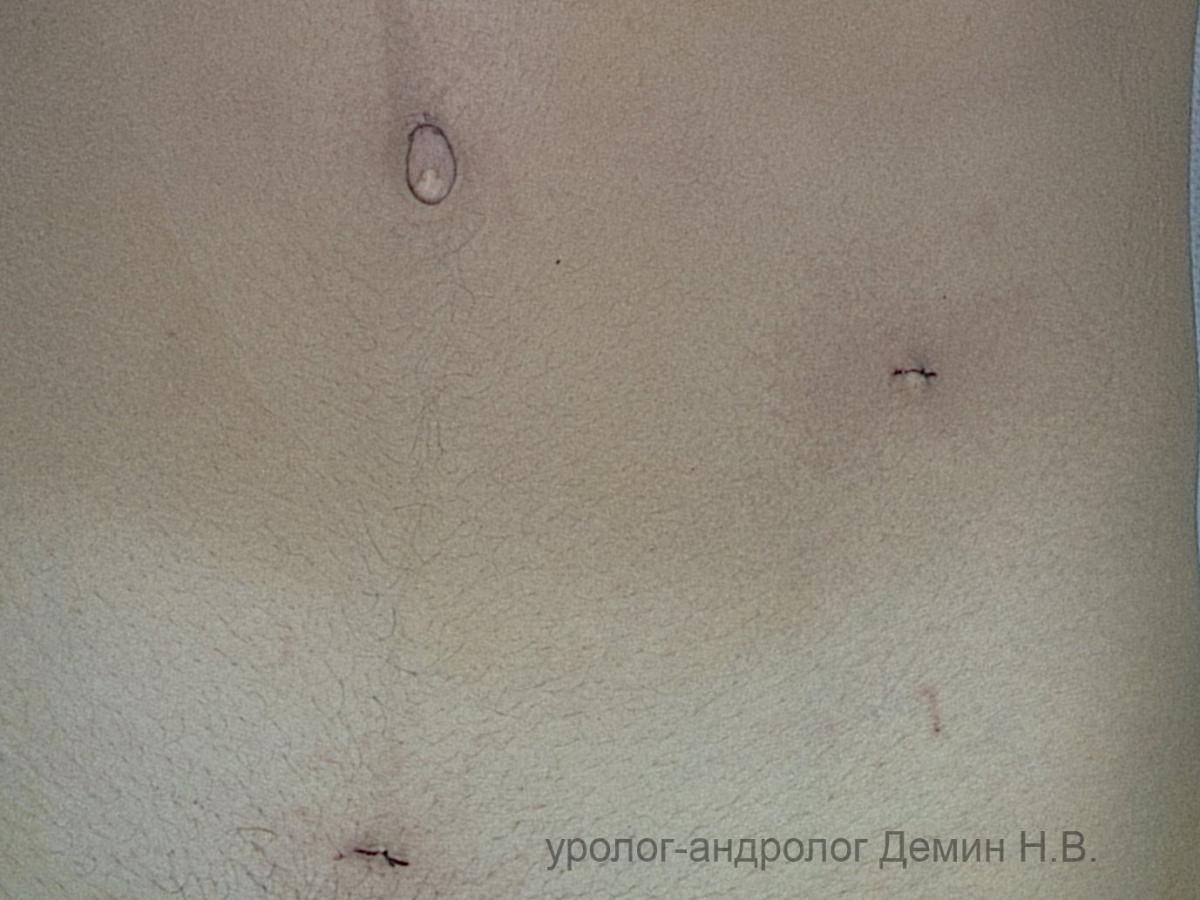
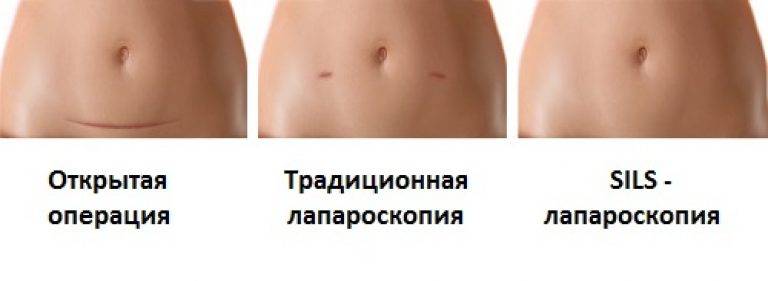
- проколы или разрезы в брюшной стенке минимального размера;
- практически не остаётся следов на коже живота;
- короткий восстановительный период;
- высокое качество оперативного вмешательства обусловлено хорошим обзором для хирурга через видеокамеру;
- не требуется длительного пребывания больного в стационарных условиях клиники;
- минимальный риск и полный контроль;
- требует всего 30-60 минут времени;
- восстановительный период в домашних условиях не более 2 недель.
Относительные минусы:
- вмешательство проводят под общим наркозом, что не всегда возможно;
- высокая цена, доступная не каждому;
- квалификация хирурга должна быть высокой;
- имеется возможность для появления рецидивов заболевания и в некоторых случаях образуется водянка яичка.
В период реабилитации при различных осложнениях назначается определенная схема лечения:
- Обезболивающие средства. Диклофенак ( 25–50 мг 2-3 р/сут.; 1 амп. 2 р/день в/мышечно), Кетонал (1 амп. 1-2 р/день в/м в течении 3-х дней).
- Противовоспалительные средства. Ибупрофен (2-3 таб.(400-600 мг) 3- 4 р/сут.), Диклофенак ( 25–50 мг 2-3 р/сут.; 1 амп. 2 р/день в/мышечно).
- При присоединении инфекции назначаются антибиотики. Цифран (500 мг через 12 часов).
- Применение сульфаниламидных препаратов (противомикробное средство). Срептоцид (проводят ежедневные перевязки). Уросульфан (по 0.5-1 гр. от 3 до 5 дней, в течение 6-14 дн.).
Показано лечение пиявками (особенно при рецидивах и осложнениях). С помощью гирудотерапии разжижается кровь, улучшается кровоток и ускоряется отток лимфы. Лечебные сеансы проводятся один раз в день (в 7-10 дней) по 15 минут и более (зависит насыщения пиявки кровью).
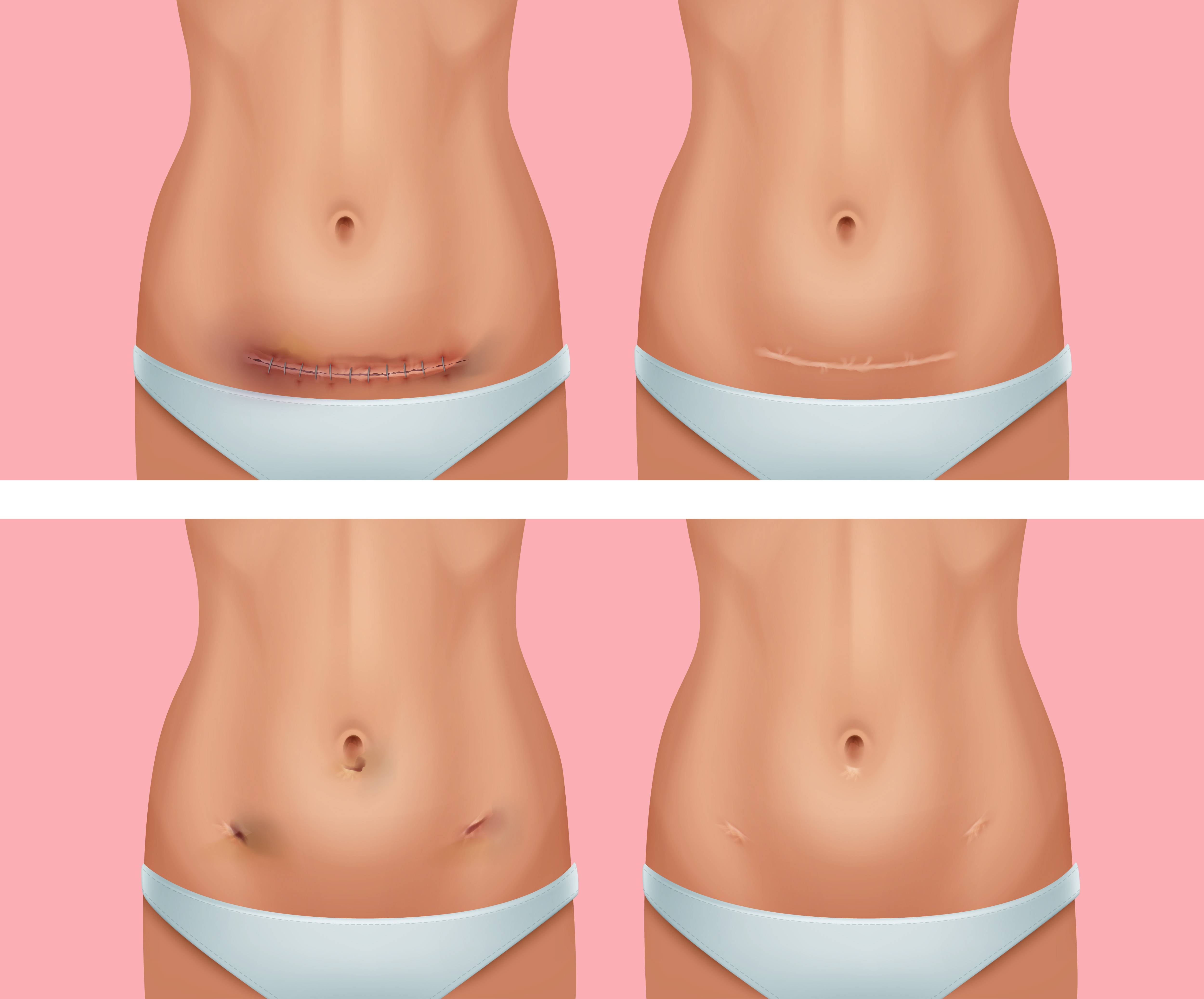
Период восстановления может быть продлен врачом, если пациент жалуется на возникающие боли в области паха или при медленном заживлении шва.
Если оперативное вмешательство прошло благополучно и процесс восстановления проходит без осложнений, то у мужчины появляется шанс стать отцом (раньше двух лет). Это можно выяснить при проведении спермограммы. Улучшается спермогенез в 30 — 89 % случаев.
После того как врач выписал пациента домой восстановительный процесс будет происходить дома
Здесь важно соблюдать:
- для уменьшения болей можно положить пузырь со льдом или холодную грелку, проложив между льдом и поверхностью кожи ткань (держать 10-20 мин);
- режим бодрствования и сна;
- при усталости необходим отдых;
- нужно начинать двигаться через день;
- показаны прогулки на свежем воздухе (ежедневно), способствующие повышению притока крови и предотвращению воспалительного процесса в легких, запоров;
- соблюдение диеты: присутствует обычный рацион с низким содержанием жиров, должны присутствовать кисломолочные продукты, фрукты и овощи, без алкоголя (при запорах показано слабительное);
- соблюдение питьевого режима.
ВАЖНО! Чтобы реабилитационный период прошел легко и без осложнений, необходимо обязательное выполнение назначений и рекомендаций лечащего врача
Осложнения повторного вмешательства
При применении современных технологий опытными хирургами, осложнения после манипуляции не прослеживаются. Многие лица могут сталкиваться с такими изменениями, как:
- отек с одной или обеих сторон мошонки, который устраняется сам через короткое время (для профилактики отечности пациентам рекомендуют носить специальную конструкцию);
- боль и тяжесть в мошонке, которая исчезает после использования нестероидных противовосполительных составов и антибиотиков (глюкокортикостероиды назначает врач в крайних случаях);
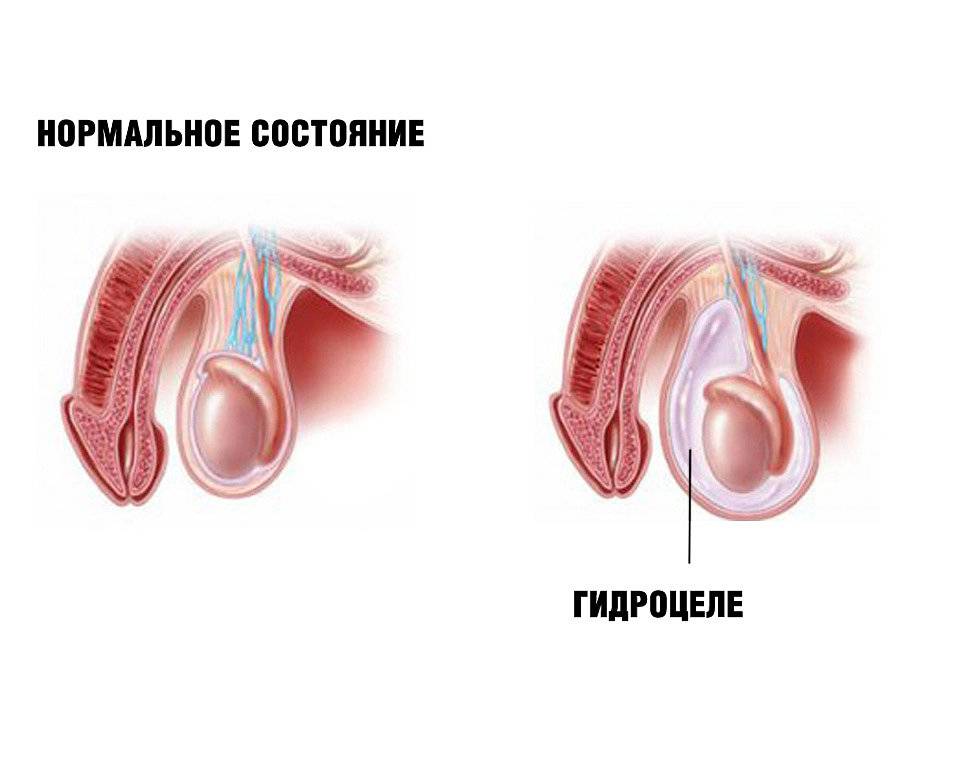
- гидроцеле – распространенное осложнение, с которым сталкивается 50% пациентов (патология проходит через 10 месяцев без лечения);
- гипотрофия и атрофия яичек прослеживается при проведении вмешательств по некоторым радикальным методам.
При выборе склеротерапии в качестве метода воздействия у мужчины может прослеживаться аллергия на вводимый склерозант. Для исключения анафилактического шока, отека Квинке и других генерализованных реакций пациенту рекомендуют оставаться в хирургическом отделении под контролем медицинского персонала.
Препараты для пожилых
С возрастом суставы человека слабеют и реагируют на любую повышенную нагрузку болью. Около 80% пожилых людей страдают остеоартрозом, главными симптомами которого являются болезненные ощущения в суставах и нарушение их подвижности. Лекарство от боли в суставах ног или рук для пожилых подбирается с учетом сопутствующих хронических патологий.
Мази от боли в суставах, связках и сухожилиях для пожилых людей можно разбить на несколько групп:
- Болеутоляющие. Эта категория представлена различными видами НПВС либо веществами с отвлекающим или раздражающим эффектом.
- Стимулирующие регенерацию суставного хряща. К ним относятся мази и гели с хондропротекторами, веществами, улучшающими кровообращение и обмен в тканях, например, димексидом. Примеры хондропротекторов для местного нанесения: Хондроксид гель либо мазь, Терафлекс М.
| Торговое название | Действующее вещество | Страна‐производитель |
|---|---|---|
| Вольтарен эмульгель | диклофенак | Швейцария |
| Фастум гель | кетопрофен | Германия |
| Никофлекс | димексид, экстракт стручкового перца | Венгрия |
| Индометацин мазь | индометацин | Болгария |
| Найз гель | нимесулид | Индия |
| Нурофен Экспресс | ибупрофен | Великобритания‐Испания‐Россия |
| Амелотекс | мелоксикам | Россия |
Примеры хондропротекторов в таблице.
| Торговое название | Действующий компонент | Страна‐производитель |
|---|---|---|
| Хондроксид | хондроитина сульфат | Россия |
| Терафлекс Хондрокрем Форте | хондроитина сульфат и мелоксикам | Россия |
| Живокост с хондроитином | экстракт живокоста, хондроитин и ментол | Россия |
| Хондроитин‐АКОС | хондроитина сульфат и димексид | Россия |
Эти средства повышают возбудимость нервных рецепторов, расширяют просвет сосудов, насыщают ткани кислородом и питательными веществами, как следствие сочленение быстрее восстанавливается.
Справка. Медики рекомендуют комбинировать местнораздражающие и противовоспалительные средства, чтобы быстрее устранить неприятные симптомы.
Капсикам купирует воспалительный процесс и боль
Эффективные местнораздражающие средства:
- Капсикам на основе камфоры, нонивамида, бензилникотината. Этот препарат расширяет сосуды, устраняет воспалительный процесс, за счет раздражения гиалинового хряща и окружающих тканей. Суточная доза мази – до 6 г.
- Эспол содержит эфирные масла (лаванда, кориандр) вытяжку из горького перца, ланолин. Применяется после травм костных соединений. Противопоказания: дети младше 12 лет, астма, функциональная недостаточность печени, экзема. Однократная доза – 2 г.
- Беталгон с никобоксилом, нонивамидом показан при механических травмах, остеохондрозе. Запрещено втирать в кожу с ранами или сыпью. Обработанное место рекомендуется утеплить.
Все вышеописанные средства избавляют от суставной боли, применять их можно 2 – 3 раза за сутки.
Профилактика заболевания
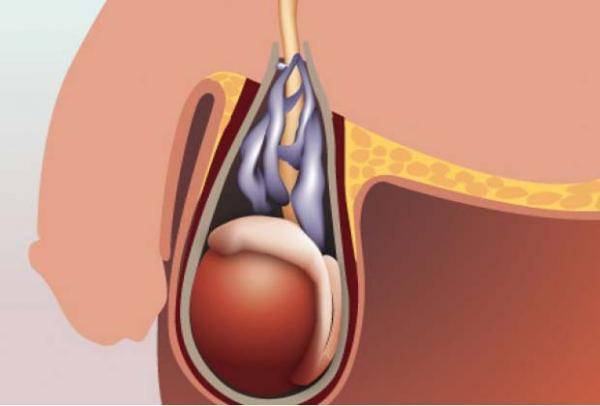
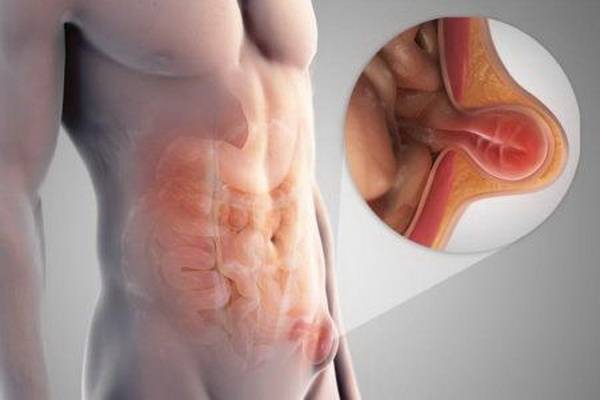
Патологические изменения, происходящие в сосудах мошонки, предотвратить невозможно. Но важным профилактическим методом остается осмотр яичек. Если оно здоровое, то у взрослого мужчины его длина составит 4см и ширина 3 см. Причем расположены она на разных уровнях: первое будет выше левого. Выполнять осмотр яичек нужно каждый месяц, чтобы своевременно можно было обнаружить изменения форме размерах мошонки, яичек
Во время осмотра важно обращать внимание на следующие патологические изменения:
- Уплотнения или шишки в равном или левом яичке;
- Образование жидкости в мошонке;
- Ощущения тяжести в мошонке, боль или дискомфорт в яичке и мошонке;
- Отечность и увеличение в размерах яичек.
Лапароскопия – это эффективный метод терапии варикоза мошонки у мужчин. Благодаря ей удается нормализовать пораженные сосуды и запаять их. Рассматриваемый метод считается не только одним из эффективных, но и безопасных. Проводить лапароскопию можно только после того, как была точно определена причина патологии. Выполняют ее под наркозом, а уже через 7 дней больного выписывают домой. Риск развития осложнений минимальный, а возникать они могут только по причине не соблюдения рекомендаций врача в реабилитационный период.
Какие гормональные препараты вы принимали для стимуляции овуляции?
Poll Options are limited because JavaScript is disabled in your browser.
Особенности проведения
Перед началом лапароскопической
Инструментальное оснащение
Операционная, в которой будет проводиться лапароскопия варикоцеле, должна быть оснащена следующими инструментами и оборудованием:
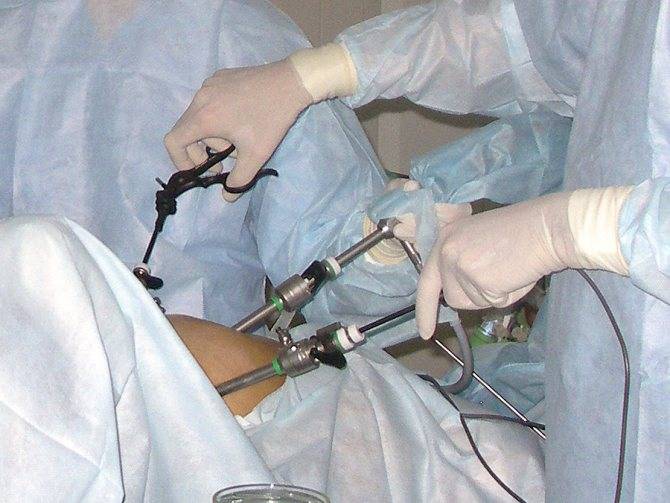
- Основным инструментом операционного процесса является лапароскоп. Это тонкая трубка из пластмассы, один конец которой оснащен микроскопом, на противоположном конце располагается окуляр.
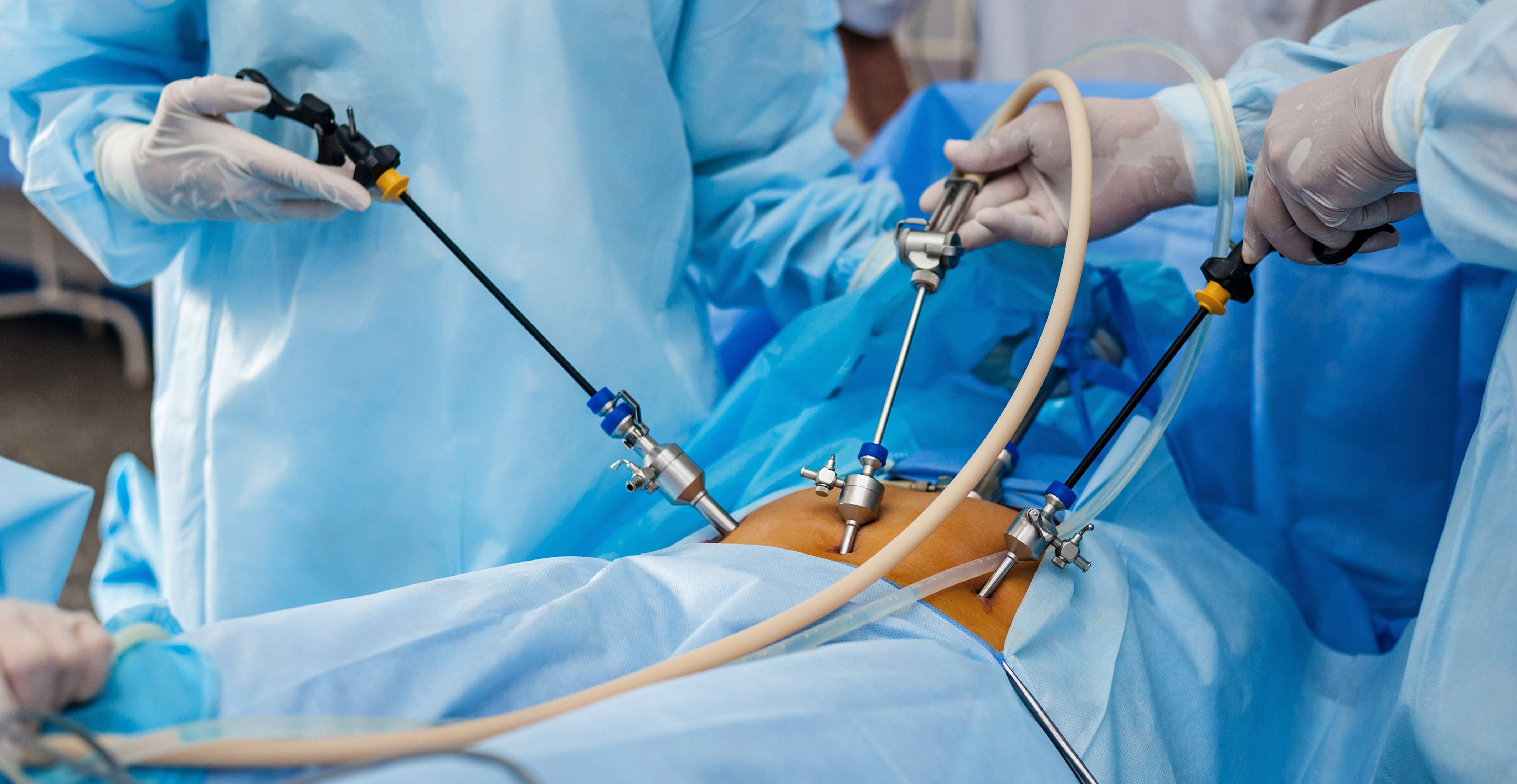
- Троакары – три полых трубки, используемых при лапароскопии для доставки вовнутрь организма хирургических инструментов. Для введения трубок в брюшную полость, в ней делают несколько небольших надрезов.
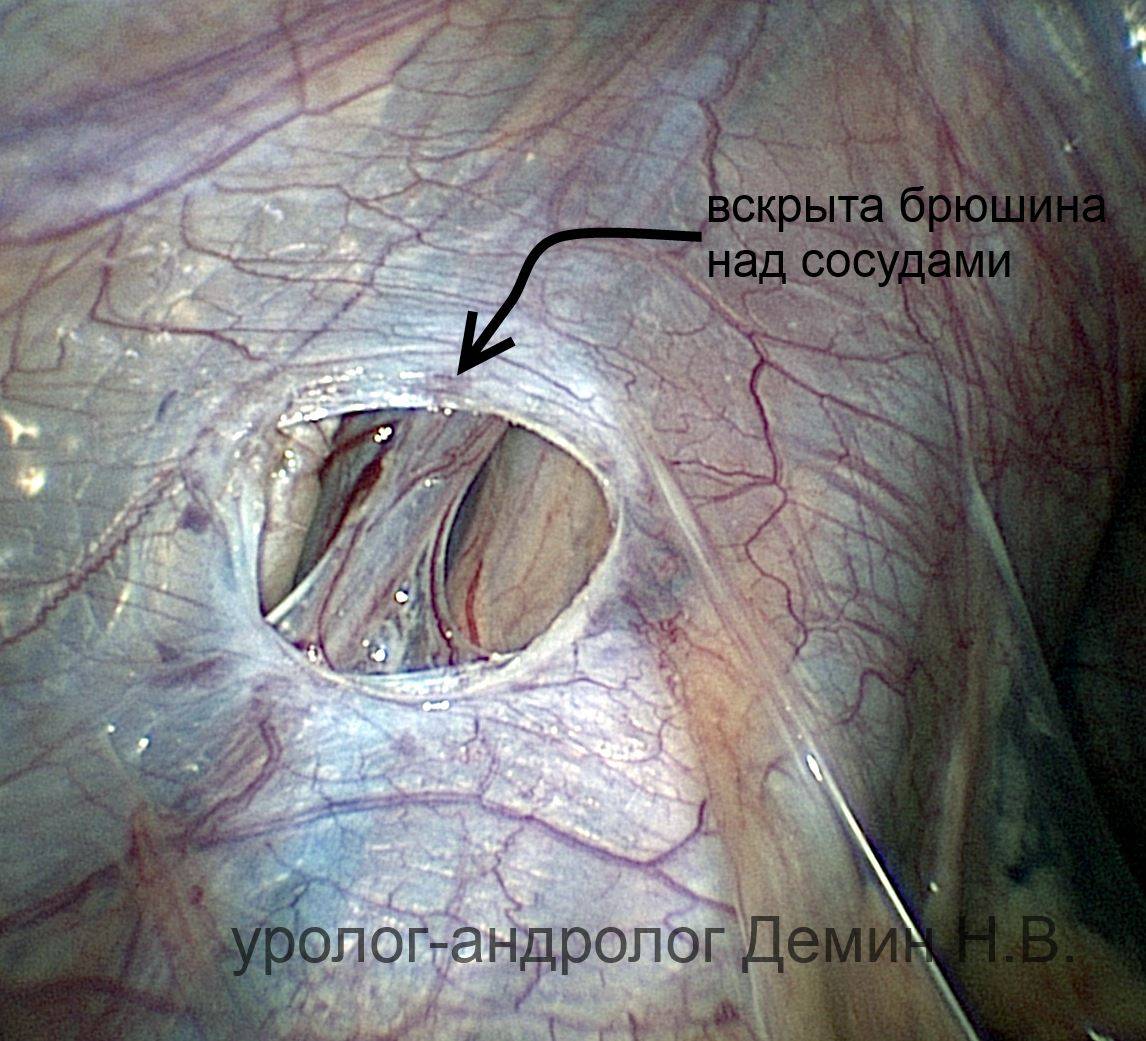
- Используя иглу Вереша, хирург делает прокол под пупком, через который в брюшную полость поступает углекислый газ. В расширенном газом пространстве врачу удобнее орудовать инструментами, чтобы не повредить соседние органы.
- Специальные инструменты для хирургии (ножницы, диссекторы), а также инструмент (клиппер), позволяющий накладывать мелкие клипсы. Врачу потребуется игла с нитью для зашивания проколов, антисептический материал для наложения повязок.
Операционная, в которой проводится лапароскопическая варикоцелэктомия, оснащена монитором, на который передается изображение с видеокамеры, находящейся внутри брюшины пациента. Благодаря камере, врач получает реальную визуализацию полости, что позволяет точно определить участки с узловыми скоплениями, выделить расширенную вену и перевязать ее.
Этапы лечения
Выбор типа анестезии осуществляет хирург, если отсутствуют осложнения, общий наркоз можно заменять местной анестезией. Перед постановкой наркоза, пациента укладывают на спину на операционном столе так, чтобы тело было приподнято на 15 градусов. Позиция необходима для смещения органов брюшины, чтобы хирург мог беспрепятственно добраться до семенных канатиков. После подачи анестезии, начинается лапароскопия варикоцеле.
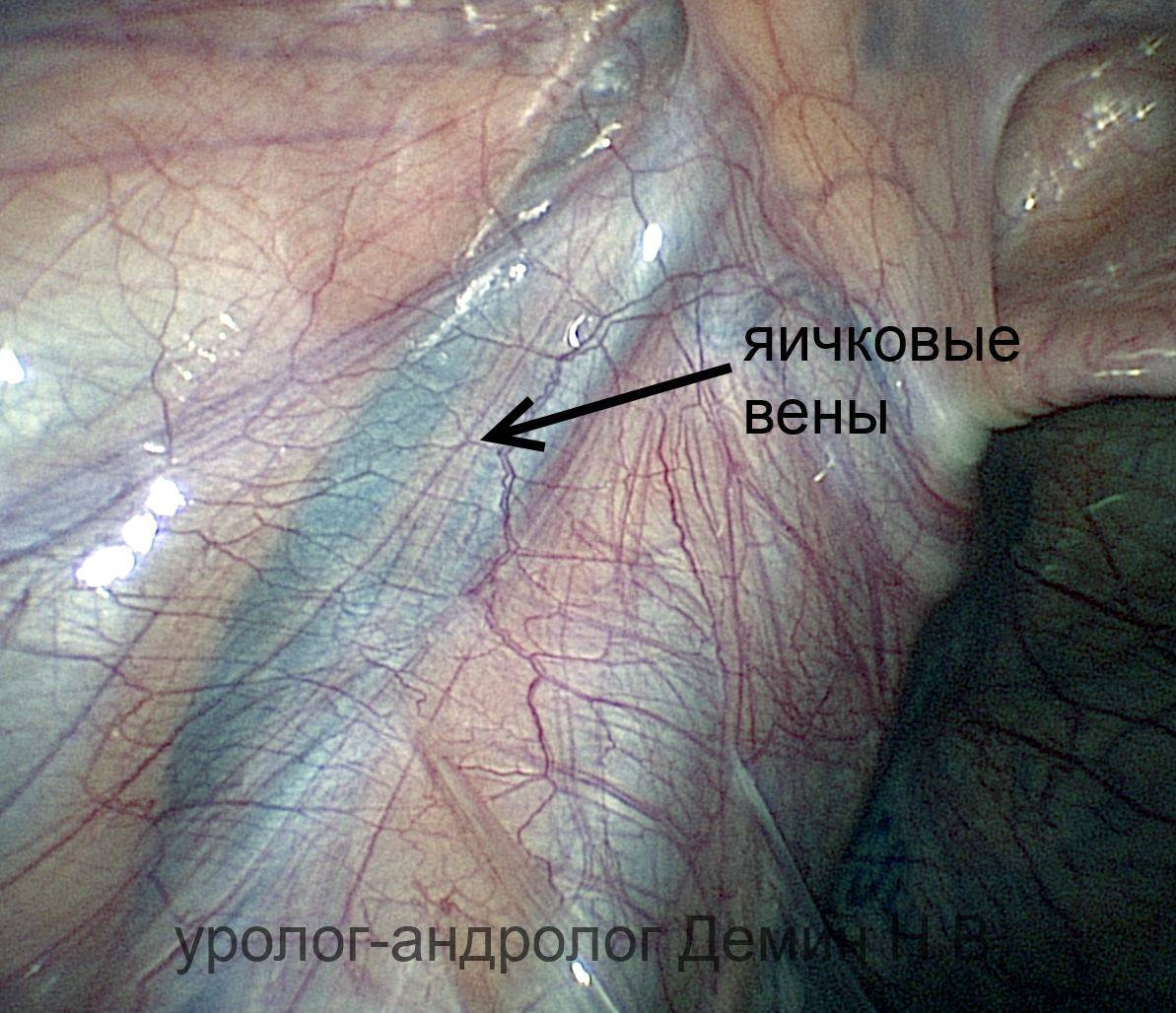
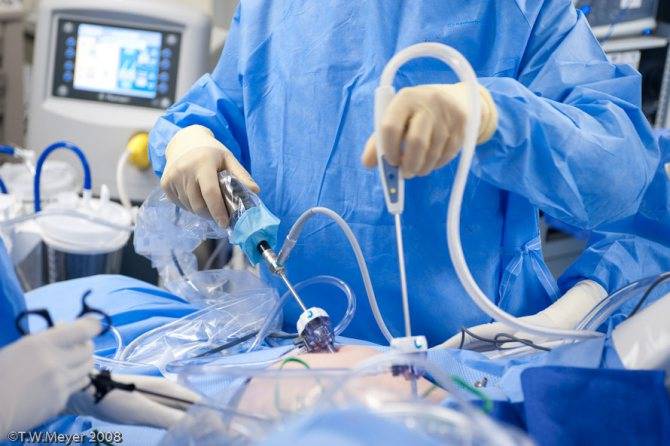
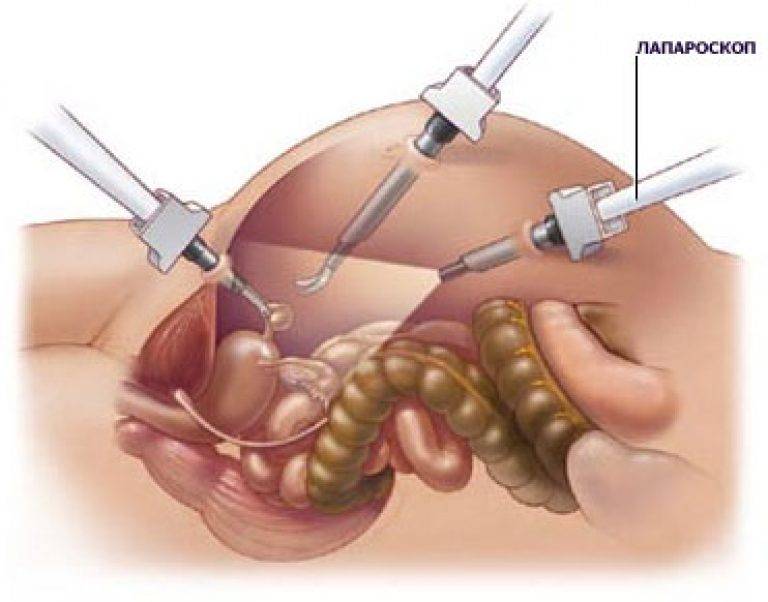
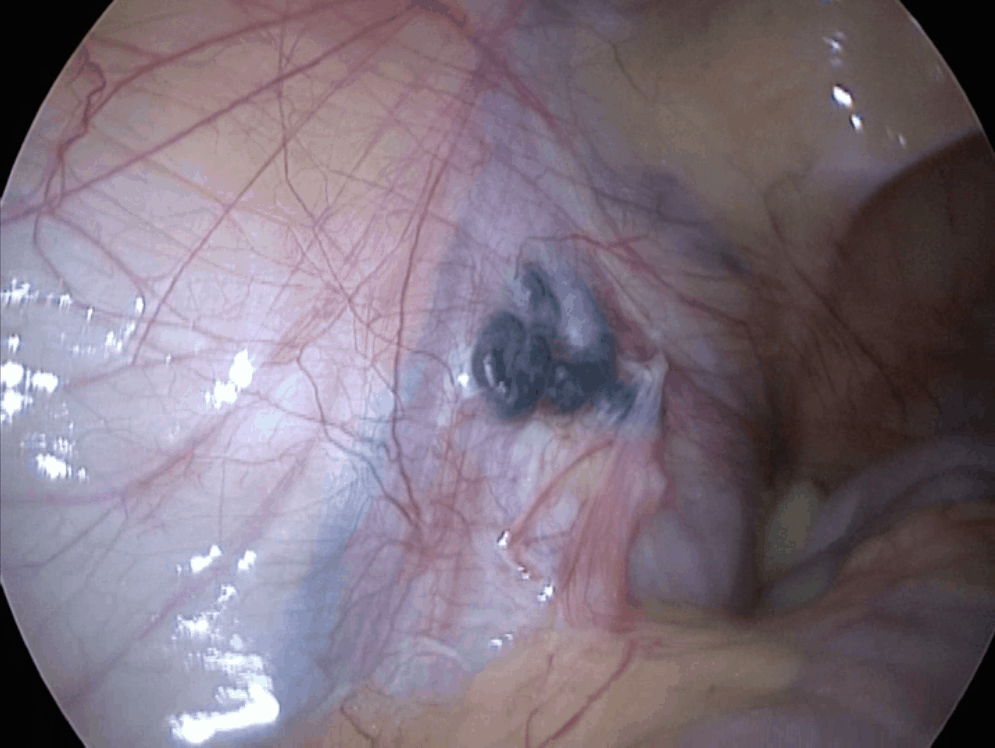
- Через прокол передней брюшной стенки иглой Вереша, брюшина заполняется углекислым газом с автоматической подачей. Иглу хирург удаляет, а через сделанный ею прокол при помощи троакара доставляет в полость лапароскоп. Прибор позволяет осуществить обзорную лапароскорию внутренних органов, обнаружить яичковую вену перед удалением варикоцеле.
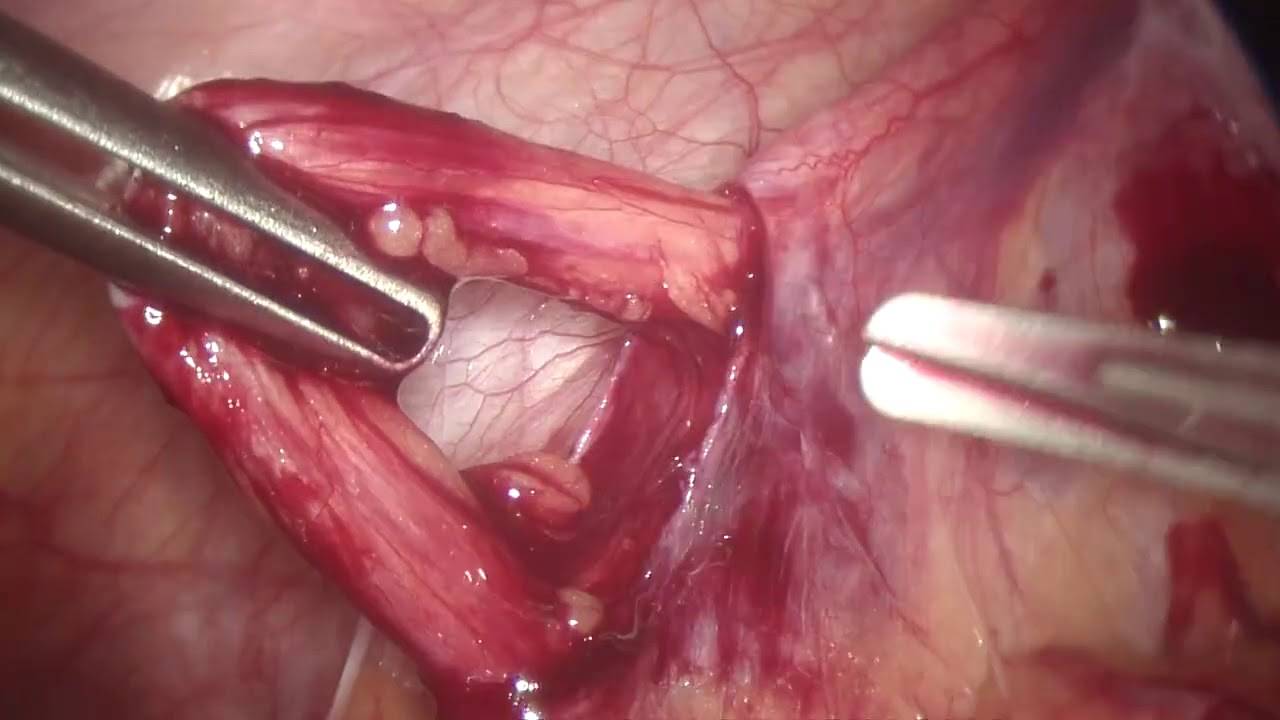
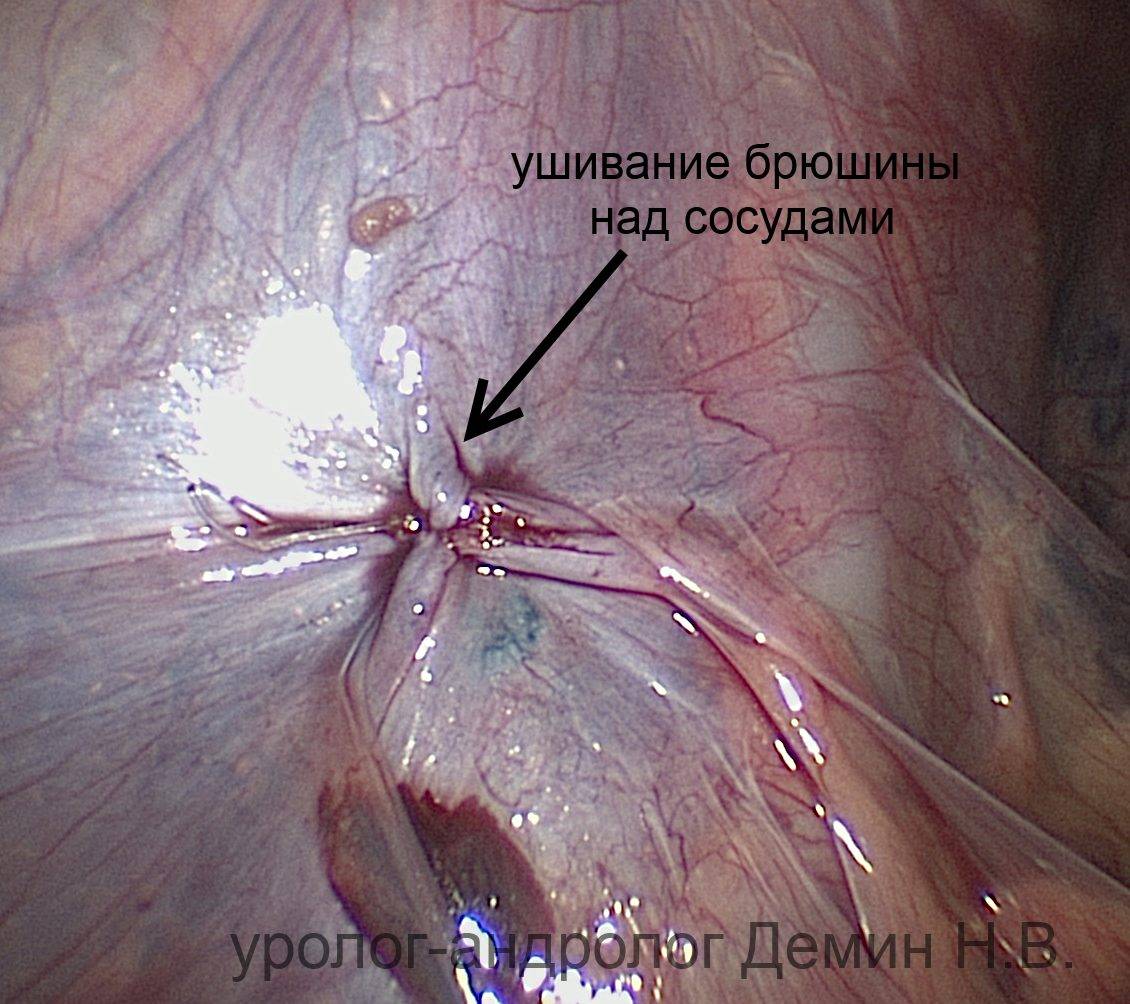
- Пациента переводят в позу Тренделенбурга путем наклона стола, чтобы сместить кишечник и внутренние органы. Через два дополнительных троакара в полость погружают хирургические манипуляторы для удаления венозных узлов. Получив доступ к сосудистому пучку, врач вскрывает поверхность над местом расположения яичковой вены, пользуясь монополярной коагуляцией.
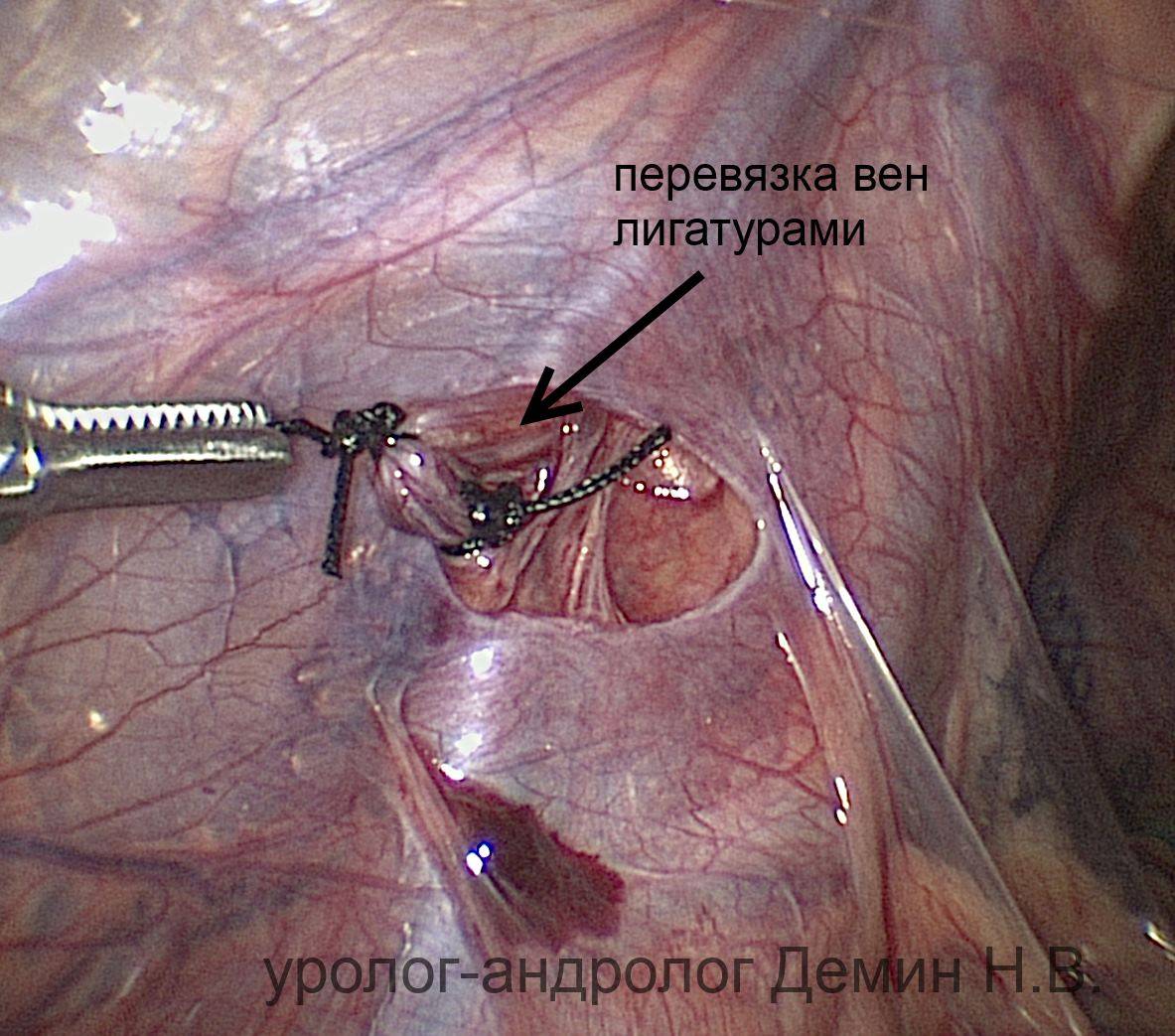
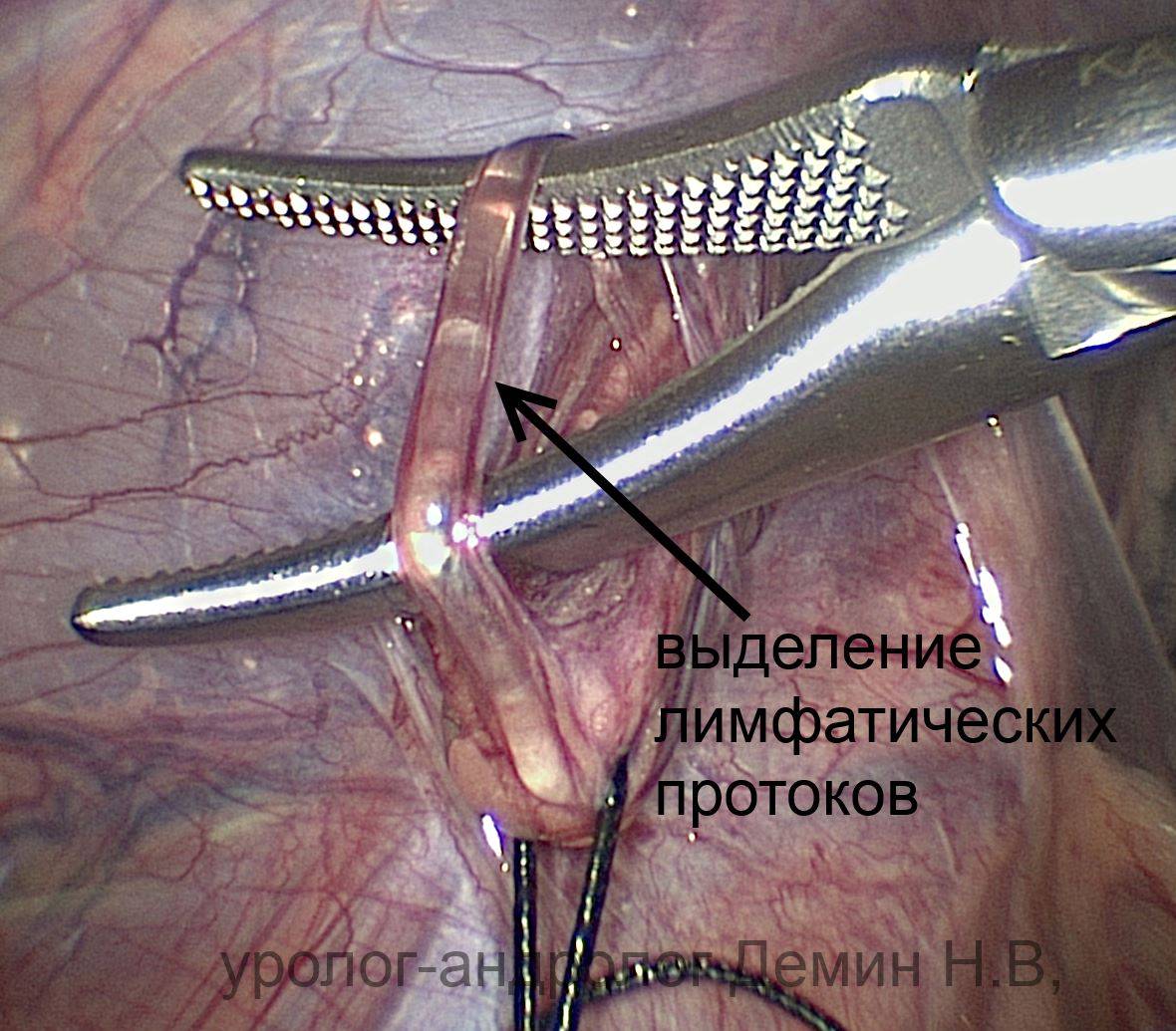
- Получив доступ к проблемной вене, ее следует отделить от основной артерии, тканей, лимфатических протоков, чтобы исключить возможность их повреждения во время лапароскопии. Мобилизованный сосудистый пучок перевязывают специальными нитями (лигатуры) либо клипируют при помощи титановых клипс. Это приводит к иссечению нескольких миллиметров вены между клипсами.
- На завершающем этапе лапароскопического лечения варикоцеле врач прижигает мелкие сосуды, останавливая кровотечение и контролируя венозный отток крови из яичка. Из брюшной полости удаляют все манипуляторы, а также троакары, откачивают газ. На раны немедленно накладывают швы рассасывающимися нитями либо закрывают лоскутами стерильного пластыря.
В отзывах о проведении лапароскопической варикоцелэктомии, специалисты рекомендуют фрагменты иссеченных участков семенной вены отправлять на гистологическое исследование.
Просмотр полнометражного видео знакомит с ходом проведения лапароскопической варикоцелэктомии слева у пациента 18 лет. После ревизии варикоцеле второй стадии возникла необходимость обработки дополнительных коллатералей левой гонадной вены.
К недостаткам малоинвазивного метода лапароскопической варикоцелэктомии, по отзывам пациентов, можно отнести следующие аспекты:
- Необходимость подачи общего наркоза;
- Высокую стоимость операции из-за применения дорогостоящего оборудования;
- Хирург, выполняющий операцию, должен иметь высшую квалификацию.
Лапароскопия по удалению
Лечение варикоцеле
Консервативная терапия варикоцеле венотониками эффективна лишь в случаях, когда локальное расширение кровеносных сосудов имеет простой характер, и совершенно бесперспективно при обширной варикозной трансформации. Эти лекарства укрепляют стенки вен и улучшают кровообращение (в таблеточной форме: Флебодиа, Детралекс, Эскузан, Трентал, Анавенол, Венарус, наружные средства: Лиотон 1000, Троксевазин, Вариус-гель, Венолайф).
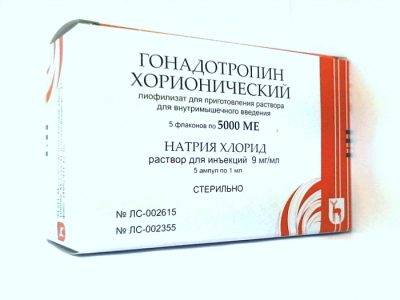
Неплохой результат при консервативном способе лечения дают препараты хорионического гонадотропина и цитрат кломифена, стимулирующие сперматогенез на ранних стадиях варикоцеле при пониженном уровне тестостерона и нормальном объеме яичек.
Обоснованными показаниями для этого являются следующие факторы:
- Болезненные ощущения в мошонке.
- Бесплодие.
- Необходимость устранения эстетического дефекта яичка.
В настоящее время существуют различные виды операций по лечению варикоцеле, всего их насчитывается порядка 120. Наиболее часто применяют следующие способы:
- Операция по Иваниссевичу. В паховой складке подвздошной области делают рассечение размером 5-6 см, раздвигают косые и поперечные мышцы брюшины, на задней поверхности брюшинного мешка находят яичковую вену, производят ее перевязку и пересечение, что препятствует обратному кровотоку. Методика Иваниссевича имеет хорошие показатели по спермограмме (80% больных), но также и высокий риск повторного возникновения варикоцеле (до 40% случаев).
- Операция Паломо. Заключается в том, что перевязывается не только яичковая вена, но и артерия, сопровождающая ее в виде тонкого извитого ствола. Продолжительность всей процедуры – около 30 минут. Главная концепция этого метода состоит в том, что причина варикоцеле кроется не только в венозном рефлюксе крови, но и в избыточном притоке ее по яичковой артерии. Операция по удалению варикоцеле не вызывает ухудшения кровоснабжения яичка и его атрофию, если не нарушен приток крови по наружной семенной артерии. Патоспермия при этом устраняется за более длительный период времени, чем после лечения по Иваниссевичу, а количество рецидивов меньше.
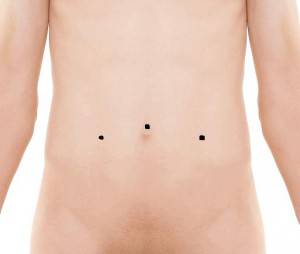
- Лапароскопия варикоцеле – операция с применением троакаров, проводится под общим наркозом. В трех точках брюшной полости вводятся троакары в виде полых трубок диаметром 5 мм, врач находит вены. Для более четкого выявления кровеносных сосудов проводят пробу Вальсальвы – сдавливают и оттягивают яичко вниз. В забрюшинное пространство вводят анестетик – раствор прокаина и делают разрез 1,5-3 см над сосудами, отделяют вены от артерии, прижимают их специальными клипсами и пресекают. Затем повторяют пробу Вальсальвы для того, чтобы проверить отсутствие кровотечения. Троакары удаляют и ушивают кожу. Лапароскопия варикоцеле позволяет уменьшить болезненные ощущения после операции по сравнению с традиционными хирургическими методиками.
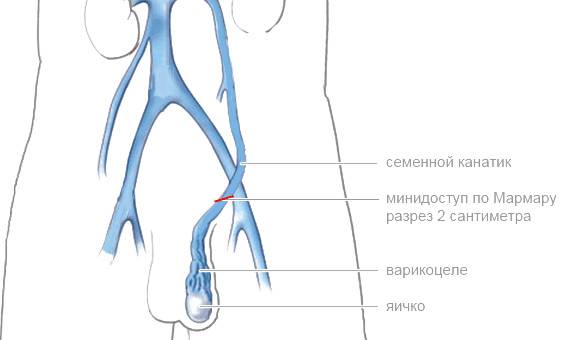
- Операция Мармара при варикоцеле (микрохирургическая операция варикоцеле, или по-другому – субингвинальная варикоцелэктомия) считается «золотым стандартом» для лечения болезни в любой стадии, в том числе протекающей бессимптомно.
Типы линз для очков
Главное предназначение очков, которые имеют диоптрии – это коррекция зрения. По своей функциональности подобная продукция может классифицироваться на:
- Приборы для работы.
- Бытового использования.
- Очки для отдыха.
- Очки для занятия спортом.
Оправы могут иметь разнообразные виды, и благодаря этому каждый человек может подобрать для себя лучший вариант. Спортсмены выбирают прочные оправы, которые отлично подойдут для занятия спортом. Мужские и женские спортивные очки чаще всего изготовляют из прочного пластика или титана. Основное преимущества подобных материалов заключается в повышенной прочности. Также в последнее время начали появляться модные оправы для очков из кевлара.
Для того, чтобы выбрать правильно очки для зрения в 2018 году, необходимо иметь представление о том, какие виды существуют вообще. В зависимости от вида проблемы существуют очки для коррекции близорукости, дальнозоркости, астигматизма и с бифокальными линзами.
Пластиковые более легкие, их сложно повредить. На них легче появляются царапины, с течением времени поверхность мутнеет. Снижение температуры окружающей среды и нахождение определенное время в таких условиях приводит к тому, что пластик легко может ломаться.
Выбрать модные очки в 2018 году – это не самое главное, важнее научиться правильно сочетать различные виды оправы с одеждой.
- Женские очки в стиле ретро подойдут для сочетания с молодежным, ретро или деловым стилем.
- Полукруглая оправа пользуется спросом в течение нескольких сезонов: такая форма придает взгляду особую выразительность и привлекательность. Цвет обрамления может быть как однотонным, так и в пестром стиле (например, леопардовый цвет).
- Женские очки округлой формы идут далеко не всем, поэтому не каждая женщина осмелится применить такой стиль. Крупные круглые очки прекрасно сочетаются с любым стилем.
- Для молодых женщин прекрасно подойдут эксперименты с мужской формой очков. Подчеркнуто строгая форма с четкими линиями преображает женское лицо.
- Винтажной называют такую форму, при которой верхняя грань очков имеет квадратную форму, а нижняя часть закругленные грани. Эта форма особенно любима людьми креативными, творческими.
- Форма «авиаторы» позаимствована у солнцезащитных очков. Такие очки у переносицы имеют меньший диаметр, а у края глаза – больший. Часто такие очки можно встретить в западных фильмах у представителей полиции.
Ход операции
Вид анестезии выбирается согласно показаниям и пожеланиям пациента. Это может быть спинальный, общий или местный наркоз. Последний является предпочтительнее, поскольку позволяет легче прийти в себя после операции.
Пациент получает инъекцию мидазолама гидрохлорида и фентанина цитрата в вену.
Примечание. Первое средство используется в качестве седативного и противоэпилептического препарата. Фентанил цитрат является мощным обезболивающим средством. Он служит в качестве основного или дополнительного средства для анестезии.
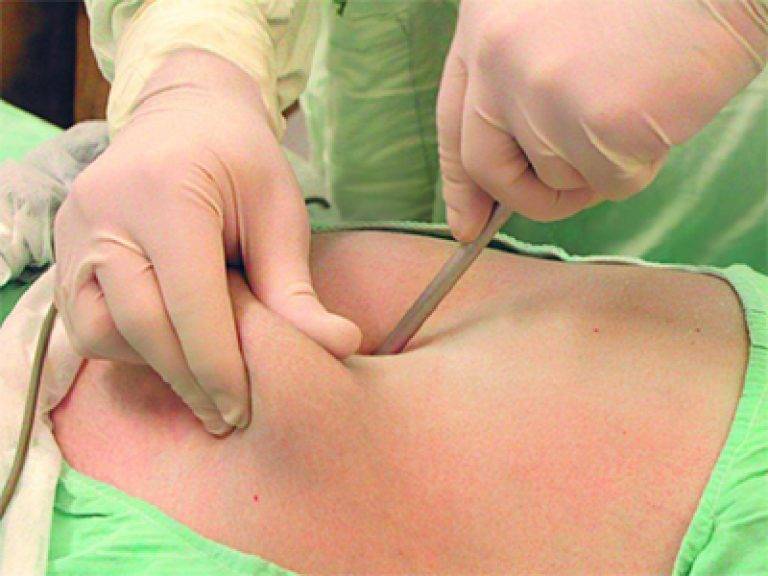
Доступ для разреза выбирается субингвинальный – то есть под паховым кольцом. Врач пальпирует указанную область и вводит под кожу лидокаин и маркаин, служащие для дополнительного местного обезболивания. В проекции пахового канала хирург рассекает ткани. Общая длина разреза не превышает 3 см. Впоследствии шрам будет практически не заметен под нижнем бельем, при купании, пребывании на пляже.
При помощи маленьких ретракторов (инструментов, используемых для разведения кожи) врач отгибает ткани и рассекает подкожную клетчатку и фасцию (оболочку) Скарпы. Под мышцу, поднимающую яичко, делают еще один обезболивающий укол.
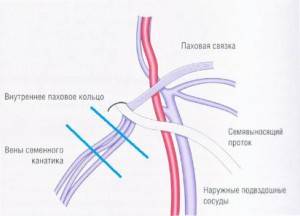
Далее происходит выделение семенного канала и его выведение в рану. Его фиксируют двумя держалками, чтобы одновременно и не повредить его, и не вызвать ишемию канатика в результате пережатия. После этого выделяют вены и перевязывают сосуды крупнее 2 мм в диаметре. Для этого используют шелковые нити.
Для предотвращения спазмов сосудов зону операции орошают раствором папаверина гидрохлорида. Он снимает тонус гладкой мускулатуры. Это приводит к спазмолитическому и сосудорасширяющему действию.
Больного просят осуществить маневр Вальсальвы. Он сводится к попытке выдохнуть с усилием при закрытом рте и носе. Это приводит к повышению давления крови и позволяет обнаружить оставшиеся незаметными сосуды.
На фасцию и кожу накладывают швы с использованием рассасывающихся нитей. Больного отправляют в палату. В ряде клиник пациентов могут отпустить домой уже через несколько часов, в других – госпитализация составляет 1-3 суток. В некоторых случаях применяют нерассасывающийся шовный материал, тогда для его удаления придется явиться в клинику или больницу через 7-10 дней.
Симптоматика
Во многих случаях заболевания клинических проявлений нет. Чаще всего его выявляют при осмотрах допризывников или во время массовых диспансерных осмотров в юношеском возрасте, так как болезнь начинается именно во время полового созревания.
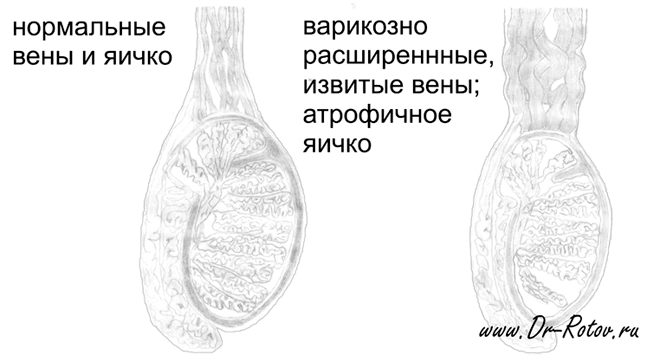
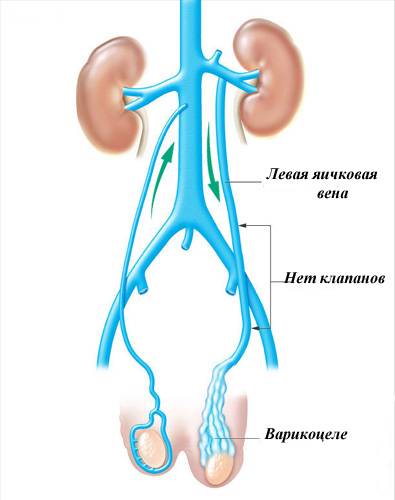
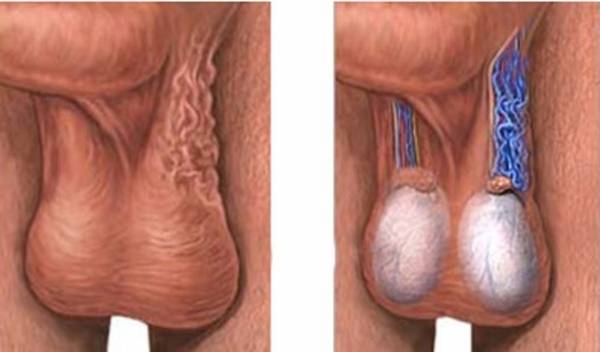
При варикоцеле можно заметить следующие симптомы:
- Опущение левой или правой части мошонки (чаще слева).
- Умеренная боль в яичке. Ощущения носят не острый, а тянущий, либо распирающий характер. Яичко болит из-за давления крови на стенки венозных сплетений. Чувствительность может увеличиться при физических нагрузках, сексуальном возбуждении и в положении стоя.
- Дискомфорт при ходьбе, связанный с припухлостью в промежности.
- Принятие теплой ванны увеличивает пораженную половину мошонки.
- В запущенных случаях – постоянная боль, контурированные, извитые вены, уменьшение яичка.
Чаще всего причиной обращения больного к медикам становится бесплодие.
Вопросы-ответы
Ответ врача флеболога: «Легкий дискомфорт связан с распределением кровотока на участке хирургических манипуляций. Незначительный дискомфорт – это естественный процесс. Полностью тянущие боли исчезнут через 1-1,5 месяца.»
2. Анатолий, 24 года: «Операцию перенес в подростковом возрасте, боли прошли бесследно, интимная близость не доставляет никаких неприятных ощущений. Однако сейчас начали набухать вены в области яичка, когда долго приходится стоять. Как поступить в такой ситуации? Ведь хирург давао благоприятный прогноз.»
Ответ врача флеболога: «Пройдите повторное обследование, обязательно ультразвуковое исследование. Вероятно, развивается рецидив. Постарайтесь обратиться к специалисту как можно скорее.»
3. Станислав, 35 лет: «В первый месяц после операции состояние было отличное – размеры яичка пришли в норму. Однако сейчас прощупываются вены, есть особенно крупные. Появился дискомфорт и это меня беспокоит. С чем это связано? Возможно, врачебная ошибка?»
Ответ врача флеболога: «Прошло недостаточно времени, чтобы делать окончательные выводы, через два месяца обязательно пройдите ультразвуковое исследование.»
4. Николай, 38 лет: «До операции активно занимался спортом. С момента операции прошло два месяца, остался лишь незначительный дискомфорт, который проявляется только после физических нагрузок. Когда можно вернуться к обычным тренировкам?»
Отвечает врач флеболог: «Организм не готов к тренировкам еще три месяца. К нагрузкам возвращайтесь постепенно, приступайте к занятиям, когда дискомфорт исчезнет полностью.»
Главное условие успешного и быстрого выздоровления – своевременное обращение к специалисту. Чем быстрее пациент пройдет обследование и адекватную терапию, тем быстрее вернется к полноценной жизни. При диагнозе варикоцеле операция Мармара – наиболее действенный метод лечения, который гарантирует полное выздоровление. На первый взгляд операция кажется простой, однако, речь идет о хирургических манипуляциях, поэтому относиться к ним нужно внимательно и строго соблюдать рекомендации врача. Желательно полностью отказаться от вредных привычек, в этом случае шансы на полное выздоровление значительно возрастает. Когда на чаше весов алкоголь и ребенок, выбор очевиден, поэтому сделайте правильный выбор и будьте здоровы и счастливы.
Операция при варикоцеле: виды, типы, методы, способы (как делают?)
Суть всех разновидностей операций — ликвидация пораженных участков вен. Между собой операции различаются по способу проведения, степени травмирования, эффективности и вероятных осложнениях.
Традиционные операции
Различают 3 разновидности традиционного оперативного вмешательства – по Иваниссевичу, Мармару и Паломо.
Операция Иваниссевича
Проводится операция под местным наркозом. В левой части подвздошной области делается разрез длиной до 5 см. В глубину разрез достигает стенок пахового канала, в котором проходят вены и семенной канатик. Обнаруженные вены пересекаются и рана зашивается.
Целью операции является перевязка абсолютно всех вен в рамках одной процедуры. Существует высокая степень риска по поводу того, что один или несколько кровеносных сосудов будут пропущены, что может привести к повторному развитию заболевания.
Операция по удалению варикоцеле яичка по Иваниссевичу признана наиболее травматичной, период восстановления после нее может составлять около 3 недель.
Операция Мармара
Среди хирургических операций признана максимально эффективной. В ходе операции посредством пахового доступа легируются вены семенного канатика.
Операция имеет ряд преимуществ:
- минимальная инвазивность, поскольку длина разреза равна 2-3 см, ее можно сравнить с лапароскопической;
- послеоперационное восстановление в сжатые сроки;
- минимальное количество повторных проявлений болезни и осложнений;
- высокий косметический эффект. Шов (шрам) после такой операции по лечению варикоцеле маленький и располагается ниже, чем начинается уровень ношения белья.
В ходе хирургической операции первоочередно локализуется яичковая артерия, после чего происходит последовательная локализация всех крупных и мелких вен семенного канатика.
Операция Паломо
Данная процедура является усовершенствованной версией операции Иваниссевича. Разница в том, что место разреза располагается выше, чем в первом случае. Вена перевязывается в забрюшинной клетчатке.
Лапароскопическая операция (эндоскопическая)
Малоинвазивный и современный метод лечения.
Во время проведения операции в передней брюшной стенке делаются проколы диаметром до 5 мм, в которые впоследствии будут вводиться инструменты и лапароскоп.
В ходе лапароскопической операции при варикоцеле выделяют вены и артерию яичка, причем на первые накладываются титановые скобы либо они перевязываются при помощи хирургической нити.
Проводят данную операцию под общим наркозом. Что примечательно, сама операция по удалению варикоцеле может длиться около по времени 15-40 минут. Продолжительность операции может варьироваться.
В ходе операции на основании изображения, предоставленного лапароском, доктор обнаруживает и пересекает яичковую вену. После проведения данной операции пациент должен провести в клинике максимум двое суток. На данный момент лапароскопия считается самым эффективным методом лечения варикоцеле, так как приборы позволяют произвести осмотр всего протяжения яичковой вены.
Микрохирургическая реваскуляризация
Результатом проведения данной операции является нормализация кровотока в яичковой вене. Проводится оперативное вмешательство с применением общей анестезии.
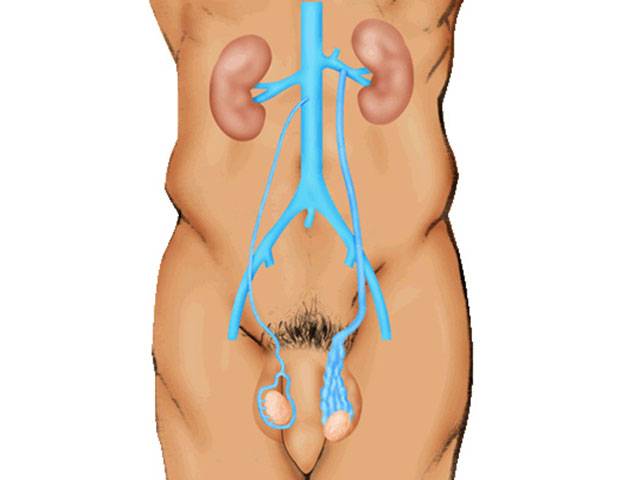
Разрез делается в нижнем участке живота (5 см), в рану выводится яичковая вена по всему ее протяжению от места впадению в почечную вену до яичка. Параллельно происходит выделение участка надчревной вены. Яичковую вену удаляют полностью, вместо нее пришивают надчревную.
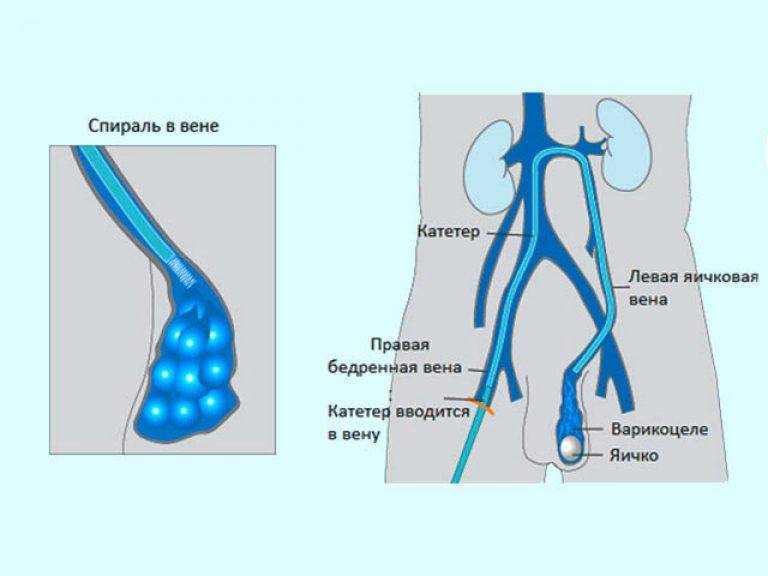
Рентген-эндоваскулярная операция
Оперативное вмешательство проводится под рентгеновским контролем.
Путем прокола в бедренной вене в организм вводится катетер, поставляющий в яичковую вену склерозирующее лекарство, закупоривающее яичковую вену.
Одна из наименее эффективных операций – после нее существует большая огромная вероятность проявления рецидива.
Распространенность заболевания
Согласно информации Всемирной организации здравоохранения от 1992 г., варикоцеле встречается у 16% мужчин. Отечественные исследователи отмечают еще больший процент заболеваемости – до 30%. У мальчиков моложе 10 лет варикоцеле яичка выявляется в 1% случаев, в дошкольном возрасте – в 0,12%, в подростковом возрасте – в 15%, а у пожилых мужчин 50-79 лет – в 77,3% случаев. Наиболее ярко эта болезнь проявляет себя в 15-30 лет, она присуща многим спортсменам и мужчинам, деятельность которых сопряжена с тяжелым физическим трудом. Увеличение частоты заболеваний связано с возрастными изменениями сердечно-сосудистой системы и органов брюшной полости, а также с появлением паховых грыж. На каждые 10 лет продолжительности жизни распространенность варикоцеле возрастает примерно на 10%. Чаще всего оно встречается у представителей белой расы.
Нарушение сперматогенеза и продуктивной функции мужчин при этом составляет 40-90% случаев варикоцеле. В группе риска находятся мальчики детского и подросткового возраста, у которых уже начинается формирование таких расстройств, так как при взрослении происходят патологические изменения необратимого характера. Поэтому специалисты склоняются к тому, что при варикоцеле у детей необходимо операционное вмешательство.
Симптомы вторичного варикоцеле
Глобальных различий в симптомах между первичным и повторным варикоцеле нет. Для данного заболевания вообще характерно сглаженное состояние без ярко выраженных симптомов. По причине этого мужчины не всегда обращаются за помощью к врачу при начальной стадии развития болезни.
К наиболее распространенным симптомам рецидива варикоцеле можно отнести:
- После физической нагрузки или длительной ходьбы небольшие болевые ощущения.
- Тяжесть в области яичек во время полового контакта.
- Возможно незначительное увеличение мошонки.
- Постоянная тянущая боль.
В большинстве случаев пациент обращается к врачу, заметив увеличение мошонки и постоянные боли, которые не ярко выражены.Можно ли лечить болезнь медикаментами Несмотря на то, что большинство врачей склоняется к хирургическому вмешательству при лечении варикоцеле, все же существуют безоперационные методы, которые можно использовать, если болезнь не сильно запущена.
Больной же может делать такие процедуры:
- Массаж яичек. Его можно проводить, если заболевание относится ко 2 или 3 степени.
Больной должен лечь на спину и приподнять таз, подложив под него подушку.
Это необходимо для того, чтобы наладить кровоток в области малого таза. Массаж следует проводить аккуратно, чтобы не возникло болевых ощущений.
Фитотерапия. Залить литром кипятка смесь трав, в которую входят: ромашка, каштан, корень малины, кора вербы и тысячелистник. Каждой травы необходимо взять по столовой ложке. Настаивают отвар 30-40 мину и принимают 3 раза в сутки по 150 г.
Компресс. Свежие листья полыни смешивают с ложкой жирной сметаны. Смесь накладывают на марлю или бинт и прикладывают к яичку.
Ванна. Ветки дуба, каштана и ивы залить кипятком. В сумме должно получиться веток около килограмма. Отвар выливают в ванну и принимают ее в течение 30 минут. Вода должна иметь температуру не выше 40 градусов.
Послеоперационные осложнения

- боли в паху (тянущие или острые);
- мелкие гематомы;
- сукровичные выделения;
- лимфостаз;
- гидроцеле (водянка яичка);
- отеки в паховой области;
- повышение температуры.
Чем опасны последствия операции варикоцеле на яички? Поздние осложнения представляют собой: паховую грыжу, азоспермию, изменения размеров яичка. Случаи импотенции после варикоцеле не зафиксированы.
Небольшие гематомы связаны с подкожными кровоизлияниями, образующимися при повреждении мелких сосудов. Они не требуют лечения и рассасываются через 1-2 недели. При сукровичных выделениях необходимо следить за состоянием швов. Обрабатывая их дезинфицирующими растворами.
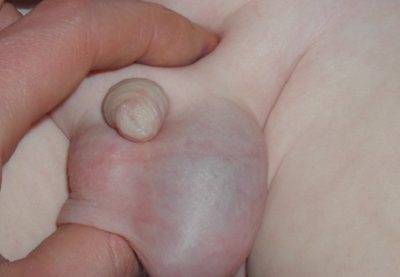
Если после операции варикоцеле болит левое яичко, и неприятные ощущения отдают в низ живота или крестец — это говорит о повреждении нервных окончаний. Специального лечения после операции не требуется, неприятные ощущения снимаются анестетиками в виде таблеток или инъекций.
Нечастое, но неприятное осложнение – водянка яичка после операции. В оболочках накапливается жидкость, вызывающая увеличение тестикулы в объеме, болит яйцо и ощущение тяжести. Точный диагноз ставится после ультразвукового исследования. Водянка лечится оральными препаратами, регулирующими отток лимфы.
В данном случае врач определит где и когда нужно будет пройти дополнительное обследование, а затем определит методику дальнейшего лечения.
В случае, если после операции варикоцеле вены остались. Для уточнения диагноза больному проводится анализ спермы и допплерография. Чаще всего подтверждается нормальное функционирование оставшихся сосудов. При выявлении патологии требуется повторная операция.
Послеоперационные последствия показаны на видео: