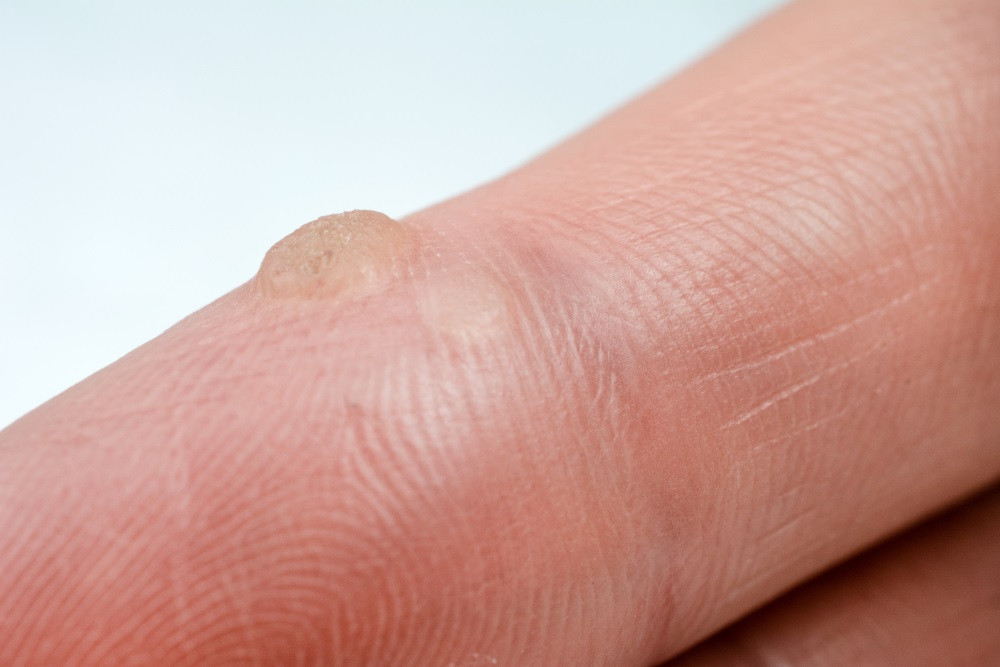
Лептотрихоз – заболевание, вызываемое бактериями рода leptotrichia. Долгое время считалось, что лептотрикс – это грибок, но впоследствии грибковую природу отвергли. При микроскопическом изучении мазков слизистой ротовой полости лептотрихии могут занимать практически все поле зрения. Тем не менее, говорить о лептотрихозном поражении можно в том случае, если структуры бактерии сочетаются с воспалительными процессами.
Опасность лептотрихоза
Лептотрикс слизистой оболочки, элемент условно-патогенной микрофлоры. Если он паразитирует в слизистой длительное время, возникает риск его распространения в более глубоких тканях. Это, в свою очередь, может стать причиной лептотрихозного сепсиса. При ослаблении иммунной системы, лептритрихии могут провоцировать различные заболевания:
- Стоматит
- Тонзилит
- Фарингит
Для диагностики лептотрихоза проводится микроскопическое исследование мазка. При обнаружении 10-15 бактерий в поле зрения и наличии очагов воспаления, необходимо лечение.
Диагностика
Если со степенью цистоцеле все ясно, то что именно пускается вместе с передней стенкой влагалища можно опосредовано понять по жалобам, либо по результатам дополнительных методов диагностики (УЗИ, КТ, МРТ и др.).
Сама по себе диагностика цистоцеле достаточно проста. В первую очередь необходимо ознакомиться с жалобами и историей заболевания пациентки. Для объективизации последних достаточно провести стандартный гинекологический осмотр и определить степень опущения. Всего выделяют четыре степени цистоцеле:
- Первая (начальная) степень – это любое выпадение передней стенки влагалища отличающееся от нормы, но не доходящее до половой щели 1см. Чаще всего о данном опущении пациентки узнают от гинеколога и оно их никак не беспокоит.
- Вторая степень – это опущение передней стенки не достигающее 1 см до половой щели или выходящее не более чем на 1 см за его пределы. То есть опущение находится где-то на выходе из влагалища и вы чувствуете его при проведении гигиенических процедур или в душе.
- Третья степень – это уже выраженное выпадение передней стенки. Которое видно невооруженным взглядом и выходящее более 1см за пределы половой щели, но не более чем на 5-6см.
- Четвертая (максимальная) степень – это полное выпадение передней стенки влагалища, которое всегда сопровождается с выраженным опущением и в других отделах тазового дна.

| Большая часть пациенток получает помощь бесплатно (без скрытых доплат за «сеточки» и пр.) в рамках обязательного медицинского страхования (по полису ОМС). | Заявка на лечение по ОМС |
В тоже время этот факт никак не влияет на тактику лечения, которое всецело базируется на степени опущения и жалобах больной.
Диагностика синдрома раздраженного кишечника
Если у вас имеются все перечисленные выше симптомы заболевания, обратитесь к терапевту. Он проведет первичный осмотр и направит к гастроэнтерологу. Цель первичной диагностики – исключить наличие других опасных для жизни заболеваний: опухолей, воспалительных процессов, наростов, инфекционных заболеваний.
На приеме у врача нужно предоставить полную историю болезни, сообщить о наличии и частоте симптомов, рассказать о присутствии хронических заболеваний. После осмотра и пальпации (ощупывания) специалист направит вас на лабораторные анализы, среди которых:
- Общий анализ крови. Анализ позволяет определить, присутствует ли в организме воспалительный процесс, а также установить возможную анемию.
- Общий анализ мочи. Определяет наличие или отсутствие крови и паразитов в организме пациента, что позволяет говорить о развитие ряда кишечных заболеваний, отличных от синдрома раздраженного кишечника.
- Анализ крови на целиакию. Специфический анализ крови, который позволяет выявить болезнь пищеварительной системы (целиакию), при которой кишечник перестает нормально переваривать поступающую пищу, что сопровождается диареей.
- Колоноскопия. Это обследование толстой кишки изнутри с помощью специального аппарата (колоноскопа).
- Магнитно-резонансная томография области малого таза и живота. Это не инвазивный метод обследования, который позволяет изучить строение и состояние органов и ткани малого таза у мужчин и женщин с помощью магнитных волн.
После того, как были проведены все исследования и исключены все другие заболевания кишечника, врач приступает к лечению и назначает комплексную терапию, опираясь на историю болезни пациента.
Поражение заднего полукружного канальца
Манёвр Эпли
Наиболее изученным является манёвр Эпли. Он применяется при патологии заднего и латерального ПКК:
- Пациент сидит вдоль кушетки прямо, голова повёрнута на 45 ˚ в сторону лабиринта, который исследуется.
- Пациент укладывается в положение лёжа, при этом поворот головы сохраняется, голова немного запрокидывается назад, свешивается с края кушетки.
- Через 20 секунд, голова поворачивается в здоровую сторону на 90 ˚
- Через 20 секунд, голова поворачивается в том же направлении на 90 ˚ вместе с телом пациента, таким образом, чтобы лицо было обращено вниз.
- Через 20 секунд пациент возвращается в положение сидя.
- Для лечения поражения заднего ПКК также используется маневр Симона:
- В положении сидя поворачивают голову на 45 ˚ в сторону «здорового» уха, например правого
- Пациента быстро укладывают на левый бок (голова лицом вверх), возникает приступ головокружения с ротаторным нистагмом влево, сохраняют положение в течение 3-х минут. За это время отолиты опускаются в самую нижнюю часть ПКК.
- Быстро поворачивают пациента на правый бок (голова лицом вниз). Сохраняют положение также в течение 3-х минут.
- Пациента медленно возвращают в исходное положение.
Фиксированный отолит рассасывается в течение нескольких недель. Столько же времени требуется для исчезновения приступов головокружения при естественном течении заболевания.
По данным исследования Casani A.Р. с соавт. (2011) средняя продолжительность головокружения при поражении заднего ПКК составила 39 дней, при поражении латерального ПКК — 16 дней.
Манипуляции часто сопровождаются резким временным усилением симптомов заболевания: головокружения, тошноты, вегетативных симптомов.
После проведения маневра требуется наблюдение пациента через 3 суток и 1 месяц, что позволит повторить манёвр в случае его неэффективности или своевременно начать поиск других причин головокружения при появлении новых симптомов.

Рецидивы возникают относительно редко (3,8 — 29% случаев).
Гимнастика Брандта-Дароффа
В случае неэффективности манёвров, выполненных врачом, пациентам с поражением заднего ПКК рекомендуется гимнастика Брандта-Дароффа для самостоятельного выполнения:
- Утром, после сна, сесть на кровать, выпрямив спину (Позиция 1)
- Затем необходимо лечь на левый (правый) бок с повернутой кверху головой на 45° (для сохранения правильного угла удобно представить стоящего рядом с Вами человека на расстоянии 1,5 метров и удержать взгляд на его лице) (Позиция 2)
- Задержаться в таком положении на 30 секунд или пока головокружение не исчезнет
- Вернуться в исходное положение сидя на кровати
- Затем необходимо лечь на другой бок с повернутой кверху головой на 45° (Позиция 2)
- Задержаться в таком положении на 30 секунд
- Вернуться в исходное положение сидя на кровати (Позиция 1)
Повторить описанное упражнение 5 раз.
В случае, если во время упражнения головокружение не возникнет, то его целесообразно выполнить только следующим утром. Если же головокружение возникло хотя бы однократно в любом положении, то нужно выполнить упражнения как минимум еще два раза: днем и вечером.