Слово – врачу-инфекционисту выездной инфекционной консультативной бригады 11‑й подстанции Скорой медицинской помощи г. Москвы Людмиле Проскуриной.
Без самодеятельности!
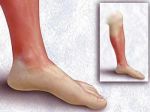
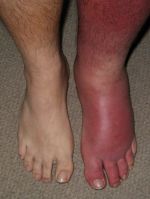
До приезда «скорой» больному рожей разрешается немногое: создать возвышенное положение пострадавшей конечности, обеспечив тем самым хороший отток крови и лимфы, принять жаропонижающее и достаточное количество жидкости (при отсутствии сердечной недостаточности – до 1,5–2 литров в сутки).
А вот чего делать ни в коем случае нельзя, так это мазать рожу мазями. Этим можно лишь ухудшить ситуацию: мазь на жирной основе перекроет доступ кислорода к пострадавшему участку. То же относится и к нарушающему кровоснабжение тканей тугому бинтованию.
Рожистое воспаление: профилактика и лечение Читайте подробнее
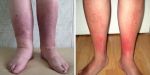
Важно Как правило, рожа возникает на фоне какой-либо хронической патологии: сахарного диабета, варикозной болезни вен, при которых нарушается микроциркуляция крови. Способствуют рожистому воспалению и грибковые заболевания ног, а также наличие очагов хронической стрептококковой инфекции (при роже лица – тонзиллит, отит, синусит, кариес, пародонтоз; при роже конечностей – тромбофлебит, трофические язвы). Чтобы избежать повторной атаки рожи, необходимо в первую очередь пролечить эти заболевания. Впрочем, есть и специфическая профилактика рожистого воспаления, которая заключается в приеме антибиотиков пролонгированного действия раз в 2–3 недели на протяжении длительного времени. Таким образом в организме создается концентрация препаратов, препятствующая размножению стрептококка.
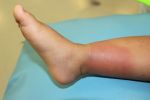
Почему нужно лечить миозит голени?
Современная медицинская практика располагает надежными средствами, которые позволяют успешно лечить миозит ног. Большое значение имеет раннее обращение к доктору. Запущенное заболевание лечить дольше и сложнее.
Что же будет, если не ходить к врачу?
- Рожистое воспаление (рожа). Причины …
- Рожистое воспаление ноги: симптомы и …
- Рожистое воспаление — болезнь Рожа …
- Как распознать заболевание рожа на ноге …
- Рецепты влажных повязок при рожистом …
- Рожистое воспаление — болезнь Рожа …
К сожалению, домашние средства не приведут к полному излечению. Боли утихнут, но при наличии неблагоприятных факторов вернутся — болезнь примет хроническую форму. А частые рецидивы могут вызвать постепенную атрофию мышц — это очень серьезная проблема.
Когда применять антибиотики
Некорректное и частое использование антибиотиков беспокоит медицинское и научное сообщества. Специалисты рекомендуют прибегать к использованию антибиотиков только в следующих случаях:
- Заболевания, которые сложно вылечить без использования антибиотиков;
- Заболевания с высоким риском передачи другим людям;
- Заболевания, срок лечения которых без применения антибиотиков слишком длительный;
- Заболевания с риском серьезных осложнений.
Людям в группе высокого риска, например с хроническими заболеваниями, иногда назначают прием антибиотиков в качестве профилактики.
Действие антибиотиков направлено только на бактерий, против вирусов они бессильны.
Поэтому, чтобы прописать антибиотик, необходимо убедиться, что источник заражения — бактерия, а не вирус. Отличить бактериальную инфекцию от вирусной способен только врач.
Некоторые ученые считают, что бактерии кишечника помогают вирусу активнее распространяться в организме. Поэтому один из способов борьбы с инфекцией при сниженном иммунитете — это уменьшить бактериальное разнообразие. В связи с этим антибиотики иногда назначают и при вирусных заболеваниях, например, при коронавирусе COVID-19.
При вирусных заболеваниях иммунитет снижается, и организм становится более уязвимым к заселению патогенами и развитию бактериальной инфекции, что может усложнить лечение, особенно если заболевание протекает в тяжелой форме.
Ранее ученые считали, что легкие стерильны. Однако в 2019 году появилось предположение о том, что это не так, и легкие связаны напрямую с микробиотой кишечника. Следовательно, бактерии кишечника, в том числе хорошие, могут играть роль в лечении заболеваний легких. Антибиотики же лишают ее этой возможности, уничтожая бактерии.
Как лекарства влияют на состав бактерий кишечника
Антибактериальные препараты могут спасти жизнь. Когда пациенту они действительно необходимы, их польза перевешивает потенциальные риски. Но если их употреблять не по назначению, они не только не помогут, но и нанесут вред организму.
В 2011 году Всероссийский центр изучения общественного мнения провел опрос. Результаты показали, что 46% россиян считает антибиотики такими же эффективными в борьбе с вирусами, как и с бактериями.
Прием антибиотиков должен осуществляться по назначению врача. Только специалист может правильно оценить потенциальную пользу и риски от их приема.
Лечение панкреатита
Лечение острой формы заболевания
- Специальная диета. Прием пищи обычно прерывается на срок до 48 часов, чтобы обеспечить отдых поджелудочной железы и ее восстановление. Обеспечивается энтеральное питание в виде пищевых добавок через назоэнтеральный зонд. Такой подход позволяет исключить стимуляцию поджелудочной железы. Как только симптомы уменьшатся, можно переходить на пероральный прием пищи.
- Внутривенная гидратация. Поддерживает водный баланс организма и увеличивает венозный возврата к сердцу. Это необходимо, т. к. во время панкреатита может произойти уменьшение количества циркулирующей крови.
- Медикаментозное лечение панкреатита включает обезболивающие и противовоспалительные препараты. Чаще всего назначают «Дипирон» или «Ибупрофен» для облегчения боли в верхней области живота.
Терапия при хроническом панкреатите
- Препараты панкреатических ферментов. Восстанавливают процессы пищеварения и поглощения пищи, устраняют диарею и исключают потерю веса.
- Диетотерапия. Диетолог составляет план питания, адаптированный к потребностям человека. Нужно соблюдать диету с низким содержанием жиров. Продукты должны легко усваиваться, чтобы исключить ухудшения симптомов, которые обычно возникают. При необходимости назначаются минеральные и витаминные добавки.