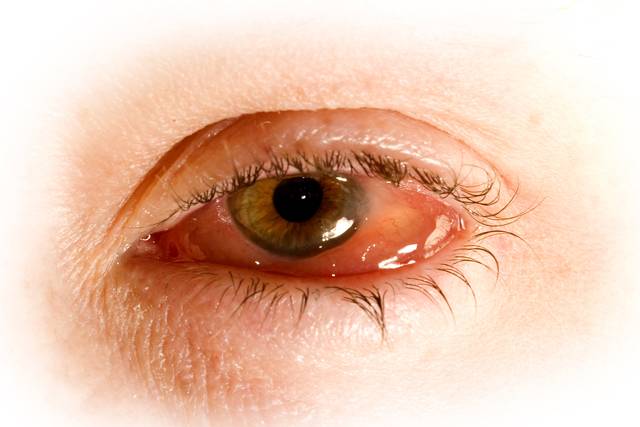
Венерические заболевания: пути передачи
Венерические заболевания – это группа болезней, чаще всего передаваемая половым путем
Микрофлора, которая вызывает развитие венерических заболеваний разного характера, может быть очень стойкой к проявлению некоторых неблагоприятных факторов окружающей их среды.
Поэтому не исключено, что случайно попавшие на, к примеру, мочалку пару часов назад бактерии от инфицированного человека выжили и могут быть возбудителями недуга уже у вас. Носка чужой одежды, украшений или использование прочих личных вещей больного не редко провоцирует развитие венерического заболевания.
Стоит отметить, что встречались случаи, казалось бы, невозможного варианта инфицирования. К примеру, мать больного сифилисом сына обрабатывала его сыпь лекарством, после чего у нее диагностировалась начальная стадия заболевания. Работники медицинской сферы находятся в зоне риска, так как могут иметь частый контакт с носителями неблагоприятной микрофлоры больными людьми. И это уже не говоря о хирургах, стоматологах и подобных специализаций врачей, которые могут контактировать с кровью больного (что также опасно).
Также есть риск заражения при использовании туалетов общего доступа. Исходя из представленной выше информации, можно выделить основные пути и причины инфицирования венерическими заболеваниями:
- контакт с бытовыми предметами больного
- передача через повторное использование медицинских инструментов (шприцы, капсулы и т.д.)
- попадание бактерий в открытые раны или язвы на коже (а также из них)
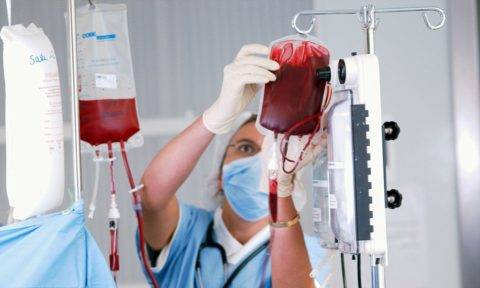
- через кровь (переливание или даже небольшой контакт с биоматериалом инфицированного человека)
- половой контакт
Отдельного внимания требуют венерические заболевания у детей. Как правило, передача недуга происходит от больной матери к своему ребенку или во время родов, или в период формирования плода.
Виды и признаки
Каждое из венерических заболеваний имеет свою симптоматику, так как их вызывают разные возбудители
Венерическое заболевание – это процесс местного и общего проявления неблагоприятного воздействия инфекционной микрофлоры на человека. В большинстве случаев возбудители подобных недугов это:
- бактерии
- простейшие
- грибки
- риккетсии
- вирусы
Нередка практика, при которой у больного венерическим заболеванием наблюдается смешанная микрофлора, состоящая сразу из нескольких видов возбудителей. Заразиться недугом просто так, «из воздуха» нельзя, всегда должен быть носитель инфекции, от которого распространяются возбудительные микроорганизмы в окружающую среду.
Несмотря на обширность видов венерических заболеваний, ученые и медики выделили 20 наиболее распространенных в их практике. Среди таковых можно выделить «золотую пятерку», которая встречается чаще всего:
- гонорея
- сифилис
- мягкий шанкр
- донованоз
- лимфогранулематоз
К заболеваниям, передающимся только половым путем, но также относящимся к венерическим, можно отнести следующие:
- хламидиоз
- микоплазмоз и уреаплазмоз
- трихомоноз
- генитальный герпес
- ВИЧ (СПИД)
- цитомегаловирус
- ВПЧ
- кандидоз
- чесоточные недуги
- лобковый педикулез
Подробнее о венерических заболеваниях можно узнать из видео:
Классификация венерических заболеваний происходит сразу по нескольким признакам:
- этиологический – вирусное, бактериальное, грибковое и т.п.;
- воздействие на организм – генитальное, кожное или действующее на другие органы (их группы);
- давность существования – классическое (сифилис, гонорея и т.д.) или новое (герпес, хламидиоз и т.д.).
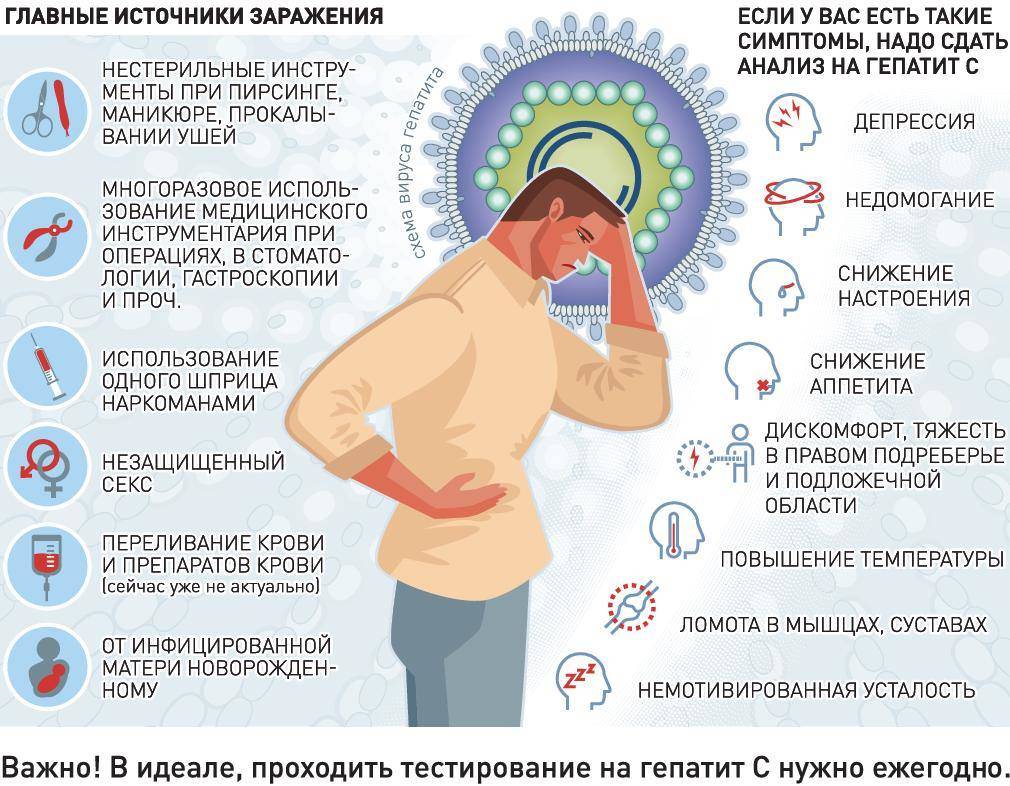
Вне зависимости от того, каким заболеванием был инфицирован человек, через некоторое время появятся первые симптомы развития недуга. Как правило, признаки начинают проявляться в «разгар» инкубационного периода (до 21 дня) или сразу после него. Основными симптомами развития венерического заболевания являются:
- повышенная температура тела
- появление болевых ощущений во время мочеиспускания или рези
- сильный запах от половых органов неприятного характера
- учащение между периодами мочеиспускания
- воспаление локальных лимфоузлов
- развитие сыпи, прыщей и подобных новообразований на коже или половых органах
- гнойное воспаление слизистой оболочки в половой зоне
Несмотря на то, что у определенного венерического заболевания своя симптоматика, хотя бы один из перечисленных выше признаков обязательно появится. Игнорировать подобные симптомы не стоит, желательно сразу же пройти комплексное обследование у специалиста. Только в поликлинике сумеют поставить правильный диагноз и организовать единственно верную терапию.
Варианты бытового пути заражения
Существует ряд наиболее часто встречаемых способов бытового заражения ЗППП.
Через предметы общего пользования. Инфекция может передаваться через общие полотенца, предметы личной гигиены, постельное белье, расчески и так далее. Именно поэтому рекомендуется каждому члену семьи иметь собственные мочалки, зубные щетки и прочие интимные принадлежности. Взрослым, даже уверенным в своем здоровье, нельзя пользоваться общими вещами с детьми, тем более младшего возраста, иммунитет у которых слабее, чем у взрослых.
Через поцелуи, даже дружеские. Нужно помнить, что во время поцелуя между людьми происходит обмен жидкостями, а точнее, слюной, которая так же может содержать в себе некоторые инфекции. Кроме того, при наличии микротравм слизистой оболочки ротовой полости, в слюне могут содержаться патогенные микроорганизмы, которые обычно находятся в крови.
Через общественные туалеты. При несоблюдении элементарных правил личной гигиены возможно инфицирование от соприкосновения с зараженной поверхностью.
Через воду. Бассейны и бани являются местами, где получить ЗППП довольно легко. Именно поэтому раньше посещать подобные учреждения без справки от дерматовенеролога, которая подтверждала бы отсутствие у человека инфекции, строго запрещалось. В настоящее время деньги делают свое дело и в бассейнах, после вечернего закрытия для обычных посетителей, можно застать целые компании отдыхающих с девушками легкого поведения.
Большинство микроорганизмов могут длительное время существовать и даже размножаться во влажной, теплой среде, поэтому вовремя не обработанный специальными препаратами бассейн и вода в нем могут стать настоящими рассадниками ЗППП.
Через нестерилизованный медицинский инструментарий для многоразового использования. Это многоразовые иглы, в том числе для пирсинга и нанесения тату, гинекологический инструмент, ректальные термометры и некоторое другое оборудование, которое вступает непосредственно в контакт со слизистыми тканями человека и его кровью.
Через руки больного человека. Каждый понимает, что заставить кого-либо мыть или тем более дезинфицировать руки невозможно, поэтому рукопожатиями обмениваться с посторонними людьми нежелательно.
Симптомы
Клиническая картина болезней, передающихся при половом контакте, несколько отличается, но, в целом, есть ряд признаков, характерных для каждой из них. К ним относятся:
- чрезмерная слабость;
- слизистые или гнойные выделения из половых органов;
- зуд и жжение в зоне гениталий;
- дискомфорт во время мочеиспускания;
- гнойники и язвы на наружных половых органах и в паху;
- увеличение лимфоузлов в области паха;
- боли внизу живота;
- субфебрилитет;
- мутная моча.
Относительно других органов, симптомы проявляются в зависимости от инфекции. Так, суставы может поражать хламидийная инфекция, печень страдает от гепатита, а сифилис на последних стадиях поражает опорно-двигательную систему.
У женщин
Наличие определенных симптомов ЗППП объясняется особенностями физиологии женщин. Наличие первых признаков должно насторожить и стать поводом для посещения гинеколога:
- ощущение сухости и боль во время интимных отношений;
- сыпь на теле, половых губах, вокруг ануса;
- дисменорея (нарушения менструального цикла);
- одиночное или групповое увеличение лимфоузлов;
- нетипичные выделения из влагалища (с запахом, пенистые, зеленые, с кровью);
- зуд в области промежности;
- частые позывы к мочеиспусканию;
- выделения и боль из ануса;
- отек вульвы;
- раздражение ануса.
У мужчин
Заподозрить венерические болезни у мужчин можно по следующим симптомам:
- болезненные и частые позывы к мочеиспусканию;
- проблемы с эякуляцией;
- выделения из уретры (с запахом, белые, слизистые, гнойные);
- субфебрильная температура тела (при некоторых болезнях);
- сыпь разного рода на самом пенисе, вокруг него, головке члена;
- кровь в сперме;
- боль в мошонке.
Через сколько проявляются
Для каждого возбудителя инфекций характерен свой инкубационный период. Так как многие патологии могут давать стертую симптоматику либо оставаться на уровне носительства.
Стоит знать, через какой промежуток времени проявляются данные недуги, чтобы при повышенных рисках инфицирования своевременно обратиться к специалисту для диагностики.
Инкубационный период ЗППП:
- гонорея имеет скрытый период 3- 5 дней у мужчин, 10-15 дней у женщин;
- трихомониаз развивается от 7 дней до одного месяца. Этот период может уменьшиться на несколько дней или увеличиться до месяца;
- хламидийная инфекция проявляется спустя несколько недель от инфицирования. Данный период может иметь латентную форму до 2-3 месяцев;
- микоплазмоз имеет длительный инкубационный период – 2-5 недель;
- уреаплазмоз проявляется в течение 3-4 недель, реже – 3 месяца;
- остроконечные кондиломы развиваются через 1-3 месяца (в редких случаях до полугода);
- венерический лимфогранулематоз проявляется в среднем через 10-20 дней, реже – инкубационный срок составляет 3 месяца;
- генитальный герпес имеет скрытое течение 2-3 недели.
- сифилис развивается через 3-4 недели. Бессимптомный период может сократиться до двух недель или увеличиться при приеме антибиотиков до полугода;
- мягкий шанкр – чаще всего проявляется через 3-5 суток. У женщин может удлиняться до 3 недель, у мужчин – уменьшаться до 2 дней.
Принципы терапии половых инфекций
Вопрос эффективного лечения половых инфекций интересует многих женщин.
Первое, на что следует обратить внимание – это полный отказ от самолечения. Необходимо понимать, что лечением ЗППП должен заниматься только специалист
Необходимо понимать, что лечением ЗППП должен заниматься только специалист.
Самовольный прием препаратов может оказаться не только неэффективным, но и нанести непоправимый вред.
Чтобы правильно подобрать лекарства, необходимо точно знать вид возбудителя и его отношение к антибактериальным препаратам.
Только после установления возбудителя инфекции с учетом состояния организма, врач, который лечит наличие половых инфекций у женщин, сможет подобрать наиболее действенные средства.
В основном применяется комплексное лечение заболевания, которое включает назначение медикаментов, удаление новообразований, восстановление организма.
Основные группы медикаментов, применяемые для лечения ИППП:
- разные группы антибиотиков. Антибактериальное лечение показано в том случае, если возбудителем инфекционного процесса являются бактерии (например, возбудители сифилиса, гонореи, хламидиоза и др.);
- препараты с противовирусным действием. Назначаются в случае, когда возбудителем является вирусная инфекция (например: вирус генитального герпеса, ВПЧ). Но, даже они не в состоянии полностью избавить организм от возбудителя. Их действие направлено на ослабление их патологического влияния;
- антимикотические препараты. Препараты с противогрибковым действием эффективны при такой патологии, как кандидоз;
- антисептики. Используются для обработки слизистой гениталий с целью предотвращения развития вторичного инфицирования, а также для снятия воспаления и ускорения регенерации;
- применение иммуномодуляторов связано со снижением иммунитета и направлено на его поддержание. Повышение иммунного статуса будет способствовать выздоровлению;
- применение сердечных гликозидов. Может потребоваться при нарушении деятельности сердечно-сосудистой системы;
- назначение гепатопротекторов – для облегчения работы печени. При проведении специфической терапии орган испытывает большую нагрузку;
- применение витаминно-минеральных комплексов способствует укреплению организма.
Удаление новообразований проводится хирургическим путем или использования современных методик: радиоволновой терапии, лазеротерапии, криодеструкции и др.
Профилактика

Перечислим методы профилактики венерических заболеваний:
Средства защиты покупать необходимо только аптеке
Стоит обратить внимание на срок годности. При нарушении норм хранения презервативов, они могут быстро портиться, потому нужно придерживаться всех рекомендаций, указанных на упаковке
Наиболее эффективными считаются латексные презервативы, потому желательно покупать именно их. Сексом безопаснее заниматься с проверенным здоровым партнером. Презерватив должен быть надет до самого основания. Если у партнера видны покраснения и воспаления, особенно в зоне половых органов, от близости с ним лучше отказаться. Презерватив нужно использовать при всех видах секса, орального в том числе.
Так можно ли заразиться через презерватив опасными инфекциями? Данный контрацептив не является на все 100% эффективным средством защиты от венерических инфекций. Тем не менее, он незаменим, и не имеет других столь же доступных и популярных альтернатив. Даже постоянно используя презерватив при половом контакте, нужно периодически проходить обследования на венерические заболевания. При появлении первых симптомов болезни, необходимо срочно обратиться к врачу.
Пути передачи вирусов
Современной медицине известны 5 типов инфекционного воспаления печени, каждый из которых обладает потенциалом к эпидемическому распространению. Воспаление печени, вызванное одним из вирусов, может проходить в острой форме и подвергнуться самоизлечению, а может стать причиной серьезных осложнений:
- фиброза;
- цирроза;
- гепатоцеллюлярной карциномы.
Вирус А сохраняется во внешней среде 7 дней, в воде — до 10 месяцев, в экскрементах — до 30 суток. Вирус Е — новый, еще мало изученный возбудитель, слабоустойчивый во внешней среде.
Восприимчивость к инфекционному агенту типа А у людей, не имеющих иммунитета к нему, абсолютная, причем поражает он в основном детей и распространен повсеместно.
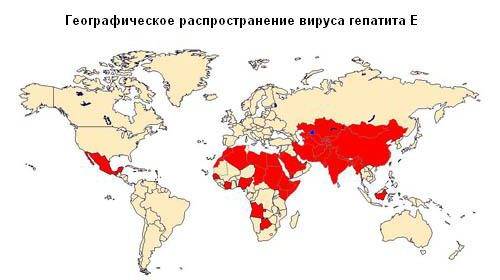
Инфекционный агент типа Е чаще регистрируется у взрослых в:
- Средней Азии;
- тропиках;
- субтропиках.
Возбудитель генотипа А может передаваться через оральный половой акт, но известны единичные случаи такого заражения. Заболевания, вызванные этими инфекционными агентами, редко приводят к тяжелым последствиям, часто происходит самоизлечение. При этом у тех, кто выздоровел, формируется надежный иммунитет.
А вот гепатит С, В, D имеет свойство передаваться парентерально — минуя кишечник. Источником инфекции в этом случае являются биологические среды организма:
- кровь;
- сперма;
- слюна;
- лимфа;
- слизистые выделения.
Наибольшая вероятность заражения гепатитом этих типов — через кровь. Особенно если происходит непосредственный контакт крови источника инфекции с кровью реципиента.
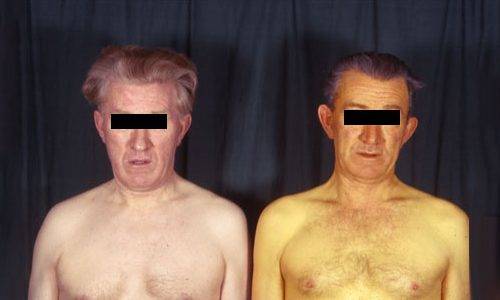
Высока степень риска передачи возбудителя гепатита В при незащищенном половом акте. Инкубационный период может длиться до 6 месяцев, после чего стремительно развивается клиническая стадия болезни, появляются характерные симптомы:
- лихорадка;
- головные боли;
- упадок сил;
- желтушность кожи и слизистых оболочек.
Многие больные выздоравливают, хроническая форма, кроме того, осложнения с последующим летальным исходом ожидают от 5 до 20% инфицированных. Уже разработана безопасная, эффективная вакцина против возбудителя этого типа заболевания.
Тот факт, что гепатит С является самостоятельным заболеванием, был установлен совсем недавно. Основной путь проникновения этого инфекционного агента — через кровь. Передача возбудителя происходит так же, как и вируса типа В. Заражение гепатитом С половым путем тоже возможно, но регистрируются такие случаи достаточно редко. Вакцины для профилактики не существует.
Высока вероятность заражения гепатитом D только у больных с вирусом В. Хроническая форма воспаления печени типа D опасна и может длиться годами с развитием типичных для вирусных гепатитов осложнений.
Виды инфекций половых органов у женщин
ЗППП довольно разнообразны.
Возбудители половых инфекций – это бактерии, вирусы, грибы, простейшие.
У женщин наиболее распространены следующие инфекции половых путей:
- хламидийная;
- микоплазменная;
- гонококковая;
- грибки рода Candida;
- герпетическая;
- ВПЧ;
- трихомонадная;
- уреаплазменная;
- возбудитель сифилиса;
- неспецифическая инфекция (стафилококковая, кишечная палочка и др.).
Хламидиоз
Возбудителем заболевания являются хламидии.
Заражение хламидийной инфекцией происходит преимущественно при половом контакте.
Женщина в начале заболевания может не обратить внимание на то, что возможно она больна. Так как симптоматика инфицирования при хламидиозе выражена незначительно
Так как симптоматика инфицирования при хламидиозе выражена незначительно.
Чаще всего женщины жалуются на скудные гнойные выделения, а также дискомфорт во время мочеиспускания.
Могут присоединиться тянущие боли в животе и пояснице, ациклические кровотечения.
Если симптоматику оставить без внимания и не обратиться к доктору, то воспалительный процесс перейдет на верхние отделы мочеполовой системы.
Если хламидийная флора обнаруживается у женщины в момент вынашивания малыша, то велика вероятность осложнений при протекании беременности.
При выявлении патологии на этапе планирования беременности у пациентки могут быть обнаружены трубная патология и многочисленные спайки, провоцирующие бесплодие.Микоплазмоз Развитие микоплазменной инфекции происходит стремительно.
В течение трех дней после инфицирования микоплазмами начинают проявляться первые симптомы заболевания.
В редких случаях инкубационный период затягивается до месяца.
Симптоматика, которая проявляется у женщин – наличие прозрачных выделений, ощущение дискомфорта при мочеиспускании и во время вступления в интимную связь.
Если во время беременности происходит инфицирование, то наличие микоплазменной инфекции может оказывать негативное влияние на вынашивание плода.
Санитарно-гигиенические мероприятия после секса обеспечат защиту от инфекции
Это очень вредный миф. Женщина, последовавшая совету смыть возбудителей ЗППП при помощи спринцевания теплой водой или слабым раствором марганцовки, с высокой степенью вероятности просто поможет патогенным микроорганизмам проникнуть глубже в половые пути. Попытка использовать для подобных процедур более агрессивные растворы приведет к ожоговому повреждению слизистых оболочек. Причем вероятность заражения нисколько не уменьшится.
Широко распространенное мнение, что мужчина может избавиться от возможных непрошенных «гостей», помочившись сразу после сексуального контакта, тоже безосновательно. Вреда такие действия не принесут, но и пользы тоже.
Способы передачи бытового сифилиса
Несмотря на приказы и программы правительства по профилактике сифилиса, количество больных ежегодно растет. Однако все чаще можно встретить в интернете на форумах и медицинских сайтах вопрос о том, можно ли заразиться сифилисом не половым путем.
Это связано с тем, что многие не знают статистических данных по заболеванию за последний текущий год, не понимают, как распознать патологию по первичным симптомам, не знают о существовании бытового сифилиса. Средства массовой информации и медицина в этом направлении, к сожалению, совсем не работают.
Чаще всего подвержены риску «получить» эту страшную болезнь наркоманы, алкоголики и люди, у которых резко снизился уровень жизни. При этом нет нормального питания, отсутствует гигиена: личная и бытовая, нет денег, чтобы хорошо питаться, повышать иммунитет и проводить диагностику и лечение патологии.
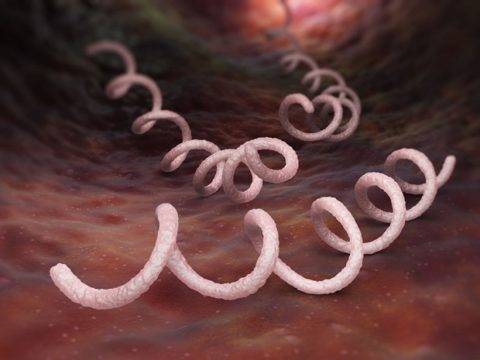
Бледная трепонема (спирохета) заразна вне организма на бытовых предметах при низких температурах вплоть до –70°С (до 9 лет), на влажных поверхностях (пока не высохнет), на трупных тканях. Трепонема активизируется при температуре +35-42°С, затем она гибнет.
При температуре +55°С она живет только 15 минут, а затем погибает. Химические вещества могут уничтожить бактерию, но при длительном контакте с ними у микроорганизма может развиться устойчивость или привыкание.
Пути заражения
В быту заражение происходит посредством:
- поцелуев, укусов и контакта с кожей с наличием отделяемого из сифилитических элементов: твердого шанкра, эрозивной сыпи;
- бытовых предметов больного: ложек или стаканов, «общих» сигарет, полотенец или белья, мочалок, тапочек и др.;
- переливания крови от больного донора и контакте с инструментами процедуры без перчаток;
- у врачей – при осмотре больных, проведении процедур и операций;
- у детей – при родах и питании материнским молоком от зараженной матери.
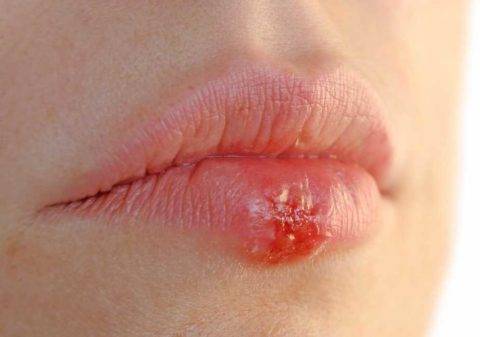
Проявления, первичные симптомы
После 3-4 недельного инкубационного периода первичный период длится 6-7 недель и проявляется:
- небольшим красноватым пятном;
- безболезненной язвой с наличием твердых краев – твердым шанкром;
- увеличением лимфатических узлов.
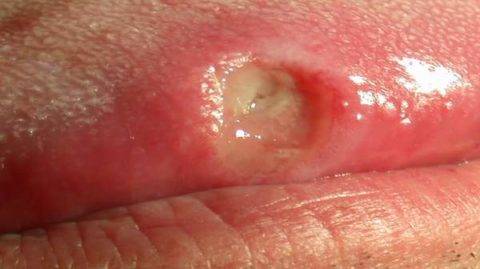
Бытовой сифилис чаще поражает:
- губы, язык, небо или небные миндалины, десна;
- подбородок, щеки;
- конъюнктивы век и глазного яблока;
- соски молочных желез;
- пальцы рук, ног, другие зоны конечностей.
После размягчения и распада твердого шанкра начинается период вторичного сифилиса, который может длиться 3-4 года. Инфекция распространяется по всему организму и проявляется высыпаниями и язвами.
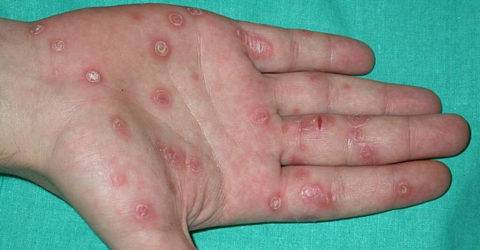
Во время третичного периода болезни и рецидивов кожа и слизистые покрываются бугорками, под кожей, на поверхности костей и внутренних органов появляются гуммы с бледными трепонемами. Период длится 10 и более лет и приводит к тяжелым осложнениям и разрушает организм. В этой стадии лечить патологию сложно, поэтому не стоит долго размышлять над тем, сифилис передается только половым путем или нет.
Нельзя игнорировать появление любого высыпания на коже и слизистых, необходимо обращаться к врачу, что лечит кожные или венерические болезни. Чем раньше врач проведет обследование, диагностику и комплексную терапию, тем выше прогноз излечивания от трепонемы.
На видео в этой статье дается информация о бытовом сифилисе, есть информация о сексе во время болезни, дана инструкция лечения патологии.
Причины, способствующие заражению ИППП
Итак, мы рассмотрели основные способы заражения этими болезнями.
Несмотря на большое их количество, чаще всего ИППП передаются именно через интимный контакт.
Но это происходит далеко не всегда.
Не каждый половой акт завершается инфицированием.
Произойдет ли передача инфекции, зависит от множества факторов.
Рассмотрим основные причины, способствующие заражению ИППП.
Для инфицирования должны быть соблюдены два условия.
С одной стороны, необходимо выделение возбудителя из половых органов.
То есть, бактериовыделение или вирусовыделение, в зависимости от того, чем болен человек.
А выделяется возбудитель не всегда.
Достаточное для заражения количество бактерий или вирусов выделяется, если:
- имеется отделяемое мочеполовых органов;
- есть сыпь;
- выражены клинические симптомы;
- инфицирование произошло достаточно давно, чтобы возбудитель достиг высокой концентрации.
Может не быть выделения микроорганизмов, если нет симптомов, человек получает лечение, либо в данный момент ИППП находится в состоянии ремиссии.
При сифилитической инфекции человек минимально заразен, если нет высыпаний и первичной сифиломы.

Шансы инфицировать партнера минимальные в третичном периоде заболевания.
К числу основных причин заражения ИППП также относится восприимчивость партнера.
Бактерии или вирусы должны попасть в тех участки тела, к которым возбудители имеют тропность (сродство).
Они также должны преодолеть резистентность (сопротивляемость) организма.
Нередки случаи, когда микроорганизмы попадают на половые органы, но инфицирования не происходит.
К примеру, женщины могут переносить трихомонад и заражать ими своих половых партнеров.
При этом сами они не инфицируются, микроорганизмы элиминируются из влагалища в течение ближайших часов или суток.
Риск ИППП после контакта с источником инфекции зависит от:
- состояния иммунитета;
- целостности кожи или слизистой оболочки;
- вирулентности возбудителя;
- используемых препаратов или косметических средств.
Повышают вероятность заражения длительные или многократные половые контакты, поврежденная или воспаленная слизистая.
Снижают риск используемые спермициды, антисептики, хороший иммунитет и неповрежденная слизистая урогенитального тракта.
У женщин вероятность заражения ниже при низкой рН вагинальной среды.
У обоих полов риск снижается при проведении туалета половых органов и мочеиспускания сразу после секса.
Какие существуют индивидуальные меры профилактики?
Ответственное отношение к собственному здоровью и здоровью своего партнера заключается в индивидуальной профилактике ЗППП, которая включается в себя:
- контроль личной гигиены;
- постоянная контрацепция;
- применение местных бактерицидных препаратов;
- систематические визиты к гинекологу и урологу;
- современное выявление заболевание и квалифицированная помощь специалистов;
- избегание беспорядочных половых связей;
- вакцинация против некоторых типов вируса.
Помимо этого, нужно различать механические и медикаментозные средства профилактики ЗППП, а также уметь их правильно применять.
Риск заражения ЗППП на разных стадиях инфекционного процесса
Инкубационный период — время от момента внедрения возбудителя до появления начальных признаков нарушения здоровья.
Обычно человек не знает о том, что стал источником инфекции и не соблюдает дополнительных мер безопасности. Возможность заразиться высока.
Продромальный период: появляются первые признаки нарушений здоровья, по которым нельзя поставить диагноз: озноб, недомогание, ломота, потеря аппетита, субфебрилитет. Возможность заразиться высока, так как возбудитель активно развивается.

Разгар заболевания: клиническая картина соответствует конкретному заболеванию. Возбудитель активен, возможность заразиться особенно высока.
Период угасания – постепенное выздоровление, гибель возбудителя. Возможность заразиться уменьшается.
Какие исходы возможны?
Носительство: человек не имеет никаких симптомов заболевания, но продолжает быть источником заражения.
Хроническая форма: клиническая картина отсутствует в ремиссию и появляется в период обострений время от времени. Возможность заразиться высока.
Выздоровление: нет никаких признаков заболевания. Заражение невозможно.
В чем заключается медикаментозная профилактика ЗППП?
Медикаментозная профилактика ЗППП заключается в назначении специальных лекарственных средств, которые предотвращают размножение в организме возбудителя. Профилактика эффективна в течение нескольких дней после полового акта. Она подразумевает прием антибиотиков по специальной схеме, которые назначает дерматовенеролог. Экстренная профилактика эффективна против следующих заболеваний: сифилис, хламидиоз, гонорея, трихомоноз, микоплазмоз. Через 2 недели после употребления антибиотиков необходимо сдать контрольные анализы на вышеперечисленные инфекции.
Многих волнует вопрос: когда после профилактики лекарственными средствами разрешены половые отношения с постоянным партнером без использования презерватива?
После медикаментозной профилактики только спустя неделю разрешаются незащищенные половые контакты. До этого, пользоваться презервативом следует в обязательном порядке.
Важно помнить, что медикаментозная, вторичная профилактика не защитит от ВИЧ — инфекции, папилломы человека, герпеса второго типа
Опасна ли вторичная профилактика лекарственными препаратами для здоровья?
Обычно, антибиотики назначаются один раз, поэтому побочные эффекты от них минимальны. После приема препаратов не успевает развиться ни молочница, ни дизбактериоз кишечника. Схема лечения напоминает лечение свежих инфекционных заболеваний, протекающих без осложнений. Опасность может заключаться лишь в аллергических реакциях, на препарат.
Следует напомнить об общих правилах, которые предупредят заражение ЗППП:
Важно, соблюдать правила личной гигиены в интимной жизни, которые помогут защититься от их передачи инфекций контактно – бытовым путем, то есть нельзя пользоваться чужими предметами личной гигиены: мочалками, полотенцами, нижним бельем и др.;
Следует соблюдать безопасное половое поведение: иметь отношение с одним половым партнером. Причем только через полгода можно быть уверенным, что он не передал каким — либо заразное заболевание
Связано это с тем, что все ЗППП имеют разный скрытый период, ВИЧ – самый продолжительный – полгода. Поэтому, спустя полгода пройдя все анализы можно с уверенностью знать, что здоровы.
Важно помнить, что заболевание легче предупредить, избежав соблазна, а значит и опасности, чем долго лечить или расплачиваться нежелательными последствиями, связанными с нарушением репродуктивного здоровья, сокращения срока жизни и др.
Как предотвратить венерическое заболевание
Профилактика заражения не сводится только к поведенческой тактике или использованию презервативов.
Существует и посткоитальная экстренная профилактическая система.
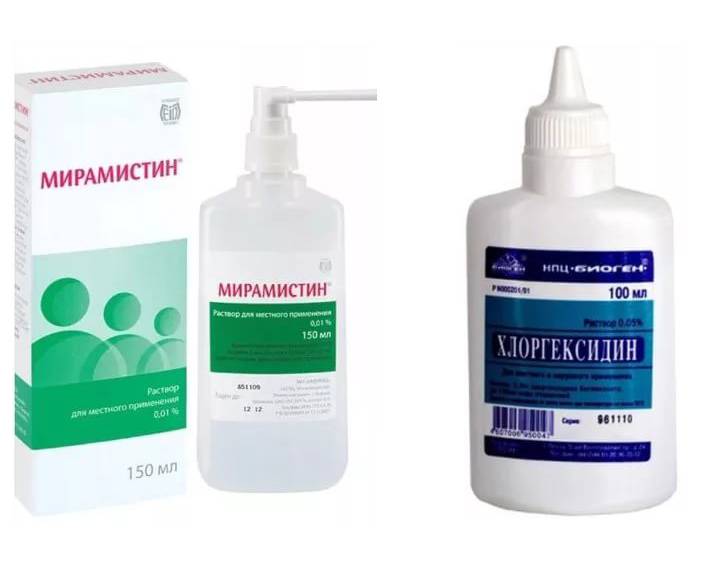
Она начинается с использования в первые два часа от незащищенного или сомнительного сексуального контакта антисептиков: хлоргексидина или мирамистина.
Это хлорсодержащие антисептики, которые с помощью урологической насадки в объеме 3 миллилитра заливаются в уретру на 10 минут.
Также используются инстилляции влагалища и прямой кишки (по 5- 10 миллилитров), полоскание ротовой полости и обработка кожи лобка и бедер.
К сожалению, когда используется мирамистин и хлоргексидин профилактика заражения гарантируется только от гонореи и трихомониаза.
Большинство прочих возбудителей ИППП способно ускользать из-под действия этих препаратов.
Также на хлорсодержащие антисептики возможно развитие аллергической реакции из-за индивидуальной непереносимости.
Более эффективны инстилляции протарголом, выполняемые в условиях амбулаторного приема урологом или венерологом.
Это препарат на основе серебра, которое обладает мощным действием антисептика.
Также врачом в первые пять суток может проводиться медикаментозная профилактика.
Это однократные или двукратные инъекции, курсовой прием антибактериальных препаратов в таблетках.
При подозрении на возможное заражение целесообразно в первую неделю-десять дней после контакта обратиться к врачу-специалисту (венерологу, урологу или гинекологу).
Для того, чтобы сдать мазки на ПЦР.
В дальнейшем, через три-четыре недели, можно сдать кровь на основные возбудители половых инфекций.
В случае подтвержденного заражения следует пройти курс терапии с последующей лабораторной диагностикой его эффективности.
На сегодня возможна вакцинация от вирусного гепатита В, вируса папилломы человека, которые имеют половой путь распространения.
В бытовом плане рационально:
- пользоваться только индивидуальными средствами гигиены (зубными щетками, полотенцами, бритвенными станками),
- соблюдать элементарные правила гигиены вовремя и после посещения мест общего пользования (бассейнов, саун, бань, массажных и косметологических салонов).
Все ЗППП имеют заметные внешние проявления
Многие ЗППП на начальных стадиях вообще никак себя не обнаруживают. Их первые признаки могут возникнуть через несколько месяцев (и даже лет) после инфицирования. Кроме того, некоторые симптомы таких недугов легко спутать с проявлениями кожных болезней или аллергических реакций.
Случаи, когда людей, заразившихся ИППП, в течение какого-то времени лечат от заболеваний другого происхождения, очень распространены. Единственный способ обезопасить себя от негативных последствий случайного незащищенного секса – срочно обратиться к венерологу и сдать рекомендованные им анализы.
Ласки руками и риск ИППП
Иногда даже петтинг приводит к заражению.
В том числе инфекция может быть занесена руками.
Опосредованный механизм реализуется следующим образом:
1. Выделения с бактериями или вирусами попадают на предмет.
2. Предмет контактирует с половыми органами здорового человека.
3. Бактерии проникают в генитальную зону и вызывают инфекционное заболевание.
В данном случае роль предмета могут выполнять руки партнера.
Он может прикасаться к чужим и своим половым органам через короткие промежутки времени.
Поэтому передаются даже те микроорганизмы, которые неустойчивые во внешней среде и не способны длительно обитать вне человеческого тела.
Ещё одна инфекция способна заразить человека, даже если тот не трогает свои гениталии.
Речь идёт о сифилисе.
Инфекция может проникнуть в организм непосредственно через пальцы.
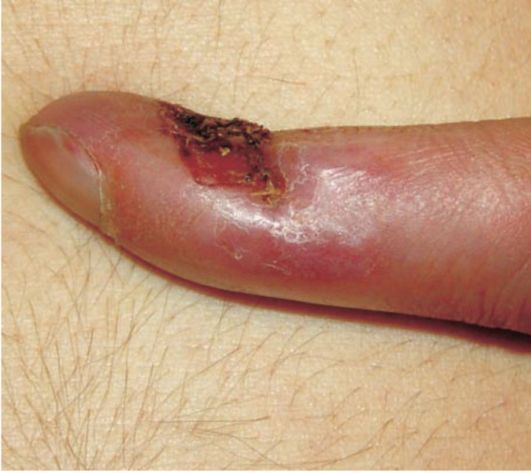
Одна из атипичных форм твердого шанкра называется шанкр-панариций.
Он располагается под ногтями.
Часто его принимают на обычный панариций.
И только благодаря специальным исследованиям удается установить, что это первичный очаг сифилитической инфекции.
Дальнейшее её течение стандартное.
Через месяц первичная сифилома исчезает, и начинается вторичный период сифилиса.