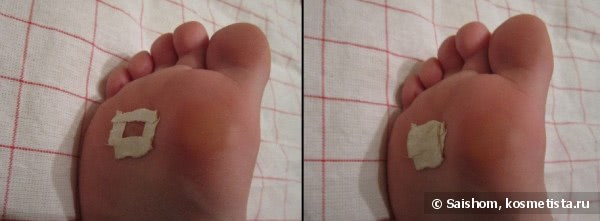
Вальгусная деформация первого пальца стопы, в народе известная как «косточка» или «шишка» на стопе, — достаточно распространённое заболевание ног, при котором косточка первого пальца искривляется под углом по направлению к мизинцу и начинает характерно выпирать. Чем сильнее угол, тем сильнее первый палец давит на следующий, что приводит к деформации остальных пальцев.
Почему выпирает косточка на стопе
Статистически, 98% людей, страдающих от искривления пальца — женщины, большая их часть старше 30 лет, на мужчин приходится только 2% пациентов. Причин у деформации несколько, основные:
- наследственность,
- привычка к ношению неудобной обуви,
- лишний вес,
- гормональные заболевания,
- воспалительные процессы в суставах,
- травмы, повреждения.
- Шишки на суставах пальцев рук: причины …
- Наросты на суставах пальцев рук (шишки …
- Шишки на суставах пальцев рук: причины …
- Шишка на пальцах рук: способы лечения …
- Шишки на суставах пальцев рук: причины …
При постановке диагноза врач учитывает причину развития деформации, поскольку она напрямую связана с методами лечения и профилактики. Вальгусная деформация бывает травматической, когда искривление происходит из-за полученной травмы, статической — при нарушении осанки, врождённой, связанной как раз с наследственным фактором, компенсаторной — из-за особенностей строения сухожилия, вынуждающих неправильно ставить ногу, спастической из-за мышечных спазмов, гиперкоррекционной, когда пациент прошёл через лечение заболеваний стоп, но оно было проведено неправильно.
Знать причину нужно, потому что деформация чаще всего является лишь следствием других заболеваний. Даже хирургическая коррекция не поможет, если не устранить первопричину, и со временем косточка снова начнёт выпирать.
Причины появления халязиона
Причин возникновения образования очень много. Иногда сложно выделить какую-то конкретную причину болезни. К факторам риска относят розацею (патологию, при которой наблюдается покраснение кожи лица), блефарит (воспаления краев век).Эндокринные заболевания (сахарный диабет) могут провоцировать развитие гнойного воспаления, снижение местного иммунитета, иммунодефицитные тонального крема высокой плотности, частое использование туши и теней для глаз, дефицит витамина А и Е, несоблюдение гигиены век и индивидуальные особенности состава секрета мейбомиевых желез (например, слишком густой секрет), все это может провоцировать развитие воспаления.
Для понимания стадий развития процесса разберем анатомию век.
Наши веки богаты железами, которыевыполняют различные функции. Параллельно друг другу в толще хрящевой пластинки расположились столбики мейбомиевых желез. Они продуцируют липидный секрет, который входит в состав слезы и прероговичной защитной пленки. С ним слеза более густая и лучше выполняет функции защиты и увлажнения глазной поверхности.
Для мейбомиевых желез характерен голокриновый тип секреции. Это означает, что при выделении липидов для слезы, клетки самой железы разрушаются.
Если выводной проток закупориваетсяэтими клетками, скоплением пыли или частицами косметики, эти самые липиды попадают в хрящевую ткань и вызывают хроническое вялотекущее гранулематозное воспаление — халязион. Сначала образуется киста, она постепенно увеличивается, затем образуется плотная капсула. Кожа над капсулой легко смещается, цвет кожных покровов не изменяется. Рядом с ресницами расположены сальные железы Цейса, секрет которых выделяется в полость волосяного фолликула. При хроническом воспалении железы Цейса развивается так называемый краевой халязион.
Обычно процесс не вызывает болезненных ощущений, но представляет собой косметический недостаток, а при достижении больших размеров за счет давления на глаз может вызвать снижение зрения.
Также халязион похож на другое глубокое воспаление века — ячмень (или гордеолум). Важным симптомом, отличающим это два процесса, является боль. При гордеолуме веко болезненно, кожа век изменена (наблюдается покраснение). При данном заболевании любое физическое воздействие на веко и попытки выдавить ячмень крайне опасны! Это может спровоцировать распространение воспаления на все веко и привести к необратимым последствиям. Поэтому очень важно не заниматься самолечением, а при первой возможности обратиться к врачу.
Чем это опасно?
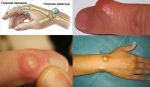
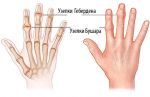
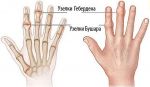
Если растет шишка (нарост) на суставе указательного пальца – это симптом, который требует оперативного диагностирования. Проще всего разобраться с гигромой, так как данная патология не имеет серьезных последствий и в состоянии покоя, при правильном питании может быстро пройти самостоятельно.

Если же речь идет об артрозе, то тут нужно быть крайне внимательными. Все дело в том, что заболевание может развиваться весьма интенсивно, а последствием может стать полная утрата подвижности сустава. Кроме всего прочего, могут возникать серьезные боли, отеки и пр.
При диагностировании артрита лечение предоставляется комплексное. Данное заболевание имеет свойство распространяться на другие суставы и вызывать массу иных суставных патологий. В случае когда заболевание имеет инфекционную основу, последствием могут стать некротические процессы, которые станут основой отмирания тканей.
Домашние методы лечения
Лечение народными средствами предполагает, в первую очередь, использование бишофита – рассола, добываемого во время бурения нефтяных скважин. Первыми данным средством начали лечить артроз именно бурильщики, благодаря которым данное вещество и получило известность. Бишофит наделен свойством снимать воспаление и боль, согревая суставы.
- Наросты на суставах пальцев рук (шишки …
- Шишка на пальцах рук: способы лечения …
- Шишки на суставах пальцев рук: причины …
- Шишка на пальцах рук: способы лечения …
- Шишки на суставах пальцев рук: причины …
Если пациента беспокоит не артроз, а ревматоидный артрит, то бишофит поможет и здесь. Особую эффективность демонстрируют рукавички, пропитанные данным средством. Следует взять рассол, обильно пропитать перчатки или бинт, чтобы ткань, вымоченная в рассоле, действовала на каждый сустав. Сверху надевается полиэтиленовый пакет или полиэтиленовые перчатки (не путать с хозяйственными). В лечебных варежках следует оставаться в течение 3 часов, лечебный курс составляет три десятка процедур.
Клиническая картина
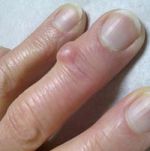
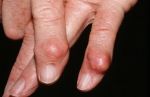
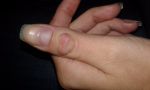
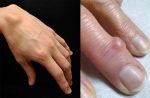
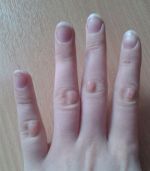
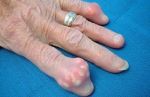
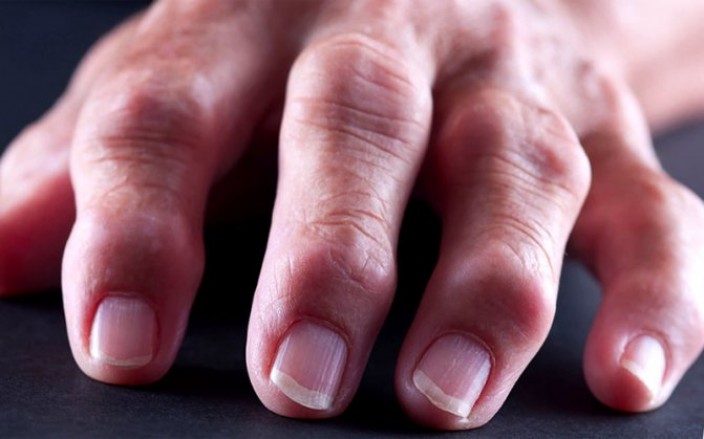
В зависимости от причины и разновидности патологии отличаются и симптомы, которые беспокоят человека. Если шишки спровоцированы артритом или артрозом, пациент часто ощущает боль в области уплотнения, которая усиливается при нагрузке или бытовых манипуляциях. В некоторых случаях болевой синдром сопровождает больного в ночное время, что нарушает сон.
Человек становится раздражительным, чувствует сонливость, у него появляется головная боль, нарушение памяти и концентрации внимания, снижается работоспособность. Кожа в области нароста может натягиваться и краснеть, что свидетельствует об образовании гигромы. Наблюдается местная гипертермия и отечность. Отек может периодически спадать и снова появляться.
По мере прогрессирования патологического процесса состояние больного ухудшается. Наросты увеличиваются в размере, боль усиливается и требует приема анальгетиков. Кожа в области уплотнения еще больше натягивается, истончается, становится сухой, шелушится. Поскольку шишка увеличивается, нарушается подвижность суставных соединений. Человек теряет способность что-либо взять, часто роняет предметы.
Диагностика
Для правильного лечения необходимо обратиться к специалисту и провести необходимое обследование, состоящее из следующих процедур:
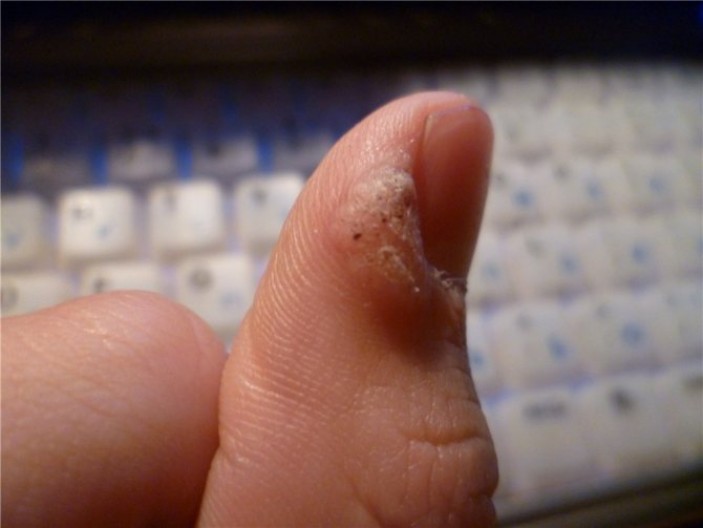
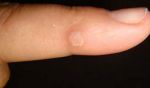
- Дермоскопия Визуальный осмотр образования на руке;
- Сдача необходимых анализов на выявление доброкачественного и злокачественного образования;
- Сдача анализа на определение вируса, который повредил кожные покровы;
- Дермоскопия – исследование поверхности образования на руках через микроскоп.
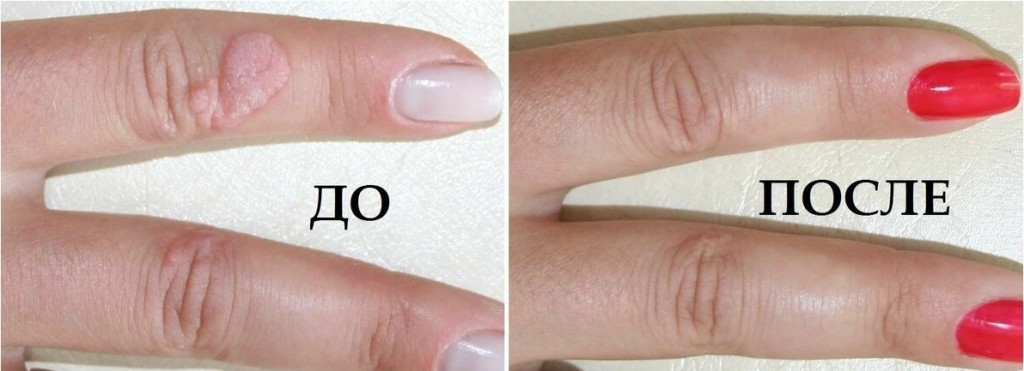
В случае образования бородавок на руках необходимо обратиться к врачу дерматологу, который проведет все необходимые визуальные осмотры и назначит необходимые анализы.

После получения результатов врач — дерматолог может перенаправить к инфекционисту или онкологу, в зависимости от вида заболевания.