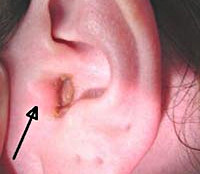
Заеды или ангулярный хейлит/стоматит – синонимы, в некоторых источниках их еще называют угловым хейлитом/стоматитом. Это воспаление слизистой оболочки, поэтому его называют стоматитом, и красной каймы губ в уголках рта — поэтому хейлитом. В зависимости от степени тяжести, воспаление может распространяться дальше на кожу.
основных причины появления трещин на стопах ног
Классификация трещин кожи на стопах зависит от степени повреждения тканей:
-
Эпидермальное (поверхностное) поражение характеризуется небольшими трещинами, которые не вызывают болезненных ощущений, беспокоят только тем, что портят внешний вид. Как правило, такие повреждения кожи могут заживать без специального лечения.
-
Эпидермально-дермальное (глубокое) поражение – это большие трещины, которые могут кровоточить и причиняют боль во время ходьбы. Зажившие имеют рубцы.
Трещины на стопах и пятках подразделяют также на сухие и влажные по характеру происхождения. Первые появляются у людей, чья кожа сухая и чувствительная, вторые возникают чаще у тех, кто очень сильно потеет.
Образованию трещин способствуют различные факторы. Основными являются:
1. Нарушение водно-липидного баланса кожи. Даже молодые люди нередко замечают, что на стопах появились трещины. Если оставить этот факт без внимания и не ухаживать за ногами как следует, с возрастом косметический дефект может привести к более серьезным проблемам со здоровьем.
Что такое трещины? Это нарушение целостности кожного покрова, его разрыв вследствие потери эластичности и упругости. По тем или иным причинам в коже происходит сбой гидролипидного баланса, уменьшается количество содержащихся в соединительной ткани коллагеновых волокон, эластина. Все это приводит к разрушению линейности кожи и появлению трещин.
Трещины на стопах могут быть небольшими и не причинять боли, а могут, напротив, представлять собой глубокие кровоточащие раны, из-за которых теряется способность полноценно двигаться и выполнять какую-то работу.
-
Мелкие трещины, расположенные лишь в верхнем слое кожного покрова (эпидермальные), обычно заживают, не оставляя следов.
-
Эпидермально-дермальные трещины – глубокие, помимо эпидермиса, они поражают и верхний слой дермы. Такие раны по-другому называют разрывами. Их лечение, как правило, долгое, оно требует применения различных препаратов, а после заживления обычно остаются рубцы.
Любой участок ступни может стать местом появления трещин. Но чаще всего от них страдают пятки, пространство между пальцами, суставы больших пальцев и прочие зоны, где кожа имеет складки.
2. Инфекционные и неинфекционные заболевания. Причинами появления трещин на стопах могут быть некоторые заболевания. Методы лечения трещин зависят от точности диагностики. Растрескивание кожи на стопах вызывается:
-
инфекциями грибковой природы;
-
сердечно-сосудистыми и кожными патологиями, заболеваниями почек, ЖКТ, сбоями в работе эндокринной системы;
-
дефицитом витаминов А, В, Е и аллергическими реакциями;
-
гормональными нарушениями, ожирением;
-
плоскостопием и прочими деформациями ступни или пальцев;
-
приемом лекарственных препаратов.
- Сухость и трещины в интимной зоне во …
- Как вылечить микротрещины в интимной …
- Трещины на половых губах: фото, причины …
- Вульвовагинит: лечение, симптомы …
- Трещины на половых губах: причины, лечение
- Как вылечить микротрещины в интимной …
Из-за грибковых инфекций возникает сильный зуд, на коже появляются опрелости, она начинает дурно пахнуть. Происходит отслойка поверхностного кожного покрова. В итоге стопы покрываются трещинами: сначала они вызывают только дискомфорт, а впоследствии боль.
Трещины на стопах при диабете и других болезнях эндокринной системы – это часто следствие пересыхания кожи от нехватки воды в организме.
Рекомендуемые статьи по теме:
-
Как делать массаж живота для похудения: разные техники для здоровья и красоты
-
Стоун-массаж: описание, польза, способы
-
МРТ трех отделов позвоночника: когда оно необходимо и в чем особенности процедуры
Между заболеваниями сердечно-сосудистой системы и трещинами на ступнях тоже есть связь. Дело в том, что при данных патологиях нарушается циркуляция крови, из-за чего клеткам не хватает кислорода. Недостаточное питание тканей становится причиной трофических расстройств, дефицита веществ, обеспечивающих целостность кожных покровов. Это и приводит к образованию трещин. Еще одна причина – нехватка витаминов А, В, Е. Авитаминоз провоцирует сухость кожи, она легче травмируется.
В большинстве случаев образование на стопах трещин происходит из-за грибковых инфекций. Распознать микоз можно по местоположению разрывов – в межпальцевом пространстве. На участках грибкового поражения кожа стоп расслаивается.
3. Неправильный уход за ногами и ношение неудобной обуви. Нередко возникновение трещин на стопах вызвано неверными действиями, нацеленными на поддержание красоты и здоровья ног, и некоторыми внешними факторами, такими как:
-
ошибки при проведении педикюра;
-
игнорирование правил личной гигиены;
-
негативное воздействие окружающей среды (слишком высокие или низкие температуры);
-
частые контакты с хлорированной водой;
-
неудобная обувь, которая не пропускает воздух, ношение носков из синтетики.
Если обувь узкая, некомфортная, тесная, то нагрузка на ноги во время ходьбы многократно возрастает. Нарушается кровообращение, верхние слои эпидермиса травмируются, что и приводит к трещинам. Поэтому, выбирая обувь, необходимо максимум внимания уделить удобству ног. Предпочтение желательно отдавать моделям из натуральной и качественной кожи или замши. Главный недостаток синтетических материалов – плохая воздухопроницаемость. Вот почему возникают трещины на стопах, которые провоцирует нарушение водного баланса кожного покрова ног.
Ноги необходимо мыть каждый день! Иначе на коже будут скапливаться микробы, способствующие распространению грибка и появлению других дерматологических проблем. Ороговевшие клетки лучше всего регулярно счищать пемзой, а также пользоваться смягчающими и увлажняющими кремами или бальзамами.
Как уже отмечалось, кожа на ступнях может растрескиваться как от чрезмерной сухости, тонкости, гиперкератоза, так и вследствие избыточного потения. Это надо понимать, чтобы знать, как лечить трещины на стопах.
PRP терапия эффективна для коррекции следующих причин сухого влагалища у женщин:
-
После родов. Сложность этого состояния в том, что лечить сухость влагалища в период лактации практически нечем, так как большинство препаратов использовать нельзя. PRP терапия – единственная методика, которая очень показана в этом случае. Она не только снимает сухость. Она способствует физиологическому восстановлению влагалища, сужает его и максимально приближает к дородовому состоянию. Плазмотерапия сокращает влагалище, устраняет перерастянутость и истонченность.
-
В пожилом возрасте после менопаузы.
-
На фоне применения гормональных средств и других гормональных перестроек.
-
После хирургических вмешательств на органах репродуктивной сферы.
-
После химиотерапии.
-
Для коррекции побочного действия лекарств на фоне приема антигистаминных средств и нормализующих давление препаратов.
-
После приёма антибиотиков.
-
Хорошо поддается восстановлению сухая слизистая при диабете.
-
По поводу ощущения сухости, спровоцированного избыточной гигиеной.
Плазмотерапия не эффективна, если сухость слизистой возникает по поводу гинекологических заболеваний, половых инфекций и дисбаланса микрофлоры влагалища, против иммунодефицитных состояний.
Не поддается PRP коррекции и сухость во влагалище при беременности. Даже на ранних сроках это состояние является противопоказанием к косметологическим процедурам, поэтому для коррекции дискомфорта нужно дождаться родов.
Как лечить
Лечение зависит от выраженности симптомов и причины воспаления. После осмотра врач расписывает курс симптоматической (устранение симптомов), патогенетической (вмешательство в механизм развития болезни) и общеукрепляющей терапии. В соответствии с этим можно выделить следующие рекомендации:
- Коррекция питания и образа жизни.
- Полноценное питание, прием поливитаминов, отказ от вредных привычек и строгое соблюдение питьевого режима – основа не только лечения, но и профилактики заедов в полости рта.
- Медикаментозное лечение.
Учитывая, что чаще всего причиной является диабет, нужно контролировать уровень сахара в крови. Сделать это можно путем коррекции питания, а также приема лекарственных препаратов. Курс поливитаминов помогает контролировать дефицитные состояния и предотвратить другие осложнения. Если заеды в уголках рта были спровоцированы грибками или бактериями, назначаются соответствующие лекарства: противогрибковые, антибиотики и др.
- Поддержание гигиены полости рта.
Это одно из главных условий, которое поможет не только избавиться от симптомов, купировать воспаление, но и предотвратить их повторное образование.
- Заболевания вульвы
- Может ли трещины на половых губах …
- Как лечить трещины в интимной зоне …
- Поражения вульвы красного цвета …
- Трещины на губах: симптомы и терапия …
- 535 Трещины на половых губах — YouTube
- Защита красной каймы губ.
Она довольно чувствительна к действию ультрафиолетовых лучей, ветру и другим раздражающим факторам. Поэтому нужно использовать гигиенические помады и гели, которые помогут уменьшить сухость и защитить красную кайму от раздражающего фактора слюны. В некоторых случаях могут быть рекомендованы лекарственные средства, которые стимулируют заживление.
- Коррекция формы губ.
Некоторые особенности губ, их расположение предрасполагают к развитию заедов в уголках рта. Чтобы снизить частоту симптомов и предрасположенность к их развитию, врач может проводить коррекцию формы губ. Филлеры вводятся при помощи инъекций, помогают убрать нависающие края губ.
Лечение народными средствами
Без осмотра специалиста лечение в домашних условиях нельзя проводить. По рекомендации врача можно использовать целебные травяные средства из арсенала народной медицины — при помощи отваров и настоев самостоятельно можно снять боль и зуд, сопровождающие трещины на половых органах.
Одним из эффективных средств, используемых для лечения маленьких трещинок, является настой календулы, который готовят в домашних условиях. Понадобится 1 столовая ложка сухого экстракта растения, которую соединяют с 70 мл кипящей воды — рекомендуют прокипятить смесь на маленьком огне до уменьшения объема в два раза. Из приготовленного отвара делают примочки.
Хороший лечебный эффект дает также настой из одуванчиков.
Смягчающее и обезболивающее действие оказывают противовоспалительные ванночки из ромашки или череды, коры дуба.
Зуд половых органов: куда обратиться?
Если у вас появился зуд половых органов, обратитесь в нашу клинику.
Мы специализируемся на лечении заболеваний урогенитального тракта, в том числе аллергического или инфекционного происхождения.
Здесь работают опытные врачи-дерматовенерологи.
Они помогут установить причину зуда, а затем подберут лечение, направленное на устранение основного заболевания.
В большинстве случаев от зуда можно избавиться быстро, если своевременно принять меры.
Не стоит лечиться самостоятельно.

В домашних условиях человеку без специального образования невозможно установить причину зуда.
Некоторые заболевания, которые его вызывают, способны прогрессировать и вызывать осложнения.
Ряд патологий также являются заразными.
Поэтому стоит как можно раньше обратиться к врачу, чтобы пройти диагностику и лечение.
Если вас беспокоит зуд половых органов, обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Поставьте оценку статье: 5 Ваша оценка: Нет Средняя: 5 (1 оценка)