Если у Вас срочный вопрос или острая боль, Вы можете связаться с доктором по телефону:
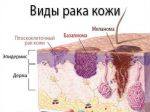
Этиология
Медицина не называет точных причин развития рака кожи.
Однако выделены провоцирующие факторы:
-
Вредные привычки: алкоголь, курение;
-
Частое пребывание на солнце;
-
Злоупотребление соляриями;
-
Травмы кожи;
-
Употребление большого количества канцерогенов;
-
Гормональные сбои.
Также исследования показали, что риск заболеть плоскоклеточным раком кожи повышается у людей с ВИЧ-инфекцией, красной системной волчанкой и хроническими заболеваниями кожи. У женщин он встречается чаще, чем у мужчин.
- Рак кожи: лечение и диагностика — Цены …
- Злокачественные опухоли кожи …
- Злокачественные опухоли кожи …
- Лечение рака кожи: стадии заболевания …
- Плоскоклеточный рак кожи: возможности …
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения кератоза
*ФИО *Email *Телефон МоскваМосковская облСанкт-ПетербургАбаканАлматыАнадырьАнапаАнгарскАрхангельскАстанаАстраханьБакуБарвихаБарнаулБелгородБиробиджанБлаговещенскБратскБрянскВидноеВладивостокВладикавказВладимирВолгоградВологдаВоронежВыборгГеленджикГорно-АлтайскГрозныйДмитровДудинкаЕкатеринбургЕреванЕссентукиЖелезнодорожныйИвановоИжевскЙошкар-ОлаИркутскИстраКазаньКалининградКалугаКарагандаКемеровоКерчьКиевКировКисловодскКлинКостромаКраснодарКрасноярскКропоткинКудымкарКурганКурскКызылЛипецкЛюберцыМагаданМагнитогорскМайкопМахачкалаМурманскМытищиНабережные ЧелныНазраньНальчикНарьян-МарНижневартовскНижний НовгородНовгородНовокузнецкНовосибирскНорильскОдессаОдинцовоОмскОрелОренбургПензаПермьПетрозаводскПетропавловск-КамчатскийПсковПушкиноРостов-на-ДонуРязаньСалехардСамараСаранскСаратовСевастопольСеверодвинскСерпуховСестрорецкСколково (Заречье)СмоленскСочиСтавропольСургутСыктывкарТамбовТверьТольяттиТомскТулаТутаевТюменьУлан-УдэУльяновскУссурийскУфаХабаровскХанты-МансийскХарьковЧебоксарыЧелябинскЧеркассыЧеркесскЧитаЭлистаЭнгельсЮжно-СахалинскЯкутскЯлтаЯрославль Город Я согласен (согласна) на получение информационных и рекламных сообщений ОТПРАВИТЬ
Отправляя форму, я подтверждаю, что ознакомлен с Политикой оператора и даю Согласие на обработку персональных данных.
СИМПТОМЫ
Плоскоклеточная карцинома клинически может выглядеть крайне вариабельно. Как правило, имеет вид бляшки или узла. На основании клинических признаков выделяют эндофитную и экзофитную формы роста опухоли. На начальных этапах развития плоскоклеточный карцинома может напоминать по внешнему виду базальноклеточную карциному (базалиому), но быстрее увеличивается в размерах.
Болезнь Боуэна является поверхностной формой плоскоклеточной карциномы кожи, выглядит как красноватое пятно с четкими краями и шелушащейся поверхностью.
Экзофитная форма роста — представляет собой массивный узел на широком основании (реже на ножке), возвышающийся над поверхностью кожи, темно-красного или коричневого цвета с большим количеством расширенных мелких кровеносных сосудов и углублением в центральной части. На поздних стадиях развития происходит изъязвление опухоли с переходом в эндофитную форму роста.
- Лечение рака кожи: стадии заболевания …
- Рак кожи — online presentation
- Плоскоклеточный рак кожи: симптомы …
- Плоскоклеточный рак кожи туловища и …
- Рак кожи. Меланома — online presentation
Эндофитная форма роста — в начале представляет собой пятно, которое за несколько месяцев превращается в плотный малоподвижный узел с плотными валикообразными краями и язвой неправильной формы в центре. По мере роста начинает кровоточить от малейшего прикосновения.
Иногда опухоль может иметь вид желтоватого или красновато-коричневого очага, с бугристой поверхностью, покрытой коркой и бородавчатыми разрастаниями — так называемая веррукозная форма роста, которая характеризуется длительным, медленным ростом. Клинически может выглядеть как бородавка.
Смотреть все патенты
Виды трофических язв с примерами вылеченных нами пациентов Венозные язвы | Язвы при атеросклерозе | Диабетические трофические язвы | Язвы вследствие облитерирующего эндартериита | Язвы при гипертонической болезни | Язвы вследствие врожденных пороков развития сосудов | Язвы при лимфедеме | Гангренозная пиодермия | Гидростатические язвы | Язвы при злокачественных опухолях кожи
Существуют различные определения понятия «трофическая язва», но ее главными критериями являются, во-первых, поражение кожи на всю толщину, то есть отсутствие источников для эпителизации в дне язвы и, во-вторых, низкая скорость заживления. Трофические язвы нижних конечностей являются распространенной патологией. Ими страдают порядка 1% всего взрослого населения, причем среди лиц пожилого возраста (старше 65 лет) этот показатель возрастает до 5%. В настоящее время в развитых странах частота возникновения язв овышается, что связывают со старением населения и распространением факторов риска для облитерирующего атеросклероза – таких как курение, сахарный диабет и ожирение. Мало кто знает, что диагноза «Трофическая язва» — не существует. Трофическая язва – это не диагноз, а СЛЕДСТВИЕ далеко зашедших заболеваний, которых больше сотни. И лечатся они по-разному. Трофические язвы ног в 95% приходятся на 3 варианта патологии:
1. Венозная недостаточность нижних конечностей вследствие варикозной и посттромботической болезней: примерно 55% всех язв; 2. Облитерирующий атеросклероз артерий нижних конечностей: примерно 15% всех язв; 3. Сахарный диабет: примерно 20% всех язв; Сочетания вышеназванных причин: примерно 10% всех язв.
Остальные же заболевания, которых больше сотни, приводят к язвам, встречающимся примерно в 5% случаев. Но как раз эти 5% случаев и вызывают наибольшие трудности в диагностике и лечении.
Классификация наиболее распространенных трофических язв нижних конечностей
Язвы, вследствие хронической венозной недостаточности нижних конечностей из-за варикозной и посттромботической болезней. Язвы, обусловленные облитерирующим атеросклерозом артерий нижних конечностей. Диабетические трофические язвы. Язвы вследствие облитерирующего эндартериита. Гипертонические трофические язвы (синдром Марторелла).
Язвы вследствие врожденных пороков развития сосудов нижних конечностей: — при синдроме Клиппеля – Треноне — при синдроме Паркса Вебера – Рубашова Язвы вследствие лимфедемы — вследствие первичной лимфедемы — вследствие вторичной лимфедемы Язвы при гангренозной пиодермии
Венозные язвы
Это – наиболее известный и распространенный тип язв. Возникают при тяжелой венозной недостаточности на запущенных стадиях варикозной и посттромботической болезни.
Клинические симптомы этого вида язв – отек, склероз кожи и подкожной клетчатки, затем – гиперпигментация и белая атрофия кожи, предшествующая изъязвлению.
Патогенез венозных (варикозных и посттромботических) язв сходен. Они вызваны повышенным венозным давлением вследствие поражения подкожных вен в случае варикозной болезни или глубоких вен — при посттромботической болезни.
Посттромботическая болезнь (ПТБ) возникает вследствие разрушения клапанов глубоких вен после флеботромбоза и развивается более чем у половины пациентов, перенесших проксимальный тромбоз и примерно у четверти больных после тромбоза глубоких вен голени. В отличие от варикозной болезни, пациенты с ПТБ могут не иметь видимых варикозно расширенных подкожных вен.
Так как по глубоким венам ног оттекает порядка 90% всей крови, а по подкожным венам – только 10 %, то выраженность этих язв отличается. Варикозная язва (язва при варикозной болезни) значительно меньше, чем при посттромботической, почти всегда локализуются в нижней трети голени и в подлодыжечных областях. При посттромботической же болезни язвы могут достигать гигантских размеров, становясь циркулярными. Они могут распространяться до глубокой фасции, а экссудация из них может превышать 1,5 литров в сутки. Так, на представленной ниже фотографии больной А., 66 лет, видна калоша, наполненная раневым секретом, набравшимся за полчаса ходьбы.