Кондиломы у девственниц встречаются достаточно редко. Отдельные случаи инфицирования тесно связаны с передачей контактным или бытовым путями. Кроме удаления, лечение кондиломы включает иммуностимулирующую и противовирусную терапию.
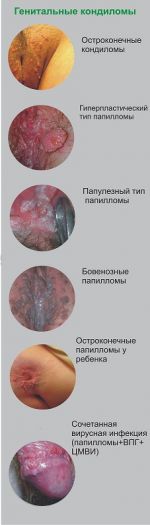
Остроконечные кондиломы или генитальные бородавки
Остроконечные кондиломы или генитальные бородавки – одно из самых распространенных заболеваний, передающееся половым путем. Одна из теорий – вирусное заболевание передающееся половым путем, имеет случаи и бытового контактного способа передачи. При повреждении могут давать кровотечение и перерождаться в опухоль. Человек может быть носителем и никогда кондиломы могут не проявляться. При ослаблении иммунитета болезнь может активизироваться. Чаще конечно это беспорядочные половые связи, частые инфекционные заболевания. Некоторые типы кондилом могут переродиться в раковую опухоль. Поэтому важно сразу обращаться к урологу, так как болезнь контагиозна и может быстро разноситься между членами семьи.
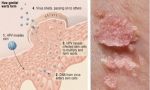
Что это такое – кондилома. Это образование возвышающееся над уровнем кожи в виде единичных образований либо в виде капусты на ножке или на широком основании.
Место расположения это – половые органы.
Примерно одинаковый вид имеют такие заболевания, как сифилис, ВИЧ, грибковые заболевания кожи.
- Лечение ВПЧ у женщин
- Генитальные папилломы (аногенитальные …
- Остроконечные кондиломы. Лечение
- PDF) Genital warts. Official statistics …
Диагностика и лечение
Для мужчин достаточно осмотра и взятие соскоба и анализ крови на вирус, но нужно помнить, что должен обязательно пройти обследование и половой партнер.
У женщин дополнением будет гинеколог который выполнит кольпоскопию.
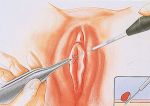
Если диагноз поставлен их нужно просто удалить. Способов существует много. В нашем медцентре имеется инфракрасный фотокоагулятор которым можно в считанные секунду прижечь папилломы без образования ран и рубцов. При больших и крупных кондиломах можно применить американский коагулятор Сургитрон, процедура занимает немного времени, безболезненна и не оставляет рубцов.
Папилломатозные разрастания
Группа заболеваний инфекционно-вирусного характера, при которых образуются на коже и слизистых папилломатозные образования, называется кондиломами. Есть мнение, что урогенитальные кондиломы – это заболевание исключительно мужчин и женщин, живущих половой жизнью. Это ошибочное мнение. Папилломатозные разрастания с этой локализацией выявляются у девочек-девственниц старшего школьного возраста. Редко, но бывают случаи заболевания девочек младше.
Кроме полового пути передачи вируса, существует еще контактный и бытовой. Так через инфицированных членов семьи и предметы общего быта вирусная инфекция передается девочке.
Кроме домашнего инфицирования, девочка может заразиться в местах общего пользования.
Кондилома представляет собой разросшийся слой эпителиальных клеток. В большинстве случаев злокачественного перерождения не происходит. Ее излюбленные места: половые губы, клитор, влагалище, шейка матки. У мужчин образование поражает головку, крайнюю плоть, уретру, анальное отверстие.
Редко она может появиться на слизистой рта, но никогда не появляется на теле и конечностях.
Кондиломы очень заразны. Они бывают нескольких видов:
- Остроконечные образования имеют тонкую ножку с расширенной верхушкой. Диаметр остроконечной кондиломы может быть от нескольких миллиметров до нескольких сантиметров разного цвета : телесного, розового или красновато-серого. Этот вид может расти как одиночными узелками, так и множественными выростами. Множественные выросты внешне похожи на петушиный гребешок или соцветие цветной капусты. Остроконечная кондилома малоактивна в плане озлокачествления.
- Плоские образования прорастают в эпителиальные слои. Чаще возникают в цервикальном канале, редко поражают гениталии. Внешне это плоское образование без ножки. Плоская кондилома обладает высокой степенью онкогенной активности и служит предпосылкой для развития цервикального рака.
Симптоматика у девочек
Причина активизации и внедрения в организм вируса – ослабленный иммунитет. Ослабленный организм и внедренная вирусная инфекция служат активаторами бесконтрольного деления клеток. Так формируется кондилома. От момента инфицирования до начала разрастания проходят недели или годы, но чаще образование начинает проявлять себя через несколько месяцев.
Кондилома у девочек обычно небольшого размера. Ее поверхность внешне напоминает ворсинки или сосочки. Чаще всего кондилома появляется на девственной плеве, у нее тонкая ножка, с широким основанием. Она может быть одиночной или разрастись группой образований. Образование розового или бледно-красного цвета.
После инфицирования и на начальных стадиях девочку ничего не беспокоит, заболевание протекает бессимптомно. С ростом образования, девочку начинает беспокоить зуд и дискомфорт. Девочка жалуется на влажность и сырость наружных половых органов.
Когда кондилома достигает достаточно большого размера, могут появиться трудности при мочеиспускании. Появляются жалобы на боль и ощущение инородного тела.
Генитальное образование после травмирования во время гигиенических процедур или натирания нижним бельем воспаляется, и к нему может присоединиться бактериальная или грибковая инфекция
Диагностика и лечение
Если у девочки выявлена кондилома, она и ее родители детально обследуются на предмет инфицирования папилломавирусом. Проводится осмотр родителей. Семья сдает анализы на наличие половых инфекций.
Дальше оптимальный и рациональный метод лечения подбирается детским гинекологом индивидуально.
Но в любом случае методика лечения кондиломы – механическое удаление.
Процедура удаления может проводиться одним из методов:

- Криодеструкция с применением жидкого азота. Процедура безболезненная и достаточно хорошо переносится. Минус процедуры: иногда полностью удалить кондилому не удается из-за того, что жидкий азот не может проникнуть достаточно глубоко.
- Электрокоагуляция с помощью электроножа. Этот метод считается более щадящим, чем хирургическое иссечение, но, как осложнение, на месте удаления могут появиться рубцовые изменения.
- Хирургическое иссечение с помощью скальпеля. Метод считается достаточно устаревшим, и им пользуются очень редко. Минус: процедура травматичная, болезненная, приводит к рубцовым изменениям и рецидивам.
- Лазерное удаление – самый оптимальный совершенный на сегодняшний день метод. Не допускает развития кровотечения, не образует рубцы и шрамы, безболезненная, с минимальным восстановительным периодом.
После удаления, корочку, которая образуется, нельзя сдирать. Дальше проводится специальная противовирусная и иммуностимулирующая терапия. Такие мероприятия станут залогом хорошего результата и профилактикой рецидива.
Если появились кондиломы у девственниц Ссылка на основную публикацию
Осложнения остроконечных кондилом
Каждая кондилома является резервуаром для вируса папилломы человека. Этот вирус накапливается и в тканях, окружающих кондилому. Это может становиться причиной изменения ДНК клеток эпителия кожи или слизистых половых органов, в результате чего могут развиваться предраковые состояния.
Одним из самых грозных осложнений вируса папилломы человека у мужчин является рак полового члена, у женщин — рак шейки матки. При этих заболеваниях вирус папилломы человека обнаруживается практически у всех пациентов.
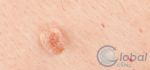
Что такое атипичные (диспластические) невусы?
Атипичный или диспластический или атипический невус – это приобретенное пигментное образование, вариант доброкачественных меланоцитарных невусов, обладающий следующими характеристиками:
- неровный край и/или асимметричная форма;
- размер, как правило, более 6 мм;
- цвет коричневый,чёрный, красный одновременно;
- центральная часть может быть приподнята, периферическая – плоская как у яичницы-глазуньи, либо весь плоский.
Различают единичные (<5) и множественные (>5) диспластические невусы. Также выделяют наследственный и ненаследственный вариант.
Окончательный диагноз «диспластический невус» устанавливается только после гистологического исследования. Таким образом, далеко не все родинки, внешне похожие на диспластические, окажутся таковыми после удаления и исследования. В структуре диспластического невуса – лентигиозная меланоцитарная дисплазия 1, 2, 3 степеней.
- Кондиломы | Vitaclinika
- Операции под общим наркозом — удаление …
- Кондиломы: фото, признаки и лечение …
- Генитальные кондиломы и ВПЧ: причины …
Диспластические невусы не всегда перерождаются в онкологчиеское заболевание. На фоне диспластических невусов меланома кожи развивается лишь в 9 % случаев.
Большинство из них со временем уменьшаются или разрешаются, или трансформируются вовнутридермальные меланоцитарные невусы (Ламоткин И.А., 2017).
Необходимо исключить травмирование родинок (скрабы, пилинги, массаж, цепочки, косметические чистки, частое расчесывание, эпиляции и др.)
Показано наблюдение дерматолога с дерматоскопией и фотофиксацией невусов 1 раз в 6 месяцев, хирургическое иссечение изменяющихся или подозрительных невусов.