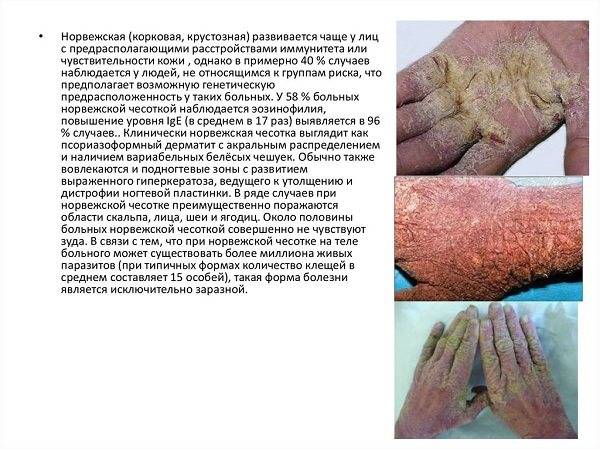
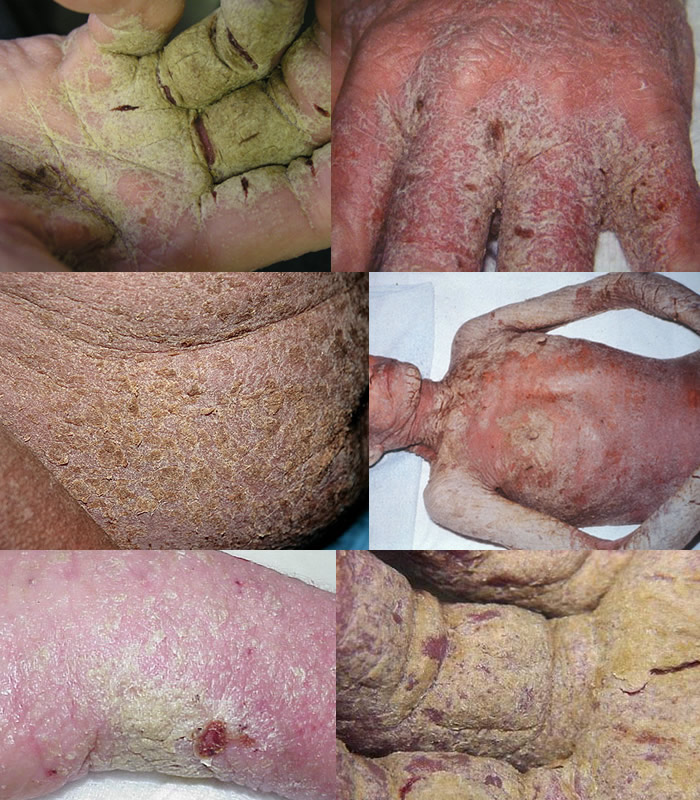
Характерные симптомы и признаки
Первые симптомы появляются после завершения инкубационного периода. Иммунитету нужно какое-то время для того, чтобы распознать «чужака» и начать на него реагировать. Так как при норвежской чесотке одновременно на теле зараженного человека присутствует огромное число паразитов, симптомы проявления болезни имеют ярко выраженный характер.
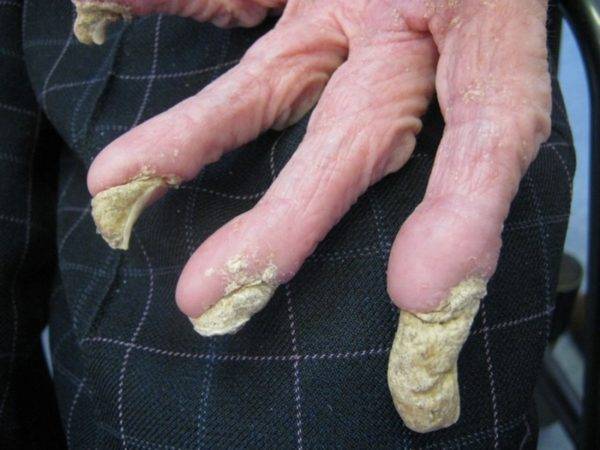
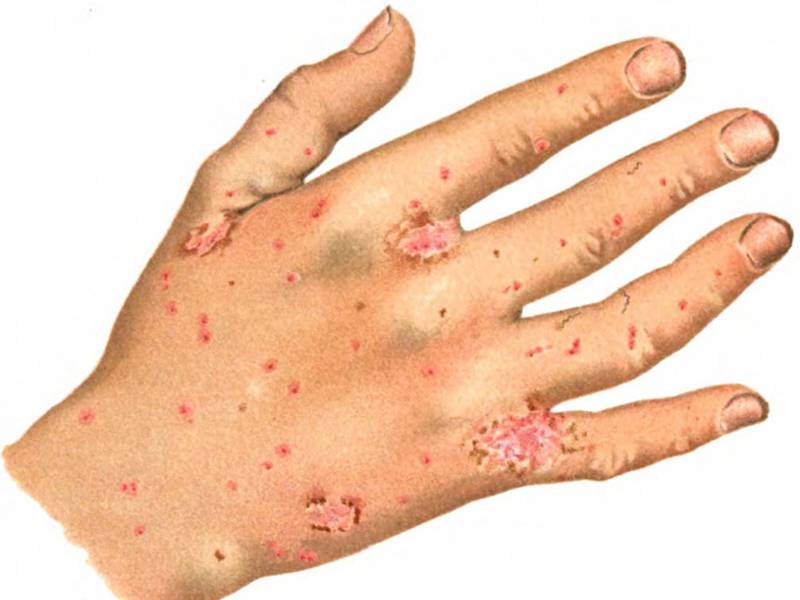
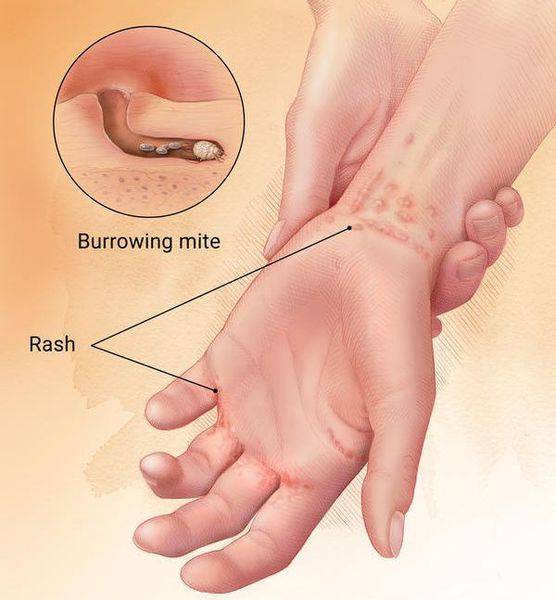
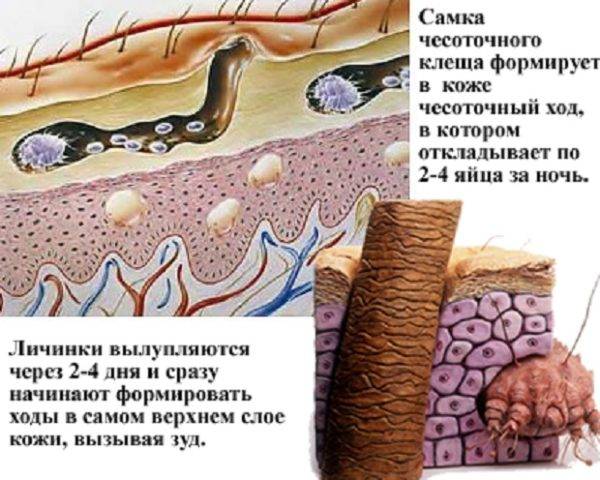
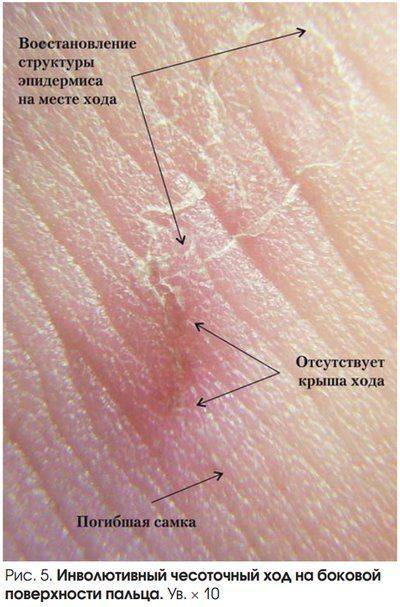
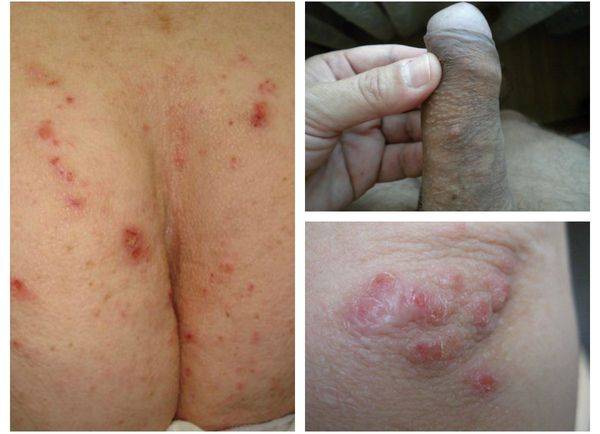
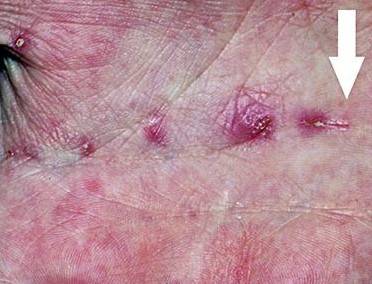
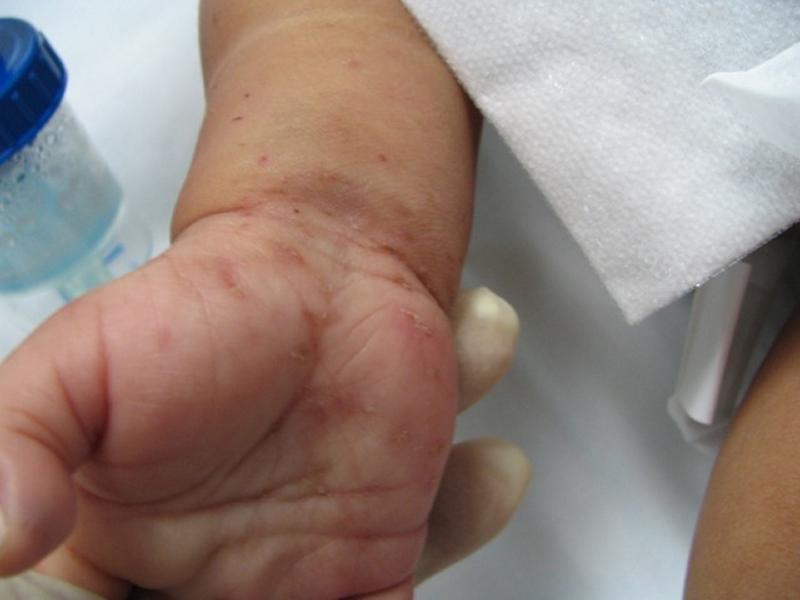
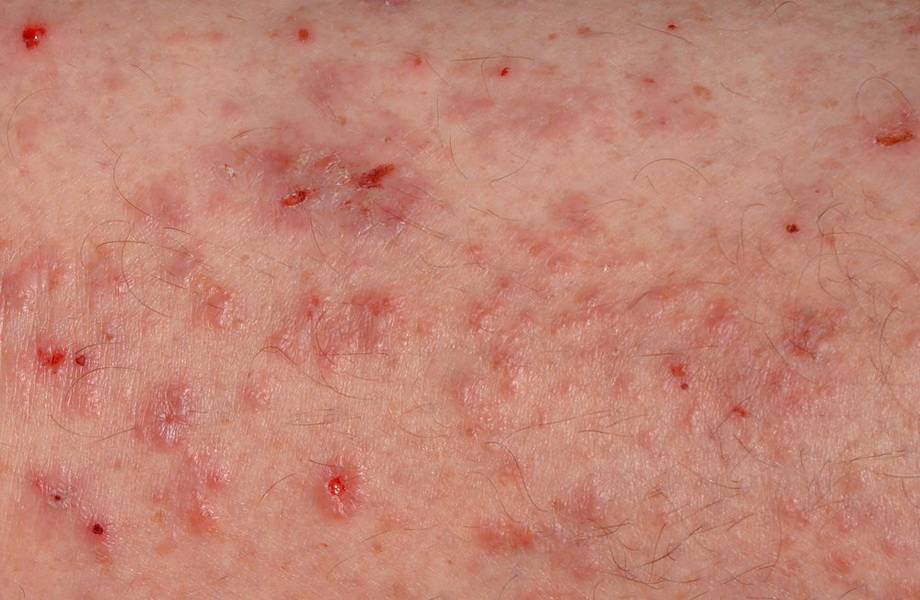
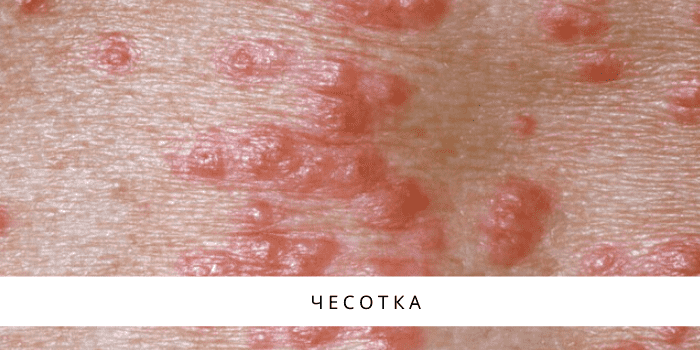
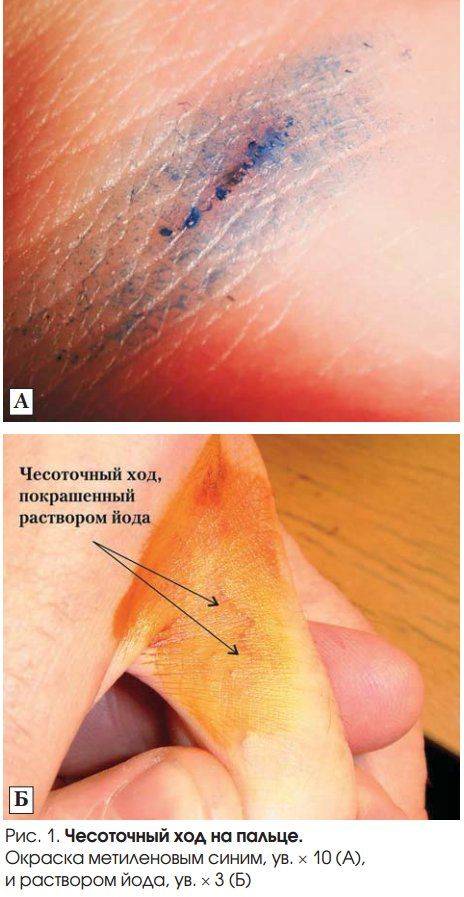
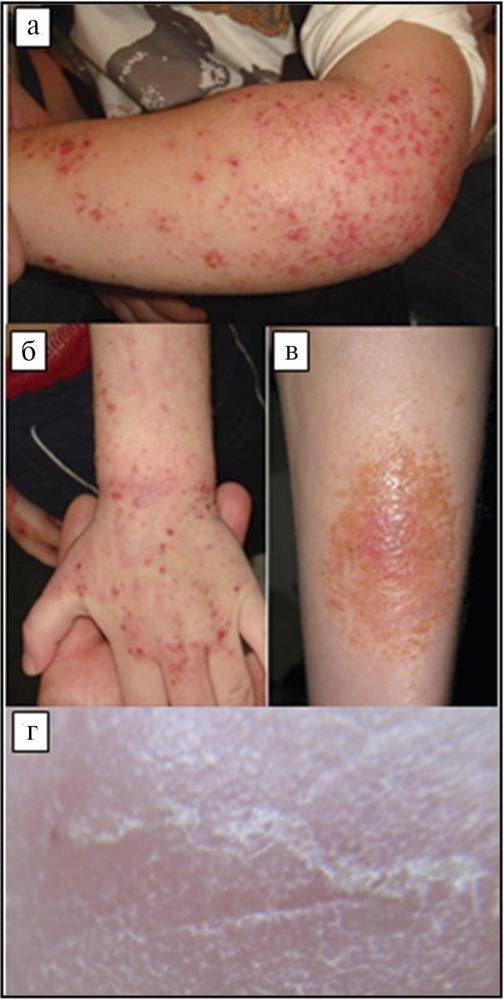
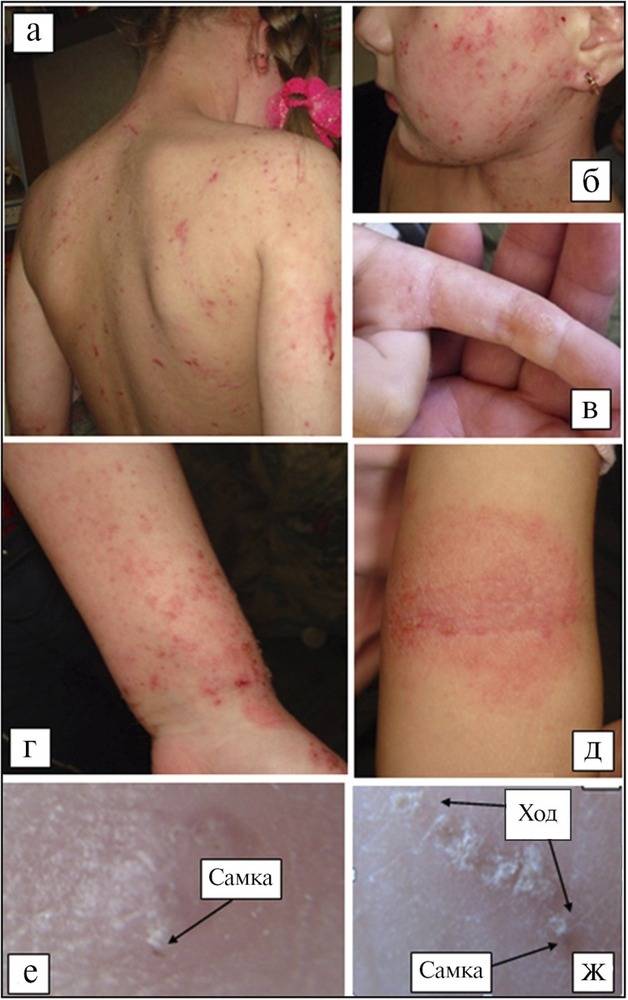
- Почти у всех больных на боковых поверхностях пальцев кистей, на обратной стороне кистей, внутри локтевых и подколенных складках, внизу живота и на ягодицах, на крайней плоти пениса у мужчин и на молочных железах у женщин появляется множество ходов – тоннелей, которые прогрызают клещи в слое эпидермиса. Они имеют извилистую форму, состоят из нескольких отрезков, каждый из которых – суточный элемент длиной до 8 мм. На начальных этапах тоннели сверху похожи на криволинейные царапины. На конце каждой – прозрачный пузырек, сквозь который просвечивается черная точка. Это сам паразит.
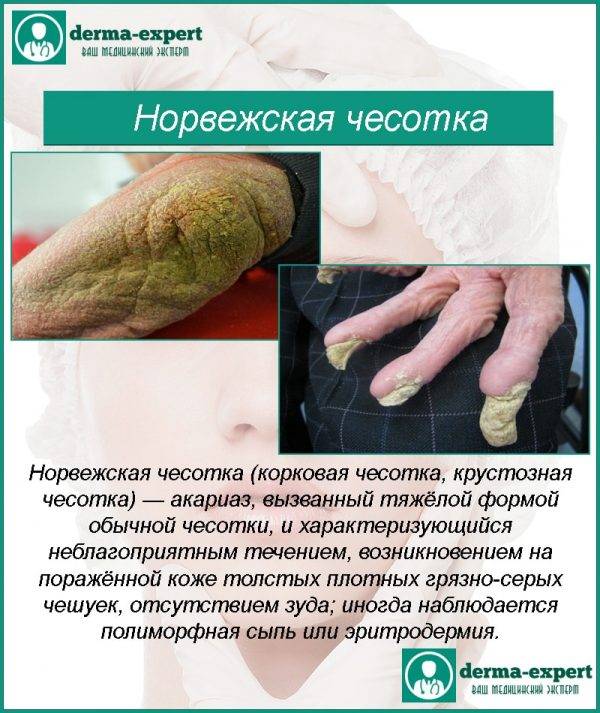
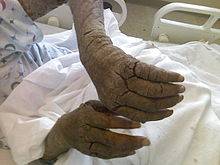
- Из-за огромного числа зудней очень быстро подобные ходы превращаются в корки или струпья, имеющие грязно-желтый цвет. Они наползают один на другой. Толщина каждого 3 см. Поверхность струпьев может быть гладкой или шершавой, покрытой морщинками. Если ногтем отодрать пластику, образуется мокнущая эрозия. Так как кожа под ней очень тонкая, любое прикосновение приводит к небольшому кровотечению.
- Кожные покровы постепенно становятся сухими, горячими и толстыми, корки сливаются, превращая верхний слой эпидермиса в твердый панцирь. Он весь сверху покрывается грубыми морщинами. Между слоями панциря находится огромное число клещей (до двух сотен на одном квадратном сантиметре).
- От больного человека исходит постоянно кислый запах (как пахнет дрожжевая опара).
- Волосы тускнеют и теряют свой блеск.
- Видоизменяются ногтевые пластины. Они утолщаются, становятся рыхлыми и ломкими. По внешнему виду поражение походит на грибковую инфекцию.
Кроме этого, отмечается воспаление всех лимфатических узлов.
Причины отсутствия зуда
Только у половины больных наблюдается наличие аллергической реакции со стороны кожи. Инфекционисты отсутствие зуда объясняют несколькими причинами:
- Высокая слабость иммунной системы, она просто не в состоянии реагировать на внедрение чужеродных агентов.
- При формировании струпьев нарушается передача нервных импульсов.
- Деградация тканей мышц и миопатия приводит к тому, что больной просто не имеет возможности почесать зудящее место, это фиксируется в головном мозге.
- Низкая чувствительность кожи.
Отсутствие зуда затрудняет постановку диагноза. Для его подтверждения нужны три составляющие: наличие перечисленных выше клинических проявлений, данные эпидемиологического характера (подтверждающие возможный контакт с зараженным человеком), результаты некоторых лабораторных тестов.
Как проходит лечение
Терапия начинается только после подтверждения диагноза. Народные методы, как и самолечение, могут только ухудшить течение патологии, привести к серьезным осложнениям и даже к смертельному исходу.
Чтобы избавиться от паразита и мучительных симптомов, первым делом врачи должны удалить образовавшиеся корки. Далее применяются антискабиозные средства для уничтожения клеща. Истонченную кожу нужно будет ежедневно лечить медикаментозными препаратами.
Антипаразитарные препараты:
- Спрегаль;
- Солантра;
- Серная мазь;
- Линдан;
- Перметрин.
Назначенная мазь ежедневно наносится на кожу перед ночным сном (активность клещей ночью выше). Промыть с мылом пораженный участок можно только спустя 12 часов.
Кроме этого, врач обязательно назначит:
- витаминные комплексы (Алфавит, Мультитабс, Витрум, Компливит);
- иммуномодуляторы (Гепон, Тимоген, Изоприназин);
- увлажняющие крема для восстановления поврежденной кожи (Авен, Солкосерил, Бепантен, Левомеколь, Эплан).
Лечение длительное, поэтому нужно набраться сил и терпения. Следует также помнить, что эффективность назначенной терапии будет полностью зависеть от регулярности применения препаратов.
Симптомы
Основные
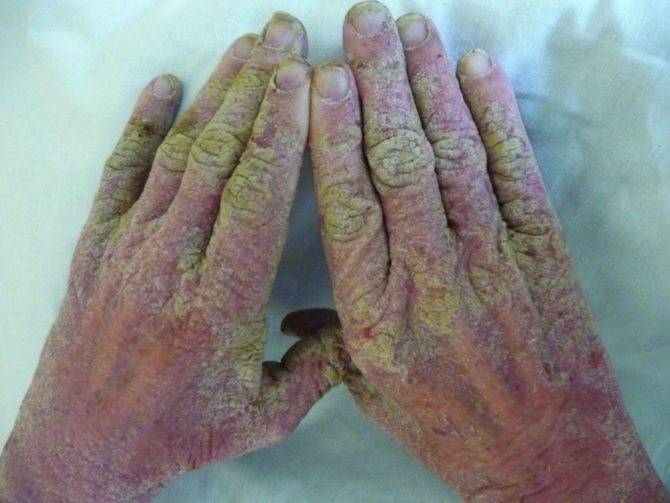
Основными внешними признаками болезни являются:
- массивные многослойные (до 7 слоев) плотные желто-серые, серо-коричневые и черные корки толщиной до 40 мм, покрывающие жестким «панцирем» практически все тело. Очаги поражения находятся на следующих областях:
- на тыльной части кистей и стоп;
- разгибательных поверхностях;
- локтях, промежутках между пальцами;
- ягодицах, коленях, животе и ушных раковинах;
- коже лица, ногтях, волосистой части головы.
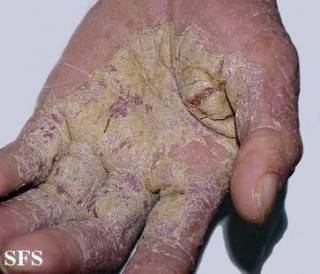
- развитие на ладонях и подошвах гиперкератоза (патологическое разрастание рогового слоя кожи), ограничивающего движения;
- многочисленные и многоярусные чесоточные ходы в нижнем слое корок;
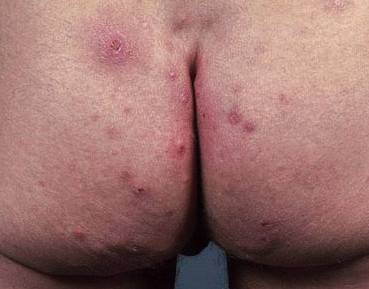
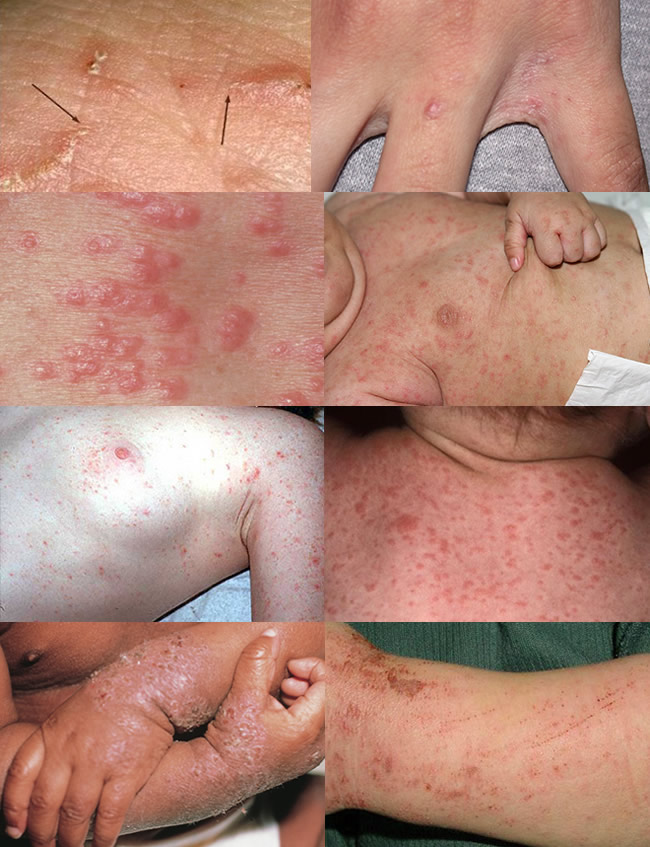
- полиморфные (разных форм и видов) высыпания в виде папул (красных прыщей), везикул (пузырьков), чешуек, корок, пустул (гнойно-пузырчатой сыпи);
- сухие и горячие кожные покровы;
- эритродермия;
- утолщение, разрыхление ногтевых пластин, которые меняют цвет, слоятся и быстро крошатся, как это происходит при онихомикозе (грибке);
- специфический кислотный запах от зараженного (похожий на запах квашеного теста).
- увеличение и воспаление лимфоузлов по всему телу.
Наблюдается плотная спаянность слоев корок между собой и тканями под ними. Процесс удаления очень болезненный. После снятия корок открываются обширные мокнущие повреждения с тонким желтовато-кровянистым дном.
Области поражения густо насыщены скоплениями клещей. Между слоями наблюдается огромное количество зудней – на одном квадратном сантиметре пораженной кожи в многочисленных ходах движутся, грызут ткань и размножаются до двух сотен паразитов. Возбудители в чесоточных ходах находятся на разных этапах развития – от яиц до половозрелых самок, в связи с чем болезнь отличает высокая контагиозность (степень заразности) и вспышки местных эпидемий в замкнутых коллективах.
Отсутствие зуда
- Высокая слабость иммунной реакции на все раздражители, аллергены, внедрение чужеродных агентов. Токсины подкожных клещей не способны вызвать сильную аллергию в форме зуда.
- Нарушения в передаче нервных импульсов при полинейропатии (поражение множества периферических нервов), проказе, сирингомиелии (формирование полостей в спинном мозге).
- Кажущееся отсутствие зуда в случаях, если заболевший не способен почесать зудящее место при параличе, миопатии (деградации тканей мышц).
- Наследственная генетическая предрасположенность.
Давайте узнаем, как распознать норвежскую чесотку у ребенка и взрослого.
Общие сведения о заболевании
Свое название данный вид чесотки получил по причине того, что впервые ее появление было зафиксировано в Норвегии учеными Беком и Даниэльонном в 19 веке. Крустозная чесотка — это еще одно название этой же болезни. Для заболевания, имеющего так много наименований, оно встречается достаточно редко, всего в медицинской практике было зарегистрировано менее 200 случаев заражения норвежской чесоткой. Инфекцией могут заразиться люди любого возраста и пола.
Распространению болезни способствуют неразборчивые половые связи и несоблюдение правил личной гигиены. Болезнь может прогрессировать на протяжении многих лет и даже всей жизни, медленно покрывая всю кожу неприятной на вид коркой. Инфицированные люди заразны, были зарегистрированы случаи, когда такие больные становились причиной вспышки эпидемии норвежской чесотки даже в стенах лечебного учреждения.

Вероятность заразиться норвежской чесоткой значительно выше у тех людей, чей иммунитет сильно ослаблен. Потому в группу риска заражения входят больные, страдающие:
- ВИЧ;
- туберкулезом;
- лимфомой;
- сифилисом.
К тому же снизить иммунитет может длительный прием кортикостероидных гормонов.
[править] Клиническая картина и патогенез
При норвежской чесотке количество чесоточных клещей на больном исчисляется тысячами и миллионами.
Инфекция длится годами (от нескольких месяцев до 40 лет), и постепенно охватывает весь кожный покров человека. Кожа у больных сухая, покрыта мощным наслоением корок зеленовато-серого цвета. Местами ороговевшие массы лежат в виде толстого, почти сплошного «панцыря», плотно прилегающего к коже. При насильственном удалении корок обнаруживается гиперемированная, рыхлая, легко кровоточащая поверхность. Волосы принимают на участках поражения сухой и тусклый вид. Ногтевые пластинки утолщаются. Наблюдается общий лимфаденит. От больного обычно исходит неприятный запах квашеного теста, повышается температура тела. В чешуйках обнаруживаются в громадном количестве чесоточные клещи.
Корки могут быть желтовато-грязного, буро-черного цвета, плотные, с гладкой или бороздчатой поверхностью толщиной от нескольких мм до 2−3 см располагаются в несколько слоев — «этажей» (5−7). Между этими слоями и под всей коркой обнаруживается большое число чесоточных клещей; на нижней поверхности корковых слоев видны извилистые углубления, соответствующие чесоточным ходам. По данным гистологических исследований, в утолщенном роговом слое большое количество чесоточных ходов, расположенных в ряд «этажей»; зернистый слой на этих участках отсутствует. Акантоз, паракератоз. В сосочковом слое дермы небольшие воспалительные явления.
На 1 см² кожи больного обнаруживается до 200 клещей, ходы в несколько этажей, под корками обширные мокнущие эрозии.
В отличие от обычной чесотки процесс может поражать кожу лица, шеи, волосистой части головы, нередко он имеет генерализованный характер. Инфекция обычно осложняется вторичной пиодермией, лимфаденитом, сопровождается эозинофилией, лейкоцитозом и ускоренной СОЭ.
Болезнь внешне напоминает псориаз, проявляясь распространенной эритемой, толстыми роговыми корками, шелушением и ониходистрофией. Зуд таких больных не беспокоит, а чесоточные ходы обнаружить невозможно.
У ВИЧ-инфицированных, страдающих норвежской чесоткой, нередко выявляют бактериемию; входными воротами инфекции, очевидно, служат глубокие трещины кожи. На фоне ВИЧ-инфекции возможны и нетипичные проявления чесотки — генерализованный зуд практически без высыпаний или генерализованный зуд на фоне распространенной папулезной сыпи.
Больные норвежской чесоткой очень заразны и служат причиной больничных вспышек заболевания. Так, Itani и соавт. наблюдали больную с болезнью Дауна, у которой в течение 25 лет было кожное заболевание неясного характера. При гистологическом и микроскопическом исследованиях обнаружены чесоточные клещи. За время пребывания в клинике больная заразила чесоткой 11 стационарных больных и 8 медицинских сестёр. У зараженных инфекция протекала с клинической картиной обычной чесотки.
Другой случай наблюдали Haydon и Kaplan, описавшие вспышку чесотки в дерматологической больнице в США у 54 больных. Инфекцию занёс один больной.
При отсутствии правильного лечения, инфекция может завершиться генерализацией и смертью в следствии нарастания интоксикации.
Летальным исходам способствует ошибочный диагноз, и соответственно, неправильное лечение. Например, описан случай, когда больной норвежской чесоткой были прописаны гипосенсибилизирующая, антигистаминная терапия, терапия кортикостероидными мазями и кортикостероидными гормонами. Это привело к запущению болезни, нарастанию инвазии, и смерти больной.
Также наблюдение этой больной выявило не только заразность норвежской чесотки («заболели не только медицинские сёстры, врачи, обслуживающий персонал стационара РКВД, где диагноз не был установлен и мер предосторожности не соблюдалось, но и сотрудники клиники института, РАО, несмотря на соблюдение необходимых противоэпидемических мероприятий»). но и особенности её течения — более тяжёлые, и менее поддающиеся лечению («Всем заболевшим проводилось специфическое лечение противоскабиозными препаратами, причём практически у всех больных приходилось проводить по 2 — 3 тура лечения
Отмечено также длительное существование постскабиозных явлений: зуд, папулезные гиперпигментированные высыпания.»). Другими словами, было показано что контагиозность и патологическая способность возбудителя норвежской чесотки отличается от возбудителя банальной чесотки.
Диагностика
Постановка диагноза происходит на основании клинических данных (характерные высыпания), эпидемиологических сведений (осмотр контактных лиц, сведения о пребывании в эпидемическом очаге), лабораторной диагностики (обнаружение клеща и его яиц на коже). При поражении наблюдается повышение лейкоцитов в крови, эозинов и РОЭ. Норвежская чесотка определяется с помощью метода игольного извлечения клещей, тонких срезов, послойного соскоба, щелочного препаривания и раствора молочной кислоты.
Дифференциальный диагноз норвежской формы заболевания проводится с экземой, пиодермией и гиперкератотическим псориазом. При развитии серьезных осложнений при отсутствии своевременного лечения прогноз данной болезни неблагоприятен. Медикаментозная терапия эффективна только на начальных этапах развития болезни. Нередко отмечаются летальные исходы, что происходит вследствие сильной интоксикации организма больного или поражения сердечной деятельности.
Пути заражения клещом
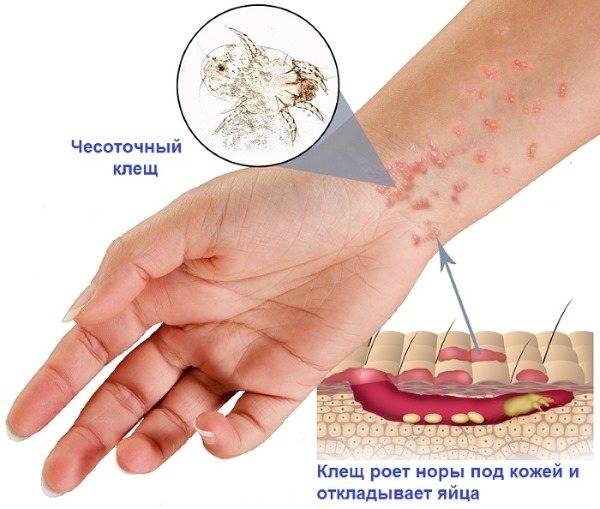
Передается чесоточный клещ при длительном прямом контакте «кожа-кожа». Проще всего заразиться в постели ночью при контакте с зараженным человеком, поэтому специалисты и выделяют в качестве основного пути передачи половой. Дети заражаются, находясь в постели зараженного человека достаточно редко. Обусловлено это тем, что для проникновения паразита с кожи на кожу требуется не менее получаса. В условиях внешней среды клещи гибнут достаточно быстро — в течение 36 часов, при этом их активность утрачивается гораздо раньше.
Коллективное заражение происходит преимущественно при контактных видах спорта, крепких рукопожатиях и возне детей. Бытовое заражения считается маловероятным, что было доказано еще в 1940 году в Великобритании. Было совершено 272 попытки заражения добровольцев, ложившихся в постель сразу же после того, как с нее поднимался больной человек, у которого симптоматика норвежской чесотки была выражена достаточно ярко. Всего 4 человека были заражены.
Заболевание развивается, как правило, на фоне тяжелых соматических и психических патологий. Большинство случаев заражения приходится на пациентов психоневрологических интернатов и постояльцев домов инвалидов. Среди особого контингента больных можно выделить людей с болезнью Дауна, инфантилизмом, астенией, сенильной деменцией и иммунодефицитным состоянием.
Норвежскую чесотку очень часто определяют, как корковый недуг, передается он следующим путями:
- Контактно. Является одним из самых распространенных путей инфицирования. Заражение паразитами происходит при непосредственном контакте с больным.
- Бытовой. Данный путь передачи опасен при контакте с чужими вещами, чаще всего люди инфицируются в общественных местах при контакте с бытовыми предметами (к примеру, это могут быть гостиницы, места отдыха).
- Половой. При тесном контакте тел легко инфицироваться чесоточным зуднем, при этом паразит отличается гиперактивностью именно в ночное время суток.
Процесс передачи заболевания от человека к человеку происходит следующими образами:
- заражение во время полового контакта, когда происходит соприкосновение тел. Обусловлено это еще тем, что чесоточный клещ в вечернее время становится наиболее активным;
- заражение через бытовые предметы. Взаимодействие с личными вещами больного может спровоцировать передачу болезни от человека к человеку. Заразиться можно через полотенца, постельное белье, матрасы, однако, известно всего 4 случая заражения таким образом;
- заражение через прямой контакт. Самый распространенный способ передачи болезни. Происходит заражение при рукопожатии, или во время сна с больным человеком.
Здоровый человек может заразиться клещом тремя основными путями:
- Чрез кожный путь происходит при непосредственном контакте кожи здорового с пораженной кожей больного человека.
- Контактно-бытовой путь происходит через предметы быта, ранее использующиеся зараженным человеком.
- Половой путь передачи осуществляется у лиц, которые ведут беспорядочный интимный образ жизни.
Контактно-бытовой механизм передачи способствует развитию эпидемического процесса.
Норвежская чесотка — крайне заразный недуг. Один зараженный человек может привести к вспышке заболевания. Чесоточный клещ может обитать в условиях внешней среды до 2 недель. Наиболее распространенным является контактный путь передачи — паразита можно подхватить при контакте с кожей человека, например, при рукопожатии, объятиях, во время полового акта. Кстати, наиболее активными возбудители становятся в вечернее и ночное время.
Возможен и бытовой путь передачи. Например, при проживании в одном доме с больным человеком инфекцию можно подхватить, пользуясь одной и той же посудой, постельным бельем, полотенцами, одеждой, игрушками и прочими предметами.
Основные принципы терапии
Лечение норвежской чесотки осуществляется с помощью специальных мазей:
- Первый этап лечения — удаление корок и ороговевших участков кожи. С этой целью используются мази, изготовленные на основе серы или салициловой кислоты. Эти препараты размягчают ткани и способствуют легкому удалению поврежденных участков.
- Второй этап — обработка кожи противопаразитарными средствами (преимущественно теми, которые содержат бензилбензоат). Здесь есть несколько правил. Мази наносятся на чистую, сухую кожу (перед процедурой обязательно нужно принять душ). Средствами нужно обрабатывать все тело, а не только пораженные участки. Крем должен оставаться на коже не меньше 12 часов.
- Во время терапии обязательно нужно каждый день менять постельное белье, одежду и полотенца (их затем нужно стирать при высокой температуре).
- Нередко на фоне применения мазей наблюдается появление сильного зуда и жжения. Это не является показанием к прекращению терапии. Дело в том, что в связи с массовой гибелью паразитов и выбросом в кровь токсинов у пациента нередко развивается аллергическая реакция. В таких случаях врач может назначить антигистаминные препараты.
Диагностика чесотки
Диагноз чесотки ставится на основании клинических проявлений, эпидемиологических данных, данных лабораторных методов обследования
Подтверждение диагноза лабораторно особенно важно при стертой клинической картине. Существуют следующие методы лабораторного подтверждения заболевания:
1. Традиционное извлечение клеща иглой из слепого конца чесоточного хода, с последующей микроскопией возбудителя. Данный метод малоэффективен при исследовании старых полуразрушенных папул.
2. Метод тонких срезов участков рогового слоя эпидермиса в области чесоточного хода при микроскопии позволяет выявить не только клеща, но и его яйца.
3. Метод послойного соскабливания из области слепого конца чесоточного хода до появления крови. С последующей микроскопией материала.
4. Метод щелочного препарирования кожи, с нанесением на кожу щелочного раствора, с последующей аспирацией мацерированой кожи и микроскопией.
В каждом случае, когда пациент предъявляет жалобы на кожный зуд, следует в первую очередь исключать чесотку, особенно если зуд возник и у других членов семьи или организованного коллектива. Обнаружение чесоточных ходов достоверно подтверждает диагноз
Для полного подтверждения диагноза рекомендуется вскрыть чесоточный ход скальпелем, покрытым маслянистым веществом, осторожно процарапывая лезвием роговой слой кожи вдоль чесоточного хода. Полученные соскобы помещаются на предметное стекло и микроскопируются
Лучшие результаты получают при соскобах «свежих», не расчесанных чесоточных ходов на межпальцевых промежутках рук. Хотя этот метод обладает 100% специфичностью, его чувствительность невысока.
Гидрохлорид калия позволяет растворить кератин, способствуя лучшему обнаружению клещей и яиц, однако при этом растворяются экскременты клещей, которые также имеют диагностическую ценность.
Чесоточные ходы легче обнаружить, если прокрасить кожу йодной настойкой — ходы визуализируются в виде полосок коричневого цвета на фоне окрашенной в светло-коричневый цвет здоровой кожи. За рубежом для этих целей используют чернила.
Видеодерматоскоп при увеличении в 600 раз позволяет обнаружить чесоточные ходы почти во всех случаях.
В связи с тем, что клещей удается обнаружить не всегда, ряд авторов предлагает следующий практический подход для диагностики: диагноз чесотки устанавливается при наличии папуловезикулезной сыпи, пустулезных элементов и кожного зуда (особенно усиливающегося в ночное время), а также при положительном семейном анамнезе.
Принципы диагностики
Постановка диагноза происходит на основании клинических данных (характерные высыпания), эпидемиологических сведений (осмотр контактных лиц, сведения о пребывании в эпидемическом очаге), лабораторной диагностики (обнаружение клеща и его яиц на коже). При поражении наблюдается повышение лейкоцитов в крови, эозинов и РОЭ.
Дифференциальный диагноз норвежской формы заболевания проводится с экземой, пиодермией и гиперкератотическим псориазом. При развитии серьезных осложнений при отсутствии своевременного лечения прогноз данной болезни неблагоприятен. Медикаментозная терапия эффективна только на начальных этапах развития болезни. Нередко отмечаются летальные исходы, что происходит вследствие сильной интоксикации организма больного или поражения сердечной деятельности.
Норвежскую чесотку можно спутать с экземой, пиодермией, а также с псориазом. У псориаза и норвежской чесотки существуют похожие симптомы, что порой затрудняет процесс диагностирования заболевания.
Для точного диагностирования заболевания проводится гистологический анализ биоптата и биохимический анализ крови. Наблюдается сдвиг в формуле крови в сторону увеличения лейкоцитов, эозинофилов, а также наблюдается ускоренная реакция оседания эритроцитов (РОЭ).
Правильно поставленный диагноз является залогом дальнейшего успешного лечения
Поэтому очень важно вовремя подтвердить наличие чесоточной патологии. Диагностирование в основном происходит на основе визуального осмотра пациента с последующим проведением лабораторных исследований
Для точного подтверждения больному делают соскоб (также желательно посредством тонкой иглы извлечь паразита).
При норвежской чесотке повышены лейкоциты в крови и РОЭ. Для диагностирования заболевания используется несколько методов:
- Метод игольного извлечения.
- Послойного соскоба.
- Тонких срезов.
- С помощью раствора молочной кислоты или щелочного препаривания.
Важно исключить следующие заболевания:
- пиодермия;
- экзема;
- гиперкератотический псориаз.
1. Традиционное извлечение клеща иглой из слепого конца чесоточного хода, с последующей микроскопией возбудителя. Данный метод малоэффективен при исследовании старых полуразрушенных папул.
3. Метод послойного соскабливания из области слепого конца чесоточного хода до появления крови. С последующей микроскопией материала.
4. Метод щелочного препарирования кожи, с нанесением на кожу щелочного раствора, с последующей аспирацией мацерированой кожи и микроскопией.
Диагностические мероприятия носят дифференциальный характер. Отсутствие зудящих ощущений нередко ведет к неправильно поставленному диагнозу. На раннем этапе следует дифференцировать от аллергических реакций, дерматитов и инфекций, передающихся посредством воздушно-капельного пути.
Диагноз чесотки обусловлен наличием следующих критериев:
- Аномальное утолщение кожного покрова, обнаружение большого количества чесоточных ходов, которые располагаются ярусами.
- Симптомы акантоза – сильная пигментация в области паха и подмышечных впадин.
- Изменение количественных показателей крови. В частности возрастает уровень лейкоцитов, эозинофилов, повышается скорость оседания эритроцитов.
После удаление корковых образований больной должен вымыться. Во время последующего лечения мыться запрещается. Каждое мытье рук требует последующего нанесения специализированных средств. Ногти обрезают под корень.
Диагноз ставится после очного осмотра больного. Важную роль играет сбор клинических данных, а также эпидемиологических сведений. Обязательно проводится лабораторное исследование, которое позволяет подтвердить диагноз.
Очень важно правильно диагностировать заболевание. Медицине известен случай, когда больному поставили неверный диагноз и назначили лечение от псориаза
Это привело к генерализации процесса и смерти пациента.
Разумеется, сбор анамнеза и осмотр кожных тканей должен натолкнуть специалиста на мысль о чесотке. Эпителий покрыт корочками, а кожа на складках шеи, паха и подмышек приобретает более выраженную пигментацию. Далее пациент сдает на анализ кровь — в образцах специалист может обнаружить увеличение количества эозинофилов и лейкоцитов.
Основные меры профилактики
Прогноз может быть неблагоприятным. Ошибки в диагностировании заболевания, несвоевременное лечение и усугубление симптомов могут привести к терминальному состоянию-смерти. Профилактика заболевания заключается в соблюдении санитарно-гигиенических норм:
- тщательное соблюдение личной гигиены;
- каждодневная смена нательного белья;
- регулярная смена постельного белья;
- раннее диагностирование больных чесоткой;
- регулярное посещение врача и выявление контактных лиц.
После окончания основного курса терапии и устранения симптомов, начинаются профилактические мероприятия, которые позволяют избежать повторного заражения.
- Постельное белье, полотенца и все вещи, с которыми контактировал больной, необходимо прокипятить.
- Провести тщательную уборку помещения с использованием хлорированных или щелочных растворов.
- В качестве профилактики назначаются антибактериальные препараты, которые предотвращают развитие стрептококковой и стафилококковой инфекции.
- Людям, вступающим в контакт с больным, необходимо обязательное прохождение профилактического лечения. Для этого назначается однократный прием противопаразитарных средств.
Норвежская чесотка тяжелое и опасное заболевание, лечение которого не должно проводиться без контроля врача.
Лица из одного очага лечатся совместно с целью профилактики повторного заражения. Все лица контактировавшие с пораженными проводят однократную профилактическую обработку кожных покровов противоклещевыми препаратами.
После лечения больного многие руководства рекомендуют обработку всех вещей и белья, с которыми контактировал больной (специальные спреи, стирка в горячей воде).
Важно! Вопреки распространенному заблуждению чесотка не связана с низким уровнем гигиены. Чесоточный клещ не восприимчив к воде или мылу
При ежедневном приеме душа/ванны количество клещей и вероятность заражения не снижаются.
Как правило, при болезни чесотка профилактика должна проводиться несколько раз в день.
Следует протирать влажной тряпкой все поверхности, а затем обработать мебель 1%-м содовым раствором.
Стоить помнить, что частое медицинское обследование взрослых и детей, а также постоянное соблюдение личной гигиены может существенно сократить риск развития такого рода болезни.
Возможно вам будет интересно
Специфическая профилактика инфекционного заболевания проводится при развитии критической эпидемиологической ситуации в определенном регионе. Все контактирующие с зараженным человеком должны пройти обязательную обработку кожи препаратами против чесотки.
После окончания основного курса терапии и устранения симптомов, начинаются профилактические мероприятия, которые позволяют избежать повторного заражения.
Норвежская чесотка тяжелое и опасное заболевание, лечение которого не должно проводиться без контроля врача.
Специфическая профилактика инфекционного заболевания проводится при развитии критической эпидемиологической ситуации в определенном регионе. Все контактирующие с зараженным человеком должны пройти обязательную обработку кожи препаратами против чесотки. После того как человек полностью избавился от недуга, его вещи и предметы быта должны быть тщательно обработаны, во избежание рецидива заболевания.
Норвежская чесотка — крайне опасное и заразное заболевание. Поэтому стоит придерживаться некоторых правил безопасности:
- Если пришлось контактировать с больным человеком, нужно обратиться к врачу — он назначит профилактические антипаразитарные препараты.
- Если в доме есть зараженный человек, то нужно строго придерживаться правил гигиены. Все полотенца, одежда и постельное белье, которым пользуется больной, нужно стирать при высокой температуре (чесоточный клещ погибает при температуре выше 60 градусов за 2 часа). Кипячение и глажка убивает паразитов.
- Помещение также нужно обработать, используя для уборки щелочные и хлорированные растворы.
- Пациентам после окончания противопаразитарной терапии также назначают антибактериальные средства для профилактики осложнений.
Это серьезное заболевание — его нельзя ни игнорировать, ни пытаться лечить самостоятельно. Народные методы и домашние средства можно использоваться только с разрешения лечащего врача и только наряду с медикаментозной терапией.
Профилактика
Комплекс профилактических предписаний, препятствующих заражению различными формами чесотки, включает в себя:
- соблюдение правил личной гигиены;
- регулярную замену, чистку и температурную обработку белья;
- постоянное наблюдение за состоянием своего здоровья.
В том случае, если в среде общения обнаружились случаи заболевания, эти меры следует ужесточить путём ограничения социально-бытовых контактов, проведения профилактических осмотров, своевременной изоляции заражённых.
Больные норвежской чесоткой являются крайне заразными, любые взаимодействия с ними нужно производить в защитной одежде с плотно закрывающимися рукавами, перчатках и головном уборе. По завершении контакта необходимо выполнить обработку открытых участков тела противопаразитарными средствами, возможен приём небольших доз Ивермектина в профилактических целях. Палата больного должна подвергаться регулярной химической обработке, одежда и бельё — стираться при температуре не менее 70℃, с последующим отпариванием горячим утюгом.
Симптомы
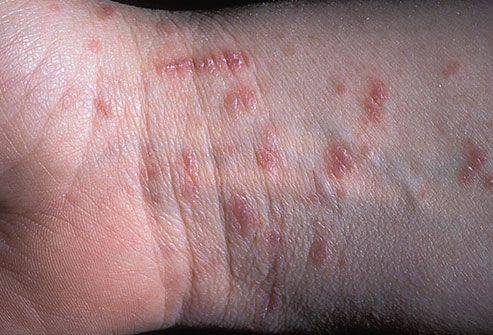
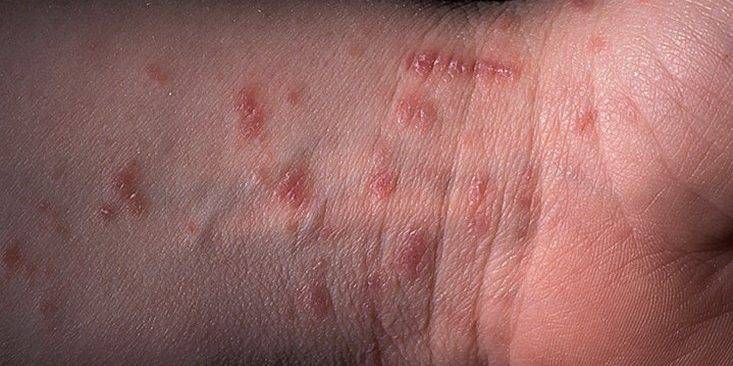
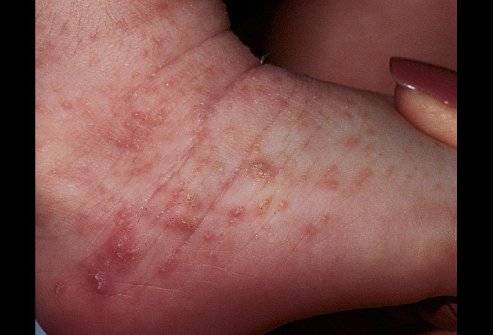
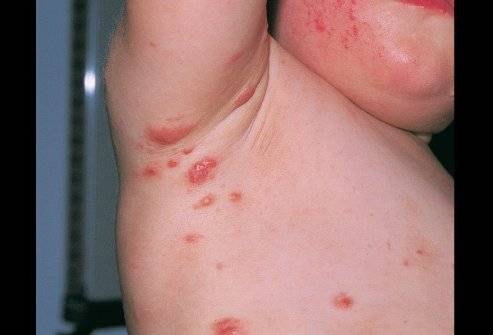
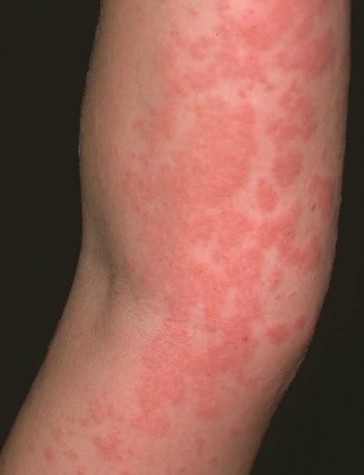
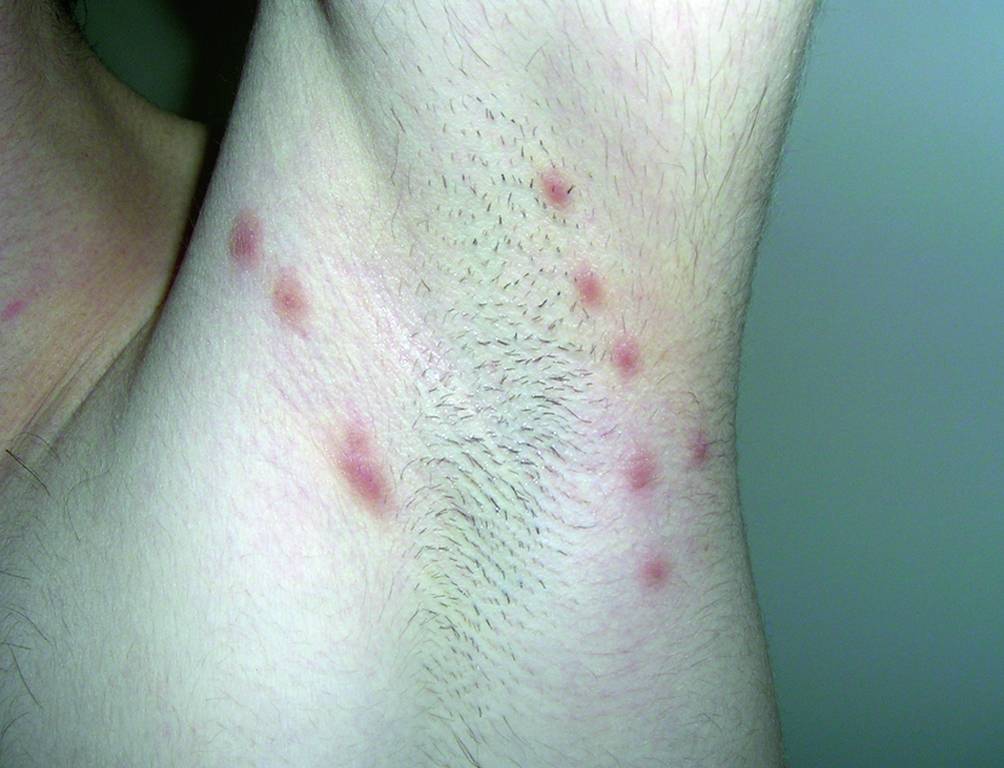
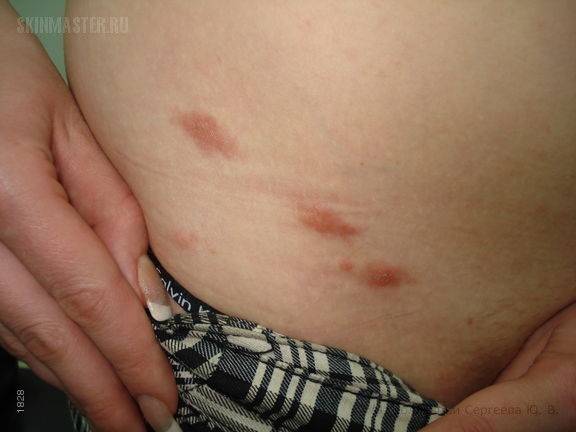
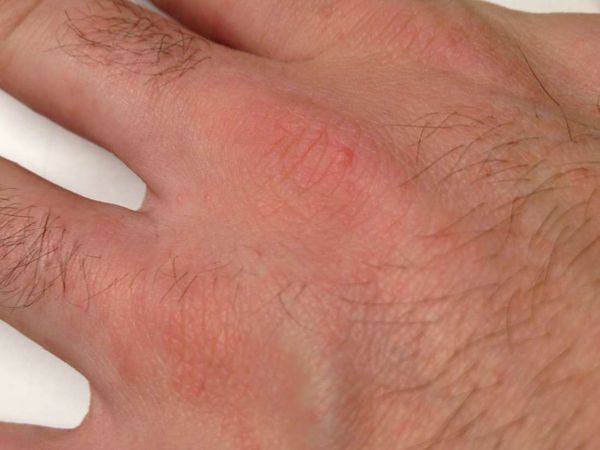
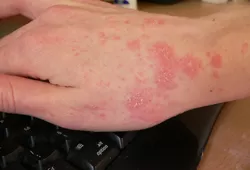
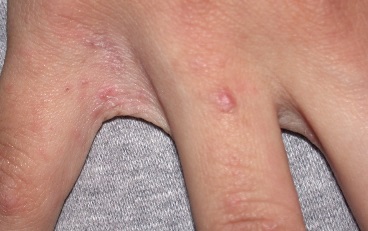
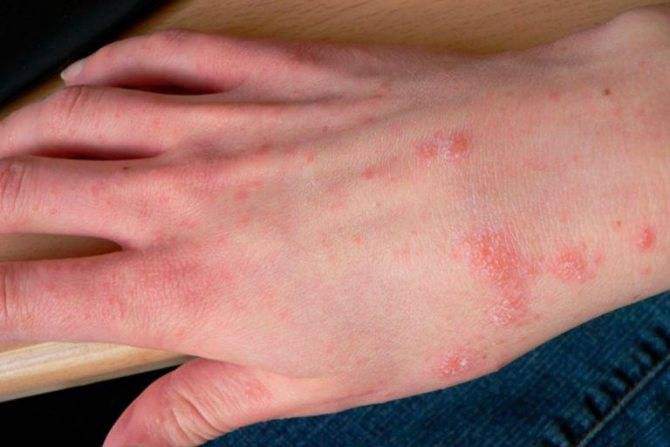
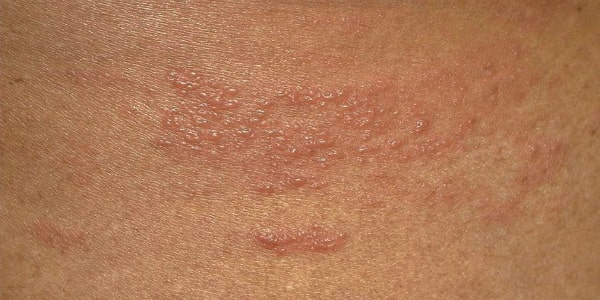
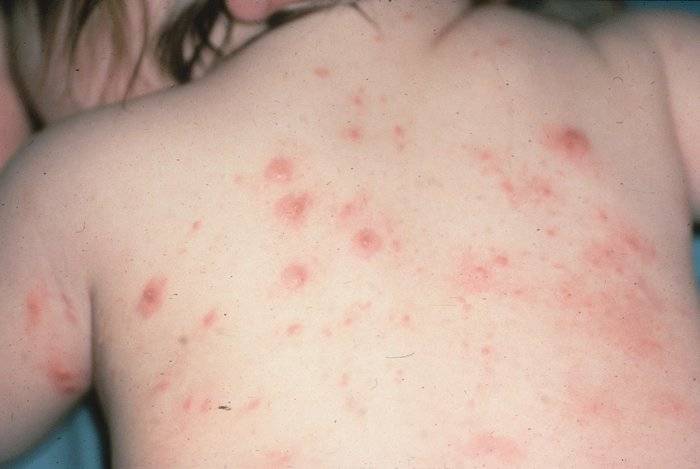
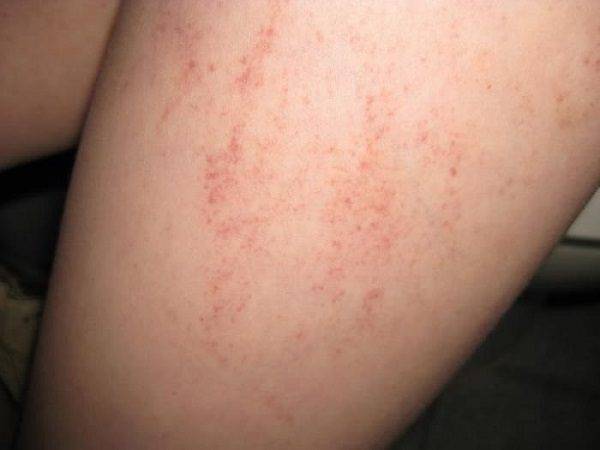
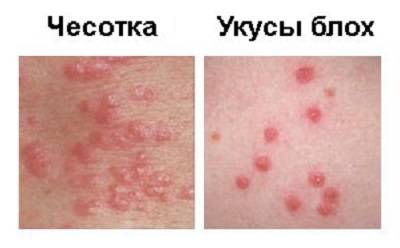
Хотя чесотка имеет очень мало симптомов, но может доставлять множество неудобств. Характерными симптомами чесотки являются зуд и небольшие красные удары или волдыри на коже (на пальцах и между пальцами и областями с морщинами кожи), сказала Капур. «Зуд часто бывает тяжелым и обычно становится хуже ночью», — сказала она.
У младенцев и маленьких детей шишки могут образовываться вокруг шеи, головы, лица и ладоней, а также на подошвах ног.
Если у человека ранее была чесотка, симптомы могут развиваться в течение нескольких дней. Для людей, у которых раньше не было этого, для начала симптомов может потребоваться шесть недель. Тем не менее, любой, кто заражен чесоткой, заразен, даже если у него или нее нет симптомов, согласно клинике Майо.
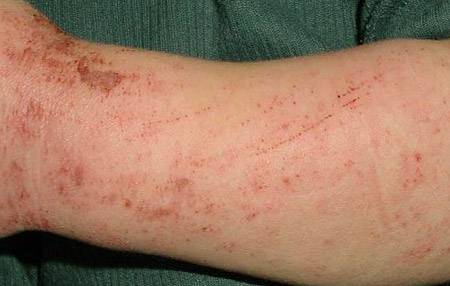
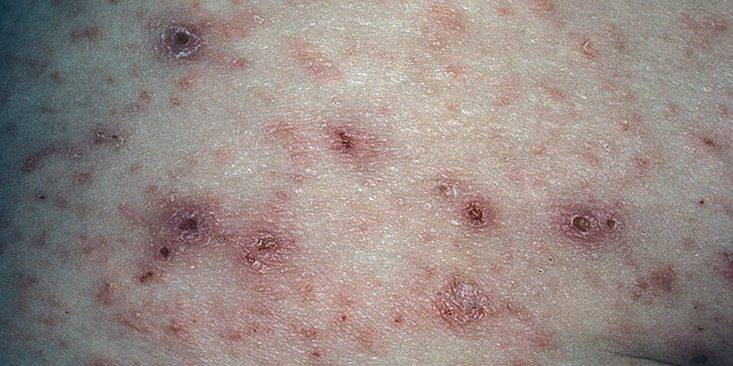
Фото симптомов чесотки
На этих фото симптомы чесотки. Поражения чесотки могут быть размытыми. Участвующие стороны — руки (особенно между пальцами), запястья, локти, подмышки, соски (особенно у женщин), области вокруг пупка, гениталии (особенно у мужчин), колени, ягодицы, бедер и ног. Задняя часть головы и головы, как правило, избавлены, ладони и подошвы обычно поражаются у детей.
Норвежская чесотка — суровая.
Норвежская (корковая) чесотка
У большинства пациентов с псориазом общее количество клещей обычно не превышает 100. После экспоненциального увеличения раннего заболевания иммунная система пациента может остановить размножение Sarcoptes scabiei, сохраняя популяцию более или менее стабильной.
У пациентов с ослабленной иммунной системой клещи могут размножаться бесконечно, достигая в некоторых случаях популяции более одного миллиона.
Подтип чесотки, называемой корковой или норвежской чесоткой, более суровый, чем другие типы, потому что может заражать людей через ослабленную иммунную систему, например, тех, у которых СПИД или пациенты с трансплантацией. Люди с здоровой иммунной системой способны в определенной степени бороться с ней. Этот тип чесотки вызывает огрубление участков кожи, с содержания большого количества клещей и яиц.
Корковая чесотка вызывает большие красные струпья на коже, которые легко распространяются, если их не обрабатывать. Часто поражаются скальп, руки и ноги, хотя пятна могут возникать в любом месте тела. Корковые поражения обычно не зудят и содержат небольшое количество клещей.