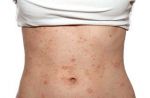
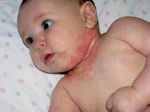
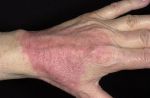
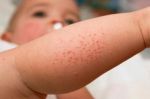
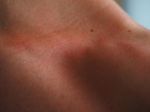
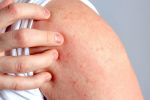
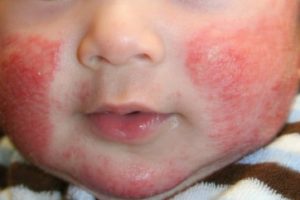
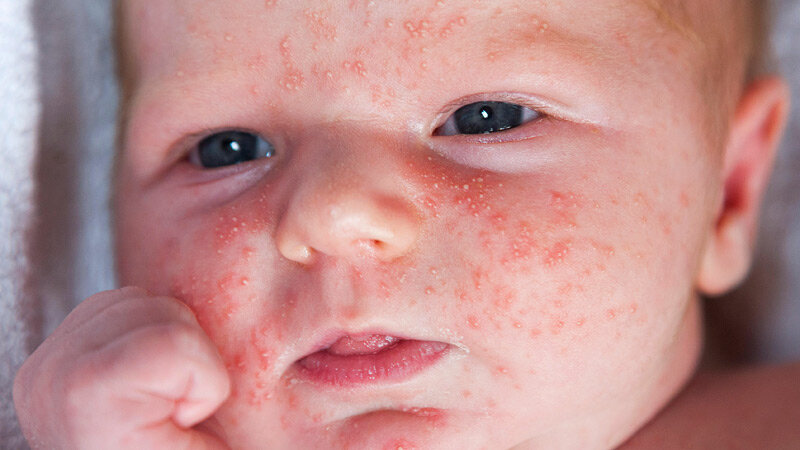
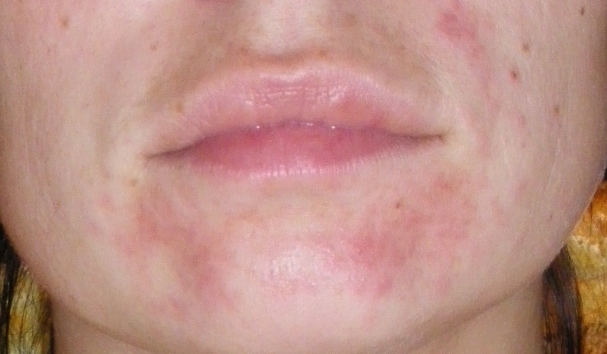
Атопический дерматит (синонимы: атопическая экзема, нейродермит) – это хроническое воспалительное заболевание кожи, в основе которого лежит аллергический компонент.
Почему появляется мокнущий дерматит?
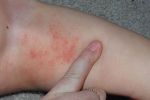
Одна из первых причин появления недуга – нарушения в работе желудочно-кишечного тракта. Также он может возникнуть, если почки или печень функционируют с нарушениями. Из-за этого вся пища, поступающая в организм человека, плохо распадается на составляющие белки, жиры и углеводы. Соответственно, еда плохо усваивается и результатом этих патологий являются высыпания на поверхности кожи. Симптомы мокнущего дерматита и экземы похожи, но экзема локализуется в верхних слоях кожи, а дерматит – в глубоких. В этом случае присутствует более сильный отек кожи. Помимо нарушений в работе ЖКТ причиной появления болезни считают пищевую аллергию, а также постоянные стрессы и нервное напряжение. Люди, которые постоянно контактируют с химическими веществами, растениями или косметическими средствами, также подвержены риску получить мокнущий дерматит. Еще одной причиной появления заболевания служит бактериальная микрофлора. Она провоцирует появление пузырьков на всем участке поражения.
Симптомы мокнущего дерматита
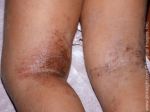
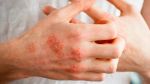
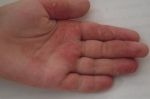
Симптомы несколько отличаются для разных периодов жизни человека. До двухлетнего возраста дерматит проявляется в виде мокнутия, появления корочек на коже и ее сухости. Чаще всего локализуется в области лица, в местах сгибов конечностей или на туловище. Последнее появляется нечасто. Если ребенок находится в возрасте до 12 лет, то мокнущий дерматит проявляется в виде сыпи в местах коленных и локтевых сгибов, на шее и на тыльной стороне кисти руки. Пораженные участки становятся красными, кожа отекает, образуются папулы, трещины и кожа уплотняется. Сыпь держится довольно долго, а после остаются пятна темного цвета. В подростковом возрасте присутствуют практически все симптомы, что и в детском периоде. У взрослых дерматит сопровождается утолщением кожи и локализуется чаще на лице, на шее, в естественных кожных складках.
Диагностика мокнущего дерматита
- Лечение мокнущего дерматита
- Мокнущий атопический дерматит у …
- Лечение атопического дерматита у …
- Мокнущий дерматит у детей: фото и терапия
- Аллергический дерматит у детей: фото …
- Атопический дерматит у взрослых …
Если вы обнаружили у себя или ребенка признаки мокнущего дерматита – незамедлительно обращайтесь к врачу. В нашем медицинском центре работают лучшие специалисты, которые проведут полную диагностику заболевания и назначат соответствующее лечение. На приеме специалист проводит визуальный осмотр, собирая данные анамнеза. Затем назначает анализы крови и пробы кожи на чувствительность к аллергенам. Обычно одной консультации терапевта недостаточно, пациента обязательно осматривает дерматолог, а во многих случаях аллерголог и гастроэнтеролог.
Лечение мокнущего дерматита
Лечение любого вида дерматита должно быть комплексным, а мокнущего – особенно. Оно должно сочетать противовоспалительные процедуры и особый гигиенический уход за кожей. Начинается терапия с того, что выявляют и устраняют раздражитель, который и стал причиной появления расстройства кожи. Если лечение предстоит ребенку, то лучше отдать предпочтение средствам, не содержащим гормоны. Оптимальным будет использование мазей, одним из компонентов которых является перитион цинка. Он оказывает противогрибковое, противовоспалительное и антибактериальное действие на кожу. Следующий шаг – соблюдение строгой диеты, в которой не будет продуктов, содержащих аллергены. К таким относятся яйца, шоколад, цитрусовые фрукты, мед, молоко и прочие продукты, способные вызвать сильную реакцию организма. Если речь идет о лечении взрослого пациента, то необходимо на пораженные участки делать примочки с нитратом серебра или фурацилином, чтобы подсушить мокнущий участок кожи. После этого его обрабатывают кремами и мазями. Параллельно пациенту назначают антигистаминные препараты, чтобы устранить симптомы аллергии. Если площадь поражения слишком большая, то врач может назначить глюкокортикоидные гормоны. К гормональной терапии следует относиться с осторожностью и принимать лекарства точно по назначению врача. В комплексе с лекарственными средствами хороший эффект оказывает фототерапия и физиотерапия. В некоторых случаях пациенту назначают успокоительное, все-таки дерматит приносит определенный психологический дискомфорт. Если в месте поражения кожи образовалось большое количество пузырьков с жидкостью, соединившихся в один большой пузырь, то целесообразно провести его вскрытие. Перед манипуляцией обязательно обрабатывают кожу. Учтите, что ни в коем случае нельзя применять йод и его растворы. Ими можно обрабатывать только края раны, препятствуя распространению инфекции дальше. С лечением дерматита лучше не затягивать и обращаться за консультацией своевременно.
Запись на прием Стоимость услуг
Особенности лечения дерматита
Терапия контактного дерматита требует комплексного подхода, поэтому лечение дерматоза осуществляется по следующему принципу:
- Устранение аллергенов или снижение степени их воздействия;
- Симптоматическое лечение дерматоза;
- Терапия присоединившихся заболеваний и инфекций, которые сопутствуют кожным поражениям;
- Соблюдение гипоаллергенной диеты.
По какой бы причине не появился контактный дерматит, важно лабораторным и экспериментальным путем определить провоцирующий фактор, после чего полностью исключить его из обихода пациента. Если окончательно избавиться от агрессивного раздражителя не удается, необходимо ограничить контакт с ним. Для этого рекомендуется пользоваться специальными защитными масками, перчатками и костюмами (на промышленных предприятиях), а также щадящими средствами для уборки (в быту) и гипоаллергенной косметикой. Как правило, после нейтрализации раздражающих факторов дерматит контактный разрешается самостоятельно. В некоторых ситуациях может потребоваться использование сильнодействующих глюкокортикостероидных мазей и кремов.
Если контакт с раздражителем произошел, следует срочно промыть кожу водой, протереть полотенцем и обработать противоаллергенной мазью. Реагировать на проблему необходимо быстро, особенно если пострадала кожа лица, шеи и рук. В случаях, когда одного только устранения раздражающих факторов недостаточно, пациенту показан прием антигистаминных препаратов (эриус, тавегил, димедрол, зиртек, телфаст, супрастин), реже — кортикостероидов (элидел, локоид, адвантан, имакорт). Подобные лекарственные средства обладают щадящим эффектом, не проникают в кровь и не провоцируют развитие побочных явлений.
Симптомы атопического дерматита
Первые проявления атопического дерматита появляются у ребенка в возрасте до шести месяцев, если у него есть предрасположенность к аллергическим реакциям. Ученые установили, что малыши, питающиеся грудным молоком, менее подвержены аллергическим реакциям, чем их сверстники, находящиеся на искусственном вскармливании. Первые проявления атопического дерматита могут появиться у ребенка во время введения в рацион питания различных прикормов или замены грудного молока на сухие молочные смеси.
К началу пубертатного периода (периода полового созревания) у 65-70% пациентов подобные аллергические реакции проходят бесследно. У остальных детская и юношеская формы патологии переходят во взрослую и сопровождают пациента на протяжении всей жизни.
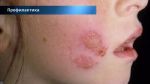
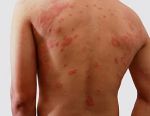
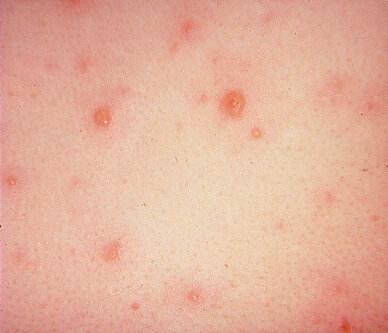
По характеру клинического течения заболевания принято выделять острую и хроническую формы атопического дерматита. Для каждой стадии характерна возрастная морфология высыпаний. При остром аллергическом дерматите наблюдается красный или смешанный дермографизм (местное изменение цвета кожи), кожа пациента гиперемирована и отечна, в некоторых случаях появляются папулы (узелковые высыпания), участки эрозий, сухие корочки, шелушение кожи. Наиболее характерным признаком заболевания является экссудация — образование воспалительного выпота, вследствие чего воспаленные участки становятся мокрыми. По причине интенсивного зуда больной постоянно расчесывает кожу, что нередко становится причиной возникновение вторичной инфекции. Это приводит к тому, что папулы превращаются в гнойничковые высыпания — пустулы.
- Актинический дерматит на руках, на лице …
- Мокнущий дерматит у детей: фото и терапия
- Виды дерматита, причины возникновения и …
- Аллергический дерматит у детей: фото …
- Мокнущий дерматит: причины развития у …
- Мокнущий дерматит: причины развития у …
При хронической форме атопического дерматита у больного наблюдается устойчивое утолщение кожных покровов, усиление кожного рисунка, изменение пигментации кожи и т.д. Для данной формы заболевания характерны следующие симптомы:
- множественные морщинки на нижних веках ребенка (симптом Моргана);
- из-за постоянных расчесов кожи, ногти ребенка сточены по краям и блестят («полированный ноготь»);
- подошвы ног одутловатые и опухшие, с гиперемией и микротрещинами (симптом «зимней стопы»);
- выпадение или поредение волос в затылочной части головы (симптом «меховой шапки»).
Существуют некоторые возрастные особенности течения заболевания. Единственный неизменный признак, характерный абсолютно для всех возрастных категорий, — кожный зуд. Остальные симптомы могут варьироваться в зависимости от возраста пациента.
Почему надо обращаться в клинику «Заботливый Доктор»
Атопический дерматит часто сочетается с другими патологиями, поэтому для лечения такого сложного заболевания требуется участие многих узких специалистов. Клиника «Заботливый Доктор», являясь многопрофильным медицинским учреждением, может обеспечить пациенту консультацию всех необходимых врачей: дерматолога, гастроэнтеролога, иммунолога, отоларинголога.
Когда лихорадка и сыпь – повод вызвать скорую помощь?
– Есть принцип, которого придерживаются врачи и который стоит взять на заметку родителям: любая лихорадка и сыпь – повод сразу же вызвать скорую помощь. В первую очередь это нужно, чтобы диагностировать менингококцемию. Менингококковая инфекция поражает оболочки головного мозга. Очень редко это происходит молниеносно, при менингите есть хотя бы сутки, чтобы диагностировать это заболевание и начать его лечить. Менингококцемия развивается, когда инфекция начинает поражать стенки сосудов, она активно размножается, происходит выброс токсина в крови, развивается сепсис. Это молниеносное заболевание, при котором ребенок может погибнуть буквально за считанные часы. Сыпь в таком случае специфическая – она напоминает геморрагические «звездочки». Если у ребенка повышена температура тела, а на коже есть хотя бы один-два таких элемента, это повод немедленно вызвать скорую помощь или самостоятельно везти его в инфекционное отделение ближайшей больницы.
- Лечение атопического дерматита (экземы …
- Атопический дерматит — симптомы …
- Часто задаваемые вопросы при …
- Атопический дерматит — симптомы …
- 7 типов экземы – причины, симптомы …
- Дерматит на руках у взрослых и детей …
Геморрагическая сыпь может появиться и при таком заболевании, как идиопатическая тромбоцитопения. Это аутоиммунная болезнь, которое может развиться на фоне любого инфекционного процесса. У больного падает уровень тромбоцитов в крови и может появиться характерная сыпь – обычно на ногах, на животе. Идиопатическая тромбоцитопения может быть жизнеугрожающей, поэтому при обнаружении на коже пурпурной сыпи, пятен, мелких синяков нужно обратиться к врачу.