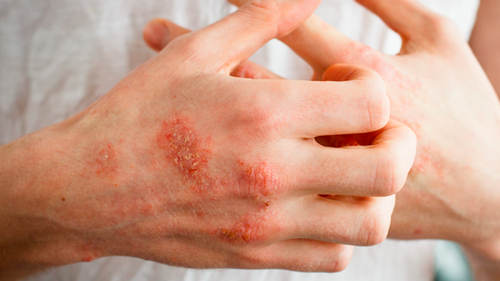
Атопический дерматит (синонимы: атопическая экзема, нейродермит) – это хроническое воспалительное заболевание кожи, в основе которого лежит аллергический компонент.
Особенности течения младенческой формы заболевания
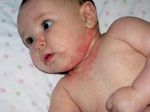
Характерные особенности течения заболевания у маленьких пациентов (в возрасте до трех лет) относятся, прежде всего, к изменениям кожных покровов. Динамика кожных изменений выглядит следующим образом:
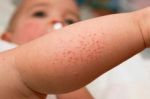
- экссудация кожи — выделение воспалительного выпота на поверхность кожи;
- появление «серозных колодцев» — состояние, когда экссудативные элементы самостоятельно вскрываются с образованием эрозий с изливающейся из них серозной жидкостью. При расчесывании такие серозные колодцы способны образовывать огромную раневую поверхность (красные пятна достаточно большого размера);
- появление корок;
- шелушение кожи.
- Лечение мокнущего дерматита
- Мокнущий атопический дерматит у …
- Лечение атопического дерматита у …
- Мокнущий дерматит у детей: фото и терапия
- Атопический дерматит у взрослых …
- Мокнущий дерматит у детей: фото и терапия
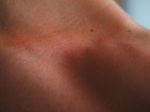
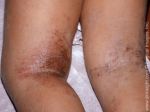
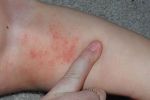
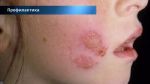
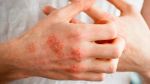
Поражения чаще всего локализуются на коже лица (исключая носогубный треугольник), с наружной стороны локтей и коленей, реже — на ягодицах малыша, под коленями, на запястьях и т.д. Кожный зуд является очень интенсивным, что заставляет ребенка беспокоиться и капризничать. Как следствие, нарушения психосоматического состояния приводят к дисфункции сна и различным проблемам неврологического характера.
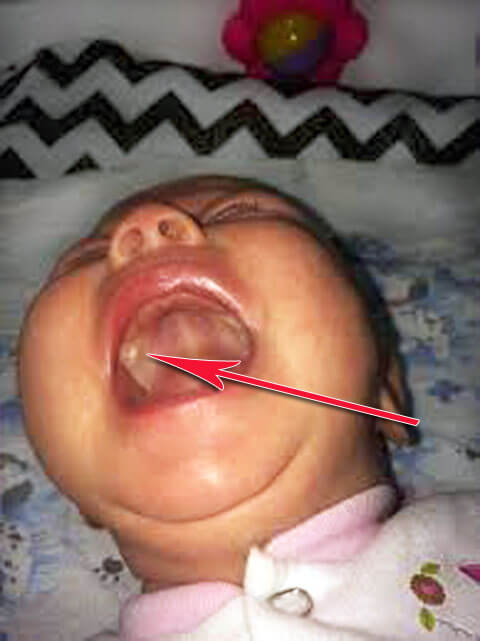
Первая: корь
Корь, с которой практикующие педиатры долгое время не сталкивались, сейчас у всех на слуху – вспышка первой болезни распространилась на полтора десятка европейских стран, растет заболеваемость и в России. Корь не такое легкое заболевание, как принято считать. Болеть ею неприятно даже в детском возрасте, а взрослые из-за особенностей работы иммунной системы переносят ее тяжело. Кроме того, она опасна осложнениями, которые могут развиться у любого: коревой пневмонией, гнойным отитом, стенозом гортани, бронхитом, поражениями почек, печени и головного мозга. Последствием кори могут быть глухота или слепота, от нее до сих пор умирают.
Типичный симптом: пятна Бельского – Филатов – Коплика – похожая на манную крупу белая сыпь, окруженная красной каймой. Они появляются на слизистой щек примерно за сутки до коревой сыпи.
Профилактика и лечение: лекарств от кори нет, самая надежная профилактика заражения – двукратная вакцинация.
Почему появляется мокнущий дерматит?
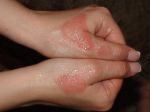
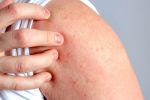
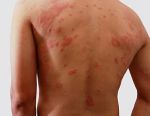
Одна из первых причин появления недуга – нарушения в работе желудочно-кишечного тракта. Также он может возникнуть, если почки или печень функционируют с нарушениями. Из-за этого вся пища, поступающая в организм человека, плохо распадается на составляющие белки, жиры и углеводы. Соответственно, еда плохо усваивается и результатом этих патологий являются высыпания на поверхности кожи. Симптомы мокнущего дерматита и экземы похожи, но экзема локализуется в верхних слоях кожи, а дерматит – в глубоких. В этом случае присутствует более сильный отек кожи. Помимо нарушений в работе ЖКТ причиной появления болезни считают пищевую аллергию, а также постоянные стрессы и нервное напряжение. Люди, которые постоянно контактируют с химическими веществами, растениями или косметическими средствами, также подвержены риску получить мокнущий дерматит. Еще одной причиной появления заболевания служит бактериальная микрофлора. Она провоцирует появление пузырьков на всем участке поражения.
Симптомы мокнущего дерматита
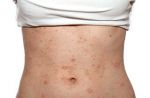
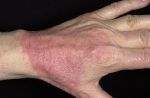
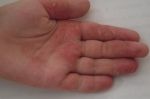
Симптомы несколько отличаются для разных периодов жизни человека. До двухлетнего возраста дерматит проявляется в виде мокнутия, появления корочек на коже и ее сухости. Чаще всего локализуется в области лица, в местах сгибов конечностей или на туловище. Последнее появляется нечасто. Если ребенок находится в возрасте до 12 лет, то мокнущий дерматит проявляется в виде сыпи в местах коленных и локтевых сгибов, на шее и на тыльной стороне кисти руки. Пораженные участки становятся красными, кожа отекает, образуются папулы, трещины и кожа уплотняется. Сыпь держится довольно долго, а после остаются пятна темного цвета. В подростковом возрасте присутствуют практически все симптомы, что и в детском периоде. У взрослых дерматит сопровождается утолщением кожи и локализуется чаще на лице, на шее, в естественных кожных складках.
Диагностика мокнущего дерматита
- Виды дерматита, причины возникновения и …
- Актинический дерматит на руках, на лице …
- Аллергический дерматит у детей: фото …
- Мокнущий дерматит: причины развития у …
- Мокнущий дерматит: причины развития у …
- Лечение атопического дерматита (экземы …
Если вы обнаружили у себя или ребенка признаки мокнущего дерматита – незамедлительно обращайтесь к врачу. В нашем медицинском центре работают лучшие специалисты, которые проведут полную диагностику заболевания и назначат соответствующее лечение. На приеме специалист проводит визуальный осмотр, собирая данные анамнеза. Затем назначает анализы крови и пробы кожи на чувствительность к аллергенам. Обычно одной консультации терапевта недостаточно, пациента обязательно осматривает дерматолог, а во многих случаях аллерголог и гастроэнтеролог.
Лечение мокнущего дерматита
Лечение любого вида дерматита должно быть комплексным, а мокнущего – особенно. Оно должно сочетать противовоспалительные процедуры и особый гигиенический уход за кожей. Начинается терапия с того, что выявляют и устраняют раздражитель, который и стал причиной появления расстройства кожи. Если лечение предстоит ребенку, то лучше отдать предпочтение средствам, не содержащим гормоны. Оптимальным будет использование мазей, одним из компонентов которых является перитион цинка. Он оказывает противогрибковое, противовоспалительное и антибактериальное действие на кожу. Следующий шаг – соблюдение строгой диеты, в которой не будет продуктов, содержащих аллергены. К таким относятся яйца, шоколад, цитрусовые фрукты, мед, молоко и прочие продукты, способные вызвать сильную реакцию организма. Если речь идет о лечении взрослого пациента, то необходимо на пораженные участки делать примочки с нитратом серебра или фурацилином, чтобы подсушить мокнущий участок кожи. После этого его обрабатывают кремами и мазями. Параллельно пациенту назначают антигистаминные препараты, чтобы устранить симптомы аллергии. Если площадь поражения слишком большая, то врач может назначить глюкокортикоидные гормоны. К гормональной терапии следует относиться с осторожностью и принимать лекарства точно по назначению врача. В комплексе с лекарственными средствами хороший эффект оказывает фототерапия и физиотерапия. В некоторых случаях пациенту назначают успокоительное, все-таки дерматит приносит определенный психологический дискомфорт. Если в месте поражения кожи образовалось большое количество пузырьков с жидкостью, соединившихся в один большой пузырь, то целесообразно провести его вскрытие. Перед манипуляцией обязательно обрабатывают кожу. Учтите, что ни в коем случае нельзя применять йод и его растворы. Ими можно обрабатывать только края раны, препятствуя распространению инфекции дальше. С лечением дерматита лучше не затягивать и обращаться за консультацией своевременно.
Запись на прием Стоимость услуг
Контактный дерматит — терапия мазями
Контактный аллергический дерматит может лечиться с применением различных глюкокортикостероидных средств наружного действия. Для местного лечения дерматоза могут назначаться сильные, слабые или препараты среднего воздействия. Соответствующий вид мази подбирается с учетом характера и выраженности контактного дерматита, а также индивидуальных особенностей и состояния здоровья пациента. Глюкокортикостероидные средства наружной терапии снимают отечность и зуд, а также оказывают противовоспалительное и противоаллергическое действие. К самым слабым препаратам относят гидрокортизоновую мазь. Остальные препараты наружного использования классифицируют следующим образом:
- Лекарственные средства с ярко выраженным эффектом (хальцидерм, дермовейт);
- Препараты средней силы (преднизолон, деперзолон, дерматоп);
- Сильнодействующие мази (латикорт, алупент, флуцинар, кутивейт).
При назначении сильнодействующих препаратов следует учитывать, что их использование может спровоцировать появление осложнений. Меньшее количество неблагоприятных побочных явлений вызывают слабые лекарственные средства. В дополнение к препаратам наружной терапии дерматоза могут назначаться кремы и лосьоны.
Кроме того, контактный дерматит лечится с помощью негормональных мазей, которые помогают снять раздражение и зуд. Наиболее эффективным препаратом считается радевит. Это комплексное средство с витаминами A, D, E, ускоряет регенерацию клеток, увлажняет кожу и предупреждает раннее старение тканевых структур. Также для терапии дерматита может назначаться цинковая противовоспалительная мазь. Препарат следует использовать продолжительное время до момента исчезновения всех внешних признаков дерматоза. Мазь наносится на пораженные участки 1-3 раза в день. Хорошие результаты в лечении дерматоза показывает фенистил. Эффект от применения мази наступает спустя несколько часов после нанесения. С целью закрепления терапевтических результатов средство необходимо использовать 4 раза в сутки. Следует учитывать, что применение фенистила может спровоцировать развитие аллергических реакций, поэтому прежде, чем использовать данное средство наружного действия, нужно провести предварительное тестирование.
Основные принципы терапии атопического дерматита
Специфического средства лечения атопического дерматита не существует. При различных формах, в зависимости от клинических проявлений индивидуально подбираются симптоматические средства, снижающие выраженность симптоматики и способствующие стиханию острого процесса.
После установления причинных аллергенов, вызывающих обострение заболевания, стремятся максимально устранить их из повседневной жизни больного: гипоаллергенная диета и быт.
- Наружная противовоспалительная терапия.
- Лечебно-косметический уход за кожей.
- Антигистаминные препараты.
- При наличии хронических очагов инфекции в организме (тонзиллиты, синуситы) или при присоединении вторичной бактериальной инфекции применяют антибиотики.
- При сопутствующих патологиях пищеварительного тракта – энтеросорбенты, пробиотики, витамины.
- При тяжелом непрерывно-рецидивирующем течении заболевания назначают лечебный плазмаферез, глюкокортикоиды, фототерапию, цитостатики, иммуномодуляторы.
Все большее распространение в практической медицине получает метод аллерген-специфической иммунотерапии (АСИТ). Способ позволяет снизить повышенную чувствительность тканей к определенному аллергену.
Исходы заболевания
По статистике, у 60% детей клинические проявления атопического дерматита со временем полностью исчезают.
Но часто атопический дерматит служит первой ступенькой, так называемого, аллергического марша, когда помимо кожных проявлений, присоединяются поллиноз и бронхиальная астма.
У 2-10% людей заболевание продолжается всю жизнь.
- Атопический дерматит — симптомы …
- Дерматит на руках у взрослых и детей …
- Часто задаваемые вопросы при …
- Атопический дерматит — симптомы …
- 7 типов экземы – причины, симптомы …
- Дерматит у взрослых и детей: симптомы …