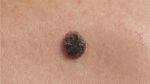
Базалиома является самым распространенным опухолевым образованием кожи. Стоит отметить, что не все исследователи относят заболевание к злокачественным опухолям. Нередко можно встретить информацию, что базалиома – пограничное новообразование. То есть, такое которое относится и к злокачественным, и к доброкачественным. Это связано с тем, что опухоль не метастазирует, а выживаемость в отрезке в 10 лет составляет 100%.
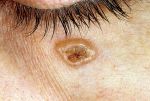
Как выглядит базалиома
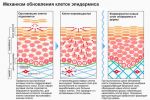
Опухоль представляет собой небольшие открытые язвы на поверхности дермы, которые могут развиваться по всему телу больного. Чаще всего (около 90% диагностированных случаев), фиксируется на волосистой части головы, маске лица (щеки, губы, уши, глаза и кожа вокруг), шее, голенях, спине, ладонях и ступнях. У молодых людей опухоль встречается крайне редко. Чаще всего заболевание диагностируют у пациентов, возраст которых старше 50 лет. У мужчин проблема встречается немного чаще, нежели у женщин.
Опухоль быстро разрастается, минуя этап капсулирования и формирования специфической оболочки. Поэтому злокачественные клетки проникают в ткани, как в глубину, так и по ширине, разрушая здоровую структуру кожи. Если не на данном этапе не начать лечение, то раковые клетки проникают в слой подкожной жировой клетчатки. Рост базалиомы составляет не более 5мм в год по ширине кожи. Благодаря этому заболевание относится к медленно прогрессирующей онкологии и легко поддается лечению.
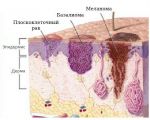
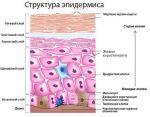
Формируется заболевание из мутирующих клеток базального слоя. Так как он присутствует только на коже, опухоль не может появиться на других органах человека. Внешний вид базалиомы схож с родимым пятном или невусом, с полостью посредине. Может напоминать рану или язву, покрытую корочкой. Такая язвочка имеет характерные неровные роя, могут виднеться кровяные выделения. Явление само собой не проходит. Может пропадать на некоторое время, но потом снова проявляется. В соответствии с МКБ -10 заболеванию присвоен код С44 «Другие злокачественные новообразования кожи».
- Базалиома: причины, симптомы и лечение …
- Базалиома: причины, симптомы и лечение …
- Базалиома: причины, симптомы и лечение …
- Базалиома: причины, симптомы и лечение …
- Базалиома: причины, симптомы и лечение …
Рак плоскоклеточный
Рак кожи плоскоклеточный (син.: рак спиноцеллюлярный, эпителиома плоскоклеточная) – злокачественная эпителиальная опухоль кожи с плоскоклеточной дифференцировкой.
Поражает преимущественно лиц пожилого возраста. Может развиться на любом участке кожи, но чаще на открытых местах (верхняя часть лица, нос, нижняя губа, тыл кисти) или на слизистых оболочках рта (язык, половой член и т. д.). Как правило, развивается на фоне предрака кожи. Метастазирует лимфогенно с частотой от 0,5% при озлокачествлении солнечного кератоза до 60—70% при плоскоклеточном раке языка (в среднем 16%). Очаги плоскоклеточного рака кожи бывают солитарными или первично-множественными.
Клинически выделяют опухолевый и язвенный типы рака кожи.
Опухолевый тип , вначале характеризующийся плотной папулой, окруженной венчиком гиперемии, которая превращается в течение нескольких месяцев в плотный (хрящевой консистенции) спаянный с подкожной жировой клетчаткой малоподвижный узел (или бляшку) красно-розового цвета диаметром от 2 см и более с чешуйками или бородавчатыми разрастаниями на поверхности (бородавчатая разновидность), легко кровоточащий при малейшем прикосновении, некротизирующийся и изъязвляющийся; его папилломатозная разновидность отличается более бурным ростом, отдельными губкообразными элементами на широком основании, которые иногда имеют форму цветной капусты или помидора. Изъязвляется на 3—4-м месяце существования опухоли.
Язвенный тип , характеризующийся поверхностной язвой неправильной формы с четкими краями, распространяющейся не в глубину, а по периферии, покрытой коричневатой коркой (поверхностная разновидность); глубокая разновидность (распространяющаяся по периферии и в подлежащие ткани) представляет собой язву с желтовато-красного цвета («сальным») основанием, крутыми краями и бугристым с желто-белым налетом дном. Метастазы в регионарные лимфатические узлы возникают на 3—4-м месяце существования опухоли.
Гистологически плоскоклеточный рак кожи характеризуется пролиферирующими в дерму тяжами клеток шиповатого слоя эпидермиса. Опухолевые массы содержат нормальные и атипичные элементы (полиморфные и анапластические). Атипия проявляется различными по величине и форме клетками, гиперплазией и гиперхроматозом их ядер, отсутствием межклеточных мостков. Встречается много патологических митозов. Различают ороговевающий и неороговевающий плоскоклеточный рак. Высокодифференцированные опухоли демонстрируют выраженное ороговение с появлением «роговых жемчужин» и отдельных ороговевших клеток. Низкодифференцированные опухоли не имеют выраженных признаков кератинизации, в них обнаруживают тяжи резко полиморфных эпителиальных клеток, границы которых определяются с трудом. Клетки имеют различные форму и величину, мелкие гиперхромные ядра, встречаются бледные ядра-тени и ядра в состоянии распада, часто выявляются патологические митозы. Лимфоплазмоцитарная инфильтрация стромы является проявлением выраженности противоопухолевой иммунной реакции.
Течение неуклонно прогрессирующее, с прорастанием в подлежащие ткани, болезненностью, нарушением функции соответствующего органа.
Диагноз устанавливается на основании клинической картины, а также результатов цитологического и гистологического исследований. Дифференциальный диагноз проводят с базалиомой, кератоакантомой, солнечным кератозом, болезнью Боуэна, кожным рогом и др.
Лечение проводится путем хирургического удаления опухоли в пределах здоровых тканей (иногда в сочетании с рентгено– или радиотерапией), также применяются химиохирургическое лечение, криодеструкция, фотодинамическая терапия и др. Выбор метода лечения зависит от стадии, локализации, распространенности процесса, характера гистологической картины, наличия метастазов, возраста и общего состояния больного. Так, при локализации опухоли в области носа, век, губ, а также пожилым лицам, неспособным перенести хирургическое лечение, чаще проводят рентгенотерапию. Успех лечения во многом зависит от ранней диагностики. Профилактика плоскоклеточного рака кожи заключается прежде всего в своевременном и активном лечении предраковых дерматозов. Важна роль санитарной пропаганды среди населения знаний о клинических проявлениях плоскоклеточного рака кожи, чтобы больные обращались к врачу в максимально ранние сроки при его возникновении. Необходимо предупреждение населения о вредных последствиях избыточной инсоляции, особенно для блондинов со светлой кожей. Важное значение имеет также соблюдение техники безопасности на производстве, где имеются канцерогенные вещества. Рабочие, занятые на таких производствах, должны подвергаться систематическим профосмотрам.
Базалиома – причины
В основном болезнь базалиома встречается у людей в возрасте старше 40 лет. В подростковом и детском возрасте заболевание маловероятно. К факторам риска относят следующие состояния.
- Частое и длительное пребывание на солнце. Жители южных стран и люди, работающие на солнце, более подвержены заболеванию.
- Светлокожие болеют чаще, чем люди, имеющие более темный тип кожи.
- Частое травмирование одного участка кожи, ожоги, рубцы.
- Работа с канцерогенными и токсическими веществами.
- Снижение иммунитета на фоне длительно протекающей болезни или из-за приема иммунодепрессантов.
- Наличие большого числа родинок и веснушек.
- Базалиома: причины и признаки …
- Базалиома: причины, симптомы и лечение …
- Базалиома: причины, симптомы и лечение …
- Nima First
- Базалиома: причины, симптомы и лечение …
В редких случаях встречается врожденная базалиома (синдром Горлина-Гольца).
Лечение базалиомы в Германии
Лечение заболевания проводится дерматохирургами, онкологами, радиологами и лучевыми терапевтами. Главная задача немецких врачей – минимизация рисков рецидива. Рецидивом базалиомы называют повторное появление опухоли на том же месте.
Методы лечения базалиом различных типов в Германии:
- Микрохирургические процедуры (хирургическая и электрохирургическая резекция) – проводятся с целью удаления узелковых новообразований небольшого размера;
- Лучевая терапия – базалиома обладает высокой радиочувствительностью, поэтому успешно лечится путем локального облучения. В ряде случаев этот способ актуален в роли самостоятельной терапии;
- Криодеструкция – выполняется с целью разрушения опухоли вместе с корнем посредством местного применения высококачественных хладагентов;
- Лекарственные аппликации – осуществляются с помощью концентрированных цитостатиков последнего поколения, которые прикладываются к опухоли;
- Фотодинамическая терапия – предполагает предварительный прием специальных препаратов, компоненты которого накапливаются в опухолевых тканях. Затем производится локальное облучение, благодаря которому в пораженном участке кожи запускаются фотохимические реакции, губительные для злокачественных клеток;
- Лазеротерапия – назначается на ранних стадиях и подразумевает удаление новообразования сфокусированным пучком света.
При опухолях, достигших стадии Т3 и выше, приоритетным вариантом служит комбинированное лечение.
Операции по методу Моса (MOHS) проводят при рецидивирующих базалиомах. При этом максимально сохраняются здоровые ткани, а резецированные проходят поэтапную гистохимическую экспертизу.
Крупные и «глубокие» новообразования иссекаются одномоментно с пластикой пораженного участка. Для реконструкции хрящей и кожи применяют трансплантаты.
Летальный исход при базалиоме – редкое явление. Оно встречается лишь в случае очень запущенных, многолетних опухолей в области головы, которые проросли в кости черепа и разрушили часть головного мозга. Но это не означает, что с базалиомой можно жить спокойно, не обращая на нее внимания: при малейшем подозрении на заболевание следует экстренно посетить врача!
Цены на лечение базалиомы в Германии зависят от многих факторов – количества проводимых процедур, стоимости используемых препаратов, стадии и формы патологии. Приблизительную смету можно узнать у координатора DMU в вашем регионе.
Лечение кандидоза
- идентификация факторов риска и их устранение (лечение фоновых заболеваний);
- противогрибковая терапия (при наличии клинических признаков кандидоза);
- десенсибилизирующая терапия;
- восстановление перорального микробиоценоза;
- укрепление иммунитета.
№1 – «Флуконазол» (Озон ООО и Оболенское ФП, Россия).
Флуконазол-OBL капсулы 150 мг 2 шт.
Производитель: Оболенское ФП, Россия
№2 – «Мирамистин» (Инфамед, Россия).
Мирамистин раствор для местного применения 0,01% флакон с распылителем 150 мл
Производитель: Инфамед ООО, Россия
№3 – «Пимафуцин» (Astellas Pharma Inc., Нидерланды).
Пимафуцин суппозитории вагинальные 100 мг 3 шт.
Производитель: Astellas Pharma Inc. [Астеллас Фарма], Нидерланды
№4 – «Флюкостат» (Фармстандарт-Лексредства, Россия).
Флюкостат капсулы 150 мг 1 шт.
Производитель: Фармстандарт-Лексредства, Россия
- Базалиома: причины, симптомы и лечение …
- Базалиома: причины, симптомы и лечение …
- Базалиома: причины, симптомы и лечение …
- Поверхностная базалиома кожи. Лечение в …
- Базалиома – виды, симптомы, диагностика …
№5 – «Экзодерил» (Sandoz, Австрия).
Экзодерил раствор для наружного применения 1% флакон-капельница 30 мл
Производитель: Sandoz [Сандоз], Австрия
№6 – «Дифлюкан» (Pfizer, Франция).
Дифлюкан капсулы 150 мг 12 шт.
Производитель: Pfizer [Пфайзер], Франция
№7 – «Микодерил» (ФармЛек, Россия).
Микодерил раствор для наружного применения 1% флакон 10 мл
Производитель: Фармстандарт-Лексредства, Россия
№8 – «Ламизил» (Novartis Pharma, Швейцария).
Ламизил крем для наружного применения 1% туба 15 г
Производитель: Novartis Pharma [Новартис Фарма], Швейцария
Виды базалиомы
Классификация включает 4 вида базалиом, различающихся по клиническим признакам:
- Узелковая — полукруглый гладкий узел с углублением в центре. Наблюдается чаще остальных.
- Поверхностная — красно-коричневая бляшка с приподнятыми краями и поверхностью, покрытой эрозиями и корками.
- Рубцовая — вдавленный плоский рубец с выступающими границами, с эрозиями и корочками.
- Язвенная — язва с покрытым черной корочкой дном и выбухающими краями, приводящая к разрушению мягких и костных тканей.
Лечение
Основными видами лечения считают иссечение базалиомы методом лазеркоагуляции, криодеструкции, хирургической операции. В некоторых случаях применяется также лучевая терапия и местная химиотерапия. Лечение базалиомы при своевременном обращении всегда имеет благоприятный исход.
Другие статьи автора
- Базалиома
- Гемангиома
- Базальноклеточный рак
- Ангиофиброма
- Nima First
- Базалиома – базальноклеточный рак кожи
- Что такое базалиома и как её лечить …
- Базалиома симптомы и первые признаки …
- Что такое базалиома и как её лечить …
Котлов Владислав Олегович
Врач дерматолог, хирург, специалист по лазерным технологиям Врач клиники Альтермед Котлов Владислав Олегович