Красный плоский лишай – это хроническое заболевание кожи и слизистых оболочек, характеризующееся высыпаниями и выраженным зудом. Возбудитель заболевания не установлен. Многие исследователи склоняются к сочетанию различных факторов в возникновении красного плоского лишая (часто появлению высыпаний способствуют стрессы, нервное перенапряжение, вирусные инфекции и др.).
Симптомы красного плоского лишая
- Сильный зуд в областях высыпаний.
- Поражение кожных покровов в области:
- сгибательной поверхности предплечий, передней поверхности голеней, туловища, половых органов;
- часто – слизистой полости рта, редко – ладоней, подошвы, лица.
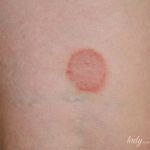
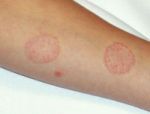
- Высыпания на коже напоминают бугорки темно-малинового цвета.
- На слизистых при поражении образуются белесоватые участки.
- На поверхности бугорков при смазывании маслянистыми растворами образуется белесоватая « сетка».
- Редко поражаются ногтевые пластины – они темнеют, на них появляются полоски, по которым затем происходит расщепление ногтя.
- В период обострения характерен положительный феномен Кебнера (появление новых элементов сыпи на местах травматизации кожи).
- Обычно выздоровление наступает через несколько недель.
- Заболевание редко возникает повторно (рецидивирует).
- Лишай у человека: виды, методы борьбы с …
- Лишай у детей • Виды лишая у ребенка …
- Мы лечим красный плоский лишай | «Кожно …
- Лишай. Виды, симптомы, лечение. Статья …
КРАСНЫЙ ПЛОСКИЙ ЛИШАЙ
КРАСНЫЙ ПЛОСКИЙ ЛИШАЙ. Хронический мономорфный дерматоз, поражающий кожу, слизистые оболочки и ногти. Красный плоский лишай — это хронически протекающее заболевание кожи, которое по своим внешним проявлениям отличается достаточно большим разнообразием высыпаний, в виде узелков на кожных покровах, слизистых, особенно часто страдает слизистая оболочка рта и красная кайма губ. Поражаются люди самых различных возрастов. Однако отмечена такая закономерность: высыпания в области слизистой оболочки рта чаще всего появляются у лиц женского пола в возрасте от 50 до 60 лет.
Этиология и патогенез. Этиология неизвестна. Патогенез окончательно не установлен. Существуют следующие гипотезы в отношении причин развития красного плоского лишая:
- неврогенная,
- вирусная,
- токсико-аллергическая.
В пользу неврогенной теории свидетельствуют такие случаи развития красного плоского лишая, которые случались на фоне сильных эмоциональных переживаний, после внушения человеку под гипнозом, в виде последствий так называемой нервно-рефлекторной терапии.
Клиническая картина. Мономорфные блестящие папулы красно-фиолетового цвета, полигональной формы, плоские, с центральным западением. На поверхности папул имеется сетчатый рисунок (сетка Уикхема). Располагаются папулы изолированно, но иногда сливаются в бляшки (по типу булыжной мостовой) или образуют кольцевидные фигуры. Локализация: кожа сгибательной поверхности предплечий, передней поверхности голеней, область крестца и наружных половых органов. Характерна положительная изоморфная реакция (феномен Кебнера). Поражение слизистых оболочек рта, половых органов может быть изолированным или сочетаться с поражением кожи, проявляясь, помимо его типичной формы, и другими разновидностями: экссудативно-гиперемической, эрозивно-язвенной, буллезной и гиперкератической.
КРАСНЫЙ ПЛОСКИЙ ЛИШАЙ Диагноз. Подтверждается характерным видом папул, наличием сетки Уикхема, типичной локализацией и зудом. Постановка диагноза при наличии у больного простой формы красного плоского лишая не представляет для врача-дерматолога никаких сложностей, так как характер течения заболевания и появляющихся на коже при этом элементов достаточно типичны. В большинстве случаев красный плоский лишай приходится различать с сифилитическими высыпаниями. В этих случаях сложности практически также никогда не возникают.
Ориентировочными признаками при постановке диагноза красного плоского лишая являются следующие: характерная окраска очагов поражения на коже, их неправильные очертания, небольшое вдавление в центральной части узелков и бляшек, симптом Уикхема, отсутствие кровоизлияний на пораженной коже. Эти признаки позволяют с большей точностью уже при одном осмотре больного отличить рассматриваемую патологию от таких заболеваний, как сифилис и псориаз. Несколько сложнее бывает поставить правильный диагноз больному в тех случаях, когда высыпания расположены не на коже, а на слизистых оболочках, так как их внешний вид при этом несколько иной.
Часто красный плоский лишай слизистых оболочек имеет сходство с такими заболеваниями, как лейкоплакия, красная волчанка, сифилис и др.
Дополнительные лабораторные методики исследования при красном плоском лишае играют роль только в отношении исключения другой патологии. Специфических именно для данной патологии изменений в анализах крови и мочи не обнаруживается. Могут быть лишь пониженное содержание антител или воспалительные изменения в тех случаях, когда заболевание развилось на фоне дефицита иммунитета или какой-либо инфекционной патологии.
В некоторых случаях врачу при постановке диагноза может помочь подробный расспрос больного, в ходе которого выявляются предрасполагающие факторы, характер начала и течения заболевания, наличие патологии с похожими проявлениями у родственников (роль наследственности).
КРАСНЫЙ ПЛОСКИЙ ЛИШАЙЛечение. В остром периоде назначаются антибиотики широкого спектра действия, антигистаминные средства, гистаглобулин, внутримышечные инъекции ДНКазы, седативная терапия, электросон (можно в сочетании с диатермией надпочечников) и экстракорпо-ральная гемоперфузия. В торпидных случаях с выраженной инфильтрацией папул и бляшек показаны витамины А, Е, группы В, особенно никотиновая кислота, ПУВА-терапия, кортикостероидные препараты внутрь. Для лечения буллезно-язвенной и буллезной форм применяется комбинированный метод, включающий прием внутрь преднизолона, хингамина (или делагила), никотиновой кислоты (или ее аналогов — коантинола никотинат, компламин, теоникол); наружно — водно-взбалтываемые взвеси с димедролом, тренталом, наф-талановой нефтью, а также мази с глкжокортикоидами под окклюзионную повязку. При поражении слизистых оболочек назначают полоскания 0,25—0,5 % раствором меди или цинка сульфата, аппликации 5—10 % пиро-мекаиновой мази с метилурацилом или масляных растворов витаминов А и Е.
АЮРВЕДА И ЛЕЧЕНИЕ БОЛЕЗНЕЙ⇒КОЖНЫЕ И ВЕНЕРИЧЕСКИЕ БОЛЕЗНИБОЛЕЗНИ
Методы обследования больных с красным плоским лишаем
Диагностика заболеваний, связанных с нарушением ороговения слизистой оболочки полости рта, в том числе и КПЛ, требует от врача-стоматолога глубоких знаний не только по своей специальности, но и по другим медицинским профилям.
Клиническое обследование больных с КПЛ включает тщательный сбор анамнеза данного заболевания, выяснения на- следственной предрасположенности с учетом перенесенных ранее заболеваний, выявление сопутствующих заболеваний и их взаимосвязь с основным, этапность проявления клинических симптомов КПЛ (периоды обострения и ремиссии), аллергический фактор. Следует уделить внимание проводимому ранее лечению, его эффективности. При отсутствии положительного результата выясняются возможные причины.
При осмотре непосредственно слизистой оболочки полости рта обращают внимание на наличие признаков воспаления, элементы поражения, их локализацию, существуют ли они постоянно или регрессируют и каким образом, имеет ли место присоединение вторичной инфекции.
Важное диагностическое значение имеет наличие при КПЛ изоморфной реакции (симптом Кебнера), проявляющейся возникновением свежих первичных элементов, свойственных данному заболеванию, на месте раздражения кожи или слизистой оболочки любым экзогенным фактором.
В ряде случаев для выявления того или иного морфологического элемента прибегают к методу “витропрессии”, который заключается в надавливании на пораженную поверхность стеклом. Таким методом уточняется характер, окраска, форма элемента.
Должное внимание следует уделить выявлению хронических очагов одонтогенной инфекции, состоянию пародонта, наличию травмирующих факторов и нерациональных конструкций протезов и их связи с возникновением и прогрессированием КПЛ. Выявляют также аллергогенные факторы, включая гиперчувствительность к стоматологическим материалам (пломбировочным, материалам для протеза), а также возможное наличие явлений гальванизма при разнородных металлах в полости рта. Отдельно выясняют зависимость развития и течения КПЛ от общих, фоновых заболеваний организма. Назначают консультации соответствующих специалистов, где выясняют вегетоневротический статус, состояние желудочно-кишечного тракта, сосудистой и гормональной систем, проводят тщательное клиническое и биохимическое исследование крови, мочи, гастроскопию, ректороманоскопию и т.д. по показаниям.
При обследовании больных с КПЛ применяются дополнительные методы обследования: цитологический метод, гистологическое исследование, стоматоскопия, люминесцентное исследование, иногда бактериологическая диагностика, определяется состояние специфической и неспецифической резистентности организма.
Наиболее доступным и распространенным при обследовании больных с КПЛ является гистологическое исследование, которое осуществляется для более детальной оценки воспалительного процесса, формы клинического проявления, обнаружения признаков малигнизации. Биопсию проводят под анестезией с расчетом забора тканевого материала с элементами частично окружающих участков. Цитологический метод применяют с целью уточнения диагноза и дифференциального диагноза, выявления начала малигнизации и особенностей воспалительной реакции. Материал для исследования желательно забирать из различных полей поврежденного участка: центра, периферии, а также брать контрольные мазки-отпечатки с видимо неизмененной слизистой оболочки.
Люминесцентное исследование позволяет изучить картины, наблюдаемые при кератозе в его разнообразных проявлениях, и отдифференцировать один вид кератоза от другого. В лучах Вуда здоровая слизистая поверхность отсвечивает бледным синевато-фиолетовым цветом. При КПЛ наблюдается тусклое бело-голубоватое свечение пораженного участка.
Для диагностики КПЛ, если в патогенезе определенная роль принадлежит иммунным, в том числе аутогенным механизмам, применяются иммунологические методы, такие как прямая и непрямая реакция иммунофлюоресценции.
Симптомы и течение болезни
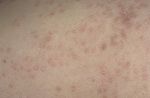
Папулезная сыпь – основной признак заболевания, дополнительным является зуд различной степени интенсивности (вплоть до невротических расстройств и нарушений сна). При постановке диагноза и определении разновидности патологии учитываются следующие параметры папул:
- Количество. Для большинства случаев свойственен множественный характер высыпаний. При этом сыпь объединяется в группы.
- Цвет. Как понятно из названия, папулы имеют красную окраску, обычно с фиолетовым или малиновым оттенком.
- Структура. Отдельные элементы представляют собой узловидные образования с втянутым центром. Поверхность чаще всего отличается восковидным блеском, шелушение незначительно. В некоторых случаях сыпь может шелушиться как при псориазе.
- Размер. В диаметре единичная папула не превышает 2-5 мм, но при слиянии нескольких формируется крупное пятно с более мелкими, расположенными по периферии.
- Группирование. Множественные элементы чаще всего образуют несколько групп в виде линий, гирлянд или колец.
У 25% пациентов с красным плоским лишаем наблюдается поражение только слизистых оболочек, а кожа остается не поврежденной. Высыпания локализуются на половых органах (головка пениса у мужчин и преддверие влагалища у женщин), имеют серовато-белый цвет. Как и при кожной разновидности, папулы объединяются в группы, имеющие вид колец, кружев, сетки.
Папулы, расположенные на языке, принимают вид белых плоских бляшек, края которых зазубрены. При локализации на губах – выглядят как мелкие пятна фиолетового лишаем поражаются ногтевые пластины, они обычно мутнеют, а ногтевой валик разрушается. Поверхность ногтя становится неровной, покрытой гребешками и продольными бороздками.
К специфическим симптомам заболевания относятся сетка Уитхема и феномен Кебнера. Последний наблюдается в фазе обострения патологии и представляет собой появление новых очагов поражения на месте травм кожного покрова.
Рисунок №4. Феномен Кебнера
Сетка Уитхема – это сетевидный рисунок на поверхности крупных папул или бляшек, образованных в результате слияния нескольких отдельных элементов. Отчетливо увидеть его можно, если смазать лишай растительным маслом.
Рисунок № Уитхема
При постановке диагноза врач определяет конкретный тип дерматоза. Для этого исследуются локализация и внешний вид высыпаний. Если речь идет о типичной форме, симптомы которой описаны выше, папулы располагаются обычно в подмышках и области паха, на сгибательных поверхностях рук и ног, на бедрах с внутренней стороны. Кожа волосистой части головы, стоп, ладоней и лица остается здоровой. Другим разновидностям красного плоского лишая свойственны специфические признаки.
Пигментная
Появление сыпи на теле сопровождается образованием участков гиперпигментации. Они могут иметь вид пятен или небольших узелков коричневого цвета. В некоторых случаях такое потемнение кожных покровов предшествует появлению самих папул.
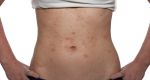
Рисунок №6. япигментный КПЛ в области живота (рисунок перевернут на бок)
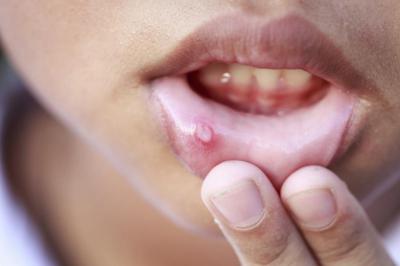
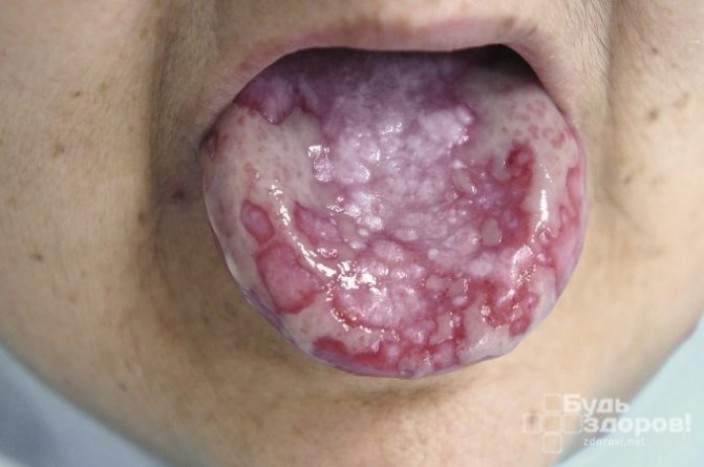
Эрозивно-язвенная
Данная форма характерна для красного лишая слизистых оболочек, чаще всего полости рта. Длительно незаживающие язвы и эрозии окружены покрасневшей и отечной тканью, там же располагаются типичные бляшки белесого цвета. Процесс заживления длится месяцами и годам, к тому же часто возникают рецидивы в виде очагов на месте затянувшихся изъязвлений или на здоровых участках.
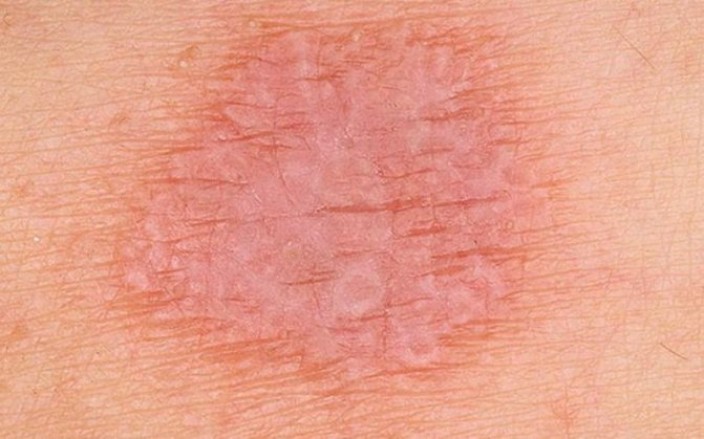
Атрофическая
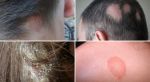
Эта разновидность красного плоского лишая характеризуется специфическими изменениями кожного покрова после исчезновения папул. Если в норме на месте высыпания остается пигментное пятно, то в данном случае кожа подвергается склеротическим изменениям (уплотняется, желтеет или бледнеет), затем атрофируется. При поражении волосистой части головы наблюдается облысение в зоне бывших очагов.
Рисунок №7. Атрофический КПЛ
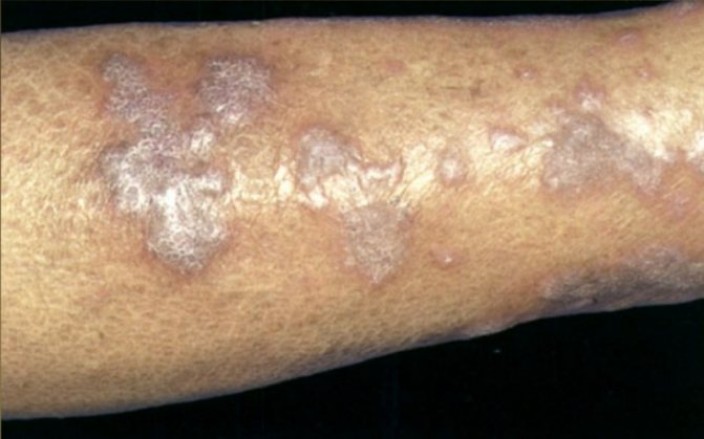
Гипертрофическая
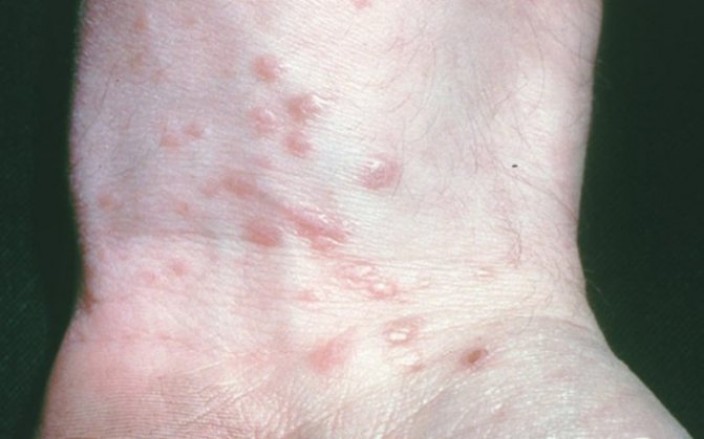
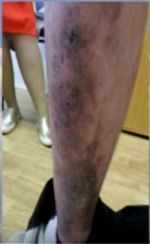
Называется также бородавчатой из-за характерного для нее гиперкератоза — избыточного образования рогового слоя кожи на фоне замедления слущивания его клеток. В результате на папулах формируются наслоения в виде бородавок, крупные образования окружены более мелкими узелками. Типичная локализация этого вида сыпи – передняя часть голеней, но в отдельных случаях отмечается ее появление на руках и лице.
Рисунок №8. Гипертрофическая форма красного плоского лишая
Пемфигоидная
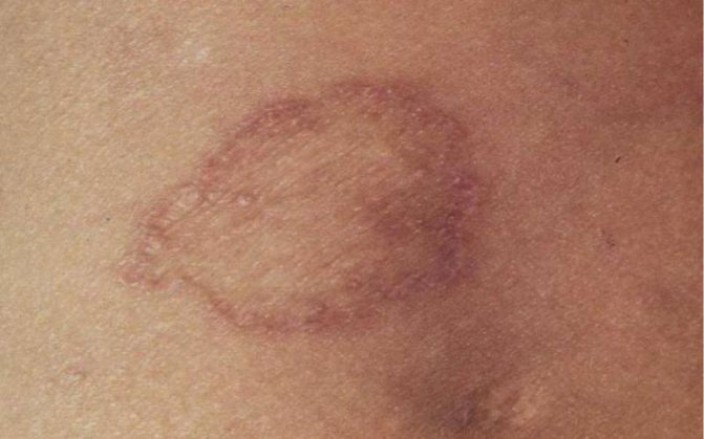
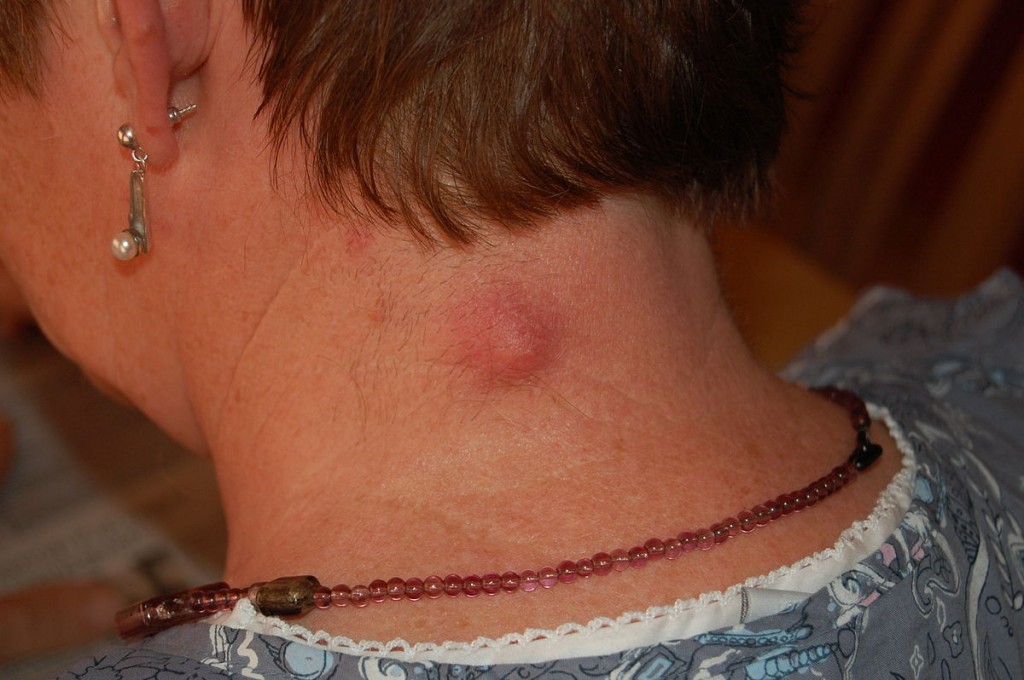
Второе название – пузырчатая, что обусловлено образованием наполненных жидкостью небольших пузырьков (везикул). Если пузыри крупные, то форма заболевания называется буллезной. Везикулы могут располагаться как на поверхности бляшек красного плоского лишая, так и на участках неповрежденной кожи. Локализуются обычно на ступнях и голенях.
Рисунок № 9. Пузырчатая форма красного плоского лишая
Остроконечная

Папулы при этой разновидности красного плоского лишая принимают вид мелких шипов с заостренными концами. Такая форма объясняется участками гиперкератоза, находящимися в центре каждого высыпания. Сыпь обычно располагается в области шеи, лопаток и на нижних конечностях.
Кольцевидная
Отличается особым механизмом увеличения очагов поражения. В центре они регрессируют (лишай проходит, замещаясь здоровой кожей), но разрастаются вширь. Таким образом, формируется специфический рисунок в виде дуг и колец. Для этой формы патологии характерна локализация папул на ногах и в паху, болеют чаще мужчины.
Рисунок №.10. Кольцевидный красный плоский лишай в области живота
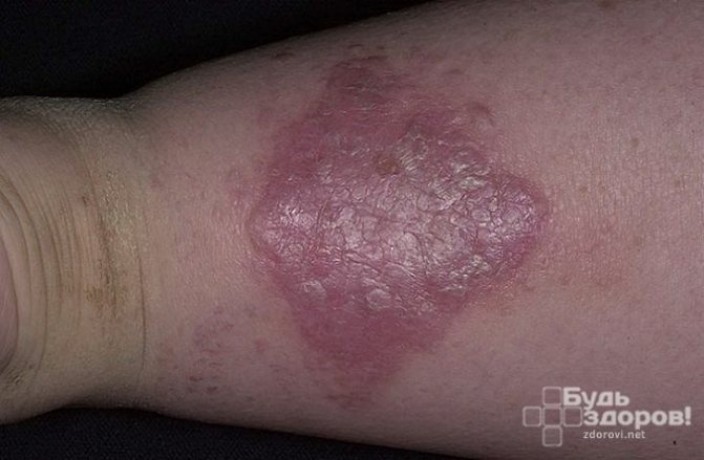
Монилиформная
Восковидные высыпания имеют округлую форму и группируются в виде ожерелья. Поражается кожа головы (участки за ушами и лоб), шеи, живота, ягодиц, а также рук в области локтей и запястий. Щеки, нос, спина и другие кожные покровы при этом обычно не затрагиваются, оставаясь здоровыми.
Экзогенные причины появления акне
Среди экзогенных (внешних) причин угревых высыпаний в первую очередь стоит отметить неправильное и беспорядочное использование различной косметики, особенно тональных средств и корректоров. Провоцирует акне и неправильный ежедневный уход, излишнее увлечение косметическими эстетическими процедурами. Это, например, чистки, которые НЕЛЬЗЯ делать при наличии воспалительных элементов на коже.
А выдавливать что либо в области носогубного треугольника и переносицы вообще опасно – это может привести к воспалению мозговых оболочек и менингиту.
- Лишай у человека — как определить вид …
- Лишай у человека: виды, методы борьбы с …
- Лишай у человека: виды, методы борьбы с …
- Красный плоский лишай лечение у …
Еще один провоцирующий фактор — чрезмерная инсоляция. Кожа на солнце и в солярии вроде бы подсушивается, однако компенсаторно это приводит к усилению выделения кожного сала, закупорке пор и обострению акне. К тому же солнце является великим иммунодепресантом.
Чрезмерное трение кожи, частое умывание, протирание лосьонами, синдром "чистюли" – все это также приводит к усилению акне, т.к. смывается защитный слой кожи со «своими» микробами, которые играют огромную роль в эпидермальном барьере. На пересушенной коже образуются микротрещинки — входные ворота для инфекции. Контакт с некоторыми химическими соединениями усиливают акне .