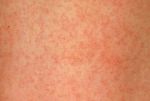
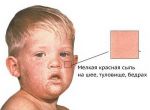
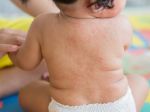
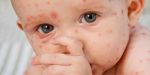
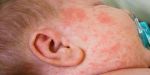
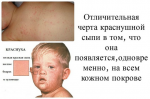
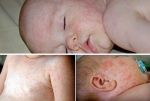
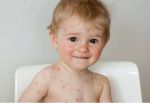
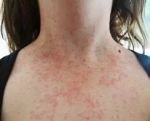
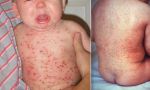
КРАСНУХА (rubeola, син. краснуха коревая) — острая инфекционная болезнь, вызываемая вирусом, характеризующаяся появлением сыпи на коже и увеличением лимфатических узлов.
Краснуха у детей: способы заражения
Возбудителем краснухи является вирус. Заболевание чаще поражает детей в возрасте 2–9 лет. Если быстро принять необходимые меры и применить правильное лечение, ребенок перенесет недуг очень легко. Опасна болезнь для взрослых людей, особенно беременных женщин.
Основные симптомы краснухи у детей — характерная сыпь и температура.
Вирус краснухи может проникнуть в организм несколькими способами:
Воздушно-капельный. Это самый распространенный вариант заражения. Ребенку достаточно в течение некоторого времени находиться рядом с носителем вируса. Заболевание передается при тесном общении, чихании, плаче, кашле. Возбудитель болезни со слюной зараженного попадает в воздух, а затем перемещается в организм здорового ребенка. Контактно-бытовой. У многих детей есть привычка знакомиться с миром через тактильные ощущения. Заразиться краснухой можно при контакте с одеждой, посудой, игрушками носителя вируса. Чаще всего это происходит в детском саду или начальной школе
- Краснуха у детей: стадии развития …
- Краснуха у детей: фото, симптомы и …
- Как выглядит краснуха у детей
- Краснуха у детей: стадии развития …
Очень важно соблюдать правила личной гигиены, так как источником инфекции могут стать даже грязные руки. Заражение краснухой на этапе внутриутробного развития происходит через плаценту. Если беременная женщина страдает от недуга на раннем сроке, это опасно выкидышем, мертворождением, пороками развития плода
Прогрессирование болезни на поздних сроках приводит к тому, что малыш появляется на свет уже с вирусной инфекцией.
Важно знать, как проявляется краснуха у детей, чтобы своевременно провести курс терапии. В первую очередь ребенка рекомендуется полностью изолировать от контактов с другими детьми, прекратить посещение детского сада, школы
Инкубационный период вируса может длиться до 21 дня. После полного выздоровления у больного вырабатывается стойкий иммунитет, и повторное заражение краснухой маловероятно.
Патогенез
В случае приобретенной краснухи инфекция проникает через слизистые оболочки верхних дыхательных путей. Где происходит первичная репликация вируса – не установлено, но уже в инкубационном периоде возникает вирусемия и вирус начинает выделяться во внешнюю среду с секретом дыхательных путей, испражнениями и мочой. Выделение вируса из кала и мочи служит доказательством генерализованного характера инфицирования при краснухе. В дальнейшем его размножение происходит в лимфоузлах, эпителии, возможно проникновение вируса через гематоэнцефалический барьер.
С появлением сыпи вирусемия в большинстве случаев заканчивается, что связано с образованием в крови нейтрализующих антител.
Продолжительное персистирование вируса в организме является причиной того, что заразность новорожденных детей с врождённой краснухой может длиться до 31-го месяца, есть возможность инфицирования плода женщинами, переболевшими краснухой за 6 месяцев до беременности, и, при повторной беременности, в течение одного года. Если они перенесли краснуху во время предыдущей беременности, возможно возникновение медленной инфекции центральной нервной системы (прогрессирующего краснушного панэнцефалита) спустя несколько лет после болезни.
Причиной повреждения органов и тканей при врождённой краснухе является внутриутробное проникновение вирусов и формирование на этой основе длительной персистенции вируса краснухи в организме плода. Вирус проникает в плод через кровеносные сосуды плаценты в период вирусемии, который развивается у заразившейся беременной приблизительно за неделю до возникновения элементов сыпи и в течение нескольких дней после этого.
Считается, что вирус краснухи поражает эпителиальные покровы ворсин хориона и эндотелий капилляров плаценты, затем в виде микроскопических эмболов проникает в кровеносное русло плода и диссеминирует в ткани.
В основе формирования аномалий развития плода лежат способность вируса угнетать деление клеток и (в наименьшей степени) непосредственное цитопатическое влияние вируса. Наиболее характерные признаки врождённой краснухи – врождённые пороки сердца, поражение глаз, микроцефалия, умственная отсталость, глухота.
Возможны иные проявления: тромбоцитопеническая пурпура, гепатоспленомегалия, задержка внутриутробного развития, миокардит, поражение костей в области метафиза.
У погибших детей вирус обнаруживают в сердце, мозге, почках, печени, лёгких, щитовидной железе, тимусе и селезёнке.
Диагностика меланомы
Следующим этапом обследования становится термометрическая и термографическая диагностика. В связи с тем, что первичные меланомы образуют нагретые поверхности, участки кожи с повышенной температурой, визуально различимы на термограммах.Кроме того, используется анализ крови с определением количества лактатдегидрогеназы. Магнитно-резонансная томография (МРТ) головного мозга с использованием контрастных препаратов проводится для исключения поражения головного мозга в стадии образования метастаз.В качестве последнего метода диагностики и лечения применяется эксцизионная биопсия, при которой патологическое образование извлекается в полном объёме. Для процедуры требуется местная или полная анестезия. Показания к проведению эксцизионной биопсии:
- Краснуха у детей: стадии развития …
- Краснуха у детей: пути передачи и …
- Краснуха у детей: стадии развития …
- Краснуха у детей: стадии развития …
Эпидемиология заболевания
Вирус краснухи отличается низким уровнем устойчивости к воздействию факторов окружающей среды. Он в течение тридцати секунд погибает при воздействии ультрафиолетового облучения и в течение двух минут при кипячении.
В условиях низких температур вирус может долго сохранять жизнеспособность и активность. С этим связано то, что вспышки краснухи регистрируются преимущественно в холодное время года (зима-весна).
Источником краснушных вирусов являются больные краснухой (в том числе и пациенты с бессимптомными и стертыми формами болезни) или здоровые носители вируса.
Активное выделение краснушного вируса начинается за семь (иногда за 10-14) дней до появления краснушной сыпи и продолжается на протяжении двадцати одного дня после завершения периода подсыпаний.
У малышей с диагнозом «врожденная краснуха», вирусы могут выделяться с мочой, калом и частичками мокроты до двух лет после рождения.
Передача вируса осуществляется воздушно-капельно и трансплацентарно (во время беременности).
Естественная восприимчивость людей к краснушным вирусам крайне высокая. Заражение происходит даже при коротком контакте с пациентом.
Максимальный уровень естественной восприимчивости отмечается у невакцинированных малышей от года до девяти лет.
Дети младше шести месяцев, рожденные от вакцинированных или ранее болевших краснухой матерей, обладают иммунитетом к данному заболеванию.
После перенесенной инфекции у пациента происходит формирование стойкого и пожизненного иммунитета. Повторные случаи краснухи регистрируются в единичных случаях.
Краснуха после прививки возникнуть может, поскольку в течение семи – десяти лет происходит снижение напряженности иммунитета. Однако, вакцинированные пациенты переносят болезнь в стертых или легких формах.
Будущим мамам необходимо выполнить анализ на антитела к краснухе. При отсутствии иммунитета к данному заболеванию, женщинам рекомендована прививка от краснухи (минимум за три месяца, до планируемого зачатия).
Вакцина от краснухи может вводиться в виде моновакцины или в составе прививки КПК (корь-краснуха-паротит).
Отличие краснухи от кори и скарлатины
При кори в отличие от краснухи наблюдается лихорадочное состояние, повышенная температура и состояние интоксикации. При кори высыпания расположены группами, сливаются в крупные папулы – при краснухе этого нет.
- Как выглядит краснуха у детей
- Инфекционное заболевание у детей …
- Краснуха у взрослых: фото, симптомы и …
- Краснуха у детей — широко …
Скарлатина также имеет ряд специфических признаков. Во-первых, высыпания при скарлатине более мелкие по размеру, они возникают на фоне светлой, здоровой кожи.