Виды гипогонадизма у мужчин и его проявления
Заболевание также называется андрогенный дефицит и тестикулярная недостаточность. По названию заметно, что патология чаще всего развивается из-за болезни яичек, но может быть вызвана и рядом других причин.
В зависимости от уровня поражения различаются следующие виды:
- Первичный или гипергонадотропный – причина в патологиях половых желез, показания уровня гонадотропных гормонов гипофиза высокие. Суть в минимальной выработке мужского гормона. В группу относится врожденное заболевание.
- Гипогонадизм вторичный у мужчин или гипогонадотропный гипогонадизм – это патология, вызываемая нарушением гипоталамо-гипофизарной структуры, уровень содержания гонадотропных гормонов низкий. Заболевание может быть также врожденным, если дело касается генетических отклонений гипоталамо-гипофизарной системы.
- Нормогонадотропный – болезнь, при которой при нормальном уровне гормонов мужского типа высокий пролактин, причины в отклонениях работы гипофиза. В группу можно отнести возрастную тестикулярную недостаточность, болезни на фоне ожирения.
- Различается связанный тип болезни, при которой чувствительность органов к мужским половым гормонам значительно понижена. Чаще всего патология развивается незаметно до первого появления признаков, потому ее также называют субклиническим андрогенным дефицитом.
Также различается болезнь по возрасту пациента:
- эмбриональное заболевание характерно появлением нарушений в период внутриутробного развития;
- препубертатное – возникает в возрасте 0-12 лет;
- постпубертатное – поражает пациентов после 12 лет.
Причинные признаки делят недостаточность на: врожденную, приобретенную и идиопатическую (возникшую по невыясненным причинам).
Следует знать, что гипергонадотропный гипогонадизм – заболевание, локализующееся в клетках тестикулов. При этом ткань яичек не повреждается, но способность производить андрогены нарушается. Концентрация гормонов в крови падает, что опять же влияет на функцию продуцирования тестостерона. Отсутствие гонадотропинов приводит к низкой стимуляции тестикулов, половые гормоны не секретируют.
Гипогонадизм резистентного (связанного) типа характерен нормальными показателями концентрации андрогенов, но патология рецепторов мужских органов-мишеней не позволяет в полной мере выполнять функции, что также приводит к негативным последствиям для мужского организма.
Еще один патогенический механизм – высокое содержание в кровотоке разновидности белка глобулина, связывающего половые гормоны. При этом наблюдается биологическое снижение концентрации активного тестостерона, что обуславливает симптоматику андрогенного дефицита. Явление стандартное при возрастных изменениях организма, но может быть вызвано заболеванием печени.
Признаки болезни
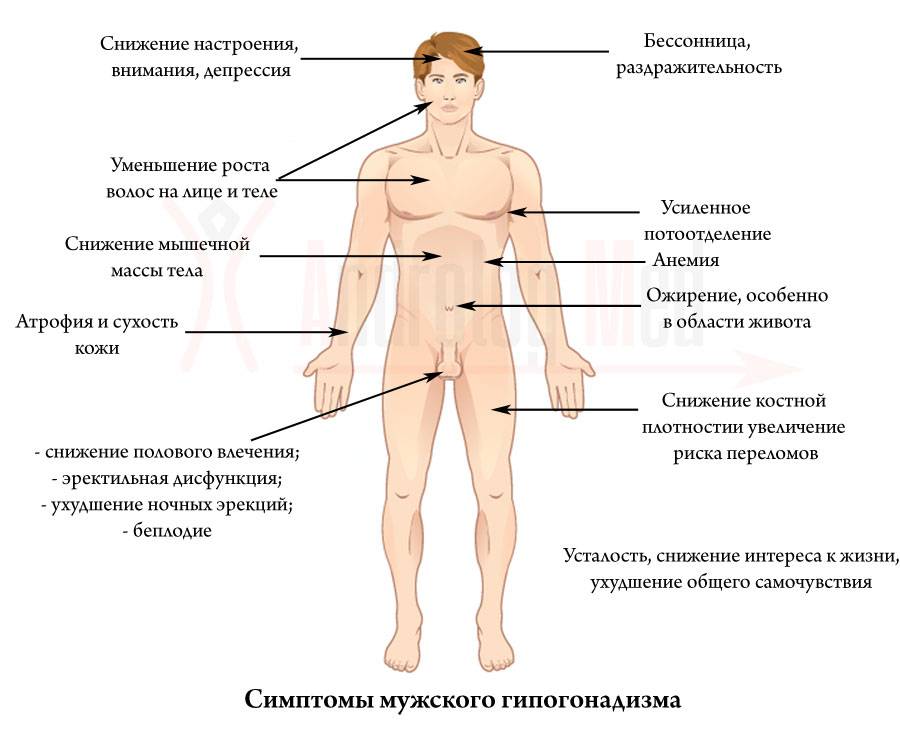
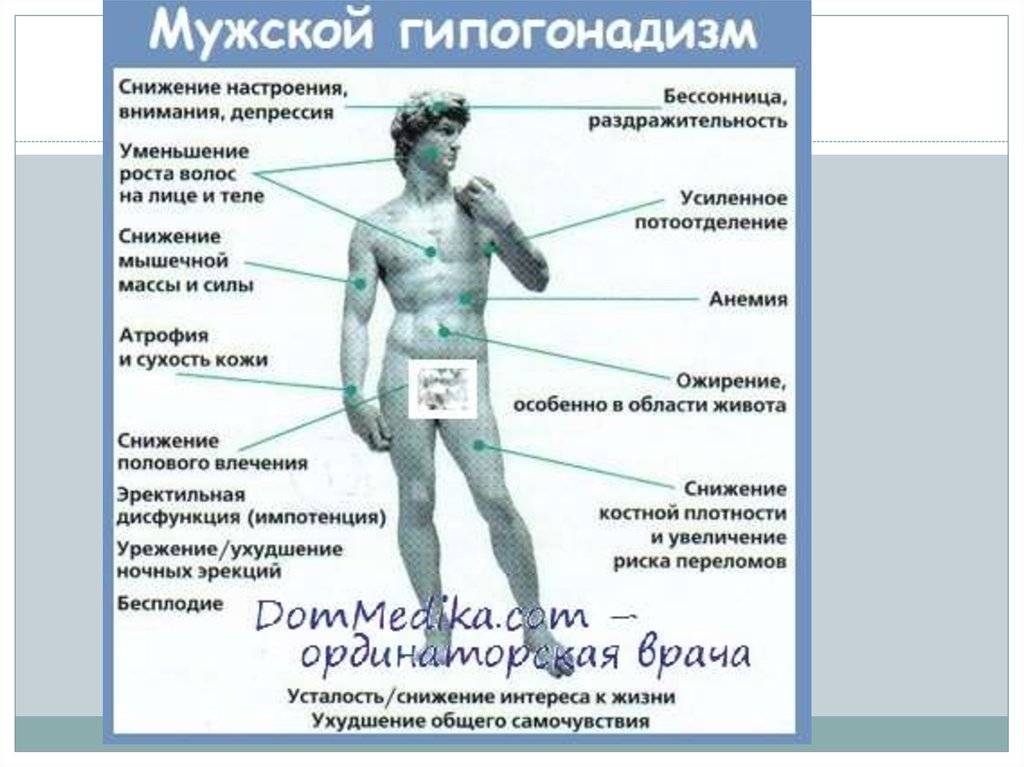
Что касается симптоматики тестикулярной недостаточности, то она различается от возрастных границ.
Пубертатный дефицит мужского гормона:
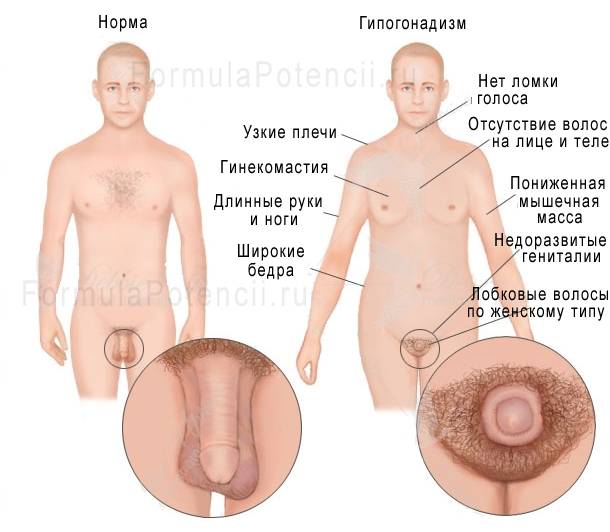
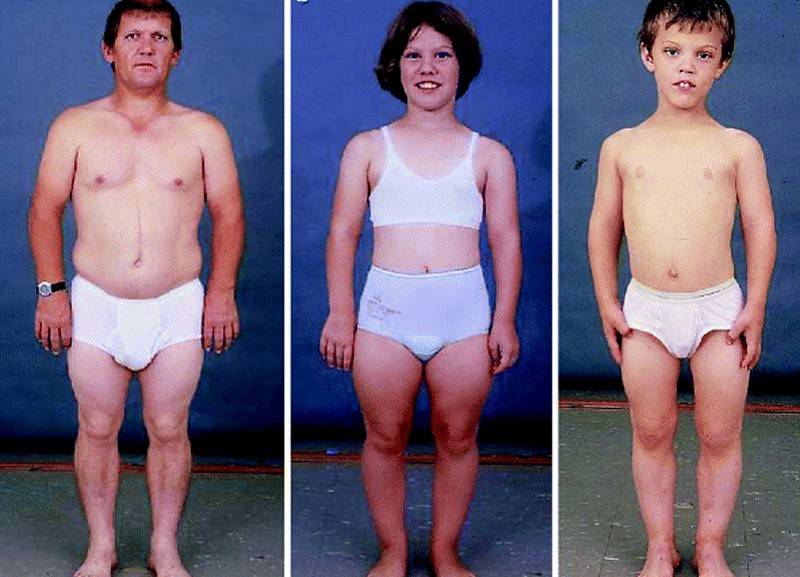
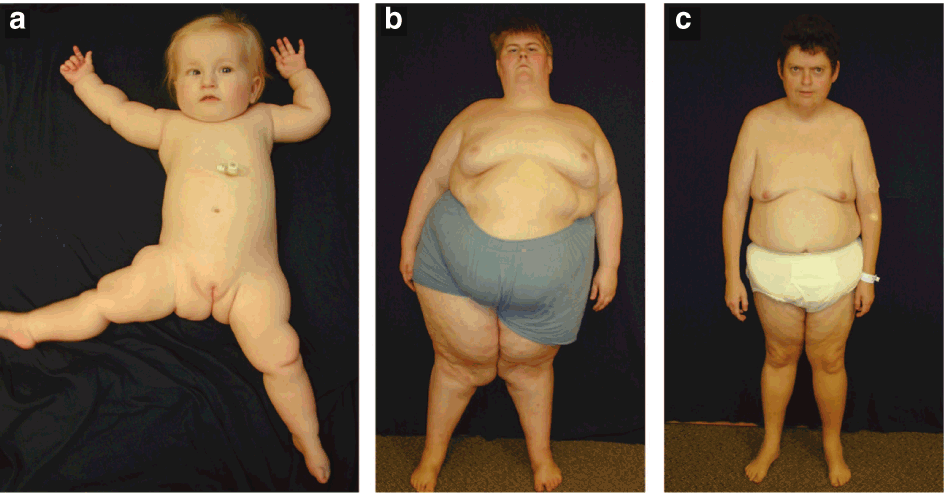
- характерная «внешность евнуха» — укороченное (по медицинским стандартам) тело и длинные конечности;
- при высокой концентрации соматотропного гормона в крови или нормативных пределах – рост высокий, недостаток гормона вызывает карликовость;
- недостаточность развития мышечной массы;
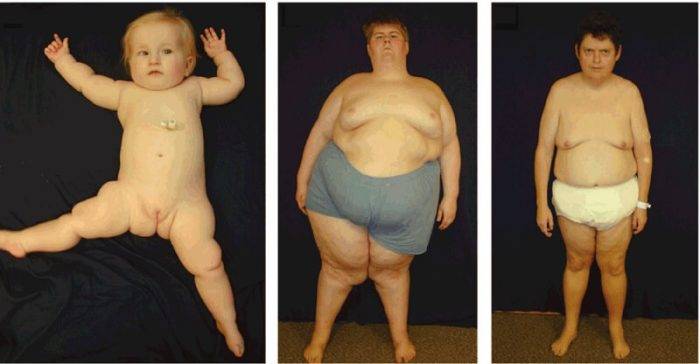
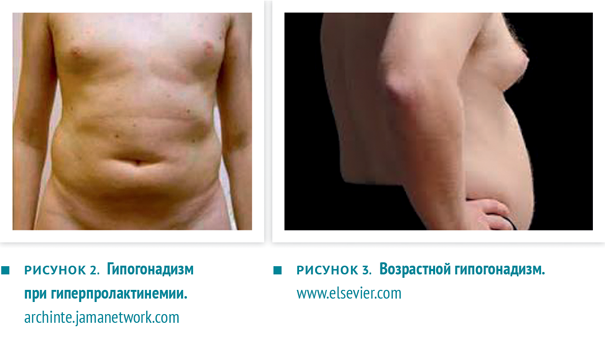
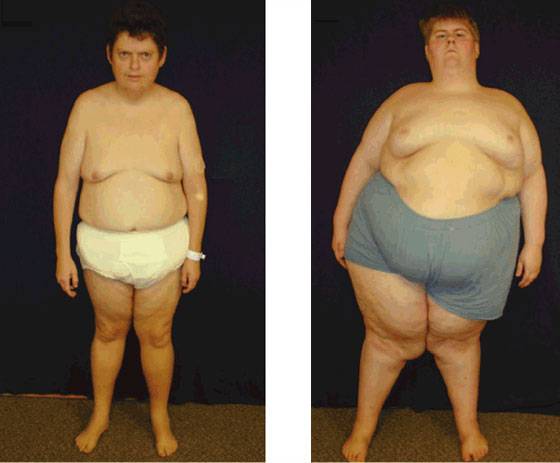
- увеличение размера грудных желез (гинекомастия по истинному типу);
- женское распределение жировых отложений: живот, бедра, ягодицы;
- изменение тембра голоса, скудное оволосение в паху, подмышечных впадинах;
- короткий половой орган (до 5 см);
- мошонка недоразвитого вида: нет складок, пигментирования, атоничная;
- бледный цвет кожи.
Если развился постпубертатный гипогонадизм, это такие признаки, как:
- слабые, редкие эрекции;
- неяркий оргазм или его полное отсутствие;
- нет семяизвержения;
- резкое снижение полового влечения;
- изменение структуры волоса – он становится мягче, может меняться в сторону кудрявости или резкого выпрямления;
- волосяной покров в характерных для мужчины местах оскудевает;
- кожа становится более бледной, истончается;
- тестикулы мягкие, дряблые, половой орган длиной от 9 см (может быть сильно увеличен), мошонка атоничная.
Признаки не различаются от первичной или вторичной формы заболевания, а только по возрастной градации. Заметить симптоматику тестикулярной недостаточности иногда сложно, поэтому лучше обратиться к специалисту.
Лечение нормагонадотропного гипогонадизма
Для того чтобы вылечить НГГ, необходимо выявить ряд причин, вызвавших эти нарушения и изменения. Терапия назначается в строго индивидуальном порядке. Общей схемы лечения гипогонадизма не существует. Врачи эндокринологи и андрологии строго наблюдают за процессом проведения терапевтических мер.
Основной целью проведения правильного лечения является ликвидация причин, послуживших трамплином для развития данной патологии. Заключается прежде всего лечение в профилактических мерах, направленных на исключение задержки непосредственно в половом развитии, в последующем – ликвидирование малигнизации тканей семенников, а также предотвращение бесплодия.
Лечение нормагонадотропного гипогонадизма в своей основе зависит от степени выраженности клинической картины, силы изменений в системе гипоталамуса и гипофиза, а также в самой половой системе.
Стоит отметить, что лечить бесплодие у взрослых пациентов не считается возможным, в частности если прослеживается аспермия. Разбивается лечение на два вида: негормональное для маленьких пациентов, и гормональное для взрослых.
Для гормональной терапии используют препараты, значительно повышающие уровень тестостерона, так как именно его нехватка вызывает развитие нормагонадотромного гипогонадизма. Препаратами, хорошо показавшими себя на практике гормнозаместительной терапии принято считать:
- Небидо.
- Андрогель.
- Сустанон.
- Андриол.
Препарат Небидо предназначен для внутримышечного введения. Он имеет пролонгированное действие и можно его применять один раз в 3 месяца.
Андрогель – лекарственный медикаментозный препарат, находящийся в форме геля. Его нужно наносить на сухую поверхность кожи живота или рук. Он может использоваться довольно длительное время и применяют его при низком содержании тестостерона в кровяном русле.
Сустанон 250 – еще одни препарат, относящийся к гормонозаместительной терапии для внутримышечного введения.
Андриол – медикаментозный препарат, выпускаемый в форме таблеток. Применять его можно всем категориям обладающих патологией НГГ, так как он не является гормоносодержащим.
Для выработки собственного гормнона тестостерона применяют препараты с выраженным стимулирующим действием:
- Паритет.
- Витрикс.
- Ариматест.
- Эво-тест.
Далее делается анализ уровня ЛГ гормона в составе крови, и только по этим анализам назначается повторный курс лечения
Но стоит с осторожностью относиться к препарату пациентам с нормагонадотропным гипогонадизмом, так как препарат Кломифен усиливает выработку гормона пролактина, а при этом диагнозе выработка пролактина находится на повышенном уровне
Основные причины заболевания
Развитие патологического процесса происходит в результате уменьшения числа продуцируемых гормонов или нарушения биосинтеза. К этиологическим факторам возникновения болезни можно отнести:
- врожденные аномалии, обусловленные изменением структуры яичек и/или семенных канальцев;
- влияние токсинов на организм будущей роженицы (алкоголь, никотин, наркотические вещества);
- проведение лучевой или химиотерапии;
- длительное применение гормональных, антибактериальных препаратов;
- заболевания инфекционного генеза (орхит после кори, эпидемический паротит, везикулит);
- варикоз яичек;
- проживание в области с неблагоприятной экологической обстановкой.
Причины гипогонадизма у мужчин обуславливают формы патологического процесса. Каждая из них характеризуется определенным течением.
Диагностика и лечение
Зачастую мужчины обращаются к врачу с жалобами на расстройства сексуальных функций, а симптомы гипогонадизма замаскированы сопутствующими заболеваниями. Именно поэтому правильная постановка диагноза затруднена.
Врач должен оценить общее состояние вторичных половых признаков, характер волосяного покрова и распределение жира в теле. Кроме того, пациентам для выявления дисфункций половых желез назначаются анализ на гормоны и спермограмма.
Стратегия лечения сводится к искусственному восполнению гормонов в организме и, если возможно, стимуляции выработки собственного. Так стараются минимизировать последствия заболевания.
Помните, говоря про гипогонадизм у мужчин, что это серьезное заболевание, но современные методы позволяют практически избавиться от последствий. В этом случае важна именно своевременность обращения к врачу и точная диагностика.
Данное заболевание предусматривает недостаточное количество мужского гормона в организме. Происходит постепенное нарушение функционального развития репродуктивной системы, то есть неблагоприятное влияние на сперматогенез. Все патологические процессы приводят к тому, что могут происходить различные негативные процессы в яичках. Кроме того, происходят процессы неблагоприятного плана в гипоталамусе и гипофизе.
Заболевания данного плана у мужчин может быть как врожденного, так и приобретенного характера. Из-за старения, иных патологических процессов или средств лекарственного характера, все это может вызвать приобретенный гипогонадизм. Если наблюдается рефрактерность некоторых мишеней-органов к воздействию андрогенов, наблюдается врожденная форма дефицита фермента. Для постановки диагноза необходимо изучить уровень гормона в крови. Лечебные мероприятия направлены на то, чтобы ликвидировать причины, которые вызвали гипогонадизм у мужчины. Назначаются различные лекарственные средства (гонадотропин, рилизинг-гормон, терапия заместительного характера тестостероном).
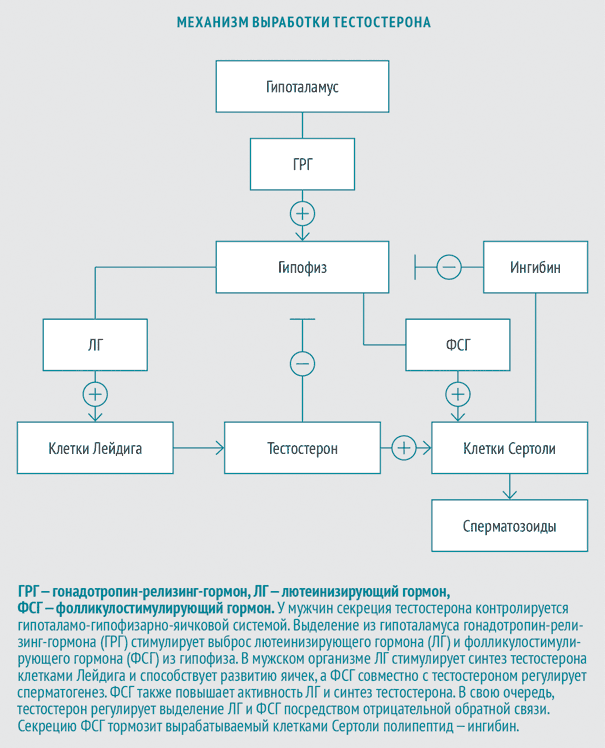
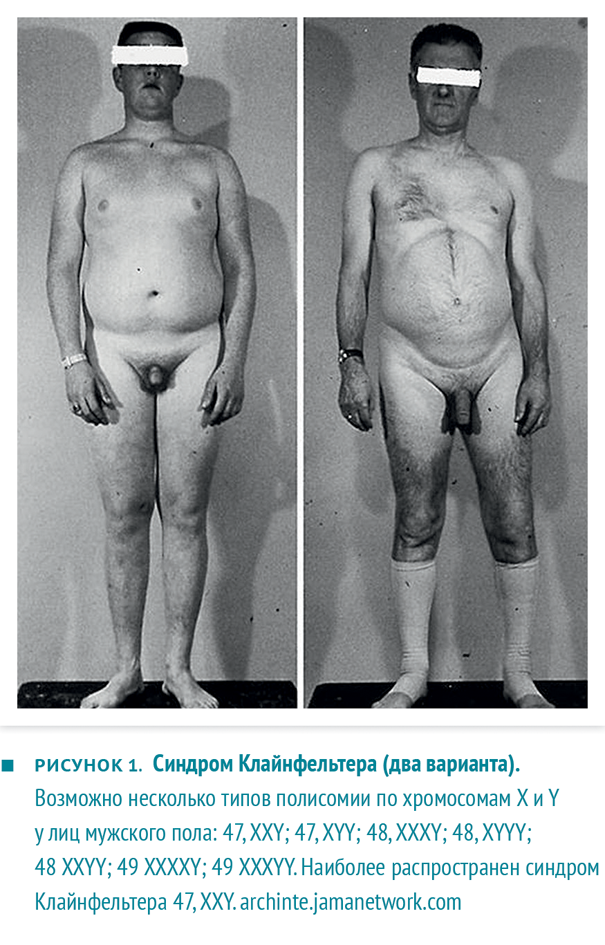
Гипогонадизм первичного характера предусматривает наличие нетрудоспособности яичек на ответы различных стимуляций. Непосредственными элементами стимуляции является лютеинизирующий и фолликулостимулирующий гормон. Если происходит процесс дисфункции мужского полового гормона (тестостерон), то его наличие в организме становится низким. Из-за чего, не происходит подавление вышеуказанных гормонов (фолликулостимулирующий, лютеинизирующий). Естественно данные элементы постепенно начинают повышаться. В последнее время основной причиной возникновения гипогонадизма первичного характера является синдром Клайнфельтера. В данном случае происходит дисгенезия канальцев семенника. Кариотип такого заболевания указывается такой формулой 47 ХХУ.
Гипогонадизм вторичного происхождения предусматривает ограниченную секрецию в организме мужчины гонадотропного гормона, который формируется в области гипоталамуса. Также при таком состоянии снижается уровень выработки гипофизом фолликулостимулирующего и лютеинизирующего гормона. В целом данные органы, испытывая различные процессы дисфункции, то нарушается целая цепочка взаимодействия различных элементов. Такие процессы приводят к различным негативным явлениям у мужчины, что плохо отражается на репродуктивности. При процессе острого характера, могут возникнуть процессы вторичного гипогонадизма, но на небольшой срок. Наблюдались такие пациенты, когда у них диагностировали сразу два типа гипогонадизма (первичный и вторичный).
Синдромы иного происхождения при гипогонадизме могут проявлять себя по-разному. Например, крипторхизм или заболевание системного характера сильней влияют на продукцию сперматозоидов, чем снижение уровня тестостерона в организме мужчины.
Диагностика при гипогонадизме у мужчин
Врожденный и детский гипогонадизм можно подозревать по задержке пубертата или по имеющимся аномалиям. Гипогонадизм взрослых следует заподозрить по клиническим признакам, но в силу их неспецифичности и малой выраженности их далеко не всегда замечают. Синдром Кляй-нфельтера может проявляться у мальчиков-подростков, молодых мужчин с гипого-надизмом, о нем следует думать при обследовании всех взрослых мужчин с очень маленькими яичками. Поражение яичек при гипогонадизме обязательно имеет место.
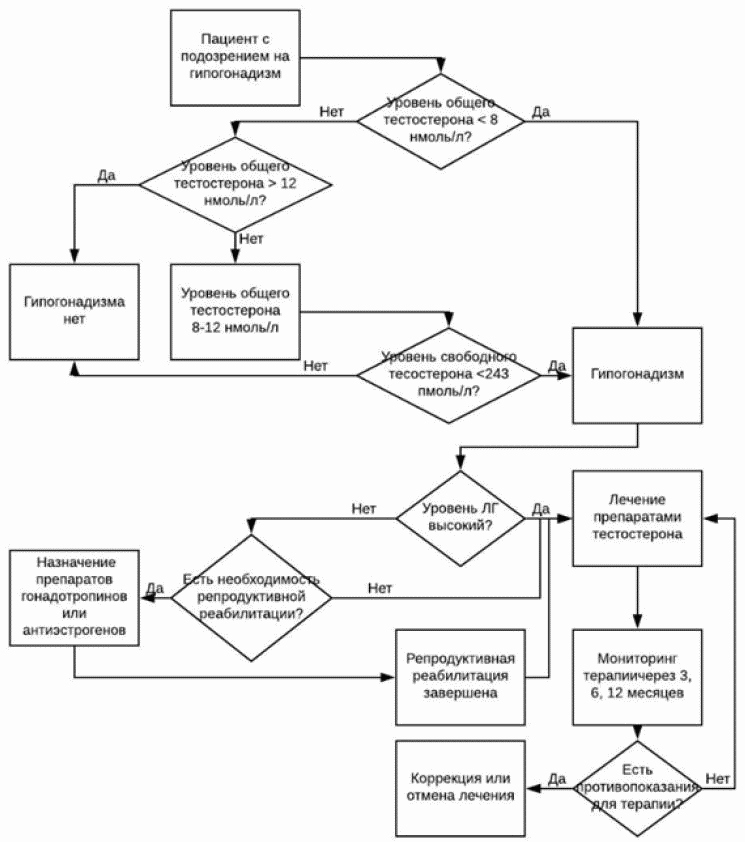
Диагноз первичного и вторичного ги-погонадизма. Повышение содержания ФСГ и ЛГ более характерно для первичного гипогонадизма, нежели снижение концентрации тестостерона. Концентрации ФСГ и ЛГ всегда помогают определить, где гипогонадизм первичный, а где вторичный; высокое содержание гонадотро-пина, даже при нормальном или сниженном тестостероне, определяет первичный гипогонадизм, тогда как если даже концентрация гонадотропина снижена или ниже ожидаемого по содержанию тестостерона, выявляют вторичный гипогонадизм. В противоположность этому у мальчиков с маленьким ростом и задержкой пубертата низкий уровень тестостерона в сочетании с низким уровнем гонадотропинов может быть результатом конституциональной задержки полового развития. Повышение уровня ФСГ в крови с нормальным уровнем тестостерона и ЛГ часто обнаруживают при нарушениях сперматогенеза, когда продукция тестостерона нормальна. Первичный гипогонадизм не требует дальнейших исследований, хотя некоторые клиницисты рекомендуют исследования кариотипа для окончательной диагностики синдрома Кляйнфельтера.
Общий тестостерон крови, ФСГ крови, ЛГ крови определяют одновременно. Нормальный уровень для общего тестостерона составляет от 300 до 1200 нг/дл . Первоначальное определение содержания тестостерона может быть в любое время суток, но повторно для подтверждения гипогонадизма уровень тестостерона должен быть определен утром. В связи с возрастным увеличением уровня полового гормонсвязывающего глобулина с возрастом уровень общего тестостерона недостаточно указывает на гипогонадизм после 50 лет. Хотя свободный тестостерон в крови более точно определяет функциональную концентрацию тестостерона, это измерение требует уравновешенного диализа, который технически труден и в обычной лечебной практике не используется. Некоторые современные наборы обещают его определение с помощью аналога свободного тестостерона, однако результаты часто бывают не точны, особенно при сахарном диабете 2-го типа, ожирении, гипотироидизме, которые изменяют уровень ПГСГ. Концентрация свободного тестостерона может быть рассчитана по ПГСГ, альбумину, количественное определение значений свободного тестостерона доступно на www. ssam.ch. В связи с импульсной секрецией ФСГ и ЛГ их концентрации иногда измеряют совместно в трех пробах венозной крови, взятой с 20-минутным интервалом. Концентрации ФСГ и ЛГ в крови обычно составляют
Исследование спермы показано мужчинам при бесплодии. У подростков или взрослых образец семени забирают путем мастурбации после 2 дней воздержания от эякуляции, ее количественные и качественные параметры являются показателем функции семенных канальцев. Образец семени в норме имеет объем более 2,5 мл с 20 млн сперматозоидов в 1 мл, 60 % которых морфологически нормальные и способны к передвижению.
Определение вторичного гипогонадизма. Некоторые недиагностирован-ные системные заболевания могут быть причиной временного снижения уровней тестостерона, ФСГ и ЛГ. Вторичный гипогонадизм в таких случаях может быть подтвержден их повторным определением через 6 нед. Для подтверждения вторичного гипогонадизма у подростков иногда выполняют тест для определения гонадотропин-релизинг-гормона. Если в ответ на введение V ГтРг уровни ФСГ и ЛГ возрастают, имеет место задержка пубертата. Если уровни не повышаются, весьма вероятен истинный гипогонадизм. Для определения причины подтвержденного вторичного гипогонадизма исследования должны, кроме того, включать определение уровня пролактина в крови и скриннинг-тесты на гемохроматоз . Если пролактин в сыворотке повышен, имеется подозрение на опухоль гипофиза, исключен гемохроматоз, или уровень тестостерона МРТ исключить аденому или другую опухоль гипофиза. Если есть признаки синдрома Кушинга, можно выявить снижение экскреции свободного кортизола или дексаметазона в суточной моче.
Лечение
Лечение заключается в применении гормональных препаратов.
Цель лечения заключается в достижении нормального уровня тестостерона в крови. Концентрация гормонов напрямую зависит от степени и формы патологии. Препараты для лечения:
- Метилтестостерон: таблетированный препарат. Применяется перорально. Имеет ряд побочных действий в виде тошноты, рвоты, головокружении, увеличение либидо. Строго противопоказан при наличии новообразований в области малого таза.
- Тестостерон пропионат: масляный раствор. Применяют внутримышечно, а также можно подкожно. Препарат для длительного лечения.
- Флюоксиместерон: таблетированный препарат. Довольно токсичен. Применяется строго под наблюдением лечащего доктора. Строго соблюдают дозировку.
- Оксандролон: таблетированный препарат. Применяется перорально. Является высоко концентрированным препаратом. При его применении необходимо контролировать уровень холестерина в крови.
- Трансдермальный пластырь с андрогеном: его закрепляют в области мошонки, области спины, области живота, бедёр. Негативное воздействие сведено к минимуму.
Противопоказания к гормональной терапии
В некоторых случаях гормональная терапия противопоказана:
- нарушение липидного обмена в организме;
- наличие злокачественных новообразований;
- приступы апноэ;
- заболевания дыхательной системы;
- хронические заболевание легких;
- обструкция легких.
Женский гипогонадизм
В свою очередь, гипогонадизм женского плана является также неблагоприятным явлением. Наблюдается недоразвитость и гипофункциональность яичников, то есть желез полового генеза. Такие процессы происходят либо с самого рождения малыша, либо вследствие травматизации на момент родов. В теле женского организма происходит тот факт, что отсутствует нормальное количество женского гормона для развития репродуктивной системы и вторичного полового развития. Этот процесс провоцирует развитие высокой продукции гонадотропинов, которые формируются в гипофизе. Они активно стимулируют яичники у женщины. Если изучить сыворотку крови у женского организма, то там можно выявить огромное количество гормонов. Таковыми у женщины может быть лютеинизирующего и фолликулостимулирующего происхождения. Но насчет эстрогенов, их количество несколько снижено.
Низкий уровень эстрогенов приводит к снижению развития, а также различным признакам атрофии органов репродукции. Кроме того, недостаточно развиваются молочные железы. Первичная аменорея типична для всех женщин с таким диагнозом. Существует основной закон, если наблюдались изменения патологического плана в период до пубертатного развития. То признаки развития половых проявлений вторичного генеза полностью отсутствуют.
Если изучать различные проявления гипогонадизма различных типов, в том числе первичного плана, то они относятся больше к врожденному происхождению. Таковыми врожденными патологическими процессами являются:
- Синдром Шерешевского – Тернера.
- Гипоплазия яичников врожденного происхождения.
- Процессы инфекционного генеза. Это может быть туберкулез, сифилис, паротит эпидемического происхождения.
- Хирургическая резекция яичников.
- Излучение ионизирующего плана. Рентгеновские лучи чаще всего.
- Поражение яичников идиопатического генеза.
Кроме того, наблюдается факт феминизации тестикулярного плана. Данное состояние предусматривает внешность женского плана, когда генотип мужской. Такое явление диагностируется только при врожденном гипогонадизме. В редких случаях у женщин можно выявить при диагностике яичников поликистоз.
Если у женщины в результате диагностических мероприятий выявлено гипогонадизм вторичного плана, то можно определить причины появления. Основными среди таких причин является:
Патология со стороны гипоталамуса и гипофиза. В данном случае наблюдается отсутствие синтеза гонадотропа, который отвечает за функциональную деятельность яичников.
Воспалительные процессы в области головного мозга
Такими недугами могут быть менингиты, арахноидиты и энцефалиты.
Опухолевидные процессы в области гипофиза и гипоталамуса непосредственно приводит к резкому снижению синтеза гонадотропов, что жизненно важно для яичников. Зная причину заболевания у женщин, можно с легкостью выстроить тактику лечения и помочь пациенту.
Противопоказания для гормонотерапии
В регуляции выработки гормона пролактина выделяют несколько факторов:
- Значительно увеличивает общую массу семенников и семенных канальцев.
- Приумножает процессы обмена, которые происходят в мужских половых железах.
- Задерживает генерацию тестостерона в простате. В результате этого случается приостановка роста предстательной железы, на фоне того, что усиливается секреторная функция.
- Пролактин напрямую влияет на двигательную степень активности сперматозоидов, усиливая при этом их подвижность и продвигаемость к женским яйцеклеткам.
Пролактин влияет на активность сперматозоидов
Также мощными веществами, вызывающими усиленную выработку гормона, являются опиатные алкалоиды, действующие также как и дофамино ингибирующие препараты.
Женские половые гормоны – эстрогены, которые содержатся как в лекарственных веществах, так и во многих растениях, увеличивают секрецию пролактина. Кроме этого, эстрогены заметно снижают возможность дофамина останавливать выработку пролактина.
Стоит знать, что лечение гормональными препаратами запрещено больным, имеющим помимо гипогонадизма другие заболевания, такие как:
- Различные злокачественные опухоли половых органов.
- Патологии печени.
- Проблемы с мочевыделительной системой.
- Карциномы.
- Повышенное внутричерепное давление.
- Вторичный андрогенодефицит.
Нарушение функции печени
- Патологическое увеличение количества эритроцитов в крови, а также повышение гемоглобина.
- Увеличиваются грудные железы.
- Увеличение предстательной железы.
- Нарушение функции печени.
- Острая сердечная недостаточность.
- Развитие карциномы простаты.
Основные причины заболевания
Гипофизарный гипогонадизм имеет два типа проявления в медицинской теории. Первоначальный тип этого недуга происходит у людей любой половой принадлежности и возрастной категории. В дальнейшем происходит дисфункция органов репродукции — яички и яичники. Важнейшими и основными этиологическими факторами развития гипофизарного гипогонадизма являются следующие пункты:
- Воздействие радиоактивных веществ.
- Различного рода оперативные вмешательства.
- Патологические процессы внутренних органов.
- Заболевания инфекционной патологии.
- Некоторые факторы воспаления, которые диагностировали в раннем детстве.
В некоторых случаях данный тип гипогонадизма бывает врожденного генеза. Он возникает вследствие нарушения хромосомной формулы, когда плод еще формируется в животе будущей матери. Следует всегда помнить, что первичный гипофизарный гипогонадизм может возникнуть вследствие процессов воспаления в области мошонки, а именно яичек. В некоторых источниках данный процесс обозначают как орхит. Что касается травматических процессов, то этот факт также влияет на развитие обменных процессов и формирования половых гормонов. Вторичный процесс развития гипогонадизма наблюдается вследствие процессов дисфункции в области гипофиза и гипоталамуса. Именно они являются теми контролерами, которые выполняют роль дозированной продукции половых гормонов.
Этиология гипогонадизмов врожденного характера могут быть различного характера. Чаще всего бывают:
- Не до конца сформированный орган-мишень(гипофиз). Сбой происходит в процессе эмбриогенеза.
- Синдром Шерешевского — Тернера. Существуют также иные заболевания генетического плана.
Чаще всего вторичный гипогонадизм гипофизарного происхождения бывает приобретенного характера. Есть и в этой форме свои основные причины:
- Формирование опухоли в области локализации гипофиза.
- Наличие канцерогенного воздействия окружающей среды.
- Максимальное скопление в теле пациента элементов железа. Следует постоянно контролировать уровень данного элемента в организме.
- Процессы инфекционного происхождения.
- Вмешательства хирургического плана, особенно тем операции, которые проводятся в области головного мозга.
- Травматизмы.
Очень часто гипогонадизм диагностируется у тех людей, которые за быстрые сроки потеряли вес. Гипофизарный гипогонадизм вторичного генеза в иных источниках еще называют гипогонадотропный. Естественно есть также нарушение патологического плана в определенном органе, который также называется гипергонадотропный. Данный процесс предусматривает недостаточное развитие признаков половой принадлежности, что ведет за собой сбой в продукции половых гормонов. Типичным заболеванием данного плана является синдром Клайнфельтера. Этот синдром бывает у мальчиков. У девочек же диагностируется синдром Шерешевского — Тернера. Кроме того что, происходит данное заболевание из-за этих синдромов, есть и другие этиологические факторы. Таковыми причинами у мальчиков и у девочек можно диагностировать следующее:
- Терапия химическая или лучевая.
- Процессы аутоиммунного генеза.
- Туберкулезный процесс различных отделов организма.
- Паротит у мужчин.
- Процесс патологического плана яичек — крипторхизм. В некоторых случаях — анорхизм.
- Стероидная дисфункция в организме пациента. Происходит ненормальное функционирование синтеза белка.
- Вмешательства оперативного плана и другие манипуляции хирургического плана.
Для гипофизарного гипогонадизма типичным процессом патологического плана является дисфункция самого гипофиза. Пациент настигает процесс дисфункции в районе турецкого седла. Именно данный факт может вызвать заболевание, как у лиц прекрасного пола, так и у мужчин.
Лечение гипогонадизма у мужчин
Начиная лечить гипогонадизм, врач ставит ряд целей:
- устранение андрогенного дефицита (восстановление потенции, либидо, самочувствия и поведения);
- обеспечение вирилизации (рост волос на лице и теле по мужскому типу, изменение тембра голоса, телосложения, увеличение мышечной массы, увеличение полового члена и яичек, пигментация мошонки, развитие складчатости), по возможности обеспечение фертильности;
- потенциально — снижение сердечно-сосудистых рисков, профилактика остеопороза.
В зависимости от того, необходимо ли восстановить фертильность, выбор терапии происходит между гормональной заместительной терапией (ГЗТ) препаратами тестостерона, с одной стороны, и препаратами хорионического гонадотропина человека (ХГЧ), лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ) и гонадотропин-релизинг-гормона (ГРГ) — с другой.
Существует большое количество лекарственных форм тестостерона для внутримышечного, подкожного, трансдермального, перорального и буккального применения. Однако ГЗТ тестостероном ведет к уменьшению объема яичек и подавлению сперматогенеза.
Поэтому, если функция яичек сохранена и гипогонадизм имеет гипоталамическое или гипофизарное происхождение, используются либо препараты ХГЧ, ЛГ, ФСГ, либо пульсаторное введение ГРГ. Указанные гормоны увеличивают продукцию собственного тестостерона, что приводит к индукции сперматогенеза и восстановлению фертильности.
Клинический случай
Пациент К. (39 лет) обратился к эндокринологу с жалобами на нарушение половой функции (снижение полового влечения, нарушение эрекции), общую слабость, повышенную утомляемость, одышку при физических нагрузках, эпизоды повышения артериального давления (максимально до 165/100 мм рт. ст.), избыточный вес, неэффективность физических нагрузок и диет. Сообщил, что соблюдает принципы рационального питания, регулярно посещает тренажерный зал. Вышеописанные жалобы беспокоят в течение последнего года. Самостоятельно не лечился, не обследовался.
Объективно при осмотре:
- рост — 183 см;
- вес — 127 кг;
- ИМТ — 37,9 кг/м2;
- окружность талии (ОТ) — 123 см;
- окружность бедер (ОБ) — 135 см;
- ОТ/ОБ — 0,91;
- АД — 145/90 мм рт. ст., ЧСС — 82 удара в мин.
Оволосение в подмышечных впадинах, на груди, передней брюшной стенке, в паховой области без особенностей. Двусторонняя ложная гинекомастия. Наружные половые органы сформированы правильно, без особенностей.
При использовании опросника ADAM положительные ответы на 8 из 10 вопросов, что свидетельствует о выраженности симптомов андрогенного дефицита у данного пациента.
Лабораторные показатели:
- общий холестерин — 6,4 ммоль/л (норма 3,1–5,2);
- ЛПНП — 3,8 ммоль/л (норма 0–3,3);
- триглицериды — 2,6 ммоль/л (норма — менее 2,3);
- общий тестостерон — 7,2 нмоль/л (норма 12,0–41,0);
- СССГ — 28,9 пмоль/л (норма 12,9–61,7);
- ЛГ — 4,7 Ед/л (норма 2,5–11,0);
- ТТГ — 1,8 мЕд/л (норма 0,25–4,0);
- пролактин — 243 МЕд/л (норма 50–610);
- эстрадиол — 164 пмоль/л (норма 20–240);
- общий ПСА — 0,6 нг/мл (норма 0–4).
По данным УЗИ предстательной железы, эхографических признаков патологии не выявлено.
Пациенту выставлен диагноз «нормогонадотропный гипогонадизм». Метаболический синдром: Абдоминальное ожирение (2‑й степени). Артериальная гипертензия. Дислипидемия.
Цели лечения:
Нормализация уровня тестостерона. Назначена пролонгированная форма тестостерона (тестостерона ундеканоат 1000 мг) внутримышечно по схеме с титрацией дозы до поддерживающей.
Снижение и удержание веса. Рекомендовано соблюдение принципов рационального питания с ограничением потребления жиров и легкоусваиваемых углеводов, поваренной соли, а также дополнительные аэробные нагрузки (активная ходьба в течение 1 часа в день).
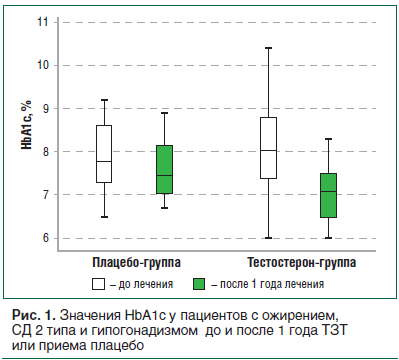
При оценке результатов терапии спустя 10 месяцев пациент отмечал значительную положительную динамику общего самочувствия — улучшение эректильной функции (усиление полового влечения, увеличение частоты спонтанных эрекций), исчезновение жалоб на быструю утомляемость, подавленное настроение; стабилизацию уровня АД до 130/80 мм рт. ст. Объективно при осмотре снижение всех антропометрических показателей: вес — 99 кг, ИМТ — 29,5 кг/м2, ОТ — 88 см, ОБ — 109 см, ОТ/ОБ — 0,81. На фоне лечения также произошла нормализация всех гормональных и биохимических показателей. В дальнейшем терапию решено продолжить с контролем лабораторных показателей один раз в шесть месяцев.