Это довольно редкое заболевание, которым страдают мужчины от 30 до 60 лет, ведущие активную половую жизнь. В этом возрасте половой орган более подвержен микротравмам, в том числе во время секса. У категории мужчин за 60 болезнь встречается редко из-за снижения половой активности. Недуг назван по имени человека, который впервые описал его в 1743 году. Во время болезни Пейрони половой член мужчины искривляется вследствие прогрессирующих фиброзных изменений в его белочной оболочке.
Боль ниже колена при варикозе
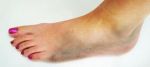
Типичная ситуация, при которой человека беспокоят тяжесть в икрах, отечность, «гул в ногах», иногда судороги. Эта картина обусловлена плохим оттоком венозной крови от икроножных мышц, в результате чего возникает отек, накапливается жидкость, появляется тяжесть и боль. Поверхностные вены набухают, появляются венозные узлы синего цвета, кожа голени принимает коричневатый оттенок (пигментация). Подробно причины и лечение варикоза описано в нашей статье Варикоз: причины, лечение, симптомы . Остеопатия помогает не только избавиться от симптомов этой болезни, но и предотвратить ее дальнейшее развитие, и зачастую, необходимость операции.

Чем опасна болезнь? Симптомы болезни Пейрони
Болезнь Пейрони опасна не только тем, что ведет к искривлению полового члена. Прогрессирующее развитие фиброзных бляшек вызывает болевой синдром при эрекции, из-за чего совершение полового акта становится невозможным. В конечном итоге болезнь Пейрони приводит к развитию эректильной дисфункции.
- Лечение гангрены без ампутации — Москва
- Гангрена ноги: фото, начальная стадия …
- Атеросклеротическая гангрена нижних …
- Гангрена ноги: фото, начальная стадия …
- Гангрена при сахарном диабете ног …
Наиболее частыми симптомами болезни Пейрони отмечают:
- Боль в половом члене при эрекции (увеличение и напряжение полового члена во время полового возбуждения).
- Искривление полового члена в бок, сторону живота, в сторону машонки.
- Наличие уплотненного участка под кожей полового члена.
- Ухудшение эрекции. Во время полового возбуждения пенис не увеличивается и не затвердевает в должном объеме.
- Функциональное укорочение полового члена. Уменьшение размера полового члена связано не с уменьшением длины, а с его искривлением.
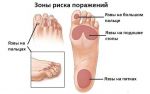
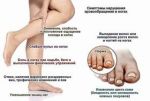
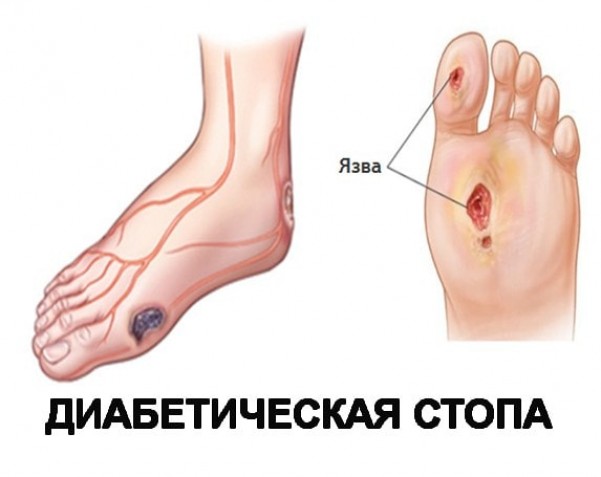
Трофические язвы на ногах при сахарном диабете: симптомы и лечение
Диабет сам по себе является довольно опасным заболеванием, поражающим не только поджелудочную железу и нарушающий углеводный обмен веществ, но и остальные системы органов в целом. Основная опасность, прежде всего, заключается в развитии серьезных осложнений, одно из которых – диабетическая язва на нижних конечностях.
Что такое диабетическая стопа?
Диабетической стопой принято называть совокупность процессов, которые возникают при длительном и тяжелом течении сахарного диабета, и развиваются под влиянием нарушений в системе кровообращения, костно-суставной системе и патологии нервной системы.
Диабетической стопой принято называть совокупность процессов, которые возникают при длительном и тяжелом течении сахарного диабета
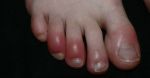
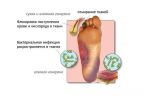
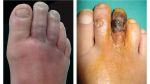
Трофические язвы при диабете – одно из проявлений синдрома диабетической стопы. Эта язва представляет из себя рану, поражающую кожу и мягкие ткани вплоть до кости, с продолжительным течением и длительным процессом заживления.
Главной причиной развития трофической язвы при сахарном диабете является нарушенная трофика, то есть, питание тканей ног.
Исходя из этого, специалисты выделяют несколько факторов, которые совместно с диабетом приведут к появлению болезни:
- нейропатические факторы – нарушенные процессы иннервации определенных участков тканей;
- реологические – связаны с патологиями системы кровообращения;
- смешанные, когда наблюдаются обе проблемы.
Недостаток физической активности может привести к таким проблемам
Также выделяют причины, которые могут быть триггером к развитию патологического процесса:
- ношение неудобной обуви;
- патологические нарушения в восприятии болевой или температурной чувствительности;
- несоблюдение правил гигиены ног и стоп;
- недостаток физической активности.
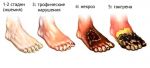
Стадии заболевания
Трофическое поражение ног при сахарном диабете – процесс небыстрый. В своем формировании он проходит несколько стадий развития:
- Латентная стадия. На данном этапе на коже диабетика еще не будут наблюдаться трофические дефекты. Больного может беспокоить: боль в нижних отделах ног, возможно, зуд и чувство жжения. Цвет кожи вокруг будущего дефекта может приобретать красный, синий оттенок или покрываться темными пятнами. Появляются отеки.
- Начальные симптомы. Больной может не предъявлять существенных жалоб, но в областях имеющихся трещин или травм будут появляться более глубокие дефекты кожи – эрозии.
Стадии развития диабетической стопы
- Стадия явных клинических проявлений. Незначительный кожный дефект начнет увеличиваться в размерах, а также глубине, с последующим образованием струпа. Характерным будет отсутствие жалоб на боль. Если не начать лечить язвы, есть риск того, что в ране приживется вредная микрофлора и тогда из дефекта начнет сочиться гнойное отделяемое.
- Прогрессирование патологического процесса. К местным симптомам в области поражения присоединяются общие интоксикационные проявления: температура, озноб, мышечная слабость, головная боль. В этой стадии возобновляются жалобы на боль, причем степень болевого синдрома увеличивается в несколько раз. В мягких тканях в области дефекта, а также в нервах и костях, начинают развиваться некротические процессы.
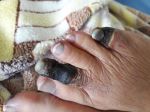
- Появление гангрены. Если и на этой стадии больной игнорирует лечение диабетической стопы, то процесс переходит во влажную гангрену, которая лечится только хирургическим путем.
Патология и ее классификация
Врачи разделяют гангрену на несколько видов:
- Когда внезапно прекращается кровоток с последующим отмиранием тканей, можно говорить о сухой форме болезни. Такие симптомы возможны только в том случае, когда гнойная инфекция не имеет возможности проникать в поврежденные ткани. А значит, при сухой форме гангрены происходит мумифицирование или усыхание. Характерными особенностями при сухой гангрене является то, что кожный покров меняет окраску в черный цвет либо приобретает темно-коричневые цвета. Также при сухом виде гангрены происходит сморщивание, усыхание очага заболевания.
- В случае, когда нарушено кровоснабжение на отдельных участках организма или же болезнетворная микрофлора попадает в поврежденные ткани, начинает развиваться влажная гангрена. Она характеризуется гнилым запахом, распространением очага поражения, ярко выраженной отечностью.
- Особой опасностью выделяется газовая форма болезни, при которой воспалительный процесс проходит, в основном, в мышцах или в суставах. Возбудителем заболевания в этом случае уже выступают анаэробные микроорганизмы. Характерная особенность газовой формы гангрены в том, что признаки воспаления отсутствуют или же незаметны.
Болезнь также может быть классифицирована и в соответствии с локализацией. Когда специалист ставит диагноз, в нем могут фигурировать такие виды заболевания:
- гангрена нижних конечностей, включая пальцы ног, стопу, голень;
- гангрена верхних конечностей, например, пальцы рук;
- гангрена кожи или лицевой ткани;
- гангрена носа, ушей;
- гангрена легких;
- гангрена кишечника и других органов и частей тела человека.
Гангрену различают также и по степени поражения, выделяя три основных типа – поверхностный, когда поражен только лишь кожный покров, глубокий, когда поражены мышцы и соединительные ткани, тотальный — серьезно поражены все системы организма человека, включая кровеносную систему.
Лечение
Лечение сухой гангрены
АктовегинПирацетамЦиннаризинНикотиновая кислотаПентоксифиллинТренталРеополиглюкинАспиринГепаринИнгаляции
- внутрисосудистые (эндоваскулярные) операции;
- шунтирование и стентирование закупоренных сосудов;
- ампутация омертвевших тканей – планово удаляют пораженные конечности выше линии разграничения от здоровых тканей.
Лечение влажной гангрены
Лечение газовой гангрены
Гипербарическая оксигенацияантитела
Лечение гангрены легкого, кишечника, гангренозного холецистита и аппендицита
Лечение гангрены легкого:
- Антибиотики внутривенно и внутримышечно.
- Введение антибиотиков и антисептиков в бронхи при помощи бронхоскопа.
- Дезинтоксикационная терапия – внутривенное капельное введение растворов.
- Препараты, расширяющие бронхи: ингаляции Сальбутамола, Вентолина, Беродуала, инъекции Эуфиллина.
- Препараты, повышающие иммунитет.
- Хирургическое лечение: удаление части или ампутация всего легкого при формировании абсцесса легкого (гнойника), освобождение плевральной полости от гноя. К хирургическому лечению прибегают только при отсутствии эффекта от медикаментозной терапии.
Лечение гангрены кишечника:
- срочная хирургическая операция удаления пораженного участка кишечника;
- антибиотики.
Лечение гангренозного холецистита и аппендицита:
- хирургическое удаление пораженного органа;
- антибиотики.
Применение антибиотиков
- Гангрена при сахарном диабете Фото 2 …
- Сухая гангрена нижних конечностей …
- Гангрена ноги: фото, начальная стадия …
- Лечение гангрены без ампутации при …
- Сухая гангрена: причины, симптомы и …
- Пенициллины – но высокий риск наличия инфекции, устойчивой к данной группе препаратов, Бензилпенициллин не используют при гангрене кишечника.
- Цефалоспорины III, IV и V поколения: Цефтриаксон, Цефотаксим, Цефтазидим, Цефепим, Цефтаролин и прочие.
- Линкозамиды: Клиндамицин (Далацин) – препараты, используемые при наличии устойчивости инфекции к пенициллинам.
- Аминогликозиды: Амикацин, Гентамицин.
- Тетрациклины: Тетрациклин, Доксициклин.
- Левомицетин.
- Метронидазол.
Применение обезболивающих препаратов
Обезболивающие средстваТипы обезболивания при гангрене:ТрамадолИбупрофенновокаиномЭпидуральная анестезияФизиотерапия
Мази при гангрене
медицинемазь ВишневскогоЛевомекольСолкосерил
Хирургические операции при гангрене, основные виды
1. Эндоваскулярные (внутрисосудистые) операции:
- Тромболизис – удаление тромба, перекрывающего сосуд.
- Стентирование – установка специального устройства – стента – в просвет суженного сосуда, который становится своего рода каркасом для него, через такой сосуд кровь циркулирует беспрепятственно.
- Шунтирование – это создание искусственного сосуда, по которому кровь может циркулировать в обход закупоренному сосуду.
- Протезирование сосудов – замена неработающего сосуда искусственным протезом или трансплантируемым сосудом.
2. Некрэктомия3. Ампутация конечности
Можно ли вылечить гангрену конечности без ампутации?
Как вылечить гангрену в домашних условиях? Народные методы лечения
народной медицинывитамины