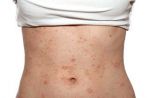
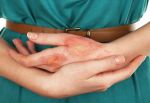
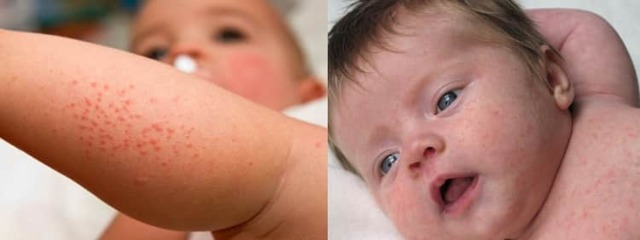
Атопический дерматит (АтД) часто считают детским заболеванием. И, действительно, дети больше подвержены этой болезни. Но расслабляться взрослым не следует: той или иной формой атопического дерматита страдает 1 из 10 человек. И статистика, к сожалению, неуклонно растёт.
Причины атопического дерматита
Чаще всего заболевание регистрируют у младенцев и маленьких детей. Основной причиной возникновения данной формы дерматита является наследственная предрасположенность в сочетании с провоцирующими факторами.
Факторами, которые могут спровоцировать развитие заболевания, являются:
- Пищевая аллергия. Одна из самых частых причин развития заболевания у грудных детей. Развитие дерматита может быть спровоцировано неправильным питанием матери во время периода лактации, перекармливанием ребенка, ранним отрывом от груди, а также нарушением работы ЖКТ ребенка.
- Сопутствующие заболевания. Довольно часто атопический дерматит возникает на фоне таких патологий ЖКТ, как дисбактериоз, гастрит, энтероколит, глистные инвазии.
- Тяжело протекающая беременность. Проблемы со здоровьем у беременной женщины (инфекционные заболевания, угроза выкидыша, обострение хронических патологий, гипоксия плода) могут повлиять на здоровье будущего ребенка, в том числе на формирование склонности к аллергии и дерматиту.
- Бытовые аллергены. К возникновению дерматита приводят контакты с лекарственными средствами, пылью, шерстью животных, бытовой химией, средствами для ухода за ребенком и так далее.
- Нейродермит (атопический дерматит): что …
- Атопический дерматит: причины, симптомы …
- Атопический дерматит: причины, симптомы …
- Лечение атопического дерматита у …
Кроме этого, к развитию атопического дерматита могут привести:
- постоянные стрессы;
- курение (в том числе и пассивное), злоупотребление алкоголем;
- плохая экология — содержание в воздухе большого количества токсических веществ, повышенный радиационный фон, сильное электромагнитное поле и так далее;
- физические нагрузки, при которых у человека наблюдается интенсивное потоотделение;
- резкие сезонные изменения погоды;
- ослабление иммунной защиты организма.
Симптомы
- Регулярное появление зудящей красной сыпи.
- Возникновение на отдельных участках кожи утолщений, пятен, чешуек, а также сухость кожи.
- Наличие у родственников ребенка аллергического ринита, астмы и/или атопического дерматита.
- Помните, что только врач может поставить диагноз атопический дерматит и подобрать правильный курс лечения.
Атопический дерматит, как это ни печально, нельзя вылечить, однако существует множество препаратов, которые позволят уменьшить покраснение и облегчить зуд, а также помогут контролировать атопический дерматит, уменьшая влияние болезни на жизнь человека.
У 90 % людей атопический дерматит диагностируется в течение первых пяти лет жизни.
Во время обострений атопического дерматита наблюдается тенденция к повторному поражению одних и тех же участков тела.
На основании информации из статьи Союзов педитров России, а также на основании текста из Медицинской Энцикопедии
Правила безопасности при атопическом дерматите
Бой с пылью: атопикам необходимо минимизировать количество предметов мебели и интерьера, являющихся «пылесборниками», регулярно проводить влажную уборку домашних и рабочего помещений.
Адекватная гигиена: при АтД кожа обычно чувствительна и склонна к сухости, нужно избегать слишком горячей/холодной воды, микротравматизации кожных покровов щетками/мочалками и полотенцами из грубых тканей. Средства гигиены должны быть гипоаллергенными, с нейтральным уровнем рH.
Уход за кожей лица, тела и головы: помимо бережного очищения, необходимо увлажнение, питание, восстановление защитных барьеров. Выбирать подходящую линейку средств лучше у специалиста, либо отдавать предпочтение «аптечным» сериям по уходу за кожей для аллергиков.
Питание: исключение продуктов-аллергенов – обязательно. Питание должно способствовать работе ЖКТ (избегаем запоров), снижению нагрузки на печень, помогать регенерации кожных покровов.
Физические нагрузки: стоит выбирать комплексы упражнений, при которых не происходит сильного потоотделения. Пот также может стать причиной обострения болезни.
Одежда: натуральные мягкие ткани – приоритет, следует избегать синтетики, шерсти и меха, а также следить за терморегуляцией. Потоотделение провоцирует зуд и рецидив.
Декоративная косметика: женщинам-атопикам стоит тестировать средства до приобретения, в том числе парфюмерию – она тоже может вызывать высыпания и зуд.
Питомцы: аллергологи настоятельно не рекомендуют заводить пушистых и пернатых друзей, при этом жизненный опыт показывает, что к своему животному иммунитет человека может выработать «привычку», а расстаться бывает очень сложно и эмоционально болезненно. Выбор за человеком, в зависимости от тяжести его состояния.
***
Хронический атопический дерматит предполагает определённые ограничения, самоконтроль и регулярную поддерживающую терапию, один из инструментов которой – препарат Тридерм при малейших признаках рецидива с инфицированием. Прогноз при ответственном отношении к своему здоровью и наблюдению у грамотных специалистов может быть весьма благоприятным.
1По результатам исследования 173 пациентов с инфицированным аллергическим дерматитом и экземой, купирование воспалительной реакции (гиперемия, отек, мокнутие) было отмечено на 2–3 день лечения. Данилов С.И., Пирятинская В.А. Топические глюкокортикостероиды нового поколения в наружной терапии дерматозов // РМЖ. – 2006. – Том 8, №13-14. – с. 257–260.
Источники
- Sparber F., LeibundGut-Landmann S. Infecting Mice with Malassezia spp. to Study the Fungus-Host Interaction. // J Vis Exp — 2019 — Vol — N153 — p.; PMID:31762452
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения. Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей. Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
- Атопический дерматит: что это, причины …
- Атопический дерматит у взрослых и детей …
- Estet-Portal
- Нейродермит (атопический дерматит): что …